Liječenje znakova heterotopije sive tvari. Subkortikalna heterotopija: lisencefalija
Ključne riječi: epilepsija, žarišna kortikalna displazija, heterotopija sive tvari, kortikografija
Cilj: ocjena rezultata kirurškog liječenja epilepsije u bolesnika s poremećenom migracijom neurona u moždanoj kori.
Materijali i metode: operirana 4 bolesnika u dobi od 20 do 37 godina (2 muškarca i 2 žene) s epilepsijom uzrokovanom različitim razvojnim poremećajima moždane kore.
rezultate: svi bolesnici u kliničkoj slici imali su parcijalne napadaje sa sekundarnom generalizacijom 6 do 22 godine prije hospitalizacije. MRI mozga otkrila je žarišnu kortikalnu displaziju u tri bolesnika i difuznu periventrikularnu heterotopiju sive tvari mozga u jednog bolesnika. Tri pacijenta s FCD-om podvrgnuta su implantaciji kortikografskih elektroda kako bi se odredilo područje korteksa odgovorno za razvoj napadaja. Bolesnici s FCD-om podvrgnuti su topektomiji lezija s intraoperativnom kortikografijom, bolesniku s periventrikularnom heterotopijom lobektomija desnog frontalnog režnja. Infektivne i neurološke komplikacije nakon intervencija nisu uočene. Morfološkim pregledom preparata kod 2 bolesnika utvrđena je FCD tipa Taylor, kod jednog bolesnika FCD ne-Taylorovog tipa, a kod jednog bolesnika difuzna periventrikularna heterotopija sive tvari. Nakon 12 mjeseci postoperativnog razdoblja, u tri bolesnika s FCD-om rezultat kirurškog liječenja ocijenjen je klasom IA prema Engelovoj ljestvici (potpuno oslobađanje od napadaja), u bolesnika s heterotopijom sive tvari - II prema Engelovoj ljestvici. (smanjenje učestalosti napadaja za 50%)
zaključke. U bolesnika s epilepsijom rezistentnom na lijekove potrebno je voditi računa o mogućoj etiopatogenetskoj ulozi poremećaja u migraciji kortikalnih neurona. Kirurško liječenje može biti opcija za postizanje stabilne kliničke remisije i socijalne prilagodbe bolesnika.
Shizencefalija je anomalija u strukturi korteksa. Pojavljuje se zbog kršenja razvoja mozga u 2-5 tjedana trudnoće. Bolest je povezana s poremećenom migracijom neurona u cerebralni korteks tijekom formiranja moždanih neuronskih mreža.
Sadržaj:
Što je shizencefalija?
Zbog nedovoljne vaskularne prehrane ili njezine odsutnosti, dio moždanog tkiva nije formiran. Shizencefalija nije proces razaranja tkiva, već posljedica njegove nerazvijenosti (linearni defekt moždanog tkiva karakteriziran odsutnošću stanica sive tvari).
Srednja dob pojave simptoma je 4 godine (raspon 3-4 tjedna do 12 godina).
Šizencefalija je dvije vrste.
Zatvoreni rascjep - 1 vrsta. Karakterizira ga jednostrani ili bilateralni linearni dio cerebralnog korteksa s nesavršenom strukturom. Zidovi rascjepa se zatvaraju, ventrikuli komuniciraju sa subarahnoidnim prostorom. Rascjepna šupljina je mali žlijeb prekriven ependimalnim epitelom i arahnoidnom moždanom ovojnicom. Nije ispunjen cerebrospinalnom tekućinom, stoga je nemoguće dijagnosticirati patologiju u prenatalnom razdoblju razvoja na neurosonografiji.
Otvoreni (otvoreni) rascjep - tip 2. Može se vidjeti s jedne ili s obje strane. Zidovi defekta međusobno su odvojeni lumenom ispunjenim likvorom. Njegova duljina: od zidova ventrikula do subarahnoidnog prostora. Na ultrazvuku se otvorena shizencefalija otkriva povećanjem ventrikula.
Simptomi
Zatvorena shizencefalija čini više od 50% svih dijagnosticiranih slučajeva. U 30% slučajeva bolest se kombinira s progresivnim hidrocefalusom, koji se eliminira ventrikularnim ranžiranjem.Broj i težina simptoma ovisi o vrsti shizencefalije: jednostranoj ili obostranoj, o lokalizaciji kortikalnog defekta.
Jednostrano rascjepi uzrokuju parezu, djelomičnu ili potpunu paralizu jedne strane tijela. Većina djece, kada odrastu, ima prosječne mentalne sposobnosti, razina tjelesnih sposobnosti je blizu normalne.
Znakovi jednostrane zatvorene shizencefalije kod većine pacijenata ograničeni su na takve razvojne poremećaje: nedostatak inicijative, mentalno i fizički zaostajanje za djecom iste dobi (očito tijekom zajedničkih igara), umjereni poremećaji percepcije govora. Poremećaji koordinacije pokreta opažaju se na strani tijela nasuprot zahvaćenom području.
bilateralni rascjepi imaju izraženije simptome: kašnjenje u tjelesnom i mentalnom razvoju, poteškoće u učenju jezika i poučavanju osnovnih predmeta u školi. Zbog nesavršenih veza između mozga i leđne moždine moguće je ograničenje motoričkih funkcija. Bilateralna nekoordinacija moguća je s bilateralnom (bilateralnom) shizencefalijom, čak i s malom veličinom rascjepa.
Drugi znakovi šizenfalije:
- nizak tonus mišića;
- hidrocefalus (nakupljanje tekućine u ventrikulama mozga);
- mikrocefalija (glava manja od normalne), ponekad makrocefalija (zbog hidrocefalusa);
- česte napadaje.
Opseg glave novorođenčeta mlađeg od jedne godine s hidrocefalusom može se povećati na 50-75 cm umjesto normalnih 40 cm u 3. mjesecu i 47 cm godišnje.
Sva djeca sa shizencefalijom imaju dijagnozu žarišne epilepsije.(jasno definirana zona epiaktivnosti).
Vrste napadaja:
- Složeni fokalni napadaji - zamagljena svijest, okretanje glave, nepomična fiksacija pogleda, mioklonus (konvulzivno trzanje mišića) donjih ekstremiteta. Obično se vidi samo na jednoj strani tijela.
- Složeni napadaji sa sekundarnom generalizacijom (kojima prethodi aura ili žarišni napadaj).
- Jednostavni napadaji.
Rjeđi su mioklonički (ritmički trzaji mišićnih skupina koji izazivaju nevoljne pokrete) i tonički (neočekivano opuštanje mišića) napadaji. Mogu se ponoviti 4-8 puta mjesečno ili rjeđe, ponekad se javljaju samo nekoliko puta u životu.
Učestalost i težina epileptičkih napadaja ne ovisi o tipu shizencefalije, već o prisutnosti segmenata kortikalne displazije (abnormalna struktura cerebralnog korteksa).
U 100% slučajeva shizencefalija je karakterizirana kršenjem viših kortikalnih funkcija: vid, sluh, osjetljivost (miris, dodir, okus) različite težine. Poremećaji kretanja su izraženiji kod frontalne lokalizacije rascjepa.
Shizencefalija je rijetko nezavisna patologija. Obično se otkrije u kombinaciji sa skupinom anomalija, također formiran kao rezultat kršenja procesa ontogeneze (razvoja tijela) tijekom trudnoće:
- disgeneza(nerazvijenost) ili odsutnost corpus callosuma;
- ventrikulomegalija(povećanje ventrikula s kršenjem odljeva cerebrospinalne tekućine);
- cerebelarna hipoplazija(odgovoran za motoričke funkcije i koordinaciju);
- polimikrogirija(puno dodatnih zavoja, nepravilan raspored slojeva moždane kore);
- heterotopija sive tvari(abnormalno nakupljanje i netočna lokalizacija);
- dilatacija(pomak) ili defekti stijenke, nerazvijenost rogova moždanih klijetki.
Klinička slika shizencefalije nadopunjena je posljedicama oštećenja mozga:
- hidrocefalni oblik glave (abnormalno visoko čelo, povećani gornji dio lubanje, supercilijarni grebeni snažno ocrtani i pomaknuti prema naprijed, jako izražen venski uzorak na čelu);
- kršenja inervacije mišića koji osiguravaju kretanje očnih jabučica, unutarnjih mišića oka i kapaka;
- abnormalni izrazi lica ili nedostatak istih zbog nepravilne inervacije mišića lica;
- bulbarna paraliza (poremećaji govora, gutanja, nemogućnost kontrole (kretanja) mišića lica);
- povećan tonus mišića;
- spastična tetrapareza (pareza svih udova, asimetrija i poremećeni tonus mišića);
- odsutnost ili kršenje bezuvjetnih refleksa;
Ponekad su neurološki znakovi shizencefalije manje ozbiljni nego što liječnici na početku posumnjaju na temelju magnetske rezonance.
Što uzrokuje shizencefaliju?
Točan uzrok shizencefalije nije određen. Većina istraživača iznijela je teorije vezane uz genetske i vaskularne poremećaje.
Mutacije u homeobox genima odgovorni za rast i migraciju neuroblasta (progenitora neurona) viđaju se kod mnoge, ali ne kod sve djece sa shizencefalijom. Genetičku teoriju nastanka podupiru slučajevi shizencefalije kod braće i sestara.
Može utjecati na razvoj bolesti infekcije (na primjer, citomegalovirus) i lijekovi .
Koji procesi izazivaju pojavu prostora u sivoj tvari?
Drugi izražavaju drugačije mišljenje: pukotine u sivoj tvari nastaju kao rezultat vaskularna okluzija . Blokada ili odsutnost unutarnjih karotidnih ili srednjih cerebralnih arterija dovodi do ishemijskog moždanog udara i posljedično do nekroze mozga.
Dijagnostika
U psihoneurološkom odjelu provodi se pregled i simptomatsko liječenje.Liječnici koriste sljedeće instrumentalne dijagnostičke metode:
- Magnetska rezonancija.
- X-ray kompjutorizirana tomografija.
- Elektroencefalografija je dopunjena testovima s otvaranjem i zatvaranjem očiju, fotostimulacijom i hiperventilacijom (od djeteta se traži da brzo i duboko udahne i izdahne).
U sve djece sa shizencefalijom, EEG pokazuje usporavanje pozadinske aktivnosti, kao i jednu od dvije promjene:
- lokalna epileptička aktivnost u frontotemporalnim regijama;
- sveprisutna epileptička aktivnost bez specifičnog fokusa.
Zbog prisutnosti hidrocefalusa, otvorena shizencefalija je slična porencefalija , međutim, u drugom slučaju, rascjep nije prekriven epitelnim, već vezivnim ili glijalnim (pomoćnim) tkivom. Bolest se može zamijeniti s holoprozencefalija (potpuna ili djelomična odsutnost podjele prednjeg mozga na hemisfere).
CT se rijetko koristi u dijagnozi shizencefalije, budući da MRI daje potpuniju sliku patologije.

Uz pomoć magnetske rezonancije otkrivaju se popratni poremećaji razvoja mozga:
- heterotopija sive tvari (čvržice u sivoj tvari ispod sluznice ventrikula);
- hipoplazija optičkog živca (nedovoljan broj aksona, strukturne jedinice neurona);
- agenezija septuma pelluciduma u frontalnoj lokalizaciji shizencefalije;
- septo-optička displazija (poremećaji razvoja hipofize, septum pellucidum, vidnog živca).
Liječenje
Provodi se simptomatsko liječenje shizencefalije.
Tetrapareza, hemipareza, konvulzije, spasticitet mišića, psihomotorna retardacija, liječe se elektrostimulacijom ili mikropolarizacijom mozga, psihoterapijom, antiepilepticima, terapijom botulinom (blokada prijenosa neželjenih signala od živaca do mišića), ortopedskim liječenjem.
Bolesnici s blagom shizencefalijom ne doživljavaju recidive nakon početka liječenja antiepilepticima.
Koji će liječnici osim neurologa i neurokirurga pomoći djetetu?
Liječnici u najmanje 3 specijalnosti mogu pomoći u poboljšanju kvalitete života:
- Fizioterapeut odredit će terapiju za poboljšanje prognoze razvoja motorike i to: sposobnosti sjedenja i stajanja (u težim slučajevima). Djeci s blagim simptomima mogu koristiti vježbe za jačanje mišića na rukama i nogama.
- Usluge Radni terapeut bit će potrebno ako dijete ne može obavljati radnje koje zahtijevaju dobro razvijenu finu motoriku: samostalno jesti, oblačiti se. Radno-okupaciona terapija omogućit će ispunjen život i obavljanje funkcija kod kuće, u vrtiću, školi.
- Govorni terapeut poboljšati vještine govora i gutanja.
Kakva je prognoza?
Shizencefalija ima pretežno povoljnu prognozu za život. U slučaju pravodobnog pružanja mjera oživljavanja i / ili rehabilitacije i naknadnog liječenja, dolazi do remisije. Problemi s motoričkom aktivnošću trajat će cijeli život, postoji rizik od mentalne retardacije, ali većina pacijenata može živjeti u potpunosti u društvu.Uz epilepsiju, hidrocefalus je glavni problem bolesnika sa shizencefalijom. Uz stalno povećanje tekućine s jedne strane, dolazi do pomaka ventrikula i kompresije okolnih tkiva, uključujući medulu oblongatu (regulira rad srca i respiratornu funkciju). Umjereni hidrocefalus liječi se farmakološki, ali ne uvijek liječnici mogu ponuditi druge opcije osim operacije premosnice.
Priča malog pacijenta: dječaka, 2 godine.
Majka - 25 godina, otac - 29 godina, prva trudnoća, zadovoljavajuće zdravlje, odsutnost štetnih čimbenika okoline u području stanovanja i na poslu.
Hidrocefalus je prvi put sugeriran ultrazvukom u 34. tjednu. Iz okružne klinike pacijentica je upućena u regionalni perinatalni centar.
Veličina fetusa na fetometriji odgovarala je gestacijskoj dobi. Prilikom pregleda mozga u desnoj hemisferi uočena je šupljina s tekućim sadržajem. Vaskularni glomeruli u njemu omogućili su da se uvjeri da uzrok njegovog nastanka nije cista. Osim Willisovog otvorenog kruga, nisu pronađene druge promjene.
Postavljena je klinička dijagnoza: shizencefalija tip 2 (s otvorenim rascjepom). Nakon 5 tjedana rodilo se muško dijete. Težina: 3450 g, 7 bodova po Apgar ljestvici. Odmah nakon poroda učinjena je NSG, dijagnoza je potvrđena. Majka i dijete otpušteni su iz bolnice 4. dan.
Prošle su 2 godine. Dijete daleko zaostaje za vršnjacima u psihomotornom razvoju (statika, motorika, senzorne reakcije, govor, socijalna interakcija), motoričke sposobnosti su ograničene. Postoji konvulzivni sindrom i smanjenje spinalnih refleksa.
Prisutnost kraniofacijalnih anomalija, koje se mogu vidjeti vizualno, ima negativnu prognostičku vrijednost: mikrocefalija, hidrocefalni oblik glave. Slična odstupanja mogu se razviti kod djeteta s otvorenom shizencefalijom.
Povoljna prognoza za život bit će dana djetetu s zatvorenom shizencefalijom. Otvoreni rascjepi u sivoj tvari, naprotiv, dovode do kašnjenja u mentalnom ili psiho-govornom razvoju (ZPR ili ZPRR), poremećaja kretanja.
Povijest odraslog pacijenta: 20 godina.
Liječenje tegoba tortikolisa (buka i zujanje u ušima), epileptičkih napadaja s automatizmom govora (nekontrolirano izgovaranje riječi), toničko-kloničkih konvulzija. Napadi epilepsije dovode do gubitka svijesti.
Od trenutka rođenja do prijema u bolnicu nakon zadnjeg napadaja, koji se dogodio na nastavi na fakultetu, nije se postavljala dijagnoza shizencefalije.
Kratka anamneza. Pri rođenju nisu zabilježene abnormalnosti, kašnjenje u razvoju počelo je s 9 mjeseci, desna strana naglo je prestala slušati. Nakon kontakta s dječjim neurologom, napravili su MRI i CT, dijagnosticirana je cerebralna paraliza (kasnije se pokazalo da dijagnoza nije bila točna). Propisan je tečaj vazoaktivnih i neurometaboličkih lijekova, iako nije bilo odgovarajućih indikacija.
Prvi napadaj epilepsije dogodio se u dobi od 8 godina. Nakon toga su primijećeni napadaji sa slušnom aurom i teškim konvulzijama, ali bez gubitka svijesti. Propisani su mnogi lijekovi, uključujući i antiepileptike, ali bolest je napredovala.
Nedavno su napadi počeli nekoliko dana prije ili na početku menstruacije. Za liječenje epilepsije propisan je tijek Depakina u kombinaciji s Lamictalom. Broj napadaja se smanjio, ali ako su počeli, bilo je nekoliko napadaja dnevno.
Rezultati dijagnostike prilikom kontaktiranja regionalne kliničke bolnice. EEG pokazuje umjerene promjene bioelektrične aktivnosti, nepravilan alfa ritam, epiaktivnost u temporalnoj regiji lijeve hemisfere. MRI slika je karakteristična za shizencefaliju.
Nedostaci izgleda: divergentni strabizam, asimetrija nazolabijalne zone, gotičko (visoko i usko, lučno) nepce, poremećen oblik zubnih lukova, ihtioza (suha, ljuskava koža) u potkoljenicama, desna ruka i noga su skraćene za 2 i 2,5. cm.
Neurološki problemi: astigmatizam (djelomično zamućenje kontura slika, zamagljen vid), na desnoj strani tijela dolazi do povećanja tetivnih refleksa (grčevi u mišićima tijekom istezanja), parapareza (smanjenje aktivnosti mišića), smanjena osjetljivost. Nestabilan u Rombergovom položaju (stojeći ravno s ispruženim rukama). Polineuropatija (smanjena osjetljivost u rukama ispod lakta, preosjetljivost u nogama ispod koljena).
Pesimistična prognoza daje se djeci s epilepsijom otpornom na lijekove (to jest, s napadajima koji se ne mogu kontrolirati lijekovima). Prisutnost komorbiditeta pogoršava kvalitetu života i smanjuje raspoložive mogućnosti.
Smrtonosni ishod moguć je s akutnim infekcijama (uključujući one koje su postale kronične), metaboličkim poremećajima, teškom toksikozom i zatajenjem više organa.
Subependimalna heterotopija(periventrikularna heterotopija) je najčešći oblik heterotopije sive tvari (SG), koju karakteriziraju SG noduli smješteni neposredno ispod ependima lateralnih klijetki. Prema morfologiji se mogu podijeliti na:
- jednostrano žarišno
- bilateralni žarišni
- bilateralno difuzno: valovita traka SW koja okružuje ventrikule.
Epidemiologija
Većina slučajeva je sporadična, neki su X-vezani recesivni (Xq28). Žene imaju relativno blago kognitivno oštećenje, nakon čega se razvija epilepsija. Kod dječaka dolazi do spontanog pobačaja, najčešće zbog malformacija kardiovaskularnog sustava. Preživjeli su teški invalidi.
Klinička slika
Najčešće je subependimalna heterotopija povezana s epilepsijom i kašnjenjem u razvoju.
Patologija
Kao i druge vrste heterotopija, ova vrsta je rezultat kršenja migracije neurona. U nekim slučajevima uzrok razvoja subependimalne heterotopije je kršenje proliferacije stanica.
Noduli sive tvari sastoje se od nakupina neurona i glija stanica. Zanimljivo je da se najčešće nalaze na desnoj strani, vjerojatno zbog kasnije migracije neuroblasta s desne strane.
X-vezani slučajevi pokazuju mutacije u genu za filamin-1, protein koji povezuje unutarstanični aktin. Osim toga, filamin-1 također igra važnu ulogu u vaskularnom razvoju.
Dijagnostika
MRI je modalitet izbora, iako se periventrikularna heterotopija vidi na CT-u i ultrasonografiji (ako je veličina vrlo velika).
ultrazvuk
Subependimalni SW noduli obično su hiperehogeni u usporedbi s normalnom bijelom tvari, a mogu također stršiti u lumen ventrikula (ventrikularne undulacije).
CT
Na CT-u se subependimalna heterotopija pojavljuje kao nekalcificirano područje tkiva koje ne akumulira kontrastno sredstvo, slične gustoće normalnoj sivoj tvari, oko lateralnih ventrikula.
MRI
Antenatalna MRI
U kasnoj trudnoći dijagnoza subependimalne heterotopije je relativno jasna. Prije 26. tjedna trudnoće, prisutnost normalnog teleencefalnog periventrikularnog germinalnog matriksa otežava otkrivanje, kao i fetalno kretanje.
Postnatalni MRI
Mali čvorići sive tvari uočavaju se u ependimskom sloju i iskrivljuju konturu ventrikula. Najčešće je lokalizacija u području trokuta i okcipitalnih rogova. Ostala područja mozga izgledaju normalno.
Noduli sive tvari vizualiziraju se na svim sekvencama, uključujući i postkontrastne, gdje, poput normalne sive tvari, ne nakupljaju kontrastno sredstvo.
Diferencijalna dijagnoza
- norma
- kaudatne jezgre
- talamus
- subependimalni astrocitom divovskih stanica
- ima izraženu akumulaciju kontrasta
- lokaliziran blizu foramena Monroe
- subependimalni čvorovi kod tuberozne skleroze
- obično kalcificirani (osim u ranom djetinjstvu)
- viši T2 signal od signala sive tvari
- subependijalno krvarenje na ultrazvuku i antenatalnoj MRI
- iako slika može biti slična, kontrolna studija u slučaju krvarenja određuje razvoj promjena
To je posljedica poremećaja u formiranju pojedinih cerebralnih struktura ili mozga u cjelini koji se javljaju u prenatalnom razdoblju. Često imaju nespecifične kliničke simptome: pretežno epileptički sindrom, mentalnu i mentalnu retardaciju. Ozbiljnost klinike izravno korelira sa stupnjem oštećenja mozga. Dijagnosticiraju se antenatalno tijekom opstetričkog ultrazvuka, nakon rođenja - pomoću EEG-a, neurosonografije i MRI mozga. Simptomatsko liječenje: antiepileptičko, dehidracijsko, metaboličko, psihokorektivno.
MKB-10
Q00 Q01 Q02 Q04

Opće informacije
Anomalije u razvoju mozga - defekti, koji se sastoje u abnormalnim promjenama u anatomskoj strukturi cerebralnih struktura. Ozbiljnost neuroloških simptoma koji prate cerebralne anomalije znatno varira. U teškim slučajevima, malformacije su uzrok antenatalne fetalne smrti, one čine do 75% intrauterinih smrti. Osim toga, teške cerebralne anomalije uzrokuju oko 40% smrti novorođenčadi. Vrijeme manifestacije kliničkih simptoma može biti različito. U većini slučajeva cerebralne anomalije pojavljuju se u prvim mjesecima nakon rođenja djeteta. No, budući da formiranje mozga traje do 8. godine života, brojne se mane klinički debitiraju nakon 1. godine života. U više od polovice slučajeva cerebralne malformacije kombiniraju se s malformacijama somatskih organa. Prenatalno otkrivanje cerebralnih anomalija hitan je zadatak praktične ginekologije i opstetricije, a njihova postnatalna dijagnostika i liječenje prioritetni su problemi suvremene neurologije, neonatologije, pedijatrije i neurokirurgije.

Razlozi
Najznačajniji uzrok zastoja u intrauterinom razvoju je utjecaj na tijelo trudnice i fetusa, raznih štetnih čimbenika koji imaju teratogeni učinak. Pojava anomalije kao posljedica monogenog nasljeđivanja događa se samo u 1% slučajeva. Najutjecajnijim uzrokom moždanih defekata smatra se egzogeni faktor. Mnogi aktivni kemijski spojevi, radioaktivna kontaminacija i određeni biološki čimbenici imaju teratogeni učinak. Nemali značaj ovdje ima i problem onečišćenja čovjekove okoline, što uzrokuje unošenje otrovnih kemikalija u organizam trudnice.
Razni embriotoksični učinci mogu biti povezani s načinom života same trudnice: na primjer, pušenje, alkoholizam, ovisnost o drogama. Dismetabolički poremećaji u trudnice, kao što su dijabetes melitus, hipertireoza i dr., također mogu uzrokovati fetalne cerebralne anomalije. Mnogi lijekovi koje žena može uzimati u ranoj fazi trudnoće, nesvjesna procesa koji se odvijaju u njenom tijelu, također imaju teratogeni učinak. Snažan teratogeni učinak imaju infekcije koje nosi trudnica ili intrauterine infekcije fetusa. Najopasniji su citomegalija, listerioza, rubeola, toksoplazmoza.
Patogeneza
Izgradnja fetalnog živčanog sustava počinje doslovno od prvog tjedna trudnoće. Već do 23. dana trudnoće završava formiranje neuralne cijevi, čije nepotpuno spajanje prednjeg kraja povlači za sobom ozbiljne cerebralne anomalije. Otprilike do 28. dana trudnoće formira se prednja moždana vezikula, koja se zatim dijeli na 2 bočne, koje čine osnovu moždanih hemisfera. Nadalje se formira kora velikog mozga, njegove vijuge, corpus callosum, bazalne strukture itd.
Diferencijacija neuroblasta (zametnih živčanih stanica) dovodi do stvaranja neurona koji tvore sivu tvar i glija stanica koje tvore bijelu tvar. Siva tvar odgovorna je za više procese živčane aktivnosti. U bijeloj tvari postoje različiti putovi koji povezuju moždane strukture u jedinstveni mehanizam djelovanja. Novorođenče rođeno u terminu ima isti broj neurona kao odrasla osoba. Ali razvoj njegovog mozga se nastavlja, posebno intenzivno u prva 3 mjeseca. život. Dolazi do povećanja glija stanica, grananja neuronskih procesa i njihove mijelinizacije.
Neuspjesi se mogu pojaviti u različitim fazama formiranja mozga. Ako se jave u prvih 6 mjeseci. trudnoće, mogu dovesti do smanjenja broja formiranih neurona, raznih poremećaja u diferencijaciji i hipoplazije različitih dijelova mozga. Kasnije može doći do oštećenja i smrti normalno formirane cerebralne supstance.
Vrste moždanih anomalija
Anencefalija- Odsutnost mozga i akranije (nedostatak kostiju lubanje). Mjesto mozga zauzimaju izrasline vezivnog tkiva i cistične šupljine. Može biti presvučen kožom ili gol. Patologija je nespojiva sa životom.
encefalokela- prolaps cerebralnih tkiva i membrana kroz defekt u kostima lubanje, zbog njegovog nezatvaranje. U pravilu se formira duž središnje linije, ali može biti i asimetrična. Mala encefalokela može oponašati kefalohematom. U takvim slučajevima rendgenska slika lubanje pomaže u određivanju dijagnoze. Prognoza ovisi o veličini i sadržaju encefalokele. S malom izbočinom i prisutnošću ektopičnog živčanog tkiva u svojoj šupljini, kirurško uklanjanje encefalokele je učinkovito.
Mikrocefalija- smanjenje volumena i mase mozga, zbog kašnjenja u njegovom razvoju. Javlja se s učestalošću od 1 slučaja na 5 tisuća novorođenčadi. Popraćeno smanjenim opsegom glave i neproporcionalnim omjerom lubanje lica / mozga s prevlašću prve. Mikrocefalija čini oko 11% svih slučajeva mentalne retardacije. S teškom mikrocefalijom moguć je idiotizam. Često postoji ne samo ZPR, već i zaostajanje u fizičkom razvoju.
Makrocefalija- povećanje volumena mozga i njegove mase. Mnogo rjeđi od mikrocefalije. Makrocefalija se obično kombinira s poremećenom arhitektonikom mozga, žarišnom heterotopijom bijele tvari. Glavna klinička manifestacija je mentalna retardacija. Može postojati konvulzivni sindrom. Postoji djelomična makrocefalija s povećanjem samo jedne hemisfere. U pravilu je popraćena asimetrijom cerebralnog dijela lubanje.
Cistična cerebralna displazija- karakterizira višestruke cistične šupljine mozga, obično povezane s ventrikularnim sustavom. Ciste mogu varirati u veličini. Ponekad lokaliziran samo u jednoj hemisferi. Višestruke ciste na mozgu prisutne su kod epilepsije koja je otporna na antikonvulzivnu terapiju. Pojedinačne ciste, ovisno o veličini, mogu imati subklinički tijek ili biti popraćene intrakranijalnom hipertenzijom; često se primjećuje njihova postupna resorpcija.
Holoprozencefalija- nedostatak razdvajanja hemisfera, zbog čega su predstavljene jednom hemisferom. Lateralne klijetke formirane su u jednu šupljinu. U pratnji grube displazije lubanje lica i somatskih defekata. Mrtvorođenče ili smrt se bilježi prvog dana.
žarišna kortikalna displazija(FKD) - prisutnost u cerebralnom korteksu patoloških područja s divovskim neuronima i abnormalnim astrocitima. Omiljeno mjesto - temporalna i frontalna područja mozga. Posebnost epileptičkih napadaja u PKD-u je prisutnost kratkotrajnih složenih paroksizama s brzom generalizacijom, popraćenih u početnoj fazi demonstrativnim motoričkim fenomenima u obliku gesta, gaženja na jednom mjestu itd.
Heterotopija- nakupine neurona, u fazi migracije neurona, odgođene na putu do korteksa. Heterotopi mogu biti pojedinačni i višestruki, imaju nodalni i vrpčasti oblik. Njihova glavna razlika od tuberozne skleroze je nedostatak sposobnosti akumulacije kontrasta. Ove anomalije u razvoju mozga očituju se episindromom i oligofrenijom, čija težina izravno korelira s brojem i veličinom heterotopija. Kod solitarne heterotopije, epileptični napadaji se obično pojavljuju nakon 10 godina.
Dijagnostika
Ozbiljne anomalije mozga često se mogu dijagnosticirati vizualnim pregledom. U drugim slučajevima, ZPR, hipotenzija mišića u neonatalnom razdoblju i pojava konvulzivnog sindroma u djece prve godine života dopuštaju sumnju na cerebralnu anomaliju. Moguće je isključiti traumatsku ili hipoksičnu prirodu oštećenja mozga ako u anamnezi nema podataka o porođajnoj traumi novorođenčeta, fetalnoj hipoksiji ili asfiksiji novorođenčeta. Prenatalna dijagnostika fetalnih malformacija provodi se ultrazvučnim probirom tijekom trudnoće. Ultrazvuk u prvom tromjesečju trudnoće može spriječiti rođenje djeteta s teškom cerebralnom anomalijom.
Jedna od metoda otkrivanja moždanih defekata u dojenčadi je neurosonografija kroz fontanelu. Mnogo precizniji podaci kod djece bilo koje dobi i kod odraslih dobivaju se pomoću MRI mozga. MRI vam omogućuje određivanje prirode i lokalizacije anomalije, veličine cista, heterotopija i drugih abnormalnih područja, za provođenje diferencijalne dijagnoze s hipoksičnim, traumatskim, tumorskim, zaraznim lezijama mozga. Dijagnostika konvulzivnog sindroma i izbor antikonvulzivne terapije provodi se pomoću EEG-a, kao i produljenog EEG video nadzora. U prisutnosti obiteljskih slučajeva cerebralnih anomalija, može biti korisno konzultirati se s genetičarom s genealoškim istraživanjem i analizom DNK. Da bi se identificirale kombinirane anomalije, provodi se pregled somatskih organa: ultrazvuk srca, ultrazvuk trbušne šupljine, radiografija prsnog koša, ultrazvuk bubrega itd.
Liječenje moždanih anomalija
Terapija malformacija mozga pretežno je simptomatska, provodi je dječji neurolog, neonatolog, pedijatar, epileptolog. U prisustvu konvulzivnog sindroma provodi se antikonvulzivna terapija (karbamazepin, levetiracetam, valproati, nitrazepam, lamotrigin itd.). Budući da je epilepsija u djece koja prati anomalije razvoja mozga obično otporna na monoterapiju antikonvulzivima, propisuje se kombinacija 2 lijeka (na primjer, levetiracetam s lamotriginom). S hidrocefalusom se provodi dehidracijska terapija, prema indikacijama, pribjegava se operaciji premosnice. Kako bi se poboljšao metabolizam normalno funkcionirajućih moždanih tkiva, koji u određenoj mjeri nadoknađuju postojeći kongenitalni nedostatak, moguće je provesti tijek neurometaboličkog liječenja s imenovanjem glicina, vitamina gr. B itd. Nootropici se koriste u liječenju samo u odsutnosti episindroma.
Uz umjerene i relativno blage cerebralne anomalije, preporučuje se sveobuhvatna psihološka podrška djetetu, poučavanje starije djece u specijaliziranim školama. Ove tehnike pomažu u usađivanju vještina samoposluživanja, smanjenju ozbiljnosti oligofrenije i, ako je moguće, socijalnoj prilagodbi djece s cerebralnim malformacijama.
Prognoza i prevencija
Prognoza je uvelike određena težinom cerebralne anomalije. Nepovoljan simptom je rani početak epilepsije i njezina otpornost na kontinuiranu terapiju. Prisutnost popratne kongenitalne somatske patologije komplicira prognozu. Učinkovita preventivna mjera je isključivanje embriotoksičnih i teratogenih učinaka na ženu tijekom trudnoće. Prilikom planiranja trudnoće budući roditelji trebali bi se riješiti loših navika, proći genetsko savjetovanje i pregledati kronične infekcije.

Glavni morfološki dijelovi mozga
- prednji (završni) mozak sastoji se od dvije moždane hemisfere.
- Diencephalon se sastoji od talamusa, epitalamusa, hipotalamusa, hipofize, koja nije uključena u diencephalon, već je izolirana u zasebnu žlijezdu.
- srednji mozak sastoji se od moždanih nogu i krova kvadrigemine. Gornji brežuljci krova kvadrigemine su subkortikalni vidni centar, a donji brežuljci subkortikalni centar sluha.
- stražnji mozak sastoji se od ponsa i malog mozga.
- medula. Spoj produžene moždine s leđnom moždinom je foramen magnum.
Srednji mozak, stražnji mozak i produžena moždina spojeni su u moždano deblo.

Unutarnja struktura hemisfera velikog mozga.
- siva tvar
- bijela tvar
Siva tvar sastoji se od kore koja u potpunosti prekriva moždane hemisfere. Bijela tvar nalazi se ispod sive tvari mozga. No, područja sa sivom tvari prisutna su i u bijeloj tvari – nakupine živčanih stanica. Zovu se jezgre (nukleusi). Normalno, postoji jasna granica između bijele i sive tvari. Diferencijacija bijele i sive tvari moguća je na CT-u, ali se bolje diferencira na MRI.

Kortikalna displazija
Kod kortikalne displazije granice između bijele i sive tvari su nejasne. U takvom slučaju treba dodatno koristiti inverziju slijeda T1 oporavka. Na tim će slikama biti vidljive granice, osim područja kortikalne displazije.

srčani udar
Kod citotoksičnog edema, koji se razvija u prvim minutama moždanog infarkta, gubi se i razlikovanje bijele i sive tvari, što je rani CT znak cerebralnog infarkta.







Velike hemisfere mozga
Hemisfere mozga su odvojene velikim falciformnim procesom. U svakoj hemisferi postoje 4 režnja:
- frontalni režanj.
- tjemeni režanj
- okcipitalni režanj
Frontalni režanj je odvojen od parijetalnog središnjim ili ralandovim žlijebom, koji se savršeno vidi i na aksijalnom i na sagitalnom presjeku.
Frontalni režanj je odvojen od temporalnog režnja lateralnim žlijebom, koji se izvrsno vidi kako na sagitalnom i aksijalnom, tako i na frontalnim presjecima.
Tjemeni režanj je odvojen od okcipitalnog režnja istoimenom parijetalno-okcipitalnom brazdom. Ova linija još uvijek razdvaja karotidni i bazilarni bazen.
Neki autori izdvajaju otok u zasebnom utoru, koji je veliko područje korteksa koji pokriva otok odozgo i bočno, tvori operkulum (latinski pars opercularis) i formira se od dijela susjednih frontalnih, temporalnih i parijetalnih režnja. .
Podijelite granice


Podijelite granice
Granice frontalnog i parijetalnog režnja.
Omega -?
središnji sulkus
simptom brkova- Postcentralni girus.
cingularna vijuga – postcentralni girus.
Da bismo ispravno odredili granicu frontalnog i parijetalnog režnja, najprije pronalazimo središnju brazdu. Simbol je upisan u ovaj utor Omega -? na aksijalnim presjecima.
Simptom brkova smještenih okomito na središnju liniju i slika koja odgovara postcentralnom sulkusu također pomažu. Ispred postcentralnog girusa nalazi se središnji sulkus.
Pojasna brazda.
Na sagitalnim presjecima morate pronaći corpus callosum iznad njega postoji cingulatni sulkus, koji se nastavlja posteriorno i prema gore u postcentralni sulkus, od kojeg se sprijeda nalazi središnji ili Rolandov sulkus.

frontalni režanj
Frontalni režanj je velik, a jedna od glavnih vijuga je precentralna vijuga, koja je kortikalno središte pokreta. U frontalnom režnju također se uočavaju gornji, srednji i donji gyrus. Navedene vijuge idu odozgo prema dolje i paralelne jedna s drugom.
Na donjoj površini frontalnog režnja nalaze se ravne i orbitalne vijuge, između kojih se nalaze olfaktorni putevi i lukovice. Ta su područja oštećena traumom.

Traumatska ozljeda frontalnog režnja
Kod ovog pacijenta bilježimo simetrična oštećenja bazalnih dijelova oba frontalna režnja, koja odgovaraju posttraumatskim promjenama.

Brocino područje
Također važno područje je Brocino područje koje se nalazi u distalnim dijelovima inferiornog frontalnog girusa. Njegova lokalizacija važna je pri planiranju neurokirurških zahvata. Ovu je zonu lako pronaći, sjećajući se ikone McDonald'sa.

Infarkt s uključivanjem u patološki proces Brocinog područja
Ovaj bolesnik ima akutni infarkt zbog okluzije prednje grane M2 lijeve MCA. Oštećenje frontalnog režnja s uključivanjem u patološki proces Brocinog područja.

tjemeni režanj
Iza središnjeg sulkusa nalazi se postcentralni girus, koji služi kao kortikalni analizator opće i proprioceptivne osjetljivosti.
Iza su gornji i donji parijetalni lobuli.
U gornjem parijetalnom režnju nalazi se jezgra kožnog analizatora odgovornog za stereognoziju – sposobnost prepoznavanja predmeta dodirom.
U donjem parijetalnom režnju nalazi se motorni analizator odgovoran za apraksiju - svrhovite i voljne pokrete.
stereognozija- sposobnost prepoznavanja predmeta dodirom.
Apraksija- kršenje samovoljnih radnji.

Atrofija prekuneusa
Atrofija prekuneusa rani je simptom Alzheimerove bolesti i prije atrofije korteksa temporalnih režnjeva i hipokampusa.
Prekuneus je dio parijetalnog režnja na unutarnjoj površini obje moždane hemisfere, smješten iznad i ispred corpus callosum-a.

temporalni režanj
U temporalnom režnju luče
gornji temporalni girus
Srednji temporalni girus
Inferiorni temporalni girus. Ove tri vijuge su paralelne jedna s drugom i nalaze se u vodoravnoj ravnini.
Geschlove vijuge nalaze se na površini gornje temporalne vijuge. Oni su kortikalni centar sluha.
Parahipokampalni girus nalazi se na donjoj površini temporalnih režnjeva u medijalnim regijama. Kuka je zajedno s hipokampusom odgovorna za osjet mirisa. Kada je hipokampus oštećen, pamćenje je prije svega narušeno.
Wernickeovo područje. Wernickeovo područje nalazi se u distalnim dijelovima gornje temporalne vijuge. To je osjetilna govorna zona.

Okcipitalni režanj
U okcipitalnim režnjevima određuju se nepravilne brazde i zavoji, ali najkonstantniji je trnoviti žlijeb koji se nalazi na medijalnoj površini okcipitalnog režnja. Oko žlijeba ostruge nalaze se 17, 18 i 19 Brodmannova polja, koja su kortikalni centar za vid.

Okluzija PCA
Kod ovog bolesnika klinički je uočeno oštećenje vida zbog oštećenja okcipitalnog režnja, čiji je uzrok srčani udar (okluzija PCA).
subkortikalna siva tvar







subkortikalna siva tvar
Subkortikalna siva tvar uključuje:
- talamus
- bazalne jezgre
- caudatus nucleus
- lentikularna jezgra, u kojoj su izolirani ljuska i blijeda lopta.
- ljuska
Unutarnja kapsula sastoji se od prednje strane bedra, koljena i stražnje strane bedra.
Kako pronaći stražnji but?
Između talamusa i lentikularne jezgre nalazimo hiperintenzivni fokus, koji je piramidalni trakt. Iz ovog hiperintenzivnog žarišta povlačimo liniju do koljena, što će biti projekcija stražnjeg femura unutarnje kapsule.
NB - Nemojte brkati stražnje koljeno sa blijedom loptom.
Kod klasifikacije intracerebralnih krvarenja u subkortikalnoj sivoj tvari, ovisno o položaju u odnosu na unutarnju kapsulu, krvarenja se dijele na:
- bočno
- medijalni
- mješoviti
BIJELA TVAR
Komisuralna vlakna koja povezuju hemisfere.
Corpus callosum (najveća komisura)
Prednja komisura
Stražnja komisura (komisura forniksa)

Prednja komisura
Prednja komisura nalazi se ispod kljuna corpus callosuma iza završne ploče i povezuje neke dijelove olfaktornog mozga: hipokampalni girus, lijevu i desnu kuku temporalnog režnja.
Stražnja komisura
Stražnja komisura pripada epitalamusu, nalazi se u korijenu epifize i povezuje odgovarajuće dijelove srednjeg i diencefalona.
Praktična vrijednost:
Bikomisuralna linija u sagitalnoj ravnini koristi se za procjenu corpus callosum-a. Bikomisuralna linija se povlači kroz gornji rub prednje komisure i donji rub stražnje komisure.

Corpus callosum
Corpus callosum se sastoji od:
Trup ili tijelo (prednji i stražnji)
Svaki dio povezuje homolateralni dio mozga.
Formiranje corpus callosuma.
Corpus callosum se razvija posebnim redom:
Iz koljena se razvija tijelo, valjak i na kraju kljun.
Mijelinizacija corpus callosuma ide od stražnjeg prema prednjem dijelu.
Ovo znanje pomaže u sužavanju diferencijalne dijagnoze u patologijama corpus callosuma.

Disgeneza i atrofija corpus callosuma
S disgenezom corpus callosum-a, koljeno i prednji dijelovi corpus callosum-a su dobro oblikovani, ali greben i kljun su odsutni. Ova patologija je kongenitalna. Patologija je prikazana lijevo.
S atrofijom corpus callosum-a, stražnji dijelovi corpus callosum-a (stražnji dio tijela i valjak) su dobro oblikovani, ali su kljun, koljeno i prednji dio tijela smanjeni u veličini. Ove promjene su stečene.
Mnoge bolesti zahvaćaju corpus callosum, tako da prisutnost lezija nije patognomonična za određenu bolest.

Marchiafava-Bignami bolest
Marchiafava-Bignami bolest (centralna degeneracija corpus callosuma, Marchiafava sindrom, ekstrapontinska mijelinoliza).
Javlja se kod osoba koje zlorabe alkohol. U tih osoba MRI otkriva leziju grebena i stražnjih dijelova trupa (tijela) corpus callosuma.
U kroničnim stadijima Marchiafava-Bignamijeve bolesti corpus callosum se vizualizira u obliku sendviča, u kojem su očuvani gornji i donji sloj corpus callosum, ali s nekrozom srednjih slojeva.
bijela tvar
Bijela tvar:
- periventrikularni
- duboki dijelovi (poluovalni centri)
- U-vlakna
Periventrikularna bijela tvar nalazi se u neposrednoj blizini lateralnih moždanih komora.
U-vlakna povezuju korteks obližnjih vijuga ili subkortikalne bijele tvari.
Duboki dijelovi bijele tvari smješteni između periventrikularne i subkortikalne bijele tvari.
Lezije u bijeloj tvari:
Lezije bijele tvari klasificiraju se prema lokaciji:
- periventrikularni
- jukstakortikalni
- subkortikalni
- lezije u dubokoj bijeloj tvari

Periventrikularne lezije
periventrikularni (pojedinačni ili višestruki, mali ili veliki, međusobno se spajaju)

Jukstakortikalne lezije
juksta - cca. Ta su žarišta lokalizirana u u-vlaknima i neposredno su uz sivu tvar, odnosno između lezije i sive tvari nema sloja bijele tvari.
U obliku, ova žarišta su različita, kako ponoviti oblik u-vlakana, također mogu biti zaobljena i nepravilnog oblika. Ova lokalizacija je patognomonična za MS.

Subkortikalne lezije
Subkortikalni fokusi su žarišta koja su lokalizirana u blizini moždane kore, ali istovremeno postoji sloj bijele tvari između fokusa i korteksa.

Žarišta u dubokoj bijeloj tvari.
Ova žarišta nalaze se u raznim bolestima mozga.




VENTRIKULE MOZGA
Lateralne komore se sastoje od:
- prednji (frontalni) rogovi
- stražnji (zatiljni) rogovi
- donji (temporalni) rogovi
Lateralni ventrikuli povezani su s trećom klijetkom parnim Monrovim otvorom.
Treća klijetka ima nepravilan oblik zbog prisutnosti džepova. Otvor treće klijetke odgovara intertalamičkoj komisuri.
Treća klijetka povezana je s četvrtom klijetkom Silvijevim akvaduktom. Iz četvrte klijetke, likvor ulazi u bazalne cisterne kroz uparene Luschkine otvore i nesparene Mogendijeve aperture.
Pri procjeni ventrikula vrijedi obratiti pozornost na ventrikularne rogove, jer kod degenerativnih bolesti kao što je Alzheimerova bolest, atrofija hipokampusa popraćena je ekspanzijom temporalnih rogova. U FLAIR modu pojačan je signal iz stražnjih (okcipitalnih) rogova, što je normalno kao i asimetrija rogova.
TREĆA KLIJETKA.
Treća klijetka nalazi se u središnjoj liniji između vidnih tuberkula. Spaja se s bočnim ventrikulama kroz Monroeove otvore, a s četvrtom ventrikulom kroz akvadukt mozga.
Džepovi treće klijetke:
- suprahijazmatski
- Infundibularni
- Suprapinealno
- Epifiza
Obično ovi džepovi imaju oštre kutove, ali s povećanjem pritiska džepovi se otvaraju.
Četvrta moždana klijetka.
Četvrta klijetka je šupljina stražnjeg mozga i, uz pomoć uparenih Luschkinih otvora i neparnog Magendievog otvora, povezana je s bazalnim cisternama.

Vaskularni pleksusi
Koroidni pleksusi koji proizvode likvor smješteni su u svim moždanim komorama, pa se kalcifikacija koroidnog pleksusa, koja se češće vizualizira u stražnjim rogovima lateralnih ventrikula, može vidjeti i u trećoj i u četvrtoj klijetki.

tuberozna skleroza.
Kalcifikacija koroidnih pleksusa, koja je norma, ne smije se brkati s patološkim stanjima. Na primjer, s kalcifikatima bočnih ventrikula - periventrikularnih gomolja u tuberoznoj sklerozi.

Heterotopna siva tvar
Važno je zapamtiti da je jedina siva tvar koja graniči s bočnim ventrikulima kaudatne jezgre, koje imaju jasne, ujednačene konture. Dodatne strukture sive tvari koje deformiraju konturu lateralnih ventrikula su patološke promjene karakteristične za heterotopiju sive tvari.

Varijante strukture ventrikula
- šupljina prozirnog septuma, koja se bilježi kod većine novorođenčadi (zatvara se tijekom vremena) i izgleda kao trokutasti oblik između tijela prednje bočne klijetke. Ova šupljina nikada ne prelazi foramen Monroe.
- šupljina srednjeg jedra. Jedan od zidova šupljine, koji čini krov treće klijetke.
- Vergeova šupljina je proširena šupljina između tijela lateralnih klijetki.

koloidna cista
Strukturne varijante treba razlikovati od koloidne ciste, koja će se razlikovati od intenziteta signala iz cerebrospinalne tekućine u gotovo svim sekvencama pulsa. Nakon uvođenja kontrastnog sredstva, koloidne ciste ne nakupljaju kontrast, što odgovara benignom procesu.

MRI norma - srednji sagitalni presjek. CSF - spremnici.
A - SPREMNIK ZA ZAVRŠNU PLOČU
B - KASTERN KHIAZME
C - Interpedunkularna cisterna
D - Premosni spremnik
E - Kvadrigeminalna cisterna
F - Cisternocerebelarna cisterna
G - Cisternocerebelarna cisterna Prepontine pontocerebellaris
H - LATERALNA CEREBELOMEDULARNA CASTERNA
I - TENK MAGNA
Slika ljubaznošću Dr. Coenraad J. Hattingh
LIMENKE MOZGA
Iz četvrte komore mozga cerebrospinalna tekućina ulazi u bazalne cisterne uz pomoć uparenih rupa Luschke i neparne rupe Magendie.
Naziv tenkova, na temelju lokalizacije:
U sagitalnoj ravnini:
- Supraselarni vodokotlić
- Mostna cisterna u kojoj prolazi glavna arterija.
- Četverobrdska cisterna
- Velika ili bazalna cisterna mozga
U aksijalnoj ravnini:
- Interpedunkularna cisterna
- Premosna cisterna povezuje interpedunkularnu i kvadrigeminalnu cisternu. Također, krila se razlikuju od zaobilaznog spremnika: desno i lijevo.


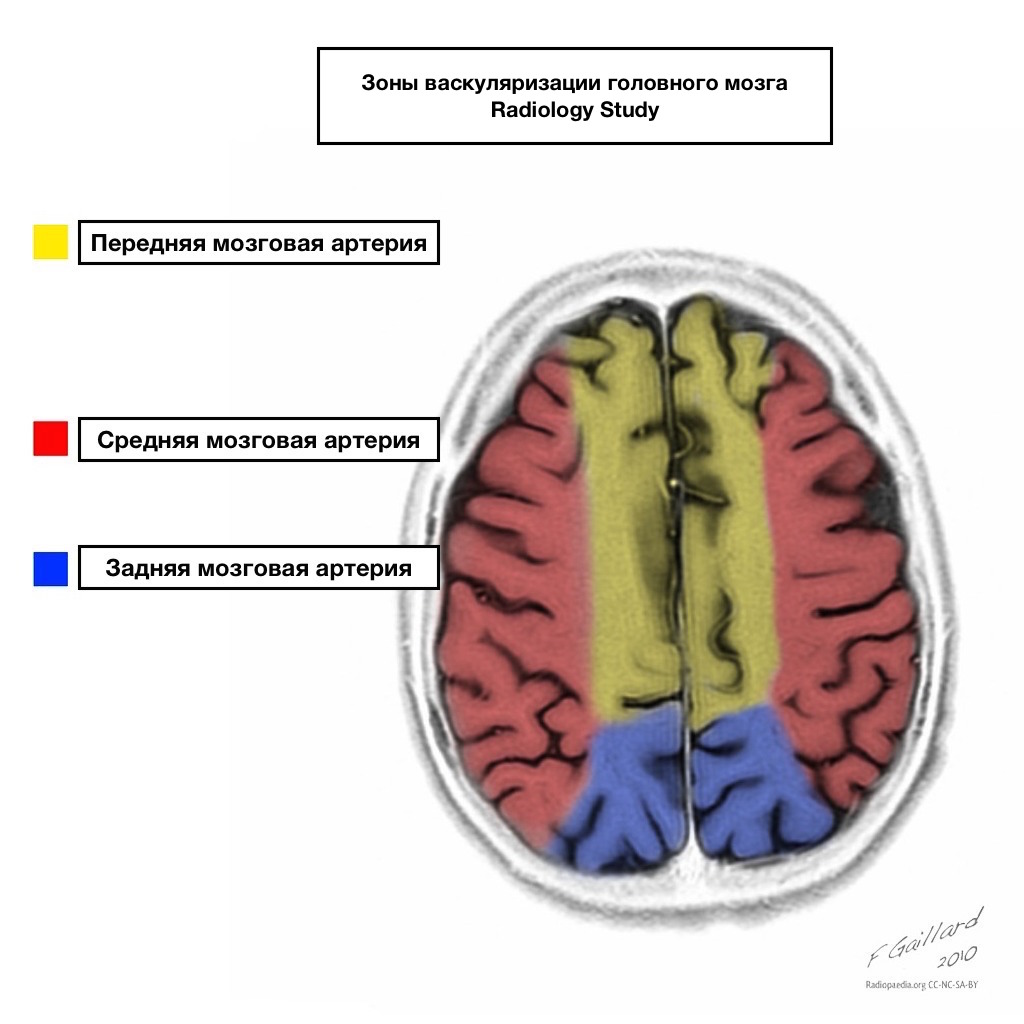







Bazeni opskrbe krvlju imaju jasne granice.

Područja susjedne opskrbe krvlju
Zone susjedne opskrbe krvlju na sjecištu zona opskrbe krvlju:
prednja cerebralna arterija
srednja moždana arterija
Stražnja cerebralna arterija.
Najčešće su infarkti u tim područjima hemodinamske prirode, odnosno nastaju pri padu krvnog tlaka.

Školjke mozga
Mozak je prekriven s tri membrane.
- Meka ljuska je čvrsto pričvršćena na mozak, ulazi u sve pukotine i brazde, au njoj se nalaze krvne žile. Na određenim mjestima prodire u moždane klijetke i formira koroidni pleksus.
- Arahnoida ili arahnoidna membrana leži preko brazda i širi se od jedne vijuge do druge.
- Tvrda ljuska iznutra oblaže šupljine lubanje, čvrsto prianja uz njih i oblikuje venske sinuse i procese koji odvajaju pojedinačne strukture mozga jedne od drugih.
Normalno, membrane mozga se ne vizualiziraju na MRI, ali nakon uvođenja kontrasta, dura mater se kontrastira.

Promjene na mekim moždanim ovojnicama.
Kod leptomeningealne karcinomatoze na nekontrastnim slikama T1 i T2 dolazi do pojačanja signala iz moždanih ovojnica, a nakon uvođenja kontrasta poboljšava vizualizaciju.

Meningitis
Promjene na moždanim ovojnicama često se nalaze i kod upalnih promjena, npr. kod tuberkuloznog leptomeningitisa.

Promjena dure
Kod intrakranijalne hipotenzije dolazi do promjene u dura materu. S ovom patologijom vizualizira se zadebljana dura mater, koja intenzivno nakuplja kontrast. Dodatni kriterij u dijagnozi je povećanje veličine hipofize, prolaps cerebelarnih tonzila u foramen magnum.

Promjene na dura mater nastaju i kod pahimeningealne karcinomatoze, koja se očituje zadebljanjem dure mater s intenzivnim nakupljanjem kontrastnog sredstva i vazogenim edemom susjednih dijelova frontalnog režnja.

Školski prostori.
Školski prostori su prostori između ljuski mozga.
- Subarahnoidni prostor je prostor između pia mater i arahnoidne kosti. Normalno, trebao bi imati intenzitet cerebrospinalne tekućine.
- Subduralni prostor je prostor između arahnoidne i dure.
- Epiduralni prostor je prostor između dure i kostiju lubanje, koji se obično ne vidi jer je dura srasla s kostima lubanje.

Promjena u subarahnoidnom prostoru
Promjena u subarahnoidnom prostoru
Sužavanje. Ove promjene nastaju tijekom volumetrijske ekspozicije (tumor, infarkt).
Proširenje. Ove promjene nastaju u posttraumatskom razdoblju, nakon srčanog udara ili tijekom atrofije.



Krvarenje školjke
Kod krvarenja školjki možemo savršeno identificirati školjke.
Vrste krvarenja školjke:
epiduralno krvarenje. Obično se vidi kao leća i ne prelazi šavove, ali može prijeći sinuse mozga, što se razlikuje od subduralnih krvarenja, koja nikada ne prelaze sinuse mozga.
Subduralno krvarenje. Najčešći uzrok je puknuće površinskih vena kao posljedica pomaka mozga tijekom traume. Ako u tom slučaju pukne i subarahnoidalna membrana, onda u tom slučaju likvor ulazi u subduralni prostor.
Subarahnoidalno krvarenje. Otkriva se povećanje signala iz cerebrospinalne tekućine u FLAIR modu. Najčešći uzrok subarahnoidnog krvarenja je ruptura aneurizme, budući da su arterije koje opskrbljuju mozak lokalizirane u subarahnoidnom prostoru.

Kod patoloških procesa u ljušturama ne koristi se izraz režnjevi, već se umjesto njega koristi termin područje. Na primjer, ovaj pacijent ima frontalni meningeom.

