Shenjat e trajtimit të heterotopisë së lëndës gri. Heterotopia nënkortikale: lisencefalia
Fjalë kyçe: epilepsi, displazi fokale kortikale, heterotopi e materies gri, kortikografi
Synimi Vlerësimi i rezultateve të trajtimit kirurgjik të epilepsisë në pacientët me çrregullime të migrimit të neuroneve në korteksin cerebral.
Materiale dhe metoda: Janë operuar 4 pacientë të moshës 20 deri në 37 vjeç (2 burra dhe 2 gra) me epilepsi të shkaktuar nga çrregullime të ndryshme të zhvillimit të korteksit cerebral.
rezultatet: të gjithë pacientët kishin kriza të pjesshme me gjeneralizim sekondar në pamjen e tyre klinike për 6 deri në 22 vjet përpara shtrimit në spital. MRI e trurit zbuloi displazi kortikale fokale në tre pacientë dhe heterotopi difuze periventrikulare të lëndës gri të trurit në një pacient. Tre pacientë me FCD iu nënshtruan implantimit të elektrodave kortikografike për të përcaktuar zonën kortikale përgjegjëse për zhvillimin e krizave. Pacientët me FCD iu nënshtruan topektomisë së lezioneve me kortikografi intraoperative dhe pacientët me heterotopi periventrikulare iu nënshtruan lobektomisë së lobit frontal të djathtë. Pas ndërhyrjeve nuk janë vërejtur komplikime infektive apo neurologjike. Një studim morfologjik i ekzemplarëve zbuloi llojin Taylor të FCD në 2 pacientë, tipin jo-Taylor të FCD në një pacient dhe heterotopi difuze periventrikulare të lëndës gri në një pacient. Pas 12 muajsh në periudhën postoperative, në tre pacientë me FCD, rezultati i trajtimit kirurgjik u vlerësua si klasa IA në shkallën Engel (liri e plotë nga krizat), në një pacient me heterotopi të lëndës gri - II në shkallën Engel (reduktim në frekuencën e sulmeve me 50%)
konkluzionet. Në pacientët me epilepsi rezistente ndaj ilaçeve, është e nevojshme të merret parasysh roli i mundshëm etiopatogjenetik i çrregullimeve në migrimin e neuroneve kortikale. Trajtimi kirurgjik mund të jetë një opsion për të arritur remision të qëndrueshëm klinik dhe përshtatje sociale të pacientëve.
Skizenfalia është një anomali në strukturën e korteksit. Ndodh si pasojë e zhvillimit të dëmtuar të trurit në javën 2-5 të shtatzënisë. Sëmundja shoqërohet me një ndërprerje në migrimin e neuroneve në korteksin cerebral gjatë formimit të rrjeteve nervore në tru.
Përmbajtja:
Çfarë është skizenfalia?
Për shkak të ushqimit të pamjaftueshëm vaskular ose mungesës së tij, një pjesë e indit të trurit nuk formohet. Skizenfalia nuk është një proces i shkatërrimit të indeve, por pasojë e moszhvillimit të tij (një defekt linear në indin e trurit, i karakterizuar nga mungesa e qelizave të lëndës gri).
Mosha mesatare e shfaqjes së simptomave të sëmundjes është 4 vjet (nga 3-4 javë në 12 vjet).
Ekzistojnë dy lloje të skizenfalisë.
Çarje e mbyllur - tip 1. Karakterizohet nga një zonë lineare e njëanshme ose dypalëshe e korteksit cerebral me një strukturë të papërsosur. Muret e çarjeve mbyllen, barkushet komunikojnë me hapësirën subaraknoidale. Zgavra e çarjes është një brazdë e vogël e mbuluar me epitel ependimal dhe medullë arachnoidale. Nuk është e mbushur me lëng cerebrospinal, kështu që është e pamundur të diagnostikohet patologjia në periudhën prenatale duke përdorur neurosonografinë.
Çarje e hapur (e hapur) - lloji 2. Mund të vërehet në njërën ose të dyja anët. Muret e defektit ndahen nga njëra-tjetra nga një lumen i mbushur me lëng cerebrospinal. Gjatësia e saj: nga muret e ventrikujve në hapësirën subaraknoidale. Në ultratinguj, skizenfalia e hapur zbulohet nga zmadhimi i ventrikujve.
Simptomat
Skizenfalia e mbyllur përbën më shumë se 50% të të gjitha rasteve të diagnostikuara. Në 30% të rasteve, sëmundja kombinohet me hidrocefalus progresiv, për të eliminuar se cili shuntim ventrikular kryhet.Numri dhe ashpërsia e simptomave varet nga lloji i skizencefalisë: i njëanshëm ose dypalësh dhe nga vendndodhja e defektit kortikal.
I njëanshëmçarjet shkaktojnë parezë, paralizë të pjesshme ose të plotë në njërën anë të trupit. Shumica e fëmijëve, kur rriten, kanë aftësi mesatare mendore dhe niveli i aftësive fizike është afër normales.
Shenjat e skizencefalisë së mbyllur të njëanshme në shumicën e pacientëve janë të kufizuara në çrregullimet e mëposhtme të zhvillimit: mungesa e iniciativës, prapambetja mendore dhe fizike pas fëmijëve të moshës së njëjtë (të dukshme gjatë lojërave të përbashkëta), shqetësime të moderuara në perceptimin e të folurit. Koordinimi i dëmtuar i lëvizjeve vërehet në anën e trupit përballë zonës së prekur.
Dyaneshemçarjet kanë simptoma më të rënda: vonesa në zhvillimin fizik dhe mendor, vështirësi në mësimin e gjuhës dhe mësimin e lëndëve bazë në shkollë. Për shkak të lidhjeve të papërsosura midis trurit dhe palcës kurrizore, funksionet motorike mund të kufizohen. Moskoordinimi bilateral është i mundur me skizencefalinë dypalëshe (bilaterale), madje edhe me çarje të vogla.
Shenja të tjera të skizenfalisë:
- ton i ulët i muskujve;
- hidrocefalus (akumulim i lëngjeve në barkushet e trurit);
- mikrocefali (koka më e vogël se normalja), ndonjëherë makrocefali (për shkak të hidrocefalusit);
- konvulsione të shpeshta.
Perimetri i kokës së një të porsalinduri nën një vjeç me hidrocefalus mund të rritet në 50-75 cm në vend të 40 cm normale në 3 muaj dhe 47 cm në vit.
Të gjithë fëmijët me skizencefali diagnostikohen me epilepsi fokale(zona qartësisht e kufizuar e epiaktivitetit).
Llojet e sulmeve:
- Konvulsione komplekse fokale - vetëdije e mjegullt, kthim i kokës, vështrim i fiksuar, mioklonus (dridhje konvulsive e muskujve) të ekstremiteteve të poshtme. Zakonisht shihet vetëm në njërën anë të trupit.
- Sulmet komplekse me përgjithësim dytësor (të paraprirë nga një sulm aurë ose fokal).
- Konvulsione të thjeshta.
Më pak të zakonshme janë sulmet mioklonike (dridhje ritmike të grupeve të muskujve, duke provokuar lëvizje të pavullnetshme) dhe tonike (relaksim i papritur i muskujve). Ato mund të përsëriten 4-8 herë në muaj ose më pak, ndonjëherë ndodhin vetëm disa herë në jetë.
Frekuenca dhe ashpërsia e krizave epileptike nuk varet nga lloji i skizenfalisë, por nga prania e segmenteve të displazisë kortikale (struktura jonormale e korteksit cerebral).
Në 100% të rasteve, skizenfalia karakterizohet nga një shkelje e funksioneve më të larta kortikale: shikimi, dëgjimi, ndjeshmëria (erë, prekje, shije) me ashpërsi të ndryshme. Çrregullimet motorike janë më të theksuara në lokalizimin frontal të çarjeve.
Skizenfalia është rrallë një patologji e pavarur. Zakonisht zbulohet në kombinim me një grup anomalish, i formuar gjithashtu si rezultat i shqetësimeve në proceset e ontogjenezës (zhvillimit të trupit) gjatë shtatzënisë:
- disgjenezë(pazhvillimi) ose mungesa e corpus callosum;
- ventrikulomegalia(barkushe të zgjeruara me rrjedhje të dëmtuar të lëngut cerebrospinal);
- hipoplazia cerebelare(përgjegjës për funksionet dhe koordinimin motorik);
- polimikrogjiria(shumë konvolucione shtesë, rregullim i gabuar i shtresave të korteksit cerebral);
- heterotopia e lëndës gri(akumulim jonormal dhe lokalizim i gabuar);
- zgjerimi(zhvendosje) ose defekte të murit, moszhvillim brirët e ventrikujve të trurit.
Pamja klinike e skizencefalisë plotësohet nga pasojat e një defekti të trurit:
- forma e kokës hidrocefalike (balli anormalisht i lartë, pjesa e sipërme e zmadhuar e kafkës, kreshtat e vetullave të përcaktuara fort dhe të zhvendosura përpara, modeli venoz i theksuar fort në ballë);
- shqetësime në inervimin e muskujve që sigurojnë lëvizjen e kokës së syrit, muskujve të brendshëm të syrit dhe qepallave;
- shprehje jonormale të fytyrës ose mungesë e tyre për shkak të inervimit jo të duhur të muskujve të fytyrës;
- paralizë bulbar (të folurit e dëmtuar, gëlltitja, pamundësia për të kontrolluar (lëvizur) muskujt e fytyrës);
- rritja e tonit të muskujve;
- tetrapareza spastike (pareza e të gjitha gjymtyrëve, asimetria dhe shqetësimet e tonit të muskujve);
- mungesa ose dëmtimi i reflekseve të pakushtëzuara;
Ndonjëherë shenjat neurologjike të skizencefalisë janë më pak të rënda sesa supozojnë mjekët fillimisht bazuar në rezultatet e MRI.
Çfarë e shkakton skizenfalinë?
Shkaku i saktë i skizencefalisë është i paqartë. Shumica e studiuesve parashtrojnë teori që lidhen me çrregullimet gjenetike dhe vaskulare.
Mutacionet në gjenet e homeobox , përgjegjës për rritjen dhe migrimin e neuroblasteve (pararendës të neuroneve), janë vërejtur në shumë, por jo të gjithë fëmijët me skizencefali. Teoria gjenetike e shfaqjes konfirmohet nga rastet e skizencefalisë tek vëllezërit dhe motrat.
Zhvillimi i sëmundjes mund të ndikohet infeksionet (për shembull, citomegalovirus) dhe barna .
Cilat procese provokojnë shfaqjen e hapësirës në lëndën gri?
Të tjerët kanë një mendim të ndryshëm: çarjet në lëndën gri formohen si rezultat i okluzioni vaskular . Bllokimi ose mungesa e arterieve të brendshme karotide ose cerebrale të mesme çon në goditje ishemike dhe më pas në nekrozë të trurit.
Diagnostifikimi
Ekzaminimi dhe trajtimi simptomatik kryhen në departamentin neuropsikiatrikë.Mjekët përdorin metodat e mëposhtme të diagnostikimit instrumental:
- Imazhe me rezonancë magnetike.
- Tomografia e kompjuterizuar me rreze X.
- Elektroencefalografia plotësohet me teste me hapje dhe mbyllje të syve, fotostimulim dhe hiperventilim (fëmijes i kërkohet të marrë frymë dhe të nxjerrë frymë shpejt dhe thellë).
Në të gjithë fëmijët me skizencefali, EEG tregon një ngadalësim të aktivitetit të sfondit, si dhe një nga dy ndryshimet:
- aktiviteti lokal epileptik në rajonet frontotemporale;
- aktivitet epileptik i përhapur pa një fokus specifik.
Për shkak të pranisë së hidrocefalusit, skizencefalia e hapur është e ngjashme me porencefalia , megjithatë, në rastin e dytë, çarja është e mbuluar jo me epitelial, por me ind lidhës ose glial (ndihmës). Sëmundja mund të ngatërrohet me holoprosencefalia (mungesë e plotë ose e pjesshme e ndarjes së trurit të përparmë në hemisfera).
CT përdoret rrallë në diagnostikimin e skizencefalisë, pasi MRI ofron një pamje më të plotë të patologjisë.

Imazhet e rezonancës magnetike mund të zbulojnë çrregullime shoqëruese të zhvillimit të trurit:
- heterotopia e lëndës gri (nyjet në lëndën gri nën rreshtimin e ventrikujve);
- hipoplazia e nervit optik (numri i pamjaftueshëm i aksoneve, njësitë strukturore të neuroneve);
- agjeneza e septum pellucida me lokalizim frontal të skizencefalisë;
- Displasia septo-optike (çrregullime të zhvillimit të gjëndrrës së hipofizës, septum pellucidum, nervit optik).
Mjekimi
Ofrohet trajtim simptomatik i skizencefalisë.
Tetrapareza, hemipareza, konvulsionet, spasticiteti i muskujve, zhvillimi psikomotor i vonuar, trajtohen me stimulim elektrik ose mikropolarizim të trurit, psikoterapi, ilaçe antiepileptike, përdoret terapi me botulinum (duke bllokuar transmetimin e sinjaleve të padëshiruara nga nervat në muskuj), përdoret trajtim ortopedik. .
Pacientët me skizencefali të lehtë nuk përjetojnë relapsa pas fillimit të trajtimit me barna antiepileptike.
Cilët mjekë përveç neurologut dhe neurokirurgut do ta ndihmojnë fëmijën?
Mjekët nga të paktën 3 specialitete mund të ndihmojnë në përmirësimin e cilësisë së jetës:
- Fizioterapist do të përshkruajë terapi për të përmirësuar prognozën e zhvillimit motorik, përkatësisht aftësinë për të ulur dhe në këmbë (në raste të rënda). Fëmijët me simptoma të moderuara mund të përfitojnë nga ushtrimet për të forcuar muskujt në krahët dhe këmbët e tyre.
- Shërbimet Terapist profesionist do të jetë e nevojshme nëse fëmija nuk mund të kryejë veprime që kërkojnë aftësi të shkëlqyera motorike të zhvilluara mirë: të hajë, të vishet në mënyrë të pavarur. Terapia e punës do të bëjë të mundur një jetë të plotë dhe kryerjen e funksioneve në shtëpi, në kopsht dhe në shkollë.
- Terapist ite folurit Përmirëson aftësitë e të folurit dhe gëlltitjes.
Cila është prognoza?
Skizenfalia ka një prognozë kryesisht të favorshme për jetën. Në rast të sigurimit në kohë të masave të ringjalljes dhe/ose rehabilitimit dhe trajtimit të mëvonshëm, ndodh falja. Problemet me aktivitetin motorik do të vazhdojnë gjatë gjithë jetës dhe ekziston rreziku i prapambetjes mendore, por shumica e pacientëve mund të jetojnë plotësisht në shoqëri.Përveç epilepsisë, problemi kryesor i të sëmurëve me skizencefali është edhe hidrocefalusi. Me një rritje të vazhdueshme të lëngjeve në njërën anë, barkushet zhvendosen dhe indet përreth janë të ngjeshura, duke përfshirë palcën e zgjatur (rregullon aktivitetin e zemrës dhe funksionin e frymëmarrjes). Hidrocefalusi i moderuar trajtohet farmakologjikisht, por mjekët mund të mos ofrojnë gjithmonë opsione të tjera përveç shuntimit.
Historia e një pacienti të vogël: djalë, 2 vjeç.
Nëna - 25 vjeç, babai - 29 vjeç, shtatzënia e parë, shëndeti i kënaqshëm, mungesa e faktorëve të dëmshëm mjedisor në zonën e banimit dhe në punë.
Hidrocefalusi u sugjerua për herë të parë me anë të ultrazërit në javën e 34-të. Nga klinika e rrethit pacienti është referuar në qendrën rajonale perinatale.
Madhësia e fetusit në fetometri korrespondonte me moshën gestacionale. Gjatë ekzaminimit të trurit, në hemisferën e djathtë u vu re një zgavër me përmbajtje të lëngshme. Glomerulet vaskulare në të bënë të mundur verifikimin se shkaku i formimit të tij nuk ishte një kist. Përveç rrethit të hapur të Willis, nuk u zbuluan ndryshime të tjera.
U vendos një diagnozë klinike: skizencefali e tipit 2 (me çarje të hapur). Pas 5 javësh lindi një fëmijë mashkull. Pesha: 3450 g, 7 pikë në shkallën Apgar. Menjëherë pas lindjes është bërë NSG, diagnoza është konfirmuar. Nënë e fëmijë kanë dalë nga materniteti në ditën e katërt.
Kanë kaluar 2 vjet. Fëmija mbetet shumë prapa bashkëmoshatarëve të tij në zhvillimin psikomotor (statikë, aftësi motorike, reagime shqisore, të folur, ndërveprim shoqëror), aftësitë motorike janë të kufizuara. Vërehet sindroma konvulsive dhe reduktimi i reflekseve kurrizore.
Prania e anomalive kraniofaciale që mund të shihen vizualisht ka një rëndësi prognostike negative: mikrocefalia, forma e kokës hidrocefalike. Devijime të ngjashme mund të zhvillohen tek një fëmijë me skizencefali të hapur.
Një fëmijë me skizencefali të mbyllur do t'i jepet një prognozë e favorshme për jetën. Çarjet e hapura në lëndën gri, përkundrazi, çojnë në zhvillim të vonuar mendor ose psiko-të folur (ZPR ose ZPRR) dhe çrregullime të lëvizjes.
Historia e një pacienti të rritur: 20 vjeç.
Trajtimi i ankesave të tortikollit (zhurmë dhe zhurmë në vesh), kriza epileptike me automatizma të të folurit (shqiptim i pakontrolluar i fjalëve), kriza toniko-klonike. Sulmet e epilepsisë çojnë në humbje të vetëdijes.
Nga momenti i lindjes deri në vizitën në spital pas sulmit të fundit që ndodhi gjatë orëve të mësimit në universitet, diagnoza e skizenfalisë nuk pritej.
Anamnezë e shkurtër. Në lindje, nuk u vunë re devijime; vonesa e zhvillimit filloi në 9 muaj; ana e djathtë papritmas pushoi së binduri. Pasi kontaktuan një neurolog pediatrik, ata bënë një MRI dhe CT dhe diagnostikuan paralizë cerebrale (më vonë doli se diagnoza ishte e pasaktë). U përshkrua një kurs i barnave vazoaktive dhe neurometabolike, megjithëse nuk kishte indikacione përkatëse.
Sulmi i parë i epilepsisë ndodhi në moshën 8 vjeçare. Më pas, sulmet u vërejtën me një atmosferë dëgjimore dhe konvulsione të rënda, por pa humbje të vetëdijes. Janë përshkruar shumë medikamente, duke përfshirë edhe antiepileptikë, por sëmundja përparoi.
Kohët e fundit, sulmet filluan disa ditë para ose në fillim të menstruacioneve. Për trajtimin e epilepsisë, është përshkruar një kurs Depakine në kombinim me Lamictal. Numri i krizave u zvogëlua, por kur filluan, kishte disa kriza në ditë.
Rezultatet diagnostike kur vizitoni një spital klinik rajonal. EEG regjistroi ndryshime të moderuara në aktivitetin bioelektrik, ritëm të parregullt alfa dhe epiaktivitet në rajonin temporal të hemisferës së majtë. Fotografia MRI është karakteristikë e skizenfalisë.
Defektet e pamjes: strabizmi divergjent, asimetria e zonës nasolabiale, qiellza gotike (e lartë dhe e ngushtë, e harkuar), forma e harqeve dentare është e shqetësuar, iktioza (lëkura e thatë, me luspa) në pjesën e poshtme të këmbëve, krahu dhe këmba e djathtë janë shkurtuar me 2 dhe 2.5 cm.
Problemet neurologjike: astigmatizëm (mjegullim i pjesshëm i kontureve të imazhit, shikim i paqartë), në anën e djathtë të trupit ka një rritje të reflekseve të tendinit (ngërçe muskulore kur shtrihet), paraparezë (ulje e aktivitetit të muskujve), ulje e ndjeshmërisë. I paqëndrueshëm në pozicionin Romberg (qëndrimi drejt me krahët e shtrirë). Polyneuropatia (ndjeshmëria e reduktuar në krahët poshtë bërrylit, mbindjeshmëria në këmbët poshtë gjurit).
Një prognozë pesimiste u jepet fëmijëve me epilepsi rezistente ndaj barnave (d.m.th. me kriza që nuk mund të kontrollohen me medikamente). Prania e patologjive shoqëruese përkeqëson cilësinë e jetës dhe zvogëlon mundësitë e disponueshme.
Një rezultat vdekjeprurës është i mundur me infeksione akute (përfshirë ato që janë bërë kronike), çrregullime metabolike, toksikozë të rënda dhe dështim të shumëfishtë të organeve.
Heterotopi subependimale(heterotopia periventrikulare) është forma më e zakonshme e heterotopisë së materies gri (GM), e karakterizuar nga nyje SV të lokalizuara drejtpërdrejt nën ependimën e ventrikulave anësore. Sipas morfologjisë, mund të ndahet në:
- fokale e njëanshme
- fokale dypalëshe
- difuze bilaterale: një rrip i valëzuar i SV që rrethon barkushet.
Epidemiologjia
Shumica e rasteve janë sporadike, disa janë recesive të lidhura me X (Xq28). Gratë përjetojnë dëmtime relativisht të lehta njohëse dhe më pas zhvillojnë epilepsi. Në rastin e djemve vërehet ndërprerja spontane e shtatzënisë, zakonisht për shkak të keqformimeve të sistemit kardiovaskular. Të mbijetuarit kanë paaftësi të rënda.
Pamja klinike
Më shpesh, heterotopia subependimale shoqërohet me epilepsi dhe vonesë zhvillimi.
Patologjia
Ashtu si llojet e tjera të heterotopive, ky lloj është rezultat i migrimit të dëmtuar të neuroneve. Në disa raste, shkaku i zhvillimit të heterotopisë subependimale është një shkelje e përhapjes së qelizave.
Nyjet e lëndës gri përbëhen nga grupe neuronesh dhe qelizave gliale. Është interesante të theksohet se ato janë më të zakonshmet në anën e djathtë, me sa duket për shkak të migrimit të mëvonshëm të neuroblasteve në anën e djathtë.
Në rastet e lidhura me X, vërehen mutacione në gjenin për filamin-1, një proteinë që lidh aktinën ndërqelizore. Përveç kësaj, filamin-1 gjithashtu luan një rol të rëndësishëm në zhvillimin e enëve të gjakut.
Diagnostifikimi
MRI është metoda e zgjedhur, megjithëse heterotopia periventrikulare është e dukshme në CT dhe ultratinguj (nëse është shumë e madhe).
Ultratinguj
Nodulet SV subependimale janë zakonisht hiperekoike në krahasim me lëndën e bardhë normale dhe mund të dalin në lumenin e ventrikulit (skaji i valëzuar i barkushes).
CT
Në CT, heterotopia subependimale shfaqet si një zonë e pakalcifikuar e indit që nuk grumbullon material kontrasti, i ngjashëm në densitet me lëndën gri normale, rreth ventrikujve anësore.
MRI
MRI antenatale
Në shtatzëninë e vonë, diagnoza e heterotopisë subependimale është relativisht e dukshme. Para javës së 26-të të shtatzënisë, prania e një matrice germinale periventrikulare normale teleencefalike e bën të vështirë zbulimin e saj, ashtu si edhe lëvizja e fetusit.
MRI pas lindjes
Në shtresën ependimale vërehen nyje të vogla të lëndës gri dhe shtrembërojnë konturin e ventrikujve. Më shpesh lokalizohet në zonën e trekëndëshit dhe brirëve okupital. Pjesët e tjera të trurit duken normale.
Nyjet e materies gri vizualizohen në të gjitha sekuencat, duke përfshirë ato pas kontrastit, ku, si materia gri normale, ato nuk grumbullojnë material kontrasti.
Diagnoza diferenciale
- normë
- bërthamat kaudate
- talamus
- astrocitoma me qeliza gjigante subependimale
- ka një grumbullim të theksuar të kontrastit
- lokalizuar pranë foraminës së Monroe
- nyjet subependimale në sklerozën tuberoze
- zakonisht i kalcifikuar (përveç në fëmijërinë e hershme)
- sinjal T2 më i lartë se sinjali i lëndës gri
- hemorragji subependial në ultratinguj dhe MRI antenatale
- edhe pse fotografia mund të jetë e ngjashme, një studim kontrolli në rast hemorragjie përcakton evolucionin e ndryshimeve
Ky është rezultat i shqetësimeve në formimin e strukturave cerebrale individuale ose trurit në tërësi që ndodhin në periudhën prenatale. Ata shpesh kanë simptoma klinike jo specifike: kryesisht sindromë epileptike, prapambetje mendore dhe mendore. Ashpërsia e pamjes klinike lidhet drejtpërdrejt me shkallën e dëmtimit të trurit. Ato diagnostikohen në mënyrë antenatale gjatë ultrazërit obstetrik, pas lindjes - duke përdorur EEG, neurosonografi dhe MRI të trurit. Mjekimi është simptomatik: antiepileptik, dehidratues, metabolik, psikokorrektues.
ICD-10
Q00 Q01 Q02 Q04

Informacion i pergjithshem
Anomalitë e zhvillimit të trurit janë defekte që përbëhen nga ndryshime jonormale në strukturën anatomike të strukturave cerebrale. Ashpërsia e simptomave neurologjike që shoqërojnë anomalitë cerebrale ndryshon ndjeshëm. Në raste të rënda, defektet janë shkaku i vdekjes antenatale të fetusit, ato përbëjnë deri në 75% të rasteve të vdekjes intrauterine. Përveç kësaj, anomalitë e rënda cerebrale përbëjnë rreth 40% të vdekjeve të të porsalindurve. Koha e shfaqjes së simptomave klinike mund të ndryshojë. Në shumicën e rasteve, anomalitë cerebrale shfaqen në muajt e parë pas lindjes së fëmijës. Por, duke qenë se formimi i trurit zgjat deri në moshën 8 vjeçare, një sërë defektesh e bëjnë debutimin e tyre klinik pas vitit të 1 të jetës. Në më shumë se gjysmën e rasteve, defektet cerebrale kombinohen me defekte të organeve somatike. Zbulimi prenatal i anomalive cerebrale është një detyrë urgjente në gjinekologjinë dhe obstetrikën praktike, dhe diagnoza dhe trajtimi i tyre pas lindjes janë çështje prioritare të neurologjisë moderne, neonatologjisë, pediatrisë dhe neurokirurgjisë.

Shkaqet
Shkaku më i rëndësishëm i ndërprerjeve në zhvillimin intrauterin është ndikimi në trupin e gruas shtatzënë dhe fetusin e faktorëve të ndryshëm të dëmshëm që kanë një efekt teratogjen. Shfaqja e një anomalie si pasojë e trashëgimisë monogjenike ndodh vetëm në 1% të rasteve. Shkaku më me ndikim i defekteve të trurit konsiderohet të jetë një faktor ekzogjen. Shumë komponime kimike aktive, ndotje radioaktive dhe disa faktorë biologjikë kanë një efekt teratogjen. Këtu nuk ka rëndësi të vogël problemi i ndotjes së mjedisit njerëzor, i cili bën që kimikatet toksike të hyjnë në trupin e një gruaje shtatzënë.
Efekte të ndryshme embriotoksike mund të lidhen me stilin e jetës së vetë gruas shtatzënë: për shembull, pirja e duhanit, alkoolizmi, varësia nga droga. Çrregullimet dismetabolike tek një grua shtatzënë, si diabeti mellitus, hipertiroidizmi etj., mund të shkaktojnë edhe anomali cerebrale tek fetusi. Shumë medikamente që një grua mund të marrë në fazat e hershme të shtatzënisë, pa dijeni për proceset që ndodhin në trupin e saj, kanë gjithashtu një efekt teratogjen. Infeksionet e pësuar nga një grua shtatzënë ose infeksionet intrauterine të fetusit kanë një efekt të fuqishëm teratogjen. Më të rrezikshmet janë citomegalia, listerioza, rubeola dhe toksoplazmoza.
Patogjeneza
Ndërtimi i sistemit nervor të fetusit fillon fjalë për fjalë nga java e parë e shtatzënisë. Tashmë në ditën e 23-të të shtatzënisë përfundon formimi i tubit nervor, shkrirja jo e plotë e skajit të përparmë të të cilit sjell anomali të rënda cerebrale. Përafërsisht në ditën e 28-të të shtatzënisë, formohet vezikula cerebrale e përparme, e cila më pas ndahet në 2 anësore, të cilat formojnë bazën e hemisferave cerebrale. Më pas, formohen korteksi cerebral, konvolucionet e tij, korpusi kallosumi, strukturat bazale etj.
Diferencimi i neuroblasteve (qelizat nervore germinale) rezulton në formimin e neuroneve, të cilat formojnë lëndën gri dhe qelizave gliale, të cilat përbëjnë lëndën e bardhë. Lënda gri është përgjegjëse për proceset më të larta të aktivitetit nervor. Lënda e bardhë përmban rrugë të ndryshme që lidhin strukturat cerebrale në një mekanizëm të vetëm funksional. Një i porsalindur me afat të plotë ka të njëjtin numër neuronesh si një i rritur. Por zhvillimi i trurit të tij vazhdon, veçanërisht intensivisht në 3 muajt e parë. jeta. Ka një rritje të qelizave gliale, degëzimit të proceseve neuronale dhe mielinimit të tyre.
Dështimet mund të ndodhin në faza të ndryshme të formimit të trurit. Nëse ndodhin në 6 muajt e parë. shtatzënia, ato mund të çojnë në ulje të numrit të neuroneve të formuara, çrregullime të ndryshme në diferencim dhe hipoplazi të pjesëve të ndryshme të trurit. Në një datë të mëvonshme, mund të ndodhë dëmtimi dhe vdekja e substancës cerebrale të formuar normalisht.
Llojet e anomalive të trurit
Anencefalia- mungesa e trurit dhe akrania (mungesa e kockave të kafkës). Vendin e trurit e zënë rritjet e indit lidhor dhe zgavrat cistike. Mund të jetë i mbuluar me lëkurë ose i zhveshur. Patologjia është e papajtueshme me jetën.
Encefalocela- prolapsi i indeve dhe membranave cerebrale përmes një defekti në kockat e kafkës, i shkaktuar nga mos shkrirja e saj. Si rregull, ajo formohet përgjatë vijës së mesme, por mund të jetë edhe asimetrike. Një encefalocele e vogël mund të imitojë një cefalohematoma. Në raste të tilla, radiografia e kafkës ndihmon në përcaktimin e diagnozës. Prognoza varet nga madhësia dhe përmbajtja e encefalocelës. Nëse zgjatja është në përmasa të vogla dhe ka ind nervor ektopik në zgavrën e tij, heqja kirurgjikale e encefalocelës është efektive.
Mikrocefalia- zvogëlimi i vëllimit dhe peshës së trurit për shkak të vonesës në zhvillimin e tij. Ndodh me frekuencë 1 rast për 5 mijë të porsalindur. I shoqëruar nga një perimetër i reduktuar i kokës dhe një raport joproporcional i kafkës së fytyrës/kafkës me një mbizotërim të të parës. Mikrocefalia përbën rreth 11% të të gjitha rasteve të prapambetjes mendore. Me mikrocefalinë e rëndë, idiotësia është e mundur. Shpesh nuk ka vetëm prapambetje mendore, por edhe një vonesë në zhvillimin fizik.
Makrocefalia- rritja e vëllimit dhe masës së trurit. Shumë më pak e zakonshme se mikrocefalia. Makrocefalia zakonisht kombinohet me çrregullime të arkitekturës së trurit dhe heterotopinë fokale të lëndës së bardhë. Manifestimi kryesor klinik është prapambetja mendore. Mund të shfaqet sindroma konvulsive. Makrocefalia e pjesshme ndodh me zmadhimin e vetëm njërës nga hemisferat. Si rregull, shoqërohet me asimetri të pjesës cerebrale të kafkës.
Displasia cistike cerebrale- karakterizohet nga kavitete të shumta cistike të trurit, zakonisht të lidhura me sistemin ventrikular. Kistet mund të ndryshojnë në madhësi. Ndonjëherë ato lokalizohen vetëm në një hemisferë. Kistet e shumta të trurit paraqiten me epilepsi që është rezistente ndaj terapisë antikonvulsante. Kistet teke, në varësi të madhësisë së tyre, mund të kenë ecuri subklinike ose të shoqërohen me hipertension intrakranial; shpesh vihet re resorbimi i tyre gradual.
holoprosencefalia- mungesa e ndarjes së hemisferave, si rezultat i së cilës ato përfaqësohen nga një hemisferë e vetme. Barkushet anësore formohen në një zgavër të vetme. Shoqërohet me displazi të rëndë të kafkës së fytyrës dhe defekte somatike. Lindja e vdekur ose vdekja ndodh në ditën e parë.
Displasia fokale kortikale(FCD) - prania në korteksin cerebral të zonave patologjike me neurone gjigante dhe astrocite jonormale. Vendndodhja e preferuar është zona e përkohshme dhe ballore e trurit. Një tipar dallues i krizave epileptike gjatë FCD është prania e paroksizmave komplekse afatshkurtra me përgjithësim të shpejtë, të shoqëruara në fazën fillestare me fenomene motorike demonstruese në formën e gjesteve, goditjes me këmbë në një vend, etj.
Heterotopitë- akumulimet e neuroneve që, në fazën e migrimit neuronal, u vonuan përgjatë rrugës së tyre drejt korteksit. Heterotopione mund të jenë të vetme ose të shumëfishta, kanë një formë nodulare ose shiriti. Dallimi kryesor i tyre nga skleroza tuberoze është mungesa e aftësisë për të grumbulluar kontrast. Këto anomali të zhvillimit të trurit manifestohen me episindromë dhe prapambetje mendore, ashpërsia e të cilave lidhet drejtpërdrejt me numrin dhe madhësinë e heterotopioneve. Me heterotopi të vetme, konfiskimet epileptike, si rregull, debutojnë pas moshës 10 vjeç.
Diagnostifikimi
Anomalitë e rënda të trurit shpesh mund të diagnostikohen me ekzaminim vizual. Në raste të tjera, anomali cerebrale mund të dyshohet me vonesë cerebrale, hipotoni muskulore në periudhën neonatale dhe shfaqjen e sindromës konvulsive tek fëmijët në vitin e parë të jetës. Natyra traumatike ose hipoksike e dëmtimit të trurit mund të përjashtohet nëse nuk ka histori të traumës së lindjes së të porsalindurit, hipoksi fetale ose asfiksi të të porsalindurit. Diagnoza prenatale e keqformimeve të fetusit kryhet me ekzaminim me ultratinguj gjatë shtatzënisë. Ekografia me ultratinguj në tremujorin e parë të shtatzënisë mund të parandalojë lindjen e një fëmije me anomali të rëndë cerebrale.
Një nga metodat për identifikimin e defekteve të trurit tek foshnjat është neurosonografia përmes fontanelit. Të dhëna shumë më të sakta tek fëmijët e çdo moshe dhe tek të rriturit merren duke përdorur MRI të trurit. MRI ju lejon të përcaktoni natyrën dhe lokalizimin e anomalisë, madhësinë e kisteve, heterotopive dhe zonave të tjera anormale dhe të kryeni diagnozën diferenciale me lezione hipoksike, traumatike, tumorale dhe infektive të trurit. Diagnoza e sindromës konvulsive dhe zgjedhja e terapisë antikonvulsive kryhet duke përdorur EEG, si dhe monitorim të zgjatur video EEG. Nëse ka raste familjare të anomalive cerebrale, konsultimi me një gjenetist me kërkime gjenealogjike dhe analiza të ADN-së mund të jetë i dobishëm. Për të identifikuar anomalitë e kombinuara, bëhet ekzaminimi i organeve somatike: ekografia e zemrës, ekografia e zgavrës së barkut, radiografia e organeve të kraharorit, ekografia e veshkave etj.
Trajtimi i anomalive të trurit
Trajtimi i keqformimeve të trurit është kryesisht simptomatik, kryhet nga një neurolog pediatrik, neonatolog, pediatër dhe epileptolog. Në prani të sindromës konvulsive, kryhet terapi antikonvulsante (karbamazepinë, levetiracetam, valproat, nitrazepam, lamotrigine, etj.). Meqenëse epilepsia tek fëmijët, e cila shoqëron anomalitë e zhvillimit të trurit, zakonisht është rezistente ndaj monoterapisë antikonvulsant, përshkruhet një kombinim i 2 barnave (për shembull, levetiracetam me lamotrigine). Për hidrocefalus, kryhet terapi dehidrimi, dhe operacionet e shuntit përdoren sipas indikacioneve. Për të përmirësuar metabolizmin e indeve të trurit që funksionojnë normalisht, në një farë mase duke kompensuar defektin kongjenital ekzistues, është e mundur të kryhet një kurs i trajtimit neurometabolik me administrimin e glicinës dhe vitaminave. B, etj Medikamentet nootropike përdoren në mjekim vetëm në mungesë të episindromës.
Për anomalitë cerebrale të moderuara dhe relativisht të lehta, rekomandohet mbështetje gjithëpërfshirëse psikologjike për fëmijën dhe edukimi për fëmijët më të rritur në shkolla të specializuara. Këto teknika ndihmojnë në rrënjosjen e aftësive të vetë-kujdesit, zvogëlojnë ashpërsinë e prapambetjes mendore dhe, nëse është e mundur, përshtatjen sociale të fëmijëve me defekte cerebrale.
Prognoza dhe parandalimi
Prognoza përcaktohet kryesisht nga ashpërsia e anomalisë cerebrale. Një simptomë e pafavorshme është fillimi i hershëm i epilepsisë dhe rezistenca e saj ndaj terapisë. Prognoza ndërlikohet nga prania e një patologjie somatike kongjenitale shoqëruese. Një masë efektive parandaluese është përjashtimi i efekteve embriotoksike dhe teratogjene tek një grua gjatë shtatzënisë. Kur planifikoni një shtatzëni, prindërit e ardhshëm duhet të heqin qafe zakonet e këqija, t'i nënshtrohen këshillimit gjenetik dhe të kontrollohen për infeksione kronike.

Zonat kryesore morfologjike të trurit
- Truri i përparmë (fundi) përbëhet nga dy hemisfera cerebrale.
- Diencefaloni përbëhet nga talamusi, epitalamusi, hipotalamusi dhe gjëndrra e hipofizës, e cila nuk përfshihet në diencefalon, por është e ndarë në një gjëndër të veçantë.
- Truri i mesëm përbëhet nga peduncles cerebrale dhe çatia e rajonit quadrigeminal. Kolikulat superiore të çatisë kuadrigeminale janë qendra vizuale nënkortikale, dhe kolikulat inferiore janë qendra e dëgjimit nënkortikale.
- Truri i pasmë përbëhet nga ponsi dhe truri i vogël.
- medulla. Bashkimi i medulla oblongata dhe palcës kurrizore është foramen magnum.
Truri i mesëm, truri i pasëm dhe medulla oblongata kombinohen në trungun e trurit.

Struktura e brendshme e hemisferave cerebrale.
- Lëndë gri
- Lënda e bardhë
Lënda gri përbëhet nga korteksi, i cili mbulon plotësisht hemisferat cerebrale. Lënda e bardhë ndodhet nën lëndën gri të trurit. Megjithatë, lënda e bardhë përmban gjithashtu zona të materies gri - grupe qelizash nervore. Ato quhen bërthama. Normalisht, ekziston një kufi i qartë midis lëndës së bardhë dhe gri. Diferencimi i lëndës së bardhë dhe gri është i mundur në CT, por diferencohet më mirë në MRI.

Displasia kortikale
Me displazinë kortikale, kufijtë midis lëndës së bardhë dhe gri janë të paqarta. Në këtë rast, sekuenca e rikuperimit të përmbysjes T1 duhet të përdoret gjithashtu. Në këto imazhe, kufijtë do të jenë të dukshëm, përveç zonave të displazisë kortikale.

Atak ne zemer
Me edemën citotoksike, e cila zhvillohet në minutat e para të infarktit cerebral, humbet edhe diferencimi midis lëndës së bardhë dhe gri, e cila është një shenjë e hershme CT e infarktit cerebral.







Hemisferat më të mëdha të trurit
Hemisferat e trurit janë të ndara nga njëra-tjetra nga një proces i madh falciform. Çdo hemisferë ka 4 lobe:
- lobi frontal.
- lobi parietal
- lobi okupital
Lobi frontal ndahet nga lobi parietal duke përdorur sulkun qendror ose ralandik, i cili vizualizohet qartë si në seksionet aksiale ashtu edhe në ato sagitale.
Lobi frontal ndahet nga lobi i përkohshëm duke përdorur grykën anësore, e cila vizualizohet qartë si në pjesën sagitale ashtu edhe në aksiale, si dhe në seksionet ballore.
Lobi parietal ndahet nga lobi okupital nga sulkusi parieto-okcipital me të njëjtin emër. Kjo linjë ndan gjithashtu pellgun karotid dhe basilar.
Disa autorë identifikojnë insulën në një brazdë të veçantë, e cila është një zonë e madhe e korteksit, që mbulon insulën sipër dhe anash, formon një operculum (lat. pars opercularis) dhe formohet nga një pjesë e frontit, temporal dhe parietal ngjitur. lobet.
Ndani kufijtë


Ndani kufijtë
Kufijtë e lobeve ballore dhe parietale.
Omega -?
Sulku qendror
Simptoma e mustaqeve– gyrus postcentral.
Gyrus cingulate – gyrus postcentral.
Për të përcaktuar saktë kufirin e lobeve ballore dhe parietale, së pari gjejmë sulkun qendror. Simboli përshtatet në këtë brazdë Omega -? në seksione boshtore.
Simptoma e një mustaqe të vendosur pingul me vijën e mesit dhe imazhi, që korrespondon me sulkun postcentral, gjithashtu ndihmon. Përpara gyrusit postcentral është sulkusi qendror.
Brazda cingulate.
Në seksionet sagittale, duhet të gjeni korpusin e kalozumit; sipër tij ka një brazdë cingulate, e cila vazhdon prapa dhe lart në sulkun postcentral, nga i cili ndodhet sulkusi qendror ose Rolandic përpara.

Lobi frontal
Lobi frontal është i madh dhe një nga gyruset kryesore është gyrus precentral, i cili është qendra kortikale e lëvizjes. Lobi frontal përmban gjithashtu gyrin e sipërm, të mesëm dhe të poshtëm. Konvolucionet e listuara shkojnë nga lart poshtë dhe paralel me njëri-tjetrin.
Në sipërfaqen e poshtme të lobit frontal ka gyri të drejtë dhe orbital, midis të cilave ndodhen traktet e nuhatjes dhe bulbs. Këto zona janë dëmtuar nga lëndimet.

Lëndimi traumatik i lobit frontal
Në këtë pacient vërehen dëmtime simetrike të pjesëve bazale të të dy lobeve ballore, të cilat korrespondojnë me ndryshimet post-traumatike.

Zona e Brokës
Një zonë tjetër e rëndësishme është zona e Brokës, e cila ndodhet në pjesët distale të gyrusit frontal inferior. Lokalizimi i tij është i rëndësishëm gjatë planifikimit të ndërhyrjeve neurokirurgjikale. Kjo zonë është e lehtë për t'u gjetur, duke kujtuar ikonën e McDonald's.

Infarkti që përfshin zonën e Brokës në procesin patologjik
Ky pacient ka një infarkt akut të shkaktuar nga mbyllja e degës së përparme të M2 të MCA-së së majtë. Dëmtimi i lobit frontal që përfshin zonën e Broca në procesin patologjik.

Lob parietal
Pas grykës qendrore është gyrus postcentral, i cili shërben si një analizues kortikal i ndjeshmërisë së përgjithshme dhe proprioceptive.
Në anën e pasme janë lobulat parietale superiore dhe inferiore.
Në lobulin parietal superior ekziston bërthama e analizuesit të lëkurës, e cila është përgjegjëse për steregnozën - aftësinë për të njohur objektet me prekje.
Në lobulin parietal inferior ekziston një analizues motorik përgjegjës për apraksi - lëvizje të qëllimshme dhe të vullnetshme.
Stereognosia- aftësia për të njohur objekte me prekje.
Apraksia- shkelje e veprimeve vullnetare.

Atrofia Precuneus
Atrofia e prekuneusit është një simptomë e hershme e sëmundjes Alzheimer, madje edhe para atrofisë së korteksit të lobit të përkohshëm dhe hipokampusit.
Precuneus është një rajon i lobit parietal në sipërfaqen e brendshme të të dy hemisferave të trurit, i vendosur sipër dhe përpara korpusit të kallosumit.

Lobi i përkohshëm
Në lobin e përkohshëm ka
Gyrus i përkohshëm sipëror
Gyrus i mesëm temporal
Gyrus temporal inferior. Këto tre konvolucione janë paralele me njëra-tjetrën dhe të vendosura në një plan horizontal.
Konvolucionet e Heschl janë të vendosura në sipërfaqen e gyrusit të përkohshëm sipëror. Ato janë qendra kortikale e dëgjimit.
Gjirusi parahipokampal ndodhet në sipërfaqen e poshtme të lobeve të përkohshme në seksionet mediale. Grepi, së bashku me hipokampusin, është përgjegjës për shqisën e nuhatjes. Kur hipokampusi dëmtohet, kujtesa është e para që preket.
Zona e Wernicke. Zona e Wernicke ndodhet në pjesët distale të gyrusit të përkohshëm superior. Është një zonë shqisore e të folurit.

Lob okupital
Në lobet okupitale përcaktohen brazda dhe konvolucione jo të përhershme, por më konstanti është brazda kalkarine, e vendosur në sipërfaqen mediale të lobit okupital. Rreth sulkut kalkarin janë zonat 17, 18 dhe 19 të Brodmann, të cilat janë qendra kortikale e shikimit.

Okluzioni i PCA
Ky pacient klinikisht ka dëmtim të shikimit të shkaktuar nga dëmtimi i lobit okupital i shkaktuar nga një atak në zemër (okluzioni i PCA).
Lënda gri nënkortikale







Lënda gri nënkortikale
Lënda gri nënkortikale përfshin:
- talamus
- ganglione bazale
- bërthama kaudate
- bërthama thjerrëzore, e cila përmban putamen dhe globus pallidus.
- guaskë
Kapsula e brendshme përbëhet nga kofsha e përparme, gjuri dhe kofsha e pasme.
Si të gjeni ijën tuaj të pasme?
Midis talamusit dhe bërthamës thjerrëz gjejmë një fokus hiperintens, që është trakti piramidal. Nga ky fokus hiperintens ne tërheqim një vijë në gju, e cila do të jetë projeksioni i kofshës së pasme të kapsulës së brendshme.
NB - mos ngatërroni gjurin e pasmë me globus pallidus.
Kur klasifikohen hemorragjitë intracerebrale në lëndën gri nënkortikale, në varësi të vendndodhjes në lidhje me kapsulën e brendshme, hemorragjitë ndahen në:
- anësore
- mediale
- të përziera
SUBSTANCË E BARDHË
Fijet komisive që lidhin hemisferat me njëra-tjetrën.
Corpus callosum (komisioni më i madh)
Komisura e përparme
Komisura e pasme (fornix commissure)

Komisura e përparme
Komisura e përparme ndodhet nën sqepin e korpusit të kallosit pas pllakës fundore dhe lidh disa pjesë të trurit nuhatës: gyri hipokampal, nyjet e majta dhe të djathta të lobeve temporale.
Komisura e pasme
Komisura e pasme i përket epitalamusit, ndodhet në rrënjën e epifizës dhe lidh pjesët përkatëse të trurit të mesëm dhe diencefalonit.
Kuptimi praktik:
Për të vlerësuar corpus callosum, përdoret një linjë bikomisionale në rrafshin sagittal. Vija bikomisurale vizatohet përmes skajit të sipërm të komisurës së përparme dhe skajit të poshtëm të komisurës së pasme.

Corpus Callosum
Corpus callosum përbëhet nga:
Trungu ose trupi (i përparmë dhe i pasmë)
Çdo seksion lidh pjesën homolaterale të trurit.
Formimi i corpus callosum.
Corpus callosum zhvillohet në një mënyrë të veçantë:
Nga gjuri zhvillohet më pas trupi, kreshta dhe në fund sqepi.
Mielinimi i korpusit kalozum vazhdon nga seksionet e pasme në seksionet e përparme.
Kjo njohuri ndihmon për të ngushtuar diagnozën diferenciale për patologjitë e korpusit kallosum.

Disgjeneza dhe atrofia e corpus callosum
Me disgjenezën e corpus callosum, pjesët gjinore dhe të përparme të corpus callosum janë të formuara mirë, por spleniumi dhe sqepi mungojnë. Kjo patologji është e lindur. Patologjia paraqitet në të majtë.
Me atrofi të corpus callosum, pjesët e pasme të corpus callosum formohen mirë (pjesa e pasme e trupit dhe spleniumi), por sqepi, gjuri dhe pjesa e përparme e trupit zvogëlohen në madhësi. Këto ndryshime janë blerë.
Shumë sëmundje prekin corpus callosum, kështu që prania e lezioneve nuk është patognomonike për një sëmundje të caktuar.

Sëmundja Marchiafava-Bignami
Sëmundja Marchiafava-Bignami (degjenerimi qendror i corpus callosum, sindroma Marchiafava, mielinoliza ekstrapontine).
Ndodh te personat që abuzojnë me alkoolin. Tek këta individë, MRI zbulon lezione të spleniumit dhe pjesëve të pasme të trungut (trupit) të corpus callosum.
Në fazat kronike të sëmundjes Marchiafava-Bignami, korpusi kallos vizualizohet në formë sanduiçi, në të cilin ruhen shtresat e sipërme dhe të poshtme të korpusit të kallosit, por me nekrozë të shtresave të mesme.
Lënda e bardhë
Lënda e bardhë:
- periventrikulare
- seksione të thella (qendra semiovale)
- U-fibër
Lënda e bardhë periventrikulare ndodhet në afërsi të barkusheve anësore të trurit.
Fijet U lidhin korteksin e gyrit afër ose të lëndës së bardhë nënkortikale.
Lënda e bardhë e thellë e vendosur midis lëndës së bardhë periventrikulare dhe subkortikale.
Lezionet e lëndës së bardhë:
Lezionet e lëndës së bardhë klasifikohen sipas vendndodhjes:
- periventrikulare
- jukstakortikale
- nënkortikale
- lezione në lëndën e bardhë të thellë

Lezionet periventrikulare
periventrikulare (të vetme ose të shumëfishta, të vogla ose të mëdha, të bashkuara me njëra-tjetrën)

Lezionet jukstakortikale
juxta - rreth. Këto lezione janë të lokalizuara në fibrat u dhe janë drejtpërdrejt ngjitur me lëndën gri, domethënë nuk ka asnjë shtresë të lëndës së bardhë midis lezionit dhe lëndës gri.
Këto lezione mund të jenë të ndryshme në formë, si përsëritja e formës së fibrave u, ato gjithashtu mund të jenë të rrumbullakëta ose në formë të çrregullt. Ky lokalizim është patognomonik për MS.

Lezionet subkortikale
Lezionet subkortikale janë lezione që lokalizohen pranë korteksit cerebral, por ekziston një shtresë e lëndës së bardhë midis lezionit dhe korteksit.

Lezionet në lëndën e bardhë të thellë.
Këto lezione ndodhin në sëmundje të ndryshme të trurit.




BARSKET E TRURI
Barkushet anësore përbëhen nga:
- brirët e përparme (frontale).
- brirët e pasmë (okupital).
- brirët inferiorë (të përkohshëm).
Barkushet anësore janë të lidhura me barkushen e tretë përmes vrimave të çiftuara të Monroe.
Ventrikuli i tretë ka një formë të çrregullt për shkak të pranisë së xhepave. Hapja e barkushes së tretë korrespondon me komisurën ndërtalamike.
Ventrikuli i tretë lidhet me barkushen e katërt me anë të ujësjellësit Sylvian. Nga barkushja e katërt, lëngu cerebrospinal hyn në cisternat bazale përmes vrimave të çiftuara të Luschka dhe hapjes së paçiftuar të Maugendie.
Gjatë vlerësimit të barkusheve ia vlen t'i kushtohet vëmendje brirëve ventrikularë, pasi në sëmundjet degjenerative si sëmundja e Alzheimerit, atrofia e hipokampalit shoqërohet me zgjerim të brirëve temporal. Në modalitetin FLAIR, sinjali nga brirët e pasmë (okcipital) rritet, gjë që është normë, si dhe asimetria e brirëve.
BARKULI I TRETË.
Ventrikuli i tretë ndodhet në vijën e mesme midis talamusit optik. Ajo është e lidhur me barkushet anësore përmes vrimave të Monroe, dhe me barkushen e katërt përmes ujësjellësit cerebral.
Xhepat e barkushes së tretë:
- Suprakiazmatike
- Infundibulare
- Suprapinale
- Pineal
Normalisht, këta xhepa kanë qoshe të mprehta, por me rritjen e presionit, xhepat hapen.
Ventrikuli i katërt i trurit.
Ventrikuli i katërt është zgavra e trurit të pasmë dhe, përmes vrimave të çiftuara të Luschka dhe vrimës së paçiftuar të Magendie, lidhet me cisternat bazale.

Pleksuset koroide
Pleksuset koroide që prodhojnë lëngun cerebrospinal janë të vendosura në të gjitha barkushet e trurit, kështu që kalcifikimi i pleksusit koroid, i cili më së shpeshti vizualizohet në brirët dorsal të barkusheve anësore, mund të shihet si në barkushen e tretë dhe të katërt.

Skleroza tuberoze.
Kalcifikimi i pleksusit koroid, i cili është normal, nuk duhet të ngatërrohet me gjendjet patologjike. Për shembull, me kalcifikime të ventrikulave anësore - zhardhokët periventrikularë në sklerozën tuberoze.

Heterotopia e lëndës gri
Është e rëndësishme të mbani mend se e vetmja lëndë gri që kufizohet me barkushet anësore janë bërthamat kaudate, të cilat kanë konture të qarta, madje. Strukturat shtesë të lëndës gri që deformojnë konturin e ventrikulave anësore janë ndryshime patologjike karakteristike për heterotopinë e lëndës gri.

Variantet e strukturës së ventrikujve
- zgavra e septumit transparent, e cila vërehet në shumicën e të porsalindurve (mbyllet me kalimin e kohës) dhe duket si një formë trekëndore midis trupave të barkushes anësore të përparme. Kjo zgavër nuk e kalon kurrë vrimën e Monroe.
- zgavra e ndërmjetme e velit. Një nga muret e zgavrës, e cila formon çatinë e barkushes së tretë.
- Zgavra e Verge është një zgavër e zgjeruar midis trupave të barkusheve anësore.

Kist koloid
Është e nevojshme të dallohen variantet strukturore nga një kist koloid, i cili do të ndryshojë nga intensiteti i sinjalit nga lëngu cerebrospinal në pothuajse të gjitha sekuencat e pulsit. Pas administrimit të një agjenti kontrasti, kistet koloidale nuk grumbullojnë kontrast, gjë që korrespondon me një proces beninj.

MRI normale - seksioni mesagittal. CSF - tanke.
A - TANI I PJESËS SË FUNDIT
B - TANI KIASMA
C - Cisternë ndërpedunkulare
D - Depozita e anashkalimit
E - Cisternë katërgeminale
F - Cisternë cerebellopontine
G - Cisternë pontine Prepontine pontocerebelaris Cisternë pontine (prepontine)
H - CISTERN LATERAL CEREBELLOMEDULLAR
I - MAGNA TANK
Imazhi është dhënë nga Dr. Coenraad J. Hattingh
CISTRAT E TRURIT
Nga barkushja e katërt e trurit, lëngu cerebrospinal hyn në cisternat bazale përmes vrimave të çiftuara të Luschka dhe vrimës së paçiftuar të Magendie.
Emri i tankeve në bazë të vendndodhjes:
Në planin sagittal:
- Cisternë supraselare
- Cisternë prepontine në të cilën kalon arteria kryesore.
- Cisterna e katër kodrave
- Cisternë më e madhe ose bazale e trurit
Në planin boshtor:
- Cisternë ndërpedunkulare
- Cisterna e bypass-it lidh cisternat ndërpedunkulare dhe katërgjeminale. Rezervuari i anashkalimit ka gjithashtu krahë: djathtas dhe majtas.


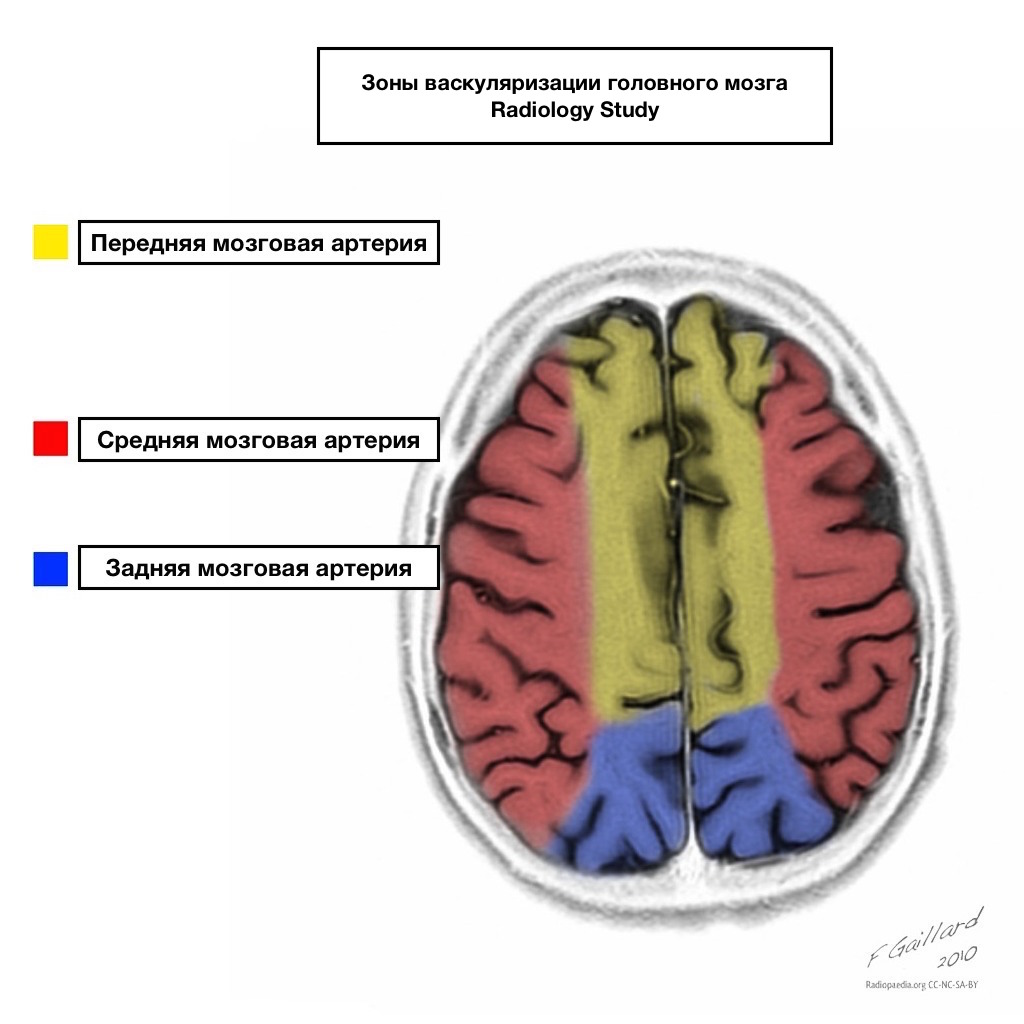







Pishinat e furnizimit me gjak kanë kufij të qartë.

Zonat e furnizimit me gjak ngjitur
Zonat e furnizimit me gjak ngjitur në kryqëzimin e zonave të furnizimit me gjak:
Arteria cerebrale e përparme
Arteria cerebrale e mesme
Arteria cerebrale e pasme.
Më shpesh, sulmet në zemër në këto zona kanë natyrë hemodinamike, domethënë ndodhin kur presioni i gjakut bie.

Meningat e trurit
Truri është i mbuluar nga tre membrana.
- Predha e butë është fort ngjitur me trurin, shtrihet në të gjitha çarjet dhe brazdat dhe përmban enë gjaku. Në vende të caktuara depërton në barkushet e trurit dhe formon pleksuset koroide.
- Membrana arachnoid ose arachnoid shtrihet mbi brazda dhe përhapet nga një gyrus në tjetrin.
- Predha e fortë nga brenda rreshton zgavrat e kafkës, ngjitet fort me to dhe formon sinuse venoze dhe procese që ndajnë strukturat individuale të trurit nga njëra-tjetra.
Normalisht, meningjet e trurit nuk vizualizohen në MRI, por pas administrimit të kontrastit, dura mater kontrastohet.

Ndryshimet në meningjet e buta.
Në karcinomatozën leptomeningeale, imazhet pa kontrast T1 dhe T2 tregojnë një rritje të sinjalit nga meningjet dhe pas dhënies së kontrastit, vizualizimi përmirësohet.

Meningjiti
Ndryshimet në meningjet e buta gjenden gjithashtu shpesh gjatë ndryshimeve inflamatore, për shembull, me leptomeningjitin tuberkuloz.

Ndryshimet në dura mater
Ndryshimet në dura mater ndodhin me hipotension intrakranial. Me këtë patologji, vizualizohet një dura mater i trashë, duke akumuluar intensivisht kontrast. Kriteret shtesë për vendosjen e një diagnoze janë një rritje në madhësinë e gjëndrrës së hipofizës dhe prolapsi i bajameve cerebelare në foramen magnum.

Ndryshime në dura mater ndodhin edhe në karcinomatozën pakimeningeale, e cila manifestohet me trashje të dura mater me akumulim intensiv të materialit kontrasti dhe edemë vazogjene të pjesëve ngjitur të lobit frontal.

Hapësirat e guaskës.
Hapësirat meningeale janë hapësira ndërmjet membranave të trurit.
- Hapësira subaraknoidale është hapësira ndërmjet pia mater dhe membranës arachnoid. Normalisht, duhet të ketë intensitetin e lëngut cerebrospinal.
- Hapësira subdurale është hapësira midis arachnoidit dhe dura mater.
- Hapësira epidurale është hapësira midis durës dhe kockave të kafkës, e cila normalisht nuk vizualizohet pasi dura bashkohet me kockat e kafkës.

Ndryshimet në hapësirën subaraknoidale
Ndryshimet në hapësirën subaraknoidale
Ngushtim. Këto ndryshime ndodhin me efekte vëllimore (tumor, infarkt).
Zgjerim. Këto ndryshime ndodhin në periudhën post-traumatike, pas një ataku kardiak ose gjatë atrofisë.



Hemorragjitë meningeale
Me hemorragjitë meningeale jemi të shkëlqyer në identifikimin e membranave.
Llojet e hemorragjive meningeale:
Hemorragji epidurale. Zakonisht vizualizohet si lente dhe nuk shtrihet përtej qepjeve, por mund të kalojë sinuset e trurit, gjë që është një tipar dallues nga hemorragjitë subdurale, të cilat nuk kalojnë kurrë sinuset e trurit.
Hemorragji subdurale. Shkaku më i zakonshëm është këputja e venave sipërfaqësore si pasojë e zhvendosjes së trurit për shkak të traumës. Nëse në këtë rast çahet edhe membrana subaraknoidale, atëherë në këtë rast lëngu cerebrospinal hyn në hapësirën subdurale.
Hemorragji subaraknoidale. Një rritje në sinjalin nga lëngu cerebrospinal zbulohet në modalitetin FLAIR. Shkaku më i zakonshëm i hemorragjisë subaraknoidale është këputja e një aneurizmi, pasi arteriet që furnizojnë trurin me gjak janë të lokalizuara në hapësirën subaraknoidale.

Në proceset patologjike në membrana nuk përdoret termi lob, por përdoret termi regjion. Për shembull, ky pacient ka meningioma të rajonit frontal.

