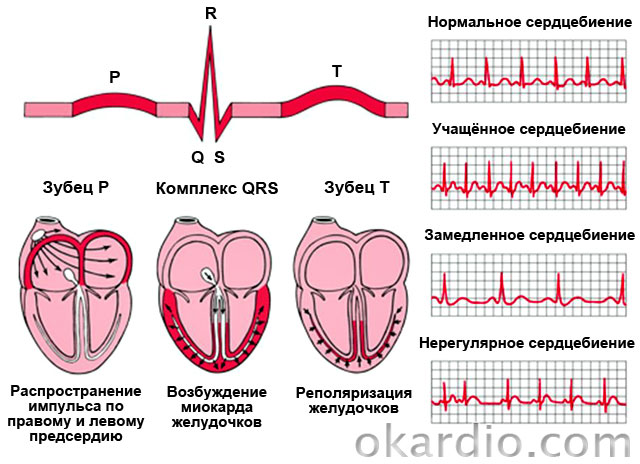
Ce este boala cardiovasculară. Boala arterelor periferice
După cum știți, bolile cardiovasculare se află pe primul loc printre cele mai comune și periculoase boli ale timpului nostru. Există multe motive pentru aceasta, dar principalele sunt predispoziția genetică și un stil de viață nesănătos.
Bolile cardiovasculare sunt numeroase, se desfășoară în moduri diferite și originea lor este diferită. Ele pot apărea ca urmare a proceselor inflamatorii, defecte congenitale de dezvoltare, leziuni, intoxicație, modificări patologice în procesele metabolice și, de asemenea, ca urmare a unor cauze care sunt în prezent prost înțelese.
Cu toate acestea, cu o astfel de varietate de cauze ale bolilor asociate cu perturbarea sistemului cardiovascular, aceste boli combină simptome comune care se manifestă în aceste patologii. Prin urmare, există reguli generale pentru recunoașterea primelor semne ale manifestării unei boli. Ele trebuie cunoscute pentru a putea evita complicațiile și, uneori, boala sistemului cardiovascular în sine.
Principalele care ne permit să vorbim despre patologia asociată cu activitatea sistemului cardiovascular:
Durere și disconfort în piept
Durerea este unul dintre cele mai frecvente simptome ale bolilor asociate cu perturbarea sistemului cardiovascular. Dacă durerea este arzătoare, acută, atunci cel mai adesea există un spasm al vaselor coronare, care duce la malnutriția inimii în sine. Astfel de dureri se numesc angina pectorală. Ele pot apărea în timpul activității fizice, temperaturi scăzute, stres. Angina apare atunci când fluxul sanguin nu poate satisface necesarul de oxigen al mușchiului inimii. Angina pectorală, sau angina pectorală, medicul poate recunoaște deja la primul tratament al pacientului. Lucrurile stau mai rău cu diagnosticarea abaterilor. Pentru un diagnostic corect, sunt necesare monitorizarea evoluției anginei pectorale, analiza întrebărilor și examinările pacientului. Este necesar un studiu suplimentar - monitorizare ECG zilnică (înregistrare ECG în timpul zilei).
Distingeți angina pectorală și angina pectorală. Angina de repaus nu este asociată cu efortul fizic, apare adesea noaptea, are caracteristici comune cu un atac sever de angină pectorală și este adesea însoțită de o senzație de lipsă de aer. Angina pectorală este stabilă, atunci când atacurile apar cu o frecvență mai mult sau mai puțin sigură și sunt provocate de o sarcină de aproximativ același grad, precum și instabilă, în care apare pentru prima dată un atac sau se schimbă natura atacurilor: acestea apar în mod neașteptat și durează mai mult, apar semne care sunt atipice pentru atacurile anterioare (angina progresivă). Angina instabilă este periculoasă, deoarece poate duce la dezvoltarea infarctului miocardic (IM). Pacienții cu acest tip de angină sunt supuși spitalizării.
Nu uitați că un atac de angină pectorală poate fi un precursor al bolii coronariene (CHD) și al infarctului miocardic. În acest sens, atunci când apar primele simptome ale anginei pectorale, pacientul trebuie să efectueze un examen electrocardiografic în viitorul apropiat și apoi să efectueze supraveghere medicală pentru dezvoltarea ulterioară a anginei pectorale. Se crede că astfel de pacienți necesită spitalizare pentru un diagnostic precis, precum și pentru monitorizarea evoluției bolii. Pentru a detecta anomalii în activitatea inimii, utilizarea unui cardiovizor dă un rezultat ridicat. Serviciile oferite de site-ul proiectului ajută oamenii să controleze în mod independent dinamica schimbărilor în activitatea inimii și să consulte un medic în timp util chiar și în cazurile în care nu există manifestări vizibile ale bolii.
Durerea severă prelungită în spatele sternului, care iradiază către brațul stâng, gât și spate, este caracteristică unui infarct miocardic în curs de dezvoltare. Una dintre cele mai frecvente cauze ale infarctului miocardic este ateroscleroza vaselor coronariene. Durerea în IM este adesea intensă și este atât de puternică încât o persoană își poate pierde cunoștința și poate intra în stare de șoc: presiunea scade brusc, apare paloarea, iese transpirație rece.
Durerea toracică severă, în timp ce iradiază spre partea din spate a capului, spate, uneori în regiunea inghinală, vorbește despre un anevrism sau disecție aortică.
Durerea surdă în regiunea inimii, fie în creștere, fie în scădere, fără a se răspândi în alte zone ale corpului, pe fondul creșterii temperaturii, indică dezvoltarea pericarditei (inflamația sacului cardiac - pericard).
Uneori, durerea poate apărea în abdomen, ceea ce indică boli ale vaselor organelor abdominale.
În embolia pulmonară (EP), simptomele vor depinde de localizarea și dimensiunea cheagului. Persoana va simți durerea în piept care iradiază către umăr, braț, gât și maxilar. Dificultățile de respirație sunt un însoțitor frecvent al tromboembolismului. Pot apărea tuse și chiar hemoptizie. Pacientul simte slăbiciune, bătăi frecvente ale inimii.
Durerea surdă și scurtă înjunghiată în regiunea inimii, care apare indiferent de mișcări și eforturi fizice, fără tulburări respiratorii și palpitații, este caracteristică pacienților cu nevroză cardiacă (distopie neurocirculatoare de tip cardiac).
Nevroza cardiacă este o boală destul de comună a sistemului cardiovascular. Acest lucru se datorează ritmului intens al vieții noastre și situațiilor frecvente stresante. De regulă, această boală apare după suprasolicitarea nervoasă. Durerea de inimă se poate manifesta pentru o perioadă destul de lungă - de la câteva ore la câteva zile. Cu această patologie, senzațiile de durere nu sunt asociate cu suprasolicitarea fizică, ceea ce le deosebește de durerea din angina pectorală. Durerea dispare după ce persoana se calmează și uită de emoția pe care a îndurat-o. Cazurile avansate de neurastenie pot duce la angina pectorală.
Cu nevroza cardiacă, pe lângă tulburările cardiovasculare, pacienții au și tulburări funcționale ale sistemului nervos - distragere, oboseală, somn prost, anxietate, tremor la nivelul membrelor.
Durerea acută în piept poate indica nu numai boli asociate cu perturbarea sistemului cardiovascular, dar poate fi și o consecință a altor boli. Acestea includ:
Nevralgia intercostală, care se caracterizează prin durere ascuțită, paroxistică, fulgerătoare de-a lungul spațiilor intercostale (unde trece nervul nervos). Punctele dureroase sunt situate la ieșirea nervilor (în dreapta și în stânga coloanei vertebrale). Cu nevralgia intercostală, este posibilă o încălcare a sensibilității pielii în regiunea intercostală.
Herpes zoster, al cărui debut (debutul bolii) este însoțit de dureri asemănătoare nevralgiei intercostale, dar adesea mai intense. În zona de durere care a apărut (în spațiul intercostal), apar așa-numitele vezicule herpetice. Boala este însoțită de febră.
Pneumotorax spontan, care se caracterizează prin apariția bruscă a durerii în piept și durere, însoțită de dificultăți grave de respirație. Această boală este tipică persoanelor care suferă de boli respiratorii cronice (bronșită cronică, emfizem etc.). Uneori poate apărea la persoanele care nu suferă de bolile enumerate, cu efort fizic intens, o expirație puternică și ascuțită.
Cardiospasmul (spasmul esofagului), care, pe lângă durerea din spatele sternului, se caracterizează printr-o încălcare a deglutiției și eructații.
Sciatica cervicală și toracică, însoțită de dureri severe asociate cu mișcarea (întorsături, înclinări ale trunchiului, gâtului).
Foarte des, în conformitate cu descrierea unei persoane a senzațiilor de durere, un medic poate trage o concluzie despre originea bolii. În acest caz, un cardiovisor poate deveni un asistent indispensabil, ceea ce vă permite să determinați dacă patologia este legată de activitatea sistemului cardiovascular sau nu.
Palpitații puternice și senzație de întrerupere a activității inimii
O bătaie puternică a inimii nu înseamnă întotdeauna dezvoltarea unui fel de patologie, deoarece poate apărea cu un efort fizic crescut sau ca urmare a excitării emoționale a unei persoane și chiar și după ce a mâncat o cantitate mare de alimente.
În bolile sistemului cardiovascular, o bătăi puternice ale inimii se manifestă adesea în stadiile incipiente ale bolii. Sentimentul de eșec în activitatea inimii apare atunci când ritmul cardiac este perturbat. În același timp, unei persoane i se pare că inima aproape „ie iese” din piept, apoi îngheață pentru o anumită perioadă de timp.
Astfel de simptomele bolilor cardiovasculare caracteristică tahicardiei, care este însoțită de bătăi ale inimii cu început și sfârșit distincte, a căror durată poate fi de la câteva secunde până la câteva zile. Tahicardiile supraventriculare sunt însoțite de transpirație, motilitate intestinală crescută, urinare abundentă la sfârșitul unui atac și o ușoară creștere a temperaturii corpului. Atacurile prelungite pot fi însoțite de slăbiciune, disconfort la inimă, leșin. Dacă există boli de inimă, atunci angina pectorală, insuficiență cardiacă. Tahicardia ventriculară este mai puțin frecventă și este cel mai adesea asociată cu boli de inimă. Aceasta duce la întreruperea alimentării cu sânge a organelor, precum și la insuficiență cardiacă. Tahicardia ventriculară poate fi un precursor al fibrilației ventriculare.
Cu blocarea inimii, se poate observa o contracție aritmică, în special, „pierderea” impulsurilor individuale sau o încetinire semnificativă a ritmului cardiac. Aceste simptome pot fi asociate cu amețeli sau leșin din cauza scăderii debitului cardiac.
Dispneea
În cazul bolilor de inimă, respirația scurtă poate apărea deja în stadiile incipiente. Acest simptom apare cu insuficiența cardiacă: inima nu funcționează la capacitate maximă și nu pompează cantitatea necesară de sânge prin vasele de sânge. Cel mai adesea, insuficiența cardiacă se dezvoltă ca urmare a aterosclerozei (depuneri în vasele plăcilor de ateroscleroză). În cazul unei forme ușoare a bolii, respirația scurtă deranjează efortul fizic intens. În cazurile severe, respirația scurtă apare în repaus.
Apariția dificultății de respirație poate fi asociată cu stagnarea sângelui în circulația pulmonară, o tulburare a circulației cerebrale.
Uneori, dispneea cardiacă este dificil de distins de lipsa de aer care însoțește boala pulmonară. Atât dispneea cardiacă, cât și cea pulmonară se pot agrava noaptea când persoana se duce la culcare.
În insuficiența cardiacă, retenția de lichide în țesuturile corpului este posibilă ca urmare a încetinirii fluxului sanguin, care poate provoca edem pulmonar și poate amenința viața pacientului.
Obezitatea severă, care crește greutatea peretelui toracic, crește semnificativ sarcina asupra mușchilor implicați în procesul de respirație. Această patologie duce la dificultăți de respirație, care se corelează cu activitatea fizică. Deoarece obezitatea este un factor de risc pentru boala coronariană și contribuie la formarea de cheaguri de sânge în venele picioarelor cu embolie pulmonară ulterioară, este posibilă asocierea dispneei cu obezitatea doar dacă aceste boli sunt excluse.
Nu ultimul rol în căutarea cauzelor dificultății de respirație este jucat în lumea modernă de antrenament. Dificultățile de respirație sunt experimentate nu numai de pacienți, ci și de persoanele sănătoase care duc un stil de viață inactiv. Cu un efort fizic intens, chiar și un ventricul stâng care funcționează normal la astfel de persoane nu poate avea timp să pompeze tot sângele care intră în el în aortă, ceea ce duce în cele din urmă la stagnarea circulației pulmonare și la dificultăți de respirație.
Unul dintre simptomele stărilor nevrotice este scurtarea psihogenă a respirației, care este ușor de distins de scurtarea cardiacă. Persoanele care suferă de nevroză a inimii întâmpină dificultăți în respirație: au în mod constant lipsă de aer și, prin urmare, sunt forțate să respire adânc, periodic. Astfel de pacienți se caracterizează prin respirație superficială, amețeli și slăbiciune generală. Astfel de tulburări de respirație sunt de natură pur neurogenă și nu sunt în niciun fel asociate cu dispneea caracteristică bolilor cardiace sau pulmonare.
Atunci când pune un diagnostic, medicul poate distinge cu ușurință între dispneea psihogenă și dispneea cardiacă. Cu toate acestea, adesea apar dificultăți în diagnosticul diferențial al dispneei psihogene, care este diferită de dispneea caracteristică emboliei pulmonare. Este important să nu trecem cu vederea umflarea mediastinală și hipertensiunea pulmonară primară. În acest caz, diagnosticul se face prin excludere după o examinare amănunțită a pacientului.
Pentru a determina cu exactitate natura disconfortului în piept, precum și dificultățile de respirație, ei recurg la ajutorul ergometriei bicicletei sau monitorizării ECG Holter. Un grad ridicat de eficiență în detectarea patologiilor în activitatea inimii poate fi atins folosind un sistem computerizat pentru analiza de screening a modificărilor de dispersie în semnalul ECG, care este oferit de site-ul proiectului.
Edem
Principalul motiv pentru apariția edemului este creșterea presiunii în capilarele venoase. Acest lucru este facilitat de motive precum perturbarea rinichilor și creșterea permeabilității pereților vaselor de sânge. Dacă umflarea este în principal la glezne, aceasta poate indica insuficiență cardiacă.
Edemul cardiac va diferi între pacienții care merg și cei în decubit, deoarece este asociat cu mișcarea lichidului interstițial sub influența gravitației. Pacienții care merg pe jos se caracterizează prin umflarea piciorului inferior, care crește seara și scade dimineața, după somn. Odată cu acumularea suplimentară de lichid, se răspândește în sus, iar la pacienți există umflături în coapse, apoi în partea inferioară a spatelui și a peretelui abdominal. În cazurile severe, edemul se extinde la țesutul subcutanat al peretelui toracic, brațelor și feței.
La pacienții imobilizați la pat, excesul de lichid se acumulează, de obicei, mai întâi pe partea inferioară a spatelui și în sacru. Prin urmare, pacienții cu insuficiență cardiacă suspectată trebuie răsturnați pe burtă.
Umflarea simetrică bilaterală a picioarelor, care apare de obicei după o lungă ședere „pe picioare”, însoțită de dificultăți de respirație, puls rapid și respirație șuierătoare în plămâni, poate fi rezultatul unei insuficiențe cardiace acute sau cronice. Un astfel de edem, de regulă, se extinde de jos în sus și se intensifică spre sfârșitul zilei. Umflarea asimetrică a picioarelor apare cu flebotromboză, cea mai frecventă cauză a emboliei pulmonare, care poate duce la supraîncărcare în activitatea ventriculului drept.
Există mai multe moduri de a determina umflarea picioarelor. În primul rând, după îndepărtarea hainelor în locurile de ciupit, de exemplu, benzile elastice ale șosetelor rămân gropi care nu dispar imediat. În al doilea rând, în 30 de secunde după apăsarea unui deget pe suprafața anterioară a piciorului inferior, în locul în care osul este cel mai aproape de suprafața pielii, chiar și cu edem mic, există o „găură” care nu dispare foarte mult. perioadă lungă de timp. Pentru a determina cu exactitate cauza edemului, trebuie să vizitați un terapeut. El va putea determina care specialist să contacteze mai întâi.
Încălcarea culorii pielii (paloare, cianoză)
Paloare se observă cel mai adesea cu anemie, vasospasm, boală cardiacă reumatică severă (boală cardiacă inflamatorie în reumatism), insuficiență valvulară aortică.
Cianoza (cianoza) buzelor, obrajilor, nasului, lobilor urechilor și extremităților se observă în grade severe de boală cardiacă pulmonară.
Dureri de cap și amețeli
Aceste simptome însoțesc foarte des bolile asociate cu tulburări în activitatea inimii și a vaselor de sânge. Motivul principal pentru acest răspuns al organismului este că creierul nu primește cantitatea necesară de sânge și, prin urmare, nu există suficientă alimentare cu oxigen a creierului. În plus, există o otrăvire a celulelor cu produse de degradare care nu sunt îndepărtate de sângele din creier în timp util.
Cefaleea, în special pulsația, poate indica o creștere a tensiunii arteriale. Cu toate acestea, în alte cazuri, poate fi asimptomatică. O creștere a presiunii trebuie tratată, deoarece poate duce la infarct miocardic și uneori la apoplexie.
Procesele inflamatorii (miocardita, pericardita, endocardita) si infarctul miocardic sunt insotite de febra, uneori febra.
Apariția problemelor în activitatea inimii poate fi indicată și de somn slab, transpirație lipicioasă, anxietate, greață și disconfort în piept atunci când se află pe partea stângă, precum și o senzație de slăbiciune și oboseală crescută a corpului.
Când apar primele suspiciuni cu privire la existența unor probleme asociate cu activitatea inimii, nu trebuie să așteptați până când apar simptome vizibile, deoarece atât de multe boli ale sistemului cardiovascular încep doar cu apariția la o persoană a sentimentului că „ceva este greșit „în corp”.
Toată lumea ar trebui să-și amintească necesitatea diagnosticului precoce, deoarece nu este un secret pentru nimeni că, cu cât boala este detectată mai devreme, cu atât va fi tratată mai ușor și cu cel mai mic risc pentru viața pacientului.
Unul dintre cele mai eficiente mijloace de detectare precoce a bolilor cardiovasculare este utilizarea unui cardiovisor, deoarece la procesarea datelor ECG, este utilizată o nouă metodă brevetată pentru analiza microalterărilor (tremurături microscopice) ale semnalului ECG, care face posibilă detectarea anomaliilor. în activitatea inimii deja în stadiile incipiente ale bolii.
Este bine cunoscut faptul că adesea boala se dezvoltă, s-ar putea spune, complet neobservată de pacient și este depistată doar în timpul examinării de către un cardiolog. Acest fapt indică necesitatea vizitelor preventive la un cardiolog cel puțin o dată pe an. În acest caz, este necesar să se studieze rezultatele ECG. Dacă, totuși, un cardiolog, atunci când examinează un pacient, va putea analiza rezultatele unei electrocardiograme efectuate imediat după apariție simptomele bolilor cardiovasculare, atunci probabilitatea de a face un diagnostic corect și, în consecință, de a efectua tratamentul corect, va crește semnificativ.
Rostislav Zhadeiko, mai ales pentru proiect .
La lista publicațiilor
Bolile sistemului cardiovascular sunt răspândite în rândul populației adulte din multe țări ale lumii și ocupă un loc de frunte în statisticile generale ale mortalității. Această problemă afectează în principal țările cu venituri medii și mici - 4 din 5 decese din cauza bolilor cardiovasculare au fost rezidenți în aceste regiuni. Un cititor care nu are o educație medicală ar trebui, cel puțin în termeni generali, să înțeleagă care este cutare sau cutare boală a inimii sau a vaselor de sânge, astfel încât, dacă se suspectează dezvoltarea ei, să nu piardă timp prețios, ci să solicite imediat ajutor medical . Pentru a afla semnele celor mai frecvente boli ale sistemului cardiovascular, citeste acest articol.
Ateroscleroza
Conform definiției OMS (Organizația Mondială a Sănătății), este constant crescută tensiunea arterială: sistolică - peste 140 mm Hg. Art, diastolică - peste 90 mm Hg. Artă. Nivelul tensiunii arteriale la diagnostic trebuie determinat ca media a două sau mai multe măsurători de la cel puțin două examinări efectuate de un specialist în zile diferite.
Hipertensiunea esențială sau hipertensiunea arterială este hipertensiunea arterială fără un motiv aparent pentru creștere. Reprezintă aproximativ 95% din toate cazurile de hipertensiune arterială.
Principalii factori de risc pentru această boală sunt aceiași factori care contribuie la dezvoltarea bolii coronariene și agravează cursul hipertensiunii arteriale, următoarea patologie concomitentă:
- Diabet;
- boli cerebrovasculare - accidente vasculare cerebrale ischemice sau hemoragice, (TIA);
- boli de inima - infarct miocardic, angina pectorală, insuficiență cardiacă;
- boli de rinichi - nefropatie diabetică,;
- boală arterială periferică;
- patologia retinei - umflarea discului optic, hemoragii, exsudate.
Dacă un pacient care suferă de hipertensiune arterială nu primește terapie care ajută la scăderea tensiunii arteriale, boala progresează, apar tot mai multe crize hipertensive, care mai devreme sau mai târziu pot provoca tot felul de complicații:
- hipertensiv acut;
- edem pulmonar;
- infarct miocardic sau angină instabilă;
- accident vascular cerebral sau atac ischemic tranzitoriu;
- disecție aortică;
- eclampsie la femeile gravide.
Hipertensiunea arterială secundară sau simptomatică este o creștere persistentă a tensiunii arteriale, a cărei cauză poate fi clarificată. Reprezintă doar 5% din cazurile de hipertensiune arterială.
Dintre bolile care duc la creșterea presiunii, cele mai frecvent diagnosticate sunt:
- afectarea țesutului renal;
- tumori suprarenale;
- boli ale arterelor renale și ale aortei (coarctație);
- patologia sistemului nervos central (tumori cerebrale, polinevrite);
- (policitemie);
- patologia glandei tiroide (-, -, hiperparatiroidism) și alte boli.
Complicațiile acestui tip de hipertensiune arterială sunt aceleași ca și în hipertensiune arterială, plus complicații ale bolii de bază care a provocat hipertensiune arterială.
Insuficienta cardiaca
O afecțiune patologică comună care nu este o boală independentă, ci este o consecință, rezultatul altor boli cardiace acute și cronice. În această stare, din cauza modificărilor inimii, funcția sa de pompare este perturbată - inima nu este capabilă să furnizeze sânge tuturor organelor și țesuturilor.
Complicațiile insuficienței cardiace sunt:
- aritmii;
- congestiv;
- tromboembolism;
- insuficiență renală cronică (așa-numitul „rinichi congestiv”);
- cașexie cardiacă (epuizare);
- tulburări ale circulației cerebrale.
Defecte cardiace dobândite
Defectele cardiace dobândite apar la aproximativ 1-10 persoane la 1000 de locuitori, în funcție de regiunea de reședință, și reprezintă aproximativ 20% din toate leziunile cardiace organice.
Principalul motiv pentru dezvoltarea defectelor cardiace dobândite este boala valvulară reumatică: 70-80% din toate defectele sunt patologia valvei mitrale, locul al doilea în frecvența leziunilor aparține valvei aortice, stenozei și/sau insuficienței valvei tricuspide. iar valva pulmonară sunt relativ rar diagnosticate.
Această patologie afectează persoane de diferite grupe de vârstă. Fiecare al 2-lea pacient cu boală cardiacă are nevoie de tratament chirurgical.
Esența bolii constă în faptul că, sub influența factorilor etiologici, valvele cardiace își pierd capacitatea de a funcționa normal:
- stenoza este o îngustare a valvei, în urma căreia nu trece suficient sânge, iar organele suferă de lipsă de oxigen sau hipoxie;
- insuficiență - clapele valvei nu se închid complet, drept urmare sângele este aruncat din partea inimii situată dedesubt către partea situată deasupra; rezultatul este același - organele și țesuturile corpului nu primesc oxigenul de care au nevoie, iar funcția lor este afectată.
Complicațiile defectelor cardiace sunt multe afecțiuni, dintre care cele mai frecvente sunt complicațiile acute, infecțioase bronho-pulmonare, insuficiența circulatorie cronică, fibrilația atrială, tromboembolismul și altele.
Din punct de vedere clinic, miocardita se manifestă prin atacuri de durere retrosternală, semne de patologie valvulară, simptome de aritmii și tulburări circulatorii. Poate fi asimptomatică.
Prognosticul acestei boli depinde de severitatea evoluției sale: formele ușoare și moderate, de regulă, se termină cu o recuperare completă a pacientului în termen de 12 luni de la debutul bolii, în timp ce cele severe pot duce la moarte subită, refractară. insuficiență circulatorie și complicații tromboembolice.
Cardiomiopatie
Cardiomiopatiile sunt forme independente, constant progresive de afectare a mușchiului inimii, cu etiologie neclară sau controversată. În decurs de 2 ani, aproximativ 15% dintre pacienți mor din cauza unor forme ale acestei boli în absența simptomelor și până la 50% în prezența simptomelor corespunzătoare bolii. Ele sunt cauza morții la 2-4% dintre adulți, precum și principala cauză a morții subite la sportivii tineri.
Cauzele posibile ale cardiomiopatiei sunt:
- ereditate;
- infecţie;
- boli metabolice, în special, glicogenoze;
- lipsa anumitor substanțe din dietă, în special seleniu, tiamină;
- patologia sistemului endocrin (diabet zaharat, acromegalie);
- patologia neuromusculară (distrofie musculară);
- expunerea la substanțe toxice - alcool, droguri (cocaină), anumite medicamente (ciclofosfamidă, doxorubicină);
- boli ale sistemului sanguin (unele tipuri de anemie, trombocitopenie).
Clinic, cardiomiopatiile se manifestă prin tot felul de simptome de disfuncție cardiacă: crize de angină pectorală, leșin, palpitații, dificultăți de respirație, tulburări de ritm cardiac.
Mai ales periculoasă este cardiomiopatia cu un risc crescut de moarte subită.
Pericardită
- aceasta este inflamația foilor membranei inimii - pericardul - etiologie infecțioasă sau neinfecțioasă. Părți ale pericardului sunt înlocuite cu țesut fibros, exudatul se acumulează în cavitatea sa. Pericardita este împărțită în uscată și exsudativă, acută și cronică.
Se manifestă clinic prin dureri în piept, dificultăți de respirație, febră, dureri musculare, combinate cu semne ale bolii de bază.
Cea mai formidabilă complicație a pericarditei este tamponada cardiacă - acumularea de lichid (inflamator sau sânge) între straturile pericardului, prevenind contracțiile normale ale inimii.
Infecție endocardită
Este o leziune inflamatorie a structurilor valvulare cu răspândire ulterioară la alte organe și sisteme rezultată din introducerea unei infecții bacteriene în structurile inimii. Această boală este a 4-a cauză de deces a pacienților din patologia infecțioasă.
În ultimii ani, incidența endocarditei infecțioase a crescut semnificativ, ceea ce este asociat cu o răspândire mai largă a intervențiilor chirurgicale asupra inimii. Poate apărea la orice vârstă, dar cel mai adesea afectează persoanele cu vârste cuprinse între 20 și 50 de ani. Raportul dintre incidența bărbaților și femeilor este de aproximativ 2:1.
Endocardita infecțioasă este o boală care poate pune viața în pericol, astfel încât diagnosticul ei în timp util, tratamentul adecvat și eficient și detectarea rapidă a complicațiilor sunt extrem de importante pentru a îmbunătăți prognosticul.
Aritmii
 De regulă, aritmia nu este o patologie independentă, ci o consecință a altor boli cardiace sau non-cardiace.
De regulă, aritmia nu este o patologie independentă, ci o consecință a altor boli cardiace sau non-cardiace. Tulburările de ritm cardiac nu sunt boli separate, ci sunt manifestări sau complicații ale oricăror stări patologice asociate bolilor cardiace sau patologiei non-cardiace. Acestea pot fi asimptomatice pentru o lungă perioadă de timp și pot reprezenta un pericol pentru viața pacientului. Există multe tipuri de aritmii, dar 80% dintre ele se datorează extrasistolei și fibrilației atriale.
Clinic, aritmiile se manifestă printr-o senzație de întrerupere a activității inimii, amețeli, dificultăți de respirație, slăbiciune, un sentiment de frică și alte simptome neplăcute. Formele lor severe pot provoca dezvoltarea astmului cardiac, edem pulmonar, cardiomiopatie aritmogenă sau șoc aritmic și, de asemenea, pot provoca moartea subită a pacientului.
La ce medic să contactați
Bolile sistemului cardiovascular sunt tratate de un cardiolog. Adesea, acestea sunt combinate cu patologia glandelor endocrine, așa că va fi util să consultați un endocrinolog și un nutriționist. Un chirurg cardiac și un chirurg vascular sunt adesea implicați în tratamentul pacienților. Pacienții trebuie examinați de un neurolog, oftalmolog.
1, înseamnă: 5,00
din 5)
Bolile sistemului cardiovascular sunt printre cele mai periculoase pentru oameni. În fiecare an, 17,5 milioane de oameni mor din cauza problemelor cardiace în întreaga lume. Un rezultat atât de trist este previzibil: stres, malnutriție, obiceiuri proaste - toate acestea afectează negativ activitatea corpului nostru.
Ce anume poate duce la boli de inima? Cum se dezvoltă? Și ce tipuri de boli cardiovasculare sunt deosebit de frecvente?
Tipuri de boli cardiovasculare
Bolile cardiovasculare sunt împărțite în șapte tipuri:
- Tulburări de ritm și conducere. Sunt asociate cu boli precum: aritmie cardiacă, bloc de ramificație, fibrilație cardiacă etc.
- Boala cardiacă inflamatorie: endocardită, miocardită, pericardită. Toate aceste boli sunt asociate cu inflamația diferitelor părți ale inimii: mucoasa interioară - endocardul, mușchiul inimii - miocardul și mucoasa conjunctivă a inimii - pericardul.
- Defecte valvulare. Acest tip de boală cardiacă este împărțit în două subtipuri: defecte congenitale și dobândite. Malformațiile congenitale apar din cauza unor tulburări genetice sau leziuni ale fătului, dobândite sunt cel mai adesea asociate cu leziuni infecțioase ale organismului sau reacții autoimune.
- Hipertensiune arteriala. Acest subgrup de boli este asociat cu o creștere persistentă a tensiunii arteriale.
- Leziuni ischemice. Astfel de boli sunt asociate cu o scădere completă sau parțială a fluxului de sânge către mușchiul inimii. În primul caz, pacientul va avea un infarct miocardic, în al doilea se va dezvolta boala coronariană.
- Deteriorarea vaselor inimii Cuvinte cheie: cardioscleroză, boală coronariană, ateroscleroză.
- Modificări patologice sunt boli asociate cu modificări ireversibile ale funcționării inimii. De exemplu, astmul și insuficiența cardiacă, hipertrofia diferitelor părți ale inimii.
Cele mai frecvente boli ale sistemului cardiovascular
În lista extinsă a bolilor acestui grup, sunt cele cu care ne confruntăm. Astfel, conform statisticilor, din 17,5 milioane de oameni care au murit din cauza BCV, aproximativ 7 milioane de oameni mor anual din cauza bolilor coronariene și 6,5 milioane de oameni din cauza unui accident vascular cerebral.
Pe lângă boala coronariană și accidentul vascular cerebral, lista celor mai frecvente boli include:
- boala arterelor periferice
- boală de inimă reumatică
- boala de inima
- hipertensiune
- tromboză venoasă profundă și embolie pulmonară
Să vorbim despre ele astăzi.
Boli ale sistemului cardiovascular: tipuri și caracteristici
1. Boala arterelor periferice
Boala arterială periferică este o boală a vaselor de sânge care furnizează sânge la picioare și brațe. În stadiile incipiente, pacientul se poate plânge de sensibilitate crescută la temperaturi scăzute, frig la nivelul extremităților, o senzație de amorțeală sau furnicături și oboseală sau durere la nivelul brațelor și picioarelor.
În stadiile ulterioare ale bolii, apare claudicația intermitentă - durere destul de severă în mușchii unui anumit grup, forțându-i să se oprească din mișcare.
Durerea apare din cauza fluxului sanguin insuficient către mușchi. Până la a treia etapă a bolii, durerea dispare după o scurtă odihnă, când sarcina dispare și aportul de sânge devine suficient. În a treia și a patra etapă a bolii, durerea poate apărea în repaus și se pot deschide și ulcere și necroze.
Ce să fac? Renunță la fumat, controlează greutatea, reduce aportul de carbohidrați ușor digerabili, grăsimi animale și colesterol, mergi regulat cel puțin o oră pe zi.

2. Reumocardita
Reumatismul cardiac sau boala reumatismală a inimii este o boală a țesutului conjunctiv care afectează toate straturile inimii. Reumocardita începe cu o durere tipică în gât cauzată de streptococul de grup A. Pot apărea, de asemenea, scarlatina, pneumonia și alte boli ale sistemului respirator. Reumatismul atacă la aproximativ 2 până la 3 săptămâni după infecție.
Reumocardita se manifestă prin dureri „volatile” (în mișcare și nepermanente) la nivelul articulațiilor, tahicardie și aritmie, durere la inimă, precum și semne de insuficiență cardiacă: umflarea picioarelor, dificultăți de respirație în repaus, tonul albastru al pielii , tuse umedă.
Ce să fac? Tratamentul și prevenirea bolilor de inimă reumatismale se realizează în principal prin medicație și are ca scop combaterea infecției cu streptococ. Pentru prevenire, sunt prescrise medicamente antibacteriene și antiinflamatoare mai blânde. Nu sunt recomandate metode alternative în tratamentul bolilor de inimă reumatismale.
3. Boli de inima
Boala cardiacă congenitală este o boală destul de comună. Bebelușii moderni se nasc adesea cu această boală și uneori își petrec întreaga viață luptând cu ea. Dar boala cardiacă nu apare întotdeauna în copilărie; mulți adulți se confruntă cu aceasta din cauza altor boli cardiovasculare netratate.
Boala cardiacă dobândită este o boală asociată cu o încălcare a structurii și funcțiilor aparatului valvular al inimii și care duce la modificări ale circulației intracardiace.

Defectele cardiace dobândite se dezvoltă ca urmare a unor boli acute sau cronice (reumatism, sepsis, ateroscleroză, sifilis) și leziuni care perturbă activitatea valvelor și modifică mișcarea sângelui prin vase.
Cel mai adesea boala cardiacă dobândită afectează valva mitrală: între atriul stâng și ventriculul stâng. Rareori, valva aortică. Separă ventriculul stâng și aorta.
Ce să fac? Pentru a preveni bolile de inimă, este necesar să tratați bolile de inimă emergente și să vă monitorizați starea: scăpați de obiceiurile proaste, pierdeți în greutate, faceți sport sau dați o încărcătură corpului folosind diferite tipuri de exerciții de respirație.
Dacă apare un defect, se prescriu medicamente pentru ameliorarea simptomelor, precum și o intervenție chirurgicală pentru corectarea defectelor valvulare.
4. Hipertensiune arterială
Hipertensiunea arterială îngrijorează cea mai mare parte a populației lumii. Această problemă generală, deși nu este la fel de periculoasă ca un accident vascular cerebral sau un atac de cord, poate fi cauza lor, motiv pentru care este atât de important să monitorizați presiunea și, de asemenea, să aflați de ce crește.
Hipertensiunea arterială se poate manifesta prin dureri de cap, amețeli, transpirații, roșeață a feței, muște în fața ochilor, iritabilitate etc.

Ce să fac?În stadiile incipiente, hipertensiunea arterială poate fi controlată fără medicamente. Este suficient să renunți la obiceiurile proaste, să moderezi consumul de alimente grase, să te miști mai mult.
Dacă simțiți că starea se înrăutățește, consultați medicul dumneavoastră. El va prescrie medicamentele necesare și vă va spune ce să faceți pentru a preveni dezvoltarea bolii.
Nu uita că niciun tratament nu va fi eficient fără munca ta asupra ta. Asigurați-vă că aveți grijă de stilul dvs. de viață și nu evitați activitățile fizice mici. Dacă îți este deja greu să te împrietenești cu sportul, fă exerciții de respirație sau obține un simulator de respirație.
5. Tromboză venoasă profundă și embolie pulmonară
Tromboza venoasă profundă este o boală în care se formează cheaguri de sânge (cheaguri de sânge) în venele profunde. Cel mai adesea ele apar în partea inferioară a piciorului, pelvis și coapse. Tromboza poate provoca insuficiență venoasă cronică, umflarea picioarelor, ulcere trofice și eczeme.

Cea mai periculoasă manifestare a trombozei este embolia pulmonară, când părți ale unui cheag de sânge se desprind și intră în plămâni, provocând un blocaj. Acest lucru perturbă fluxul sanguin și duce la insuficiență cardiacă și insuficiență respiratorie acută, care poate duce la moartea instantanee a pacientului sau la un infarct pulmonar.
Ce să fac? Dacă sunteți expus riscului de tromboză (vârstă, sarcină, poftă de fumat, repaus prelungit la pat, supraponderalitate), atunci ar trebui să consultați un medic și să urmați recomandările unui specialist.
Acestea se pot referi atât la medicamente (prescrierea anticoagulante), cât și la profilaxia non-medicamentală. De exemplu, purtarea hainelor compresive, consumul de lichide din abundență, încălzirea în timpul călătoriilor lungi.

Bolile sistemului cardiovascular sunt greu de controlat, dar posibile. Principalul lucru este să vă controlați și să vă amintiți că sănătatea este mai importantă decât o țigară fumată sau o altă prăjitură. Un stil de viață sănătos este cheia unei inimi sănătoase. Nu uita de asta și abonează-te la blogul nostru pentru a citi articole interesante în fiecare săptămână.
Oferim metoda noastră de tratare a bolilor sistemului cardiovascular folosind exerciții de respirație pe simulator. Puteți afla mai multe despre el accesând.
Data publicării articolului: 03/02/2017
Ultima actualizare articol: 18.12.2018
Din acest articol veți afla: ce sunt bolile cardiace (congenitale și dobândite). Cauzele, simptomele și tratamentele lor (medicale și chirurgicale).
Boala cardiovasculară este una dintre principalele cauze de deces. Statisticile rusești arată că aproximativ 55% din toți cetățenii decedați sufereau tocmai de boli ale acestui grup.
Prin urmare, este important ca toată lumea să cunoască semnele patologiilor cardiace pentru a identifica boala la timp și pentru a începe imediat tratamentul.
La fel de important este să fii supus unei examinări preventive de către un cardiolog cel puțin o dată la 2 ani, iar de la vârsta de 60 de ani - în fiecare an.
Lista bolilor cardiace este extinsă, este prezentată în cuprinsul. Ele sunt mult mai ușor de vindecat dacă sunt diagnosticate într-un stadiu incipient. Unele dintre ele sunt tratate complet, altele nu, dar, în orice caz, dacă începeți terapia într-un stadiu incipient, puteți evita dezvoltarea ulterioară a patologiei, complicațiile și puteți reduce riscul de deces.
Boala cardiacă ischemică (CHD)
Aceasta este o patologie în care există o cantitate insuficientă de sânge a miocardului. Motivul este ateroscleroza sau tromboza arterelor coronare.

Clasificarea IHD
Merită să vorbim separat despre sindromul coronarian acut. Simptomul său este un atac prelungit (mai mult de 15 minute) de durere în piept. Acest termen nu denotă o boală separată, dar este utilizat atunci când este imposibil să se distingă infarctul miocardic de simptome și ECG. Pacientul este diagnosticat preliminar cu „sindrom coronarian acut” și începe imediat terapia trombolitică, care este necesară pentru orice formă acută de boală coronariană. Diagnosticul final se pune in urma unui test de sange pentru markeri de infarct: troponina cardiaca T si troponina cardiaca 1. Daca nivelul acestora este crescut, pacientul a avut necroza miocardica.
Simptomele bolii coronariene
Un semn al anginei pectorale sunt atacurile de arsură, durere de strângere în spatele sternului. Uneori, durerea iradiază în partea stângă, în diferite părți ale corpului: omoplat, umăr, braț, gât, maxilar. Mai rar, durerea este localizată în epigastru, astfel încât pacienții pot crede că au probleme cu stomacul, și nu cu inima.
Cu angina stabilă, atacurile sunt provocate de activitatea fizică. În funcție de clasa funcțională a anginei pectorale (denumită în continuare FC), durerea poate fi cauzată de exerciții de intensitate diferită.
| 1 FC | Pacientul tolerează bine activitățile zilnice, precum mersul lung, alergarea ușoară, urcatul scărilor etc. Atacurile de durere apar doar în timpul activității fizice de mare intensitate: alergare rapidă, ridicări repetate de greutăți, sport etc. |
|---|---|
| 2 FC | Un atac poate apărea după mersul pe jos mai mult de 0,5 km (7-8 minute fără oprire) sau urcat pe scări mai mari de 2 etaje. |
| 3 FC | Activitatea fizică a unei persoane este semnificativ limitată: mersul pe jos 100-500 m sau urcarea la etajul 2 poate provoca un atac. |
| 4 FC | Atacurile provoacă chiar și cea mai mică activitate fizică: mersul pe jos mai puțin de 100 m (de exemplu, deplasarea prin casă). |

Angina instabilă diferă de angina stabilă prin faptul că atacurile devin mai frecvente, încep să apară în repaus și pot dura mai mult - 10-30 de minute.
Cardioscleroza se manifestă prin dureri în piept, dificultăți de respirație, oboseală, edem, tulburări de ritm.
Potrivit statisticilor, aproximativ 30% dintre pacienți mor din cauza acestei boli de inimă într-o zi fără a consulta un medic. Prin urmare, studiați cu atenție toate semnele de IM pentru a apela la timp o ambulanță.
Simptomele MI
| Forma | semne |
|---|---|
| Anginal - cel mai tipic | Durere de apăsare, arsură în piept, uneori extinzându-se la umărul stâng, braț, omoplat, partea stângă a feței. Durerea durează de la 15 minute (uneori chiar și o zi). Nu este eliminat de nitroglicerină. Analgezicele o slăbesc doar temporar. Alte simptome: dificultăți de respirație, aritmii. |
| astmatic | Se dezvoltă un atac de astm cardiac, cauzat de insuficiența acută a ventriculului stâng. Principalele simptome: senzație de sufocare, lipsă de aer, panică. Suplimentar: cianoză a membranelor mucoase și a pielii, bătăi accelerate ale inimii. |
| Aritmic | Frecvență cardiacă ridicată, tensiune arterială scăzută, amețeli, posibil leșin. |
| Abdominale | Durere în abdomenul superior, care dă la omoplați, greață, vărsături. Adesea, chiar și medicii sunt mai întâi confundați cu bolile gastro-intestinale. |
| Cerebrovasculare | Amețeli sau leșin, vărsături, amorțeală la un braț sau un picior. Conform tabloului clinic, un astfel de IM este similar cu un accident vascular cerebral ischemic. |
| Asimptomatică | Intensitatea și durata durerii sunt aceleași ca la cele obișnuite. Poate exista o ușoară dificultăți de respirație. Un semn distinctiv al durerii este că o tabletă de nitroglicerină nu ajută. |

Tratamentul IHD
| angină stabilă | Eliminarea unui atac - nitroglicerina. Terapie pe termen lung: Aspirina, beta-blocante, statine, inhibitori ECA. |
|---|---|
| Angina instabilă | Îngrijire de urgență: sunați o ambulanță dacă apare un atac de intensitate mai mare decât de obicei și, de asemenea, dați pacientului un comprimat de aspirină și un comprimat de nitroglicerină la fiecare 5 minute de 3 ori. În spital, pacientului i se vor administra antagonişti de calciu (Verapamil, Diltiazem) şi Aspirina. Acestea din urmă vor trebui luate în mod continuu. |
| infarct miocardic | Urgență: sunați imediat un medic, 2 tablete de Aspirina, Nitroglicerină sub limbă (până la 3 comprimate cu un interval de 5 minute). La sosire, medicii vor începe imediat un astfel de tratament: vor inhala oxigen, vor injecta o soluție de morfină, dacă nitroglicerina nu a atenuat durerea, vor injecta heparină pentru a subția sângele. Tratament suplimentar: eliminarea durerii cu ajutorul administrării intravenoase de nitroglicerină sau analgezice narcotice; un obstacol în calea necrozei ulterioare a țesutului miocardic cu ajutorul tromboliticelor, nitraților și beta-blocantelor; utilizarea continuă a aspirinei. Ele refac circulația sângelui în inimă cu ajutorul unor astfel de operații chirurgicale: angioplastie coronariană, stenting,. |
| Cardioscleroza | Pacientului i se prescriu nitrați, glicozide cardiace, inhibitori ECA sau beta-blocante, aspirină, diuretice. |

Insuficiență cardiacă cronică
Aceasta este o afecțiune a inimii în care nu poate pompa complet sânge în jurul corpului. Motivul sunt boli ale inimii și ale vaselor de sânge (defecte congenitale sau dobândite, boli cardiace ischemice, inflamații, ateroscleroză, hipertensiune arterială etc.).

În Rusia, peste 5 milioane de oameni suferă de CHF.
Stadiile CHF și simptomele acestora:
- 1 - initiala. Aceasta este o ușoară insuficiență a ventriculului stâng, care nu duce la tulburări hemodinamice (circulația sângelui). Nu există simptome.
- Etapa 2A. Încălcarea circulației sângelui într-unul dintre cercuri (mai des - mic), o creștere a ventriculului stâng. Semne: dificultăți de respirație și palpitații cu efort fizic redus, cianoză a mucoaselor, tuse uscată, umflarea picioarelor.
- Etapa 2B. Hemodinamică încălcată în ambele cercuri. Camerele inimii suferă hipertrofie sau dilatare. Semne: dificultăți de respirație în repaus, dureri dureroase în piept, nuanță albastră a mucoaselor și a pielii, aritmii, tuse, astm cardiac, umflare a extremităților, abdomen, mărire a ficatului.
- 3 etapă. Tulburări circulatorii severe. Modificări ireversibile ale inimii, plămânilor, vaselor de sânge, rinichilor. Toate semnele caracteristice etapei 2B se intensifică, se adaugă simptome de afectare a organelor interne. Tratamentul nu mai este eficient.

Tratament
În primul rând, este necesară terapia bolii de bază.
Se efectuează și tratament medicamentos simptomatic. Pacientului i se prescriu:
- Inhibitori ECA, beta-blocante sau antagoniști aldosteronului - pentru a scădea tensiunea arterială și pentru a preveni progresia ulterioară a bolilor de inimă.
- Diuretice - pentru a elimina edemul.
- Glicozide cardiace - pentru tratarea aritmiilor și îmbunătățirea performanței miocardice.
Defecte de supapă
Există două soiuri tipice de patologii valvulare: stenoza și insuficiența. În cazul stenozei, lumenul valvei este îngustat, ceea ce face dificilă pomparea sângelui. Și în caz de insuficiență, supapa, dimpotrivă, nu se închide complet, ceea ce duce la scurgerea sângelui în direcția opusă.

Mai des sunt dobândite astfel de defecte ale valvei cardiace. Ele apar pe fondul bolilor cronice (de exemplu, boala coronariană), inflamației sau unui stil de viață nesănătos.
Cele mai afectate sunt valvele aortice si mitrale.
Simptomele și tratamentul celor mai frecvente boli valvulare:
| Nume | Simptome | Tratament |
|---|---|---|
| stenoza aortica | În stadiul inițial, se desfășoară fără semne, așa că este foarte important să se supună unei examinări preventive regulate a inimii. Într-un stadiu sever, apar atacuri de angină pectorală, leșin în timpul efortului fizic, paloarea pielii și tensiune arterială sistolica scăzută. |
Tratamentul medicamentos al simptomelor (din cauza defectelor valvulare). Proteze valvulare. |
| Insuficiență valvulară aortică | Frecvență cardiacă crescută, dificultăți de respirație, astm cardiac (atacuri de sufocare), leșin, tensiune arterială diastolică scăzută. | |
| stenoza mitrala | Dificultăți de respirație, mărirea ficatului, umflarea abdomenului și a membrelor, uneori - răgușeală a vocii, rar (în 10% din cazuri) - durere la inimă. | |
| insuficiența valvei mitrale | Dificultăți de respirație, tuse uscată, astm cardiac, umflarea picioarelor, durere în hipocondrul drept, durere în inimă. |
Prolaps de valva mitrala

O altă patologie comună este. Apare la 2,4% din populație. Acesta este un defect congenital în care foile valvei „se scufundă” în atriul stâng. În 30% din cazuri, este asimptomatică. La restul de 70% dintre pacienți, medicii notează dificultăți de respirație, dureri în zona inimii, însoțite de greață și senzație de „nod” în gât, aritmii, oboseală, amețeli, febră frecventă până la 37,2–37,4.
Tratamentul poate să nu fie necesar dacă boala este asimptomatică. Dacă defectul este însoțit de aritmii sau dureri în inimă, se prescrie terapia simptomatică. Cu o schimbare puternică a supapei, este posibilă corectarea chirurgicală. Deoarece boala progresează odată cu vârsta, pacienții trebuie să fie examinați de un cardiolog de 1-2 ori pe an.
anomalie Ebstein

Anomalia lui Ebstein este deplasarea valvei tricuspide în ventriculul drept. Simptome: dificultăți de respirație, tahicardie paroxistică, leșin, umflarea venelor gâtului, mărirea atriului drept și a părții superioare a ventriculului drept.
Tratamentul pentru cursul asimptomatic nu este efectuat. Dacă semnele sunt pronunțate, se face corectare chirurgicală sau transplant de valvă.
defecte cardiace congenitale
Anomaliile congenitale ale structurii inimii includ:
- Un defect septal atrial este o comunicare între atriul drept și cel stâng.
- Un defect de sept ventricular este o comunicare anormală între ventriculul drept și cel stâng.
- Complexul Eisenmenger este un defect septal ventricular situat sus, aorta este deplasata spre dreapta si se conecteaza simultan cu ambii ventriculi (dextropozitie aortica).
- Un ductus arteriosus deschis - comunicarea dintre aortă și artera pulmonară, care este prezentă în mod normal în stadiul embrionar de dezvoltare, nu a fost supraîncărcată.
- Tetralogia Fallot este o combinație de patru malformații: defect de sept ventricular, dextropoziție aortică, stenoză de arteră pulmonară și hipertrofie ventriculară dreaptă.

Malformații cardiace congenitale - semne și tratament:
| Nume | Simptome | Tratament |
|---|---|---|
| Defect septal atrial | Cu un mic defect, semnele încep să apară la vârsta mijlocie: după 40 de ani. Aceasta este scurtarea respirației, slăbiciune, oboseală. În timp, insuficiența cardiacă cronică se dezvoltă cu toate simptomele caracteristice. Cu cât defectul este mai mare, cu atât simptomele încep să apară mai devreme. | Închiderea chirurgicală a defectului. Nu se realizează întotdeauna. Indicații: ineficacitatea tratamentului medical al ICC, întârziere în dezvoltarea fizică la copii și adolescenți, creșterea tensiunii arteriale în cercul pulmonar, secreții arteriovenoase. Contraindicații: secreții veno-arteriale, insuficiență ventriculară stângă severă. |
| Defectul septului ventricular | Dacă defectul este mai mic de 1 cm în diametru (sau mai puțin de jumătate din diametrul orificiului aortic), doar scurtarea respirației este caracteristică în timpul efortului fizic de intensitate moderată. Dacă defectul este mai mare decât dimensiunile indicate: scurtarea respirației cu efort redus sau în repaus, durere de inimă, tuse. |
Închiderea chirurgicală a defectului. |
| complexul Eisenmenger | Tabloul clinic: cianoză a pielii, dificultăți de respirație, hemoptizie, semne de ICC. | Medicație: beta-blocante, antagonişti ai endotelinei. Este posibilă intervenția chirurgicală pentru a închide un defect septal, a corecta originea aortică și a înlocui o valvă aortică, dar pacienții mor adesea în timpul intervenției chirurgicale. Speranța medie de viață a pacientului este de 30 de ani. |
| Tetralogia lui Fallot | Nuanță albastră a membranelor mucoase și a pielii, întârziere în creștere și dezvoltare (atât fizică, cât și intelectuală), convulsii, tensiune arterială scăzută, simptome de ICC. Speranța medie de viață este de 12-15 ani. 50% dintre pacienți mor înainte de vârsta de 3 ani. |
Tratamentul chirurgical este indicat tuturor pacienților fără excepție. În copilăria timpurie, intervenția chirurgicală este efectuată pentru a crea o anastomoză între arterele subclavie și pulmonare pentru a îmbunătăți circulația sângelui în plămâni. La vârsta de 3-7 ani se poate efectua o operație radicală: corectarea simultană a tuturor celor 4 anomalii. |
| Ductus arterios deschis | O lungă perioadă de timp decurge fără semne clinice. În timp, apar dificultăți de respirație și bătăi puternice ale inimii, paloare sau o nuanță albastră a pielii și tensiune arterială diastolică scăzută. | Închiderea chirurgicală a defectului. Se arată tuturor pacienților, cu excepția celor care au un șunt de sânge de la dreapta la stânga. |
Boli inflamatorii
Clasificare:
- Endocardita - afectează mucoasa interioară a inimii, valvele.
- Miocardită - membrană musculară.
- Pericardita - sac pericardic.

Pot fi cauzate de microorganisme (bacterii, virusuri, ciuperci), procese autoimune (ex. reumatism) sau substante toxice.
De asemenea, inflamația inimii poate fi complicații ale altor boli:
- tuberculoză (endocardită, pericardită);
- sifilis (endocardită);
- gripa, amigdalita (miocardita).
Acordați atenție acestui lucru și consultați din timp un medic dacă bănuiți de gripă sau durere în gât.
Simptomele și tratamentul inflamației
| Nume | Simptome | Tratament |
|---|---|---|
| Endocardita | Temperatura ridicată (38,5-39,5), transpirație crescută, defecte valvulare cu dezvoltare rapidă (depistate prin ecocardiografie), suflu cardiac, mărire a ficatului și splinei, fragilitate vasculară crescută (se văd hemoragii sub unghii și în ochi), îngroșarea vârfurilor degete. | Terapie antibacteriană timp de 4-6 săptămâni, transplant de valvă. |
| Miocardită | Poate apărea în mai multe moduri: atacuri de durere la inimă; simptome de insuficiență cardiacă; sau cu extrasistole şi aritmii supraventriculare. Un diagnostic precis poate fi pus pe baza unui test de sânge pentru enzime cardiospecifice, troponine și leucocite. | Repaus la pat, dietă (nr. 10 restricție de sare), terapie antibacteriană și antiinflamatoare, tratamentul simptomatic al insuficienței cardiace sau aritmiilor. |
| Pericardită | Dureri în piept, dificultăți de respirație, palpitații, slăbiciune, tuse fără spută, greutate în hipocondrul drept. | Antiinflamatoare nesteroidiene, antibiotice, în cazuri severe - pericardectomie subtotală sau totală (înlăturarea unei părți sau a întregului sac pericardic). |
Tulburări de ritm
Cauze: nevroză, obezitate, malnutriție, osteocondroză cervicală, obiceiuri proaste, intoxicație cu droguri, alcool sau droguri, boli coronariene, cardiomiopatie, insuficiență cardiacă, sindroame de excitație ventriculară prematură. Acestea din urmă sunt boli de inimă în care există căi suplimentare pentru conducerea unui impuls între atrii și ventriculi. Veți citi despre aceste anomalii într-un tabel separat.
Caracteristicile tulburărilor de ritm:
| Nume | Descriere |
|---|---|
| Tahicardie sinusala | Ritmul cardiac rapid (90-180 pe minut) menținând în același timp un ritm normal și un model normal de propagare a impulsurilor prin inimă. |
| Fibrilație atrială (pâlpâire) | Contracții atriale necontrolate, neregulate și frecvente (200-700 pe minut). |
| flutter atrial | Contractii atriale ritmice cu o frecventa de aproximativ 300 pe minut. |
| fibrilatie ventriculara | Contracții haotice, frecvente (200-300 pe minut) și incomplete ale ventriculilor. Lipsa contracției complete provoacă insuficiență circulatorie acută și leșin. |
| flutter ventricular | Contractii ritmice ale ventriculilor cu o frecventa de 120-240 pe minut. |
| Tahicardie paroxistică supraventriculară (supraventriculară). | Atacurile de palpitații ritmice (100-250 pe minut) |
| Extrasistolă | Contractii spontane in afara ritmului. |
| Tulburări de conducere (bloc sinoatrial, bloc interatrial, bloc atrioventricular, bloc de ramificație) | Decelerația ritmului întregii inimi sau a camerelor individuale. |
Sindroame de excitație prematură a ventriculilor:
| Sindromul WPW (sindromul Wolf-Parkinson-White) | Sindromul CLC (Clerk-Levi-Christesco) |
|---|---|
| Semne: tahicardie paroxistica (paroxistica) supraventriculară sau ventriculară (la 67% dintre pacienți). Însoțită de o senzație de creștere a bătăilor inimii, amețeli, uneori - leșin. | Simptome: tendință la atacuri de tahicardie supraventriculară. În timpul acestora, pacientul simte bătăi puternice ale inimii, pot apărea amețeli. |
| Motiv: prezența unui mănunchi de Kent - o cale de conducere anormală între atriu și ventricul. | Cauza: Prezența fasciculului James între atriu și joncțiunea atrioventriculară. |
| Ambele boli sunt congenitale și destul de rare. | |
Tratamentul tulburărilor de ritm
Constă în tratamentul bolii de bază, corectarea dietei și a stilului de viață. De asemenea, sunt prescrise medicamente antiaritmice. Tratamentul radical pentru aritmiile severe este instalarea unui defibrilator-cardioverter, care va „seta” ritmul inimii și va preveni fibrilația ventriculară sau atrială. În cazul tulburărilor de conducere, stimularea este posibilă.

Tratamentul sindroamelor de preexcitare ventriculară poate fi simptomatic (eliminarea convulsiilor cu medicamente) sau radical (ablația prin radiofrecvență a căii de conducere anormale).
Cardiomiopatie
Acestea sunt boli miocardice care provoacă insuficiență cardiacă, care nu sunt asociate cu procese inflamatorii sau patologii ale arterelor coronare.
Cele mai frecvente sunt hipertrofice și. Hipertrofic se caracterizează prin creșterea pereților ventriculului stâng și a septului interventricular, dilatat - o creștere a cavității stângi și, uneori, a ventriculului drept. Prima este diagnosticată la 0,2% din populație. Apare la sportivi și poate provoca moarte cardiacă subită. Dar, în acest caz, este necesar să se efectueze un diagnostic diferențial amănunțit între cardiomiopatia hipertrofică și mărirea nepatologică a inimii la sportivi.

Numărul persoanelor cu boli ale inimii și ale vaselor de sânge crește rapid în fiecare an, mulți dintre ei devin mai tineri. Cu toate acestea, cele mai multe dintre aceste boli nu au simptome vizibile în stadiile inițiale, așa că deseori li se acordă atenție doar atunci când devin cronice sau conduc la alte patologii, mai grave.
Majoritatea bolilor inimii și ale vaselor de sânge sunt reversibile, dacă acordați atenție stării și stilului de viață din timp. Adesea, aceste boli și dezvoltarea lor depind numai de persoană, factorul ereditar și bolile concomitente nu afectează atât de mult.
Boli de inimă
Bolile de inimă devin din ce în ce mai mult cauza morții sau apariția unor complicații severe. Pe lângă bolile congenitale, sunt adesea cele care se dezvoltă ca complicații de la alte boli sau din cauza unui stil de viață nesănătos.
Una dintre cele mai frecvente boli este tahicardia, palpitațiile. Este diagnosticat din ce în ce mai des, motivul pentru care este ritmul excesiv de rapid al vieții moderne, care contribuie la stres, malnutriție, obiceiuri proaste și un mod inconfortabil de muncă și odihnă pentru o persoană.
Motivele
Unele dintre boli sunt congenitale, cum ar fi bolile de inimă, și ereditatea nefavorabilă joacă, de asemenea, un rol. Cu toate acestea, există și alți factori, adesea mai importanți, în dezvoltarea bolilor de inimă.

- Infecții virale sau bacteriene. Acestea duc la diferite boli inflamatorii ale mușchiului inimii: endocardită, pericardită, miocardită, care poate duce la deteriorarea ireversibilă a inimii.
- Stresul frecvent. Tensiunea constantă și emoțiile negative au, de asemenea, un efect negativ asupra activității mușchiului inimii, duc adesea la tahicardie și alte tulburări de ritm.
- Alimentație necorespunzătoare, exces de colesterol. Contribuie la dezvoltarea aterosclerozei.
- Abuzul de alcool, tutun, cafea și alte substanțe tonice și băuturi.
- Lipsa activității fizice, activitate fizică irațională și inadecvată din motive de sănătate.
Important! Majoritatea factorilor în dezvoltarea bolilor de inimă pot fi influențați dacă ai grijă de sănătatea și stilul tău de viață la timp.
Simptome
Simptomele tuturor bolilor de inima sunt asemanatoare, principala problema este ca sunt adesea puse pe seama oboselii sau starii de rau generala, fara sa banuim macar ca se vorbeste despre probleme grave. Dacă măcar unii dintre ei sunt prezenți, aceasta este o ocazie de a contacta un specialist - un medic generalist sau un cardiolog.
- Apariția dificultății de respirație după orice activitate fizică, chiar și slabă. Uneori, respirația scurtă poate apărea chiar și atunci când este calm.
- Apariția unei slăbiciuni severe, uneori sau în mod constant.
- Tuse uscată, de obicei noaptea.
- Durerea și disconfortul în zona inimii, pot radia către spate sau către zona ficatului.
- Pulsul prea frecvent sau rar, se poate schimba fără un motiv aparent.
- Umflarea picioarelor, care apare seara.
- Dificultăți de respirație, mai ales noaptea.
Important! Aceste simptome ar trebui să fie un motiv pentru a consulta un medic.
Odată cu dezvoltarea bolilor de inimă, simptomele devin mai intense, se adaugă altele noi. Este important să observați prezența lor la timp și să contactați un specialist, acesta vă va ajuta să faceți un diagnostic corect și să vă prescrie tratamentul. Terapia pentru bolile de inima este rareori simplă, de obicei trebuie să vă schimbați aproape complet stilul de viață pentru a preveni o recădere sau pentru a obține o patologie mai gravă.
Unele boli ale sistemului cardiovascular duc la un accident vascular cerebral, o tulburare acută de circulație a creierului cauzată de blocarea unui vas de către un cheag de sânge sau o placă de sânge. Accidentul vascular cerebral este, de asemenea, uneori clasificat ca o boală a inimii și a vaselor de sânge, dar această problemă este considerată de neurologi, deși apare din cauza tulburărilor de funcționare a sistemului cardiovascular.
Dacă problemei nu i se acordă atenția cuvenită, poate duce la un atac de cord și alte consecințe care pun viața în pericol și sănătatea. Bolile de inimă trebuie întotdeauna luate în serios. Persoanele cu insuficiență cardiacă ar trebui să fie întotdeauna sub supravegherea unui specialist, deoarece boala se poate agrava fără un tratament adecvat.
Separat, merită menționat bolile vasculare. Cea mai frecventă este ateroscleroza, în care se formează plăci în interiorul vaselor din cauza colesterolului crescut, varicelor și tromboflebitei, când apare inflamația și tromboza venei.

Ateroscleroza
Ateroscleroza este o boală cronică în care lumenul vasului scade, ceea ce înseamnă că circulația normală a sângelui este dificilă. Cel mai adesea, această boală apare la vârstnici, deși experții notează că recent a devenit puțin „mai tânără”.
Principalele cauze ale aterosclerozei sunt malnutriția, stresul frecvent, bolile tractului gastro-intestinal. Cel mai adesea, bărbații cu vârsta peste 35 de ani se îmbolnăvesc, în special predispuși la tulburări frecvente.
Ateroscleroza nu se manifestă pentru o lungă perioadă de timp, abia atunci apar dificultăți de respirație, slăbiciune constantă și dizabilitate. Prin urmare, pentru a identifica această problemă într-un stadiu incipient, examinările preventive efectuate de un cardiolog nu trebuie neglijate, mai ales după 35-40 de ani. După identificarea bolii, poate fi necesar să vă schimbați complet stilul de viață.

Important! Ateroscleroza poate duce la accident vascular cerebral.
Varice
Cu varice, venele extremităților inferioare se extind și se alungesc, ceea ce provoacă apariția de „asteriscuri” și „noduli” vasculare pe picioare. Mulți oameni cred că venele varicoase sunt doar un defect cosmetic, dar această părere este eronată. Varicele sunt o boală cu drepturi depline care necesită atenție.
Principalele cauze ale varicelor sunt excesul de greutate și activitățile care necesită mult timp în picioare. Cel mai adesea, venele varicoase apar la femei, iar ereditatea poate juca, de asemenea, un rol.
Varicele se manifestă la început ca umflarea picioarelor, abia apoi încep să se formeze „stele”, venele umflate. De asemenea, apar adesea crampe musculare la nivelul picioarelor. Dacă apar varice, pot apărea eczeme și răni care nu se vindecă în locurile de proeminență ale vaselor de sânge.
În acest moment, există multe metode eficiente pentru a scăpa de vene varicoase pentru totdeauna sau pentru a le atenua în mod semnificativ cursul. Această boală nu poate fi ignorată.

Tromboflebita
Cu tromboflebită, vena este înfundată cu un tromb și inflamată. Cel mai adesea, această boală afectează venele extremităților inferioare, dar există și tromboze ale venelor gâtului, brațelor și pieptului.
Principalele cauze ale tromboflebitei includ diverse leziuni mecanice ale vasului, complicații ale venelor varicoase, alte boli inflamatorii și infecții. Există și o predispoziție ereditară.
Cu tromboflebită, pe piele apar umflături, roșeață și indurații la locurile de apariție a trombului, întunecarea pielii, la locul căruia se poate forma un ulcer trofic și dureri ascuțite. Dacă apar aceste simptome, ar trebui să consultați un medic cât mai curând posibil.
Bolile inimii și ale vaselor de sânge sunt destul de grave și necesită atenție în toate cazurile. Este imposibil să le faci față fără ajutorul unui specialist, dacă sunt lansate, acest lucru poate duce la consecințe extrem de grave.
Bărbații suferă de boli de inimă mai mult decât femeile, dar recent s-a înregistrat o creștere accentuată a deceselor cauzate de boli de inimă în rândul populației feminine. Pentru a oferi corect și în timp util...


Sarcina, deși este o perioadă fericită în viața fiecărei femei, provoacă adesea o mulțime de probleme de sănătate viitoarei mame. Una dintre cele mai frecvente patologii în timpul nașterii...


Nu întotdeauna durerea dureroasă în regiunea inimii indică patologii ale sistemului cardiovascular. Uneori, disconfortul la nivelul sternului poate indica boli de natură complet diferită. Constant...


Tromboflebita este o boală gravă care afectează oameni din toate straturile sociale, diferite grupe de vârstă, bărbați și femei. O boală patologică este direct legată de inflamația pereților venelor mari și...


