بیماری قلبی عروقی چیست. بیماری شریان محیطی
همانطور که می دانید بیماری های قلبی عروقی در بین شایع ترین و خطرناک ترین بیماری های زمان ما رتبه اول را دارد. دلایل زیادی برای این وجود دارد، اما اصلی ترین آنها استعداد ژنتیکی و سبک زندگی ناسالم است.
بیماری های قلبی عروقی متعدد هستند، به طرق مختلف پیش می روند و منشأ آنها متفاوت است. آنها می توانند در نتیجه فرآیندهای التهابی، نقایص رشد مادرزادی، صدمات، مسمومیت، تغییرات پاتولوژیک در فرآیندهای متابولیک و همچنین در نتیجه دلایلی که در حال حاضر ضعیف شناخته شده اند رخ دهند.
با این حال، با چنین تنوعی از علل بیماری های مرتبط با اختلال در سیستم قلبی عروقی، این بیماری ها علائم مشترکی را با هم ترکیب می کنند که خود را در این آسیب شناسی ها نشان می دهند. بنابراین، قوانین کلی برای تشخیص اولین علائم تظاهرات بیماری وجود دارد. آنها باید شناخته شوند تا بتوان از عوارض و گاهی اوقات بیماری خود سیستم قلبی عروقی جلوگیری کرد.
موارد اصلی که به ما امکان می دهد در مورد آسیب شناسی مرتبط با کار سیستم قلبی عروقی صحبت کنیم:
درد و ناراحتی در قفسه سینه
درد یکی از شایع ترین علائم بیماری های مرتبط با اختلال در سیستم قلبی عروقی است. اگر درد سوزش، حاد باشد، اغلب اسپاسم عروق کرونر وجود دارد که منجر به سوء تغذیه خود قلب می شود. به چنین دردهایی آنژین صدری می گویند. آنها می توانند در طول فعالیت بدنی، دمای پایین، استرس رخ دهند. آنژین زمانی اتفاق می افتد که جریان خون نتواند نیاز اکسیژن عضله قلب را تامین کند. آنژین صدری، یا آنژین صدری، پزشک می تواند در اولین درمان بیمار تشخیص دهد. با تشخیص انحرافات اوضاع بدتر می شود. برای تشخیص صحیح، نظارت بر سیر آنژین صدری، تجزیه و تحلیل سوالات و معاینات بیمار ضروری است. یک مطالعه اضافی مورد نیاز است - نظارت روزانه ECG (ضبط ECG در طول روز).
بین آنژین صدری و آنژین صدری تمایز قائل شوید. آنژین استراحتی با تلاش فیزیکی همراه نیست، اغلب در شب رخ می دهد، دارای ویژگی های مشترک با حمله شدید آنژین است و اغلب با احساس کمبود هوا همراه است. آنژین صدری پایدار است، زمانی که حملات با یک فرکانس کم و بیش مشخص رخ می دهد و توسط بار تقریباً یکسان تحریک می شود، و همچنین ناپایدار است، که در آن حمله برای اولین بار رخ می دهد یا ماهیت حملات تغییر می کند: آنها رخ می دهند. به طور غیر منتظره و طولانی تر، علائمی ظاهر می شوند که برای حملات قبلی غیر معمول هستند (آنژین پیشرونده). آنژین ناپایدار خطرناک است زیرا می تواند منجر به انفارکتوس میوکارد (MI) شود. بیماران مبتلا به این نوع آنژین در بیمارستان بستری می شوند.
فراموش نکنید که حمله آنژین صدری می تواند منادی بیماری عروق کرونر قلب (CHD) و انفارکتوس میوکارد باشد. در این راستا، هنگامی که اولین علائم آنژین صدری ظاهر می شود، بیمار باید در آینده نزدیک یک معاینه الکتروکاردیوگرافی انجام دهد و سپس نظارت پزشکی را برای توسعه بیشتر آنژین صدری انجام دهد. اعتقاد بر این است که چنین بیمارانی برای تشخیص دقیق و همچنین برای نظارت بر روند بیماری نیاز به بستری شدن در بیمارستان دارند. برای تشخیص ناهنجاری در کار قلب، استفاده از دستگاه قلب و عروق نتیجه بالایی می دهد. خدمات ارائه شده توسط سایت پروژه به افراد کمک می کند تا به طور مستقل پویایی تغییرات در کار قلب را کنترل کنند و حتی در مواردی که تظاهرات قابل مشاهده ای از بیماری وجود ندارد، به موقع با پزشک مشورت کنند.
درد طولانی مدت شدید در پشت جناغ جناغی که به بازوی چپ، گردن و پشت تابش می کند، مشخصه انفارکتوس میوکارد در حال توسعه است. یکی از شایع ترین علل سکته قلبی، آترواسکلروز عروق کرونر است. درد در MI اغلب شدید و آنقدر شدید است که فرد می تواند هوشیاری خود را از دست بدهد و دچار شوک شود: فشار به شدت کاهش می یابد، رنگ پریدگی ظاهر می شود، عرق سرد خارج می شود.
درد شدید قفسه سینه، در حالی که به پشت سر، پشت، گاهی اوقات به ناحیه مغبنی تابش می کند، از آنوریسم یا دیسکسیون آئورت صحبت می کند.
درد مبهم در ناحیه قلب، بدون گسترش یا کاهش آن بدون گسترش به سایر مناطق بدن، در برابر افزایش دما، نشان دهنده ایجاد پریکاردیت (التهاب کیسه قلب - پریکارد) است.
گاهی اوقات درد می تواند در شکم رخ دهد که نشان دهنده بیماری عروق اندام های شکمی است.
در آمبولی ریه (PE)، علائم به محل و اندازه لخته بستگی دارد. فرد احساس درد قفسه سینه خواهد کرد که به شانه، بازو، گردن و فک می رسد. تنگی نفس یکی از همراهان مکرر ترومبوآمبولی است. سرفه و حتی هموپتیزی ممکن است رخ دهد. بیمار احساس ضعف، ضربان قلب مکرر می کند.
درد خنجری کسل کننده و کوتاه در ناحیه قلب که بدون توجه به حرکات و تلاش های بدنی، بدون اختلال تنفسی و تپش قلب رخ می دهد، مشخصه بیماران مبتلا به روان رنجوری قلبی (دیستوپی عصبی گردش خون از نوع قلبی) است.
روان رنجوری قلبی یک بیماری نسبتاً شایع سیستم قلبی عروقی است. این به دلیل ریتم شدید زندگی ما و موقعیت های استرس زا مکرر است. به عنوان یک قاعده، این بیماری پس از اضافه بار عصبی رخ می دهد. درد قلب می تواند برای مدت طولانی - از چند ساعت تا چند روز - ظاهر شود. با این آسیب شناسی، احساس درد با اضافه بار فیزیکی همراه نیست، که آنها را از درد در آنژین صدری متمایز می کند. پس از آرام شدن فرد و فراموش کردن هیجانی که تحمل کرده است، درد از بین می رود. موارد پیشرفته نوراستنی می تواند منجر به آنژین صدری شود.
با روان رنجوری قلب، علاوه بر اختلالات قلبی عروقی، بیماران همچنین دارای اختلالات عملکردی سیستم عصبی هستند - غیبت، خستگی، خواب ضعیف، اضطراب، لرزش اندام ها.
درد حاد قفسه سینه ممکن است نه تنها نشان دهنده بیماری های مرتبط با اختلال در سیستم قلبی عروقی باشد، بلکه پیامد سایر بیماری ها نیز باشد. این شامل:
نورالژی بین دنده ای، که با درد شدید، حمله ای و تیراندازی در امتداد فضاهای بین دنده ای (محل عبور عصب) مشخص می شود. نقاط درد در خروجی اعصاب (در سمت راست و چپ ستون فقرات) قرار دارند. با نورالژی بین دنده ای، نقض حساسیت پوست در ناحیه بین دنده ای امکان پذیر است.
هرپس زوستر که شروع آن (شروع بیماری) با درد مشابه نورالژی بین دنده ای، اما اغلب شدیدتر همراه است. در ناحیه درد ایجاد شده (در فضای بین دنده ای) به اصطلاح وزیکول های تبخال ظاهر می شود. این بیماری با تب همراه است.
پنوموتوراکس خودبخودی که با شروع ناگهانی درد قفسه سینه و درد همراه با تنگی نفس شدید مشخص می شود. این بیماری برای افرادی که از بیماری های مزمن تنفسی (برونشیت مزمن، آمفیزم و غیره) رنج می برند معمولی است. گاهی اوقات می تواند در افرادی که از بیماری های ذکر شده رنج نمی برند، با فعالیت بدنی سنگین، بازدم شدید تیز رخ دهد.
کاردیواسپاسم (اسپاسم مری) که علاوه بر درد پشت جناغ، با نقض بلع و آروغ زدن مشخص می شود.
سیاتیک گردن و قفسه سینه، همراه با درد شدید همراه با حرکت (چرخش، کج شدن تنه، گردن).
اغلب، با توجه به توصیف یک فرد از احساس درد، پزشک می تواند در مورد منشا بیماری نتیجه گیری کند. در این مورد، یک کاردیوویزر می تواند به یک دستیار ضروری تبدیل شود، که به شما امکان می دهد تعیین کنید که آیا آسیب شناسی مربوط به کار سیستم قلبی عروقی است یا خیر.
تپش شدید و احساس وقفه در کار قلب
ضربان قلب قوی همیشه به معنای ایجاد نوعی آسیب شناسی نیست، زیرا می تواند با افزایش فعالیت بدنی یا در نتیجه برانگیختگی عاطفی فرد و حتی پس از خوردن مقدار زیادی غذا رخ دهد.
در بیماری های سیستم قلبی عروقی، ضربان قلب قوی اغلب در مراحل اولیه بیماری خود را نشان می دهد. احساس نارسایی در کار قلب زمانی رخ می دهد که ریتم قلب مختل شود. در همان زمان ، به نظر می رسد که قلب تقریباً از قفسه سینه "بیرون می آید" ، سپس برای مدت معینی یخ می زند.
چنین علائم بیماری قلبی عروقیمشخصه تاکی کاردی است که با ضربان قلب با شروع و پایان مشخص همراه است که مدت آن می تواند از چند ثانیه تا چند روز باشد. تاکی کاردی فوق بطنی با تعریق، افزایش تحرک روده، تکرر ادرار در پایان حمله و افزایش جزئی دمای بدن همراه است. حملات طولانی مدت ممکن است با ضعف، ناراحتی در قلب، غش همراه باشد. اگر بیماری های قلبی وجود دارد، آنژین صدری، نارسایی قلبی. تاکی کاردی بطنی کمتر شایع است و اغلب با بیماری قلبی همراه است. منجر به اختلال در خون رسانی به اندام ها و همچنین نارسایی قلبی می شود. تاکی کاردی بطنی ممکن است پیش ساز فیبریلاسیون بطنی باشد.
با بلوک قلبی، یک انقباض آریتمی را می توان مشاهده کرد، به ویژه، "از دست دادن" تکانه های فردی یا کاهش قابل توجهی در ضربان قلب. این علائم ممکن است با سرگیجه یا غش به دلیل کاهش برون ده قلبی همراه باشد.
تنگی نفس
با بیماری قلبی، تنگی نفس می تواند در مراحل اولیه ظاهر شود. این علامت با نارسایی قلبی رخ می دهد: قلب با ظرفیت کامل کار نمی کند و مقدار لازم خون را از طریق رگ های خونی پمپ نمی کند. اغلب، نارسایی قلبی در نتیجه آترواسکلروز (رسوب در عروق پلاک های آترواسکلروز) ایجاد می شود. در مورد نوع خفیف بیماری، تنگی نفس با فعالیت بدنی شدید آزار دهنده است. در موارد شدید، تنگی نفس در حالت استراحت رخ می دهد.
ظاهر تنگی نفس ممکن است با رکود خون در گردش خون ریوی، اختلال در گردش خون مغزی همراه باشد.
گاهی اوقات تشخیص تنگی نفس قلبی از تنگی نفس همراه با بیماری ریوی دشوار است. هم تنگی نفس قلبی و هم ریوی ممکن است شب هنگام که فرد به رختخواب می رود بدتر شود.
در نارسایی قلبی، احتباس مایعات در بافتهای بدن در نتیجه کاهش جریان خون امکانپذیر است که میتواند باعث ادم ریوی شود و زندگی بیمار را تهدید کند.
چاقی شدید که باعث افزایش وزن دیواره قفسه سینه می شود، بار ماهیچه های درگیر در فرآیند تنفس را به میزان قابل توجهی افزایش می دهد. این آسیب شناسی منجر به تنگی نفس می شود که با فعالیت بدنی مرتبط است. از آنجایی که چاقی یک عامل خطر برای CHD است و به تشکیل لختههای خون در وریدهای پا همراه با آمبولی ریه بعدی کمک میکند، تنها در صورت حذف این بیماریها میتوان تنگی نفس را با چاقی مرتبط کرد.
آخرین نقش در جستجوی علل تنگی نفس در دنیای مدرن با بی تمرینی بازی نمی شود. تنگی نفس نه تنها توسط بیماران، بلکه توسط افراد سالمی که سبک زندگی غیرفعال دارند نیز تجربه می کنند. با فعالیت بدنی سنگین، حتی یک بطن چپ که به طور معمول کار می کند در چنین افرادی نمی تواند وقت داشته باشد که تمام خونی که به آن وارد می شود را به داخل آئورت پمپ کند، که در نهایت منجر به رکود در گردش خون ریوی و تنگی نفس می شود.
یکی از علائم بیماری های عصبی، تنگی نفس روان زا است که به راحتی از تنگی نفس قلبی تشخیص داده می شود. افرادی که از روان رنجوری قلب رنج می برند، در تنفس مشکل دارند: آنها دائماً دچار کمبود هوا هستند و بنابراین مجبور می شوند به طور دوره ای نفس عمیق بکشند. چنین بیمارانی با تنفس کم عمق، سرگیجه و ضعف عمومی مشخص می شوند. چنین اختلالات تنفسی طبیعتاً نوروژنیک هستند و به هیچ وجه با تنگی نفس مشخصه بیماری های قلبی یا ریوی مرتبط نیستند.
هنگام تشخیص، پزشک به راحتی می تواند بین تنگی نفس روانی و تنگی نفس قلبی تمایز قائل شود. با این حال، اغلب در تشخیص افتراقی تنگی نفس روانی که با تنگی نفس مشخصه آمبولی ریه متفاوت است، مشکل ایجاد می شود. مهم است که تورم مدیاستن و فشار خون اولیه ریوی را نادیده نگیرید. در این مورد، تشخیص با طرد پس از معاینه کامل بیمار انجام می شود.
برای تعیین دقیق ماهیت ناراحتی در قفسه سینه و همچنین تنگی نفس، آنها به کمک ارگومتری دوچرخه یا مانیتورینگ هولتر ECG متوسل می شوند. درجه بالایی از کارایی در تشخیص آسیب شناسی در کار قلب را می توان با استفاده از یک سیستم کامپیوتری برای تجزیه و تحلیل غربالگری تغییرات پراکندگی در سیگنال ECG، که توسط سایت پروژه ارائه شده است، به دست آورد.
ادم
دلیل اصلی ظهور ادم افزایش فشار در مویرگ های وریدی است. این امر با دلایلی مانند اختلال در کلیه ها و افزایش نفوذپذیری دیواره رگ های خونی تسهیل می شود. اگر تورم عمدتا در مچ پا باشد، ممکن است نشان دهنده نارسایی قلبی باشد.
ادم قلبی بین بیماران راه رفتن و دراز کشیده متفاوت است، زیرا با حرکت مایع بینابینی تحت تأثیر گرانش همراه است. بیماران پیاده روی با تورم ساق پا مشخص می شوند که در عصر افزایش می یابد و صبح بعد از خواب فروکش می کند. با تجمع بیشتر مایع، به سمت بالا گسترش می یابد و در بیماران تورم در ران ها، سپس قسمت پایین کمر و دیواره شکم وجود دارد. در موارد شدید، ادم به بافت زیر جلدی دیواره قفسه سینه، بازوها و صورت گسترش می یابد.
در بیماران بستری، مایع اضافی معمولاً ابتدا در قسمت تحتانی کمر و ساکروم جمع می شود. بنابراین، بیماران مشکوک به نارسایی قلبی باید روی شکم چرخانده شوند.
تورم متقارن دو طرفه پاها که معمولاً پس از یک اقامت طولانی "روی پاها" ظاهر می شود، همراه با تنگی نفس، نبض سریع و خس خس سینه در ریه ها ممکن است نتیجه نارسایی حاد یا مزمن قلبی باشد. چنین ادمی، به عنوان یک قاعده، از پایین به بالا گسترش می یابد و تا پایان روز تشدید می شود. تورم نامتقارن پاها با فلبوترومبوز، شایع ترین علت آمبولی ریه، که می تواند منجر به اضافه بار در کار بطن راست شود، رخ می دهد.
راه های مختلفی برای تعیین تورم پاها وجود دارد. اولاً، به عنوان مثال، پس از درآوردن لباس ها در مکان های نیشگون گرفتن، نوارهای لاستیکی جوراب ها حفره هایی باقی می مانند که بلافاصله از بین نمی روند. ثانیاً، در عرض 30 ثانیه پس از فشار دادن انگشت روی سطح قدامی ساق پا، در محلی که استخوان به سطح پوست نزدیک است، حتی با ادم کوچک، "حفره" وجود دارد که برای مدت زیادی از بین نمی رود. مدت زمان طولانی. برای تعیین دقیق علت ادم، باید به یک درمانگر مراجعه کنید. او می تواند تعیین کند که ابتدا با کدام متخصص تماس بگیرد.
نقض رنگ پوست (رنگ پریدگی، سیانوز)
رنگ پریدگی اغلب با کم خونی، وازواسپاسم، بیماری شدید روماتیسمی قلبی (بیماری التهابی قلب در روماتیسم)، نارسایی دریچه آئورت مشاهده می شود.
سیانوز (سیانوز) لب ها، گونه ها، بینی، لاله گوش و اندام ها در درجات شدید بیماری قلبی ریوی مشاهده می شود.
سردرد و سرگیجه
این علائم اغلب با بیماری های مرتبط با اختلال در کار قلب و رگ های خونی همراه است. دلیل اصلی چنین پاسخی بدن این است که مغز مقدار لازم خون را دریافت نمی کند و بنابراین خون کافی با اکسیژن به مغز نمی رسد. علاوه بر این، مسمومیت سلول ها با محصولات پوسیدگی وجود دارد که توسط خون به موقع از مغز خارج نمی شوند.
سردرد، به خصوص ضربان دار، ممکن است نشان دهنده افزایش فشار خون باشد. با این حال، در موارد دیگر ممکن است بدون علامت باشد. افزایش فشار باید درمان شود، زیرا می تواند منجر به انفارکتوس میوکارد و گاهی اوقات به آپوپلکسی شود.
فرآیندهای التهابی (میوکاردیت، پریکاردیت، اندوکاردیت) و انفارکتوس میوکارد با تب، گاهی اوقات تب همراه است.
بروز مشکلات در کار قلب نیز ممکن است با خواب ضعیف، تعریق چسبناک، اضطراب، حالت تهوع و ناراحتی در قفسه سینه هنگام دراز کشیدن به پهلوی چپ و همچنین احساس ضعف و افزایش خستگی بدن نشان داده شود.
هنگامی که اولین سوء ظن در مورد وجود مشکلات مرتبط با عملکرد قلب ایجاد می شود، نباید منتظر ماند تا علائم قابل مشاهده ظاهر شود، زیرا بسیاری از بیماری های سیستم قلبی عروقی فقط با ظاهر شدن این احساس در فرد شروع می شود که "چیزی اشتباه "در بدن".
همه باید لزوم تشخیص زودهنگام را به خاطر بسپارند، زیرا بر کسی پوشیده نیست که هر چه زودتر بیماری تشخیص داده شود، درمان آسان تر و با کمترین خطر برای زندگی بیمار انجام می شود.
یکی از مؤثرترین روشهای تشخیص زودهنگام بیماریهای قلبی عروقی استفاده از دستگاه قلبی عروقی است، زیرا هنگام پردازش دادههای ECG، از یک روش ثبت اختراع جدید برای تجزیه و تحلیل ریز تغییرات (لرزشهای میکروسکوپی) سیگنال ECG استفاده میشود که تشخیص ناهنجاریها را ممکن میسازد. در کار قلب در مراحل اولیه بیماری.
به خوبی شناخته شده است که اغلب بیماری، ممکن است بگوییم، کاملاً بدون توجه بیمار ایجاد می شود و تنها در معاینه توسط متخصص قلب تشخیص داده می شود. این واقعیت نشان دهنده نیاز به ویزیت پیشگیرانه حداقل یک بار در سال به متخصص قلب و عروق است. در این مورد، مطالعه نتایج ECG ضروری است. با این حال، اگر یک متخصص قلب، هنگام معاینه بیمار، بتواند نتایج الکتروکاردیوگرام ساخته شده بلافاصله پس از وقوع را تجزیه و تحلیل کند. علائم بیماری قلبی عروقیسپس احتمال تشخیص صحیح و در نتیجه انجام درمان صحیح به میزان قابل توجهی افزایش می یابد.
روستیسلاو ژادیکومخصوصا برای پروژه
به لیست انتشارات
بیماری های سیستم قلبی عروقی در میان جمعیت بزرگسال بسیاری از کشورهای جهان شایع است و در آمار کلی مرگ و میر جایگاه پیشرو را به خود اختصاص داده است. این مشکل عمدتاً کشورهای با درآمد متوسط و کم را تحت تأثیر قرار می دهد - از هر 5 مرگ و میر ناشی از بیماری های قلبی عروقی 4 نفر ساکن این مناطق بودند. خواننده ای که تحصیلات پزشکی ندارد، حداقل باید به طور کلی بفهمد که این یا آن بیماری قلب یا عروق خونی چیست، به طوری که اگر مشکوک به ایجاد آن هستید، وقت گرانبها را هدر ندهید، بلکه بلافاصله به دنبال کمک پزشکی باشید. . برای اطلاع از علائم شایع ترین بیماری های سیستم قلبی عروقی، این مقاله را بخوانید.
آترواسکلروز
طبق تعریف WHO (سازمان بهداشت جهانی)، فشار خون دائماً افزایش می یابد: سیستولیک - بالای 140 میلی متر جیوه. هنر، دیاستولیک - بالای 90 میلی متر جیوه. هنر سطح فشار خون در هنگام تشخیص باید به عنوان میانگین دو یا چند اندازه گیری از حداقل دو معاینه توسط متخصص در روزهای مختلف تعیین شود.
فشار خون ضروری یا پرفشاری خون، فشار خون بالا است که دلیل مشخصی برای افزایش آن وجود ندارد. حدود 95 درصد از کل موارد فشار خون شریانی را تشکیل می دهد.
عوامل خطر اصلی برای این بیماری همان عواملی هستند که در ایجاد بیماری عروق کرونر و تشدید دوره فشار خون نقش دارند، پاتولوژی همزمان زیر:
- دیابت؛
- بیماری عروق مغزی - سکته های ایسکمیک یا هموراژیک، (TIA)؛
- بیماری قلبی - انفارکتوس میوکارد، آنژین صدری، نارسایی قلبی؛
- بیماری کلیوی - نفروپاتی دیابتی،؛
- بیماری شریان محیطی؛
- آسیب شناسی شبکیه - تورم دیسک بینایی، خونریزی، ترشحات.
اگر بیمار مبتلا به فشار خون بالا درمانی را دریافت نکند که به کاهش فشار خون کمک می کند، بیماری پیشرفت می کند، بحران های فشار خون بیشتر و بیشتر رخ می دهد که دیر یا زود می تواند انواع عوارض را ایجاد کند:
- فشار خون حاد؛
- ادم ریوی؛
- انفارکتوس میوکارد یا آنژین ناپایدار؛
- سکته مغزی یا حمله ایسکمیک گذرا؛
- تشریح آئورت؛
- اکلامپسی در زنان باردار
فشار خون شریانی ثانویه یا علامت دار افزایش مداوم فشار خون است که علت آن را می توان مشخص کرد. این تنها 5 درصد از موارد فشار خون شریانی را تشکیل می دهد.
از بیماری هایی که منجر به افزایش فشار می شوند، شایع ترین بیماری هایی که تشخیص داده می شوند عبارتند از:
- آسیب به بافت کلیه؛
- تومورهای آدرنال؛
- بیماری های شریان های کلیوی و آئورت (کوآرکتاسیون)؛
- آسیب شناسی سیستم عصبی مرکزی (تومورهای مغزی، پلی نوریت)؛
- (پلی سیتمی)؛
- آسیب شناسی غده تیروئید (-، -، هیپرپاراتیروئیدیسم) و سایر بیماری ها.
عوارض این نوع فشار خون شریانی مانند فشار خون بالا است، به علاوه عوارض بیماری زمینه ای که باعث افزایش فشار خون شده است.
نارسایی قلبی
یک وضعیت پاتولوژیک رایج که یک بیماری مستقل نیست، اما یک پیامد، پیامد سایر بیماری های قلبی حاد و مزمن است. در این وضعیت، به دلیل تغییرات در قلب، عملکرد پمپاژ آن مختل می شود - قلب قادر به تامین خون همه اندام ها و بافت ها نیست.
عوارض نارسایی قلبی عبارتند از:
- آریتمی؛
- احتقانی؛
- ترومبوآمبولی؛
- نارسایی مزمن کلیه (به اصطلاح "کلیه احتقانی")؛
- کاشکسی قلبی (خستگی)؛
- اختلالات گردش خون مغزی.
نقایص اکتسابی قلبی
نقایص اکتسابی قلب در حدود 1-10 نفر در هر 1000 نفر، بسته به منطقه محل سکونت، رخ می دهد و حدود 20 درصد از کل ضایعات ارگانیک قلب را تشکیل می دهد.
دلیل اصلی ایجاد نقایص اکتسابی قلب بیماری روماتیسمی دریچه ای است: 70-80٪ از تمام نقایص آسیب شناسی دریچه میترال است، جایگاه دوم در فراوانی ضایعات متعلق به دریچه آئورت، تنگی و / یا نارسایی دریچه سه لتی است. و دریچه ریوی نسبتاً به ندرت تشخیص داده می شود.
این آسیب شناسی افراد در گروه های سنی مختلف را تحت تاثیر قرار می دهد. هر 2 بیمار مبتلا به بیماری قلبی نیاز به درمان جراحی دارد.
ماهیت بیماری در این واقعیت نهفته است که تحت تأثیر عوامل اتیولوژیک، دریچه های قلب توانایی خود را برای عملکرد طبیعی از دست می دهند:
- تنگی باریک شدن دریچه است که در نتیجه آن خون کافی عبور نمی کند و اندام ها کمبود اکسیژن یا هیپوکسی را تجربه می کنند.
- نارسایی - فلپ های دریچه به طور کامل بسته نمی شوند، در نتیجه خون از قسمتی از قلب که در زیر قرار دارد به قسمتی که در بالا قرار دارد پرتاب می شود. نتیجه یکسان است - اندام ها و بافت های بدن اکسیژن مورد نیاز خود را دریافت نمی کنند و عملکرد آنها مختل می شود.
عوارض نقایص قلبی شرایط زیادی است که از جمله شایع ترین آنها می توان به عوارض حاد برونش-ریوی عفونی، نارسایی مزمن گردش خون، فیبریلاسیون دهلیزی، ترومبوآمبولی و غیره اشاره کرد.
از نظر بالینی، میوکاردیت با حملات درد رترواسترنال، علائم آسیب شناسی دریچه، علائم آریتمی و اختلالات گردش خون ظاهر می شود. ممکن است بدون علامت باشد.
پیش آگهی این بیماری به شدت دوره آن بستگی دارد: اشکال خفیف و متوسط، به عنوان یک قاعده، با بهبودی کامل بیمار در عرض 12 ماه پس از شروع بیماری خاتمه می یابد، در حالی که موارد شدید می توانند منجر به مرگ ناگهانی، مقاوم به درمان شوند. نارسایی گردش خون و عوارض ترومبوآمبولیک.
کاردیومیوپاتی
کاردیومیوپاتی ها اشکال مستقل و به طور پیوسته پیشرونده آسیب به عضله قلب با علت نامشخص یا بحث برانگیز هستند. در عرض 2 سال، حدود 15 درصد از بیماران به دلیل برخی از اشکال این بیماری در صورت عدم وجود علائم و تا 50 درصد در صورت وجود علائم مربوط به بیماری جان خود را از دست می دهند. آنها عامل مرگ 2 تا 4 درصد از بزرگسالان و همچنین علت اصلی مرگ ناگهانی در ورزشکاران جوان هستند.
علل احتمالی کاردیومیوپاتی عبارتند از:
- وراثت؛
- عفونت؛
- بیماری های متابولیک، به ویژه، گلیکوژنز؛
- کمبود برخی مواد در رژیم غذایی، به ویژه سلنیوم، تیامین؛
- آسیب شناسی سیستم غدد درون ریز (دیابت شیرین، آکرومگالی)؛
- آسیب شناسی عصبی عضلانی (دیستروفی عضلانی)؛
- قرار گرفتن در معرض مواد سمی - الکل، مواد مخدر (کوکائین)، داروهای خاص (سیکلوفسفامید، دوکسوروبیسین)؛
- بیماری های سیستم خون (برخی از انواع کم خونی، ترومبوسیتوپنی).
از نظر بالینی، کاردیومیوپاتی ها با انواع علائم اختلال عملکرد قلب ظاهر می شوند: حملات آنژین، غش، تپش قلب، تنگی نفس، اختلالات ریتم قلب.
به خصوص خطرناک کاردیومیوپاتی با افزایش خطر مرگ ناگهانی است.
پریکاردیت
- این التهاب ورقه های غشای قلب - پریکارد - علت عفونی یا غیر عفونی است. بخش هایی از پریکارد با بافت فیبری جایگزین می شود، اگزودا در حفره آن تجمع می یابد. پریکاردیت به دو دسته خشک و اگزوداتیو، حاد و مزمن تقسیم می شود.
از نظر بالینی با درد قفسه سینه، تنگی نفس، تب، درد عضلانی همراه با علائم بیماری زمینه ای ظاهر می شود.
وحشتناک ترین عارضه پریکاردیت تامپوناد قلبی است - تجمع مایع (التهاب یا خون) بین ورقه های پریکارد که از انقباضات طبیعی قلب جلوگیری می کند.
اندوکاردیت عفونی
این یک ضایعه التهابی در ساختارهای دریچه ای است که متعاقباً به سایر اندام ها و سیستم ها گسترش می یابد که در نتیجه ورود یک عفونت باکتریایی به ساختارهای قلب ایجاد می شود. این بیماری چهارمین علت مرگ و میر بیماران در اثر پاتولوژی عفونی است.
در سال های اخیر، بروز اندوکاردیت عفونی به طور قابل توجهی افزایش یافته است، که با گسترش گسترده تر مداخلات جراحی بر روی قلب همراه است. این می تواند در هر سنی رخ دهد، اما اغلب افراد بین 20 تا 50 سال را مبتلا می کند. نسبت بروز مردان و زنان تقریباً 2:1 است.
اندوکاردیت عفونی یک بیماری بالقوه تهدید کننده زندگی است، بنابراین تشخیص به موقع، درمان کافی و موثر و تشخیص سریع عوارض آن برای بهبود پیش آگهی بسیار مهم است.
آریتمی ها
 به عنوان یک قاعده، آریتمی یک آسیب شناسی مستقل نیست، بلکه نتیجه سایر بیماری های قلبی یا غیر قلبی است.
به عنوان یک قاعده، آریتمی یک آسیب شناسی مستقل نیست، بلکه نتیجه سایر بیماری های قلبی یا غیر قلبی است. اختلالات ریتم قلب بیماری جداگانه ای نیستند، بلکه تظاهرات یا عوارض هر شرایط پاتولوژیک مرتبط با بیماری قلبی یا آسیب شناسی غیر قلبی هستند. آنها می توانند برای مدت طولانی بدون علامت باشند و می توانند برای زندگی بیمار خطر ایجاد کنند. انواع مختلفی از آریتمی ها وجود دارد، اما 80 درصد آنها به دلیل اکستراسیستول و فیبریلاسیون دهلیزی است.
از نظر بالینی، آریتمی با احساس وقفه در کار قلب، سرگیجه، تنگی نفس، ضعف، احساس ترس و سایر علائم ناخوشایند ظاهر می شود. اشکال شدید آنها می تواند باعث ایجاد آسم قلبی، ادم ریوی، کاردیومیوپاتی آریتموژنیک یا شوک آریتمی شود و همچنین باعث مرگ ناگهانی بیمار شود.
با کدام دکتر تماس بگیریم
درمان بیماری های سیستم قلبی عروقی توسط متخصص قلب انجام می شود. اغلب آنها با آسیب شناسی غدد درون ریز ترکیب می شوند، بنابراین مشورت با متخصص غدد و متخصص تغذیه مفید خواهد بود. یک جراح قلب و یک جراح عروق اغلب در درمان بیماران نقش دارند. بیماران باید توسط متخصص مغز و اعصاب، چشم پزشک معاینه شوند.
1 یعنی: 5,00
از 5)
بیماری های سیستم قلبی عروقی از خطرناک ترین بیماری ها برای انسان هستند. سالانه 17.5 میلیون نفر در سراسر جهان بر اثر مشکلات قلبی جان خود را از دست می دهند. چنین نتیجه غم انگیزی قابل پیش بینی است: استرس، سوء تغذیه، عادات بد - همه اینها بر کار بدن ما تأثیر منفی می گذارد.
دقیقا چه چیزی می تواند منجر به بیماری قلبی شود؟ چگونه توسعه می یابند؟ و چه نوع بیماری های قلبی عروقی به ویژه شایع است؟
انواع بیماری های قلبی عروقی
بیماری های قلبی عروقی به هفت نوع تقسیم می شوند:
- اختلالات ریتم و هدایت.آنها با بیماری هایی مانند: آریتمی قلبی، بلوک شاخه ای، فیبریلاسیون قلبی و غیره مرتبط هستند.
- بیماری التهابی قلب: اندوکاردیت، میوکاردیت، پریکاردیت. همه این بیماری ها با التهاب قسمت های مختلف قلب همراه است: پوشش داخلی - اندوکارد، عضله قلب - میوکارد و پوشش همبند قلب - پریکارد.
- نقص دریچه ای. این نوع بیماری قلبی به دو زیر گروه تقسیم می شود: نقص مادرزادی و اکتسابی. ناهنجاری های مادرزادی به دلیل اختلالات ژنتیکی یا ضایعات جنین رخ می دهد، اکتسابی اغلب با ضایعات عفونی بدن یا واکنش های خود ایمنی همراه است.
- فشار خون شریانی. این زیر گروه از بیماری ها با افزایش مداوم فشار خون همراه است.
- ضایعات ایسکمیک. چنین بیماری هایی با کاهش کامل یا جزئی جریان خون به عضله قلب همراه است. در حالت اول، بیمار دچار انفارکتوس میوکارد می شود، در مورد دوم، بیماری عروق کرونر قلب ایجاد می شود.
- آسیب به عروق قلبکلمات کلیدی: تصلب شرایین، بیماری عروق کرونر قلب، آترواسکلروز.
- تغییرات پاتولوژیکبیماری هایی هستند که با تغییرات غیرقابل برگشت در عملکرد قلب همراه هستند. به عنوان مثال، آسم قلبی و نارسایی، هیپرتروفی قسمت های مختلف قلب.
شایع ترین بیماری های سیستم قلبی عروقی
در فهرست گسترده بیماری های این گروه، مواردی وجود دارد که با آن ها مواجه هستیم. بنابراین، طبق آمار، از 17.5 میلیون نفری که به دلیل بیماری قلبی عروقی جان خود را از دست می دهند، سالانه حدود 7 میلیون نفر به دلیل بیماری عروق کرونر قلب و 6.5 میلیون نفر بر اثر سکته مغزی جان خود را از دست می دهند.
علاوه بر بیماری عروق کرونر و سکته، لیستی از شایع ترین بیماری ها شامل موارد زیر است:
- بیماری شریان محیطی
- بیماری روماتیسمی قلب
- بیماری قلبی
- فشار خون
- ترومبوز ورید عمقی و آمبولی ریه
بیایید امروز در مورد آنها صحبت کنیم.
بیماری های سیستم قلبی عروقی: انواع و ویژگی ها
1. بیماری شریان محیطی
بیماری شریان محیطی بیماری عروق خونی است که خون را به پاها و بازوها می رساند. در مراحل اولیه، بیمار ممکن است از افزایش حساسیت به دمای سرد، سردی اندامها، احساس بیحسی یا گزگز، و خستگی یا درد در بازوها و پاها شکایت کند.
در مراحل بعدی بیماری، لنگش متناوب ظاهر می شود - درد نسبتاً شدید در عضلات یک گروه خاص، که آنها را مجبور به توقف حرکت می کند.
درد به دلیل جریان ناکافی خون در عضلات ایجاد می شود. تا مرحله سوم بیماری، درد پس از استراحت کوتاه، زمانی که بار از بین می رود و خون کافی می شود، از بین می رود. در مرحله سوم و چهارم بیماری ممکن است در هنگام استراحت درد ایجاد شود و زخم و نکروز نیز باز شود.
چه باید کرد؟سیگار را ترک کنید، وزن را کنترل کنید، مصرف کربوهیدرات های آسان هضم، چربی های حیوانی و کلسترول را کاهش دهید، به طور منظم حداقل یک ساعت در روز پیاده روی کنید.

2. روموکاردیت
روماتیسم قلب یا بیماری روماتیسمی قلب یک بیماری بافت همبند است که تمام لایه های قلب را درگیر می کند. روموکاردیت با گلودرد معمولی ناشی از استرپتوکوک گروه A شروع میشود. مخملک، ذاتالریه و سایر بیماریهای دستگاه تنفسی نیز ممکن است رخ دهد. روماتیسم تقریباً 2 تا 3 هفته پس از عفونت حمله می کند.
روموکاردیت با درد "فرار" (متحرک و غیر دائمی) در مفاصل، تاکی کاردی و آریتمی، درد در قلب و همچنین علائم نارسایی قلبی ظاهر می شود: تورم پاها، تنگی نفس در حالت استراحت، رنگ پوست آبی. ، سرفه مرطوب
چه باید کرد؟درمان و پیشگیری از بیماری روماتیسمی قلب عمدتاً با دارو انجام می شود و هدف آن مبارزه با عفونت استرپتوکوک است. برای پیشگیری، داروهای ضد باکتری و ضد التهابی ملایم تری تجویز می شود. روش های جایگزین در درمان بیماری روماتیسمی قلب توصیه نمی شود.
3. بیماری قلبی
بیماری مادرزادی قلب یک بیماری نسبتاً شایع است. نوزادان مدرن اغلب با این بیماری به دنیا می آیند و گاهی تمام زندگی خود را صرف مبارزه با آن می کنند. اما بیماری قلبی همیشه در دوران نوزادی رخ نمی دهد، بسیاری از بزرگسالان آن را به دلیل سایر CVD های درمان نشده تجربه می کنند.
بیماری قلبی اکتسابی یک بیماری است که با نقض ساختار و عملکرد دستگاه دریچه ای قلب همراه است و منجر به تغییر در گردش خون داخل قلب می شود.

نقایص اکتسابی قلب در نتیجه بیماریهای حاد یا مزمن (روماتیسم، سپسیس، تصلب شرایین، سیفلیس) و صدماتی ایجاد میشود که فعالیت دریچهها را مختل میکند و حرکت خون را از طریق رگها تغییر میدهد.
بیماری قلبی اکتسابی اغلب بر دریچه میترال تأثیر می گذارد: بین دهلیز چپ و بطن چپ. به ندرت، دریچه آئورت. بطن چپ و آئورت را جدا می کند.
چه باید کرد؟برای جلوگیری از بیماری قلبی، درمان بیماری های قلبی در حال ظهور و نظارت بر وضعیت شما ضروری است: عادت های بد را کنار بگذارید، وزن کم کنید، ورزش کنید یا با استفاده از انواع تمرینات تنفسی به بدن فشار وارد کنید.
در صورت بروز نقص، دارو برای تسکین علائم و همچنین جراحی برای اصلاح عیوب دریچه تجویز می شود.
4. فشار خون بالا
فشار خون بالا بیشتر جمعیت جهان را نگران می کند. این مشکل فراگیر، اگرچه به اندازه سکته مغزی یا حمله قلبی خطرناک نیست، ممکن است علت آنها باشد، به همین دلیل است که نظارت بر فشار و همچنین کشف دلیل افزایش آن بسیار مهم است.
فشار خون بالا می تواند با سردرد، سرگیجه، تعریق، قرمزی صورت، مگس جلوی چشم، تحریک پذیری و غیره ظاهر شود.

چه باید کرد؟در مراحل اولیه، فشار خون بالا را می توان بدون دارو کنترل کرد. کافی است عادت های بد را کنار بگذارید، مصرف غذاهای چرب را تعدیل کنید، بیشتر حرکت کنید.
اگر احساس می کنید که وضعیت بدتر می شود، به پزشک خود مراجعه کنید. او داروهای لازم را تجویز می کند و به شما می گوید که برای جلوگیری از پیشرفت بیماری چه کاری انجام دهید.
فراموش نکنید که هیچ درمانی بدون کار شما روی خودتان موثر نخواهد بود. حتما مراقب سبک زندگی خود باشید و از فعالیت های فیزیکی کوچک اجتناب نکنید. اگر دوست یابی با ورزش برای شما سخت است، تمرینات تنفسی انجام دهید یا شبیه ساز تنفس بگیرید.
5. ترومبوز ورید عمقی و آمبولی ریه
ترومبوز ورید عمقی بیماری است که در آن لخته های خون (لخته های خون) در سیاهرگ های عمقی ایجاد می شوند. اغلب در قسمت تحتانی ساق، لگن و ران ظاهر می شوند. ترومبوز می تواند باعث نارسایی مزمن وریدی، تورم پاها، زخم های تروفیک و اگزما شود.

خطرناک ترین تظاهرات ترومبوز آمبولی ریه است، زمانی که قسمت هایی از یک لخته خون شکسته شده و وارد ریه ها می شود و باعث انسداد می شود. این جریان خون را مختل می کند و منجر به نارسایی قلبی و نارسایی حاد تنفسی می شود که می تواند منجر به مرگ فوری بیمار یا انفارکتوس ریوی شود.
چه باید کرد؟اگر در معرض خطر ترومبوز هستید (سن، بارداری، میل شدید به سیگار، استراحت طولانی مدت در بستر، اضافه وزن)، پس باید به پزشک مراجعه کنید و توصیه های یک متخصص را دنبال کنید.
آنها می توانند هم با داروها (تجویز داروهای ضد انعقاد) و هم به پیشگیری غیر دارویی مرتبط باشند. به عنوان مثال، پوشیدن لباس های فشرده، نوشیدن مایعات زیاد، گرم کردن بدن در طول سفرهای طولانی.

کنترل بیماری های سیستم قلبی عروقی دشوار است، اما ممکن است. نکته اصلی این است که خود را کنترل کنید و به یاد داشته باشید که سلامتی مهمتر از یک سیگار دودی یا یک کیک دیگر است. سبک زندگی سالم کلید داشتن قلب سالم است. آن را فراموش نکنید و برای خواندن مقالات جالب هر هفته در وبلاگ ما مشترک شوید.
ما روش خود را برای درمان بیماری های سیستم قلبی عروقی با استفاده از تمرینات تنفسی در شبیه ساز ارائه می دهیم. شما می توانید با رفتن به آن بیشتر بدانید.
تاریخ انتشار مقاله: 1396/03/02
آخرین به روز رسانی مقاله: 1397/12/18
از این مقاله خواهید آموخت: بیماری های قلبی (مادرزادی و اکتسابی) چیست؟ علل، علائم و درمان آنها (پزشکی و جراحی).
بیماری های قلبی عروقی یکی از علل اصلی مرگ و میر است. آمار روسیه نشان می دهد که حدود 55٪ از همه شهروندان متوفی دقیقاً از بیماری های این گروه رنج می برند.
بنابراین، برای همه مهم است که علائم آسیب شناسی قلبی را بدانند تا بیماری را به موقع شناسایی کنند و بلافاصله درمان را شروع کنند.
انجام معاینه پیشگیرانه توسط متخصص قلب حداقل هر 2 سال یک بار و از سن 60 سالگی - هر سال به همان اندازه مهم است.
لیست بیماری های قلبی گسترده است، در فهرست مطالب ارائه شده است. اگر در مراحل اولیه تشخیص داده شوند، درمان بسیار آسان تر است. برخی از آنها به طور کامل درمان می شوند، برخی دیگر درمان نمی شوند، اما در هر صورت، اگر درمان را در مراحل اولیه شروع کنید، می توانید از پیشرفت بیشتر آسیب شناسی، عوارض جلوگیری کنید و خطر مرگ را کاهش دهید.
بیماری ایسکمیک قلب (CHD)
این یک آسیب شناسی است که در آن خون رسانی کافی به میوکارد وجود ندارد. دلیل آن آترواسکلروز یا ترومبوز عروق کرونر است.

طبقه بندی IHD
لازم است در مورد سندرم حاد کرونری به طور جداگانه صحبت شود. علامت آن حمله طولانی مدت (بیش از 15 دقیقه) درد قفسه سینه است. این اصطلاح یک بیماری جداگانه را نشان نمی دهد، اما زمانی استفاده می شود که تشخیص انفارکتوس میوکارد با علائم و ECG غیرممکن باشد. به بیمار تشخیص اولیه "سندرم حاد کرونری" داده می شود و بلافاصله درمان ترومبولیتیک را شروع می کند که برای هر نوع حاد بیماری عروق کرونر لازم است. تشخیص نهایی پس از آزمایش خون برای نشانگرهای انفارکتوس انجام می شود: تروپونین T قلبی و تروپونین قلبی 1. اگر سطح آنها بالا باشد، بیمار نکروز میوکارد داشته است.
علائم بیماری عروق کرونر
نشانه آنژین صدری حملات سوزش و درد فشردگی در پشت جناغ است. گاهی اوقات درد به سمت چپ، به قسمت های مختلف بدن تابش می کند: تیغه شانه، شانه، بازو، گردن، فک. در موارد کمتر، درد در اپی گاستر موضعی است، بنابراین بیماران ممکن است فکر کنند که با معده مشکل دارند و نه با قلب.
حملات آنژین پایدار با فعالیت بدنی تحریک می شود. بسته به کلاس عملکردی آنژین صدری (که از این پس FC نامیده می شود)، درد می تواند در اثر ورزش با شدت های مختلف ایجاد شود.
| 1 اف سی | بیمار فعالیت های روزانه مانند راه رفتن طولانی، دویدن سبک، بالا رفتن از پله ها و غیره را به خوبی تحمل می کند. حملات درد فقط در هنگام فعالیت بدنی با شدت بالا رخ می دهد: دویدن سریع، وزنه برداری مکرر، ورزش و غیره. |
|---|---|
| 2 اف سی | حمله ممکن است پس از راه رفتن بیش از 0.5 کیلومتر (7 تا 8 دقیقه بدون توقف) یا بالا رفتن از پله های بالاتر از 2 طبقه ظاهر شود. |
| 3 اف سی | فعالیت بدنی یک فرد به میزان قابل توجهی محدود است: پیاده روی 100-500 متر یا بالا رفتن از طبقه دوم می تواند باعث حمله شود. |
| 4 اف سی | حملات حتی کوچکترین فعالیت بدنی را تحریک می کنند: پیاده روی کمتر از 100 متر (به عنوان مثال، حرکت در اطراف خانه). |

آنژین ناپایدار با آنژین پایدار متفاوت است زیرا حملات بیشتر می شوند، در حالت استراحت ظاهر می شوند و می توانند طولانی تر شوند - 10-30 دقیقه.
کاردیواسکلروز با درد قفسه سینه، تنگی نفس، خستگی، ادم، اختلالات ریتم ظاهر می شود.
طبق آمار، حدود 30 درصد از بیماران در طول یک روز بدون مشورت با پزشک بر اثر این بیماری قلبی جان خود را از دست می دهند. بنابراین، تمام علائم MI را به دقت مطالعه کنید تا به موقع با آمبولانس تماس بگیرید.
علائم MI
| فرم | نشانه ها |
|---|---|
| آنژینال - معمولی ترین | درد فشاری، سوزش در قفسه سینه، گاهی اوقات به شانه چپ، بازو، تیغه شانه، سمت چپ صورت کشیده می شود. درد از 15 دقیقه (گاهی اوقات حتی یک روز) طول می کشد. توسط نیتروگلیسیرین حذف نمی شود. مسکن ها فقط به طور موقت آن را ضعیف می کنند. سایر علائم: تنگی نفس، آریتمی. |
| مبتلا به آسم | حمله آسم قلبی به دلیل نارسایی حاد بطن چپ ایجاد می شود. علائم اصلی: احساس خفگی، کمبود هوا، وحشت. موارد اضافی: سیانوز غشاهای مخاطی و پوست، تسریع ضربان قلب. |
| آریتمی | ضربان قلب بالا، فشار خون پایین، سرگیجه، احتمال غش کردن. |
| شکمی | درد در قسمت بالای شکم، که به تیغه های شانه می دهد، حالت تهوع، استفراغ. اغلب، حتی پزشکان ابتدا با بیماری های دستگاه گوارش اشتباه گرفته می شوند. |
| مغزی عروقی | سرگیجه یا غش، استفراغ، بی حسی در بازو یا پا. با توجه به تصویر بالینی، چنین MI مشابه یک سکته مغزی ایسکمیک است. |
| بدون علامت | شدت و مدت درد مانند درد معمول است. ممکن است تنگی نفس خفیف وجود داشته باشد. مشخصه درد این است که قرص نیتروگلیسیرین کمکی نمی کند. |

درمان IHD
| آنژین پایدار | از بین بردن حمله - نیتروگلیسیرین. درمان طولانی مدت: آسپرین، بتا بلوکرها، استاتین ها، مهارکننده های ACE. |
|---|---|
| آنژین ناپایدار | مراقبت های اورژانسی: در صورت بروز حمله با شدت بیشتر از حد معمول، با آمبولانس تماس بگیرید و همچنین هر 5 دقیقه یک بار 3 بار یک قرص آسپرین و یک قرص نیتروگلیسیرین به بیمار بدهید. در بیمارستان به بیمار آنتاگونیست های کلسیم (وراپامیل، دیلتیازم) و آسپرین داده می شود. مورد دوم باید به طور مداوم انجام شود. |
| انفارکتوس میوکارد | اورژانس: بلافاصله با پزشک تماس بگیرید، 2 قرص آسپرین، نیتروگلیسیرین زیر زبان (حداکثر 3 قرص با فاصله 5 دقیقه). پس از ورود، پزشکان بلافاصله چنین درمانی را آغاز می کنند: آنها اکسیژن را استنشاق می کنند، محلول مورفین را تزریق می کنند، اگر نیتروگلیسیرین درد را تسکین نداده باشد، هپارین را برای رقیق شدن خون تزریق می کنند. درمان بیشتر: از بین بردن درد با کمک تزریق داخل وریدی نیتروگلیسیرین یا مسکن های مخدر. مانعی برای نکروز بیشتر بافت میوکارد با کمک ترومبولیتیک ها، نیترات ها و بتا بلوکرها. استفاده مداوم از آسپرین آنها گردش خون را در قلب با کمک چنین عمل های جراحی بازیابی می کنند: آنژیوپلاستی عروق کرونر، استنت گذاری،. |
| کاردیواسکلروز | برای بیمار نیترات ها، گلیکوزیدهای قلبی، مهارکننده های ACE یا بتابلوکرها، آسپرین، دیورتیک ها تجویز می شود. |

نارسایی مزمن قلبی
این وضعیتی از قلب است که در آن قادر به پمپاژ کامل خون در سراسر بدن نیست. دلیل آن بیماری های قلب و عروق خونی (نقایص مادرزادی یا اکتسابی، بیماری ایسکمیک قلبی، التهاب، تصلب شرایین، فشار خون بالا و غیره) است.

در روسیه بیش از 5 میلیون نفر از CHF رنج می برند.
مراحل CHF و علائم آن:
- 1 - اولیه این یک نارسایی خفیف بطن چپ است که منجر به اختلالات همودینامیک (گردش خون) نمی شود. هیچ علامتی وجود ندارد.
- مرحله 2A. نقض گردش خون در یکی از دایره ها (اغلب - کوچک)، افزایش در بطن چپ. علائم: تنگی نفس و تپش قلب با فعالیت بدنی کم، سیانوز غشاهای مخاطی، سرفه خشک، تورم پاها.
- مرحله 2B. همودینامیک در هر دو دایره نقض شده است. حفره های قلب دچار هیپرتروفی یا اتساع می شوند. علائم: تنگی نفس در حالت استراحت، درد دردناک در قفسه سینه، رنگ آبی غشاهای مخاطی و پوست، آریتمی، سرفه، آسم قلبی، تورم اندامها، شکم، بزرگ شدن کبد.
- 3 مرحله. اختلالات شدید گردش خون. تغییرات غیر قابل برگشت در قلب، ریه ها، رگ های خونی، کلیه ها. تمام علائم مشخصه مرحله 2B تشدید می شود، علائم آسیب به اندام های داخلی می پیوندند. درمان دیگر موثر نیست.

رفتار
اول از همه، درمان بیماری زمینه ای ضروری است.
درمان دارویی علامتی نیز انجام می شود. برای بیمار تجویز می شود:
- مهارکننده های ACE، مسدود کننده های بتا یا آنتاگونیست های آلدوسترون - برای کاهش فشار خون و جلوگیری از پیشرفت بیشتر بیماری قلبی.
- دیورتیک ها - برای از بین بردن ادم.
- گلیکوزیدهای قلبی - برای درمان آریتمی و بهبود عملکرد میوکارد.
نقص دریچه
دو نوع معمول از آسیب شناسی دریچه وجود دارد: تنگی و نارسایی. با تنگی، مجرای دریچه باریک می شود و پمپاژ خون را دشوار می کند. و در صورت نارسایی، دریچه، برعکس، به طور کامل بسته نمی شود، که منجر به خروج خون در جهت مخالف می شود.

اغلب چنین نقص های دریچه قلب اکتسابی است. آنها در پس زمینه بیماری های مزمن (به عنوان مثال، بیماری عروق کرونر)، التهاب یا یک شیوه زندگی ناسالم ظاهر می شوند.
بیشترین آسیب دریچه آئورت و میترال است.
علائم و درمان شایع ترین بیماری های دریچه:
| نام | علائم | رفتار |
|---|---|---|
| تنگی آئورت | در مرحله اولیه، بدون علائم پیش می رود، بنابراین انجام معاینه پیشگیرانه منظم قلب بسیار مهم است. در مرحله شدید، حملات آنژین صدری، غش در هنگام فعالیت بدنی، رنگ پریدگی پوست و فشار خون سیستولیک پایین ظاهر می شود. |
درمان دارویی علائم (به دلیل نقص دریچه). پروتز دریچه. |
| نارسایی دریچه آئورت | افزایش ضربان قلب، تنگی نفس، آسم قلبی (حملات خفگی)، غش، فشار خون دیاستولیک پایین. | |
| تنگی میترال | تنگی نفس، بزرگ شدن کبد، تورم شکم و اندام، گاهی اوقات - گرفتگی صدا، به ندرت (در 10٪ موارد) - درد در قلب. | |
| نارسایی دریچه میترال | تنگی نفس، سرفه خشک، آسم قلبی، تورم پاها، درد در هیپوکندری راست، درد دردناک در قلب. |
افتادگی دریچه میترال

یکی دیگر از آسیب شناسی های رایج این است. در 2.4 درصد از جمعیت رخ می دهد. این یک نقص مادرزادی است که در آن لتهای دریچه به دهلیز چپ فرو میروند. در 30 درصد موارد بدون علامت است. در 70٪ باقی مانده از بیماران، پزشکان به تنگی نفس، درد در ناحیه قلب، همراه با حالت تهوع و احساس "برآمدگی" در گلو، آریتمی، خستگی، سرگیجه، تب مکرر تا 37.2-37.4 اشاره می کنند.
اگر بیماری بدون علامت باشد، ممکن است نیازی به درمان نباشد. اگر نقص با آریتمی یا درد در قلب همراه باشد، درمان علامتی تجویز می شود. با تغییر شدید دریچه، اصلاح جراحی امکان پذیر است. از آنجایی که بیماری با افزایش سن پیشرفت می کند، بیماران باید 2-1 بار در سال توسط متخصص قلب معاینه شوند.
ناهنجاری ابشتاین

ناهنجاری ابشتاین جابجایی برگچه های دریچه سه لتی به داخل بطن راست است. علائم: تنگی نفس، تاکی کاردی حمله ای، غش، تورم وریدهای گردن، بزرگ شدن دهلیز راست و قسمت فوقانی بطن راست.
درمان برای دوره بدون علامت انجام نمی شود. در صورت مشخص شدن علائم، اصلاح جراحی یا پیوند دریچه انجام می شود.
نقایص مادرزادی قلب
ناهنجاری های مادرزادی ساختار قلب عبارتند از:
- نقص سپتوم دهلیزی ارتباطی بین دهلیز راست و چپ است.
- نقص دیواره بین بطنی یک ارتباط غیر طبیعی بین بطن راست و چپ است.
- کمپلکس آیزنمنگر یک نقص سپتوم بطنی است که در بالا قرار دارد، آئورت به سمت راست جابجا شده و به طور همزمان با هر دو بطن متصل می شود (دکستروپوزیون آئورت).
- مجرای شریانی باز - ارتباط بین آئورت و شریان ریوی، که به طور معمول در مرحله رشد جنینی وجود دارد، بیش از حد رشد نکرده است.
- تترالوژی فالوت ترکیبی از چهار ناهنجاری است: نقص سپتوم بطنی، دکستروپوزیون آئورت، تنگی شریان ریوی و هیپرتروفی بطن راست.

نقایص مادرزادی قلب - علائم و درمان:
| نام | علائم | رفتار |
|---|---|---|
| نقص دیواره بین دهلیزی | با یک نقص کوچک، علائم در میانسالی ظاهر می شود: پس از 40 سال. این تنگی نفس، ضعف، خستگی است. با گذشت زمان، نارسایی مزمن قلبی با تمام علائم مشخصه ایجاد می شود. هرچه اندازه نقص بزرگتر باشد، علائم زودتر ظاهر می شوند. | بسته شدن نقص با جراحی. همیشه انجام نمی شود. موارد مصرف: بی اثر بودن درمان دارویی CHF، تاخیر در رشد جسمانی در کودکان و نوجوانان، افزایش فشار خون در دایره ریوی، ترشحات شریانی وریدی. موارد منع مصرف: ترشحات شریان-وریدی، نارسایی شدید بطن چپ. |
| نقص دیواره بین بطنی | اگر قطر نقص کمتر از 1 سانتیمتر (یا کمتر از نصف قطر روزنه آئورت) باشد، تنها تنگی نفس در هنگام اعمال فیزیکی با شدت متوسط مشخص است. اگر عیب بزرگتر از ابعاد مشخص شده باشد: تنگی نفس با تلاش کم یا در حالت استراحت، درد در قلب، سرفه. |
بسته شدن نقص با جراحی. |
| مجتمع آیزنمنگر | تصویر بالینی: سیانوز پوست، تنگی نفس، هموپتیزی، علائم CHF. | دارو: بتا بلوکرها، آنتاگونیست های اندوتلین. جراحی برای بستن نقص دیواره بینی، اصلاح منشا آئورت و جایگزینی دریچه آئورت امکان پذیر است، اما بیماران اغلب در حین جراحی می میرند. میانگین امید به زندگی بیمار 30 سال است. |
| تترالوژی فالوت | رنگ آبی غشاهای مخاطی و پوست، تاخیر در رشد و نمو (اعم از جسمی و فکری)، تشنج، فشار خون پایین، علائم CHF. میانگین امید به زندگی 12-15 سال است. 50 درصد بیماران قبل از 3 سالگی فوت می کنند. |
درمان جراحی برای همه بیماران بدون استثنا اندیکاسیون دارد. در اوایل دوران کودکی، جراحی برای ایجاد آناستوموز بین شریان های ساب کلاوین و ریوی به منظور بهبود گردش خون در ریه ها انجام می شود. در سن 3-7 سالگی، می توان یک عمل رادیکال را انجام داد: اصلاح همزمان هر 4 ناهنجاری. |
| مجرای شریانی باز | مدت طولانی بدون علائم بالینی ادامه دارد. با گذشت زمان، تنگی نفس و ضربان قلب قوی، رنگ پریدگی یا رنگ آبی پوست و فشار خون دیاستولیک پایین ظاهر می شود. | بسته شدن نقص با جراحی. این به همه بیماران نشان داده می شود، به جز کسانی که شانت خون از راست به چپ دارند. |
بیماری های التهابی
طبقه بندی:
- اندوکاردیت - پوشش داخلی قلب، دریچه ها را تحت تأثیر قرار می دهد.
- میوکاردیت - غشای عضلانی.
- پریکاردیت - کیسه پریکارد.

آنها می توانند توسط میکروارگانیسم ها (باکتری ها، ویروس ها، قارچ ها)، فرآیندهای خودایمنی (مانند روماتیسم) یا مواد سمی ایجاد شوند.
همچنین التهاب قلب می تواند از عوارض بیماری های دیگر باشد:
- سل (اندوکاردیت، پریکاردیت)؛
- سیفلیس (اندوکاردیت)؛
- آنفولانزا، التهاب لوزه (میوکاردیت).
به این نکته توجه کنید و در صورت مشکوک شدن به آنفولانزا یا گلودرد به موقع با پزشک مشورت کنید.
علائم و درمان التهاب
| نام | علائم | رفتار |
|---|---|---|
| اندوکاردیت | درجه حرارت بالا (38.5-39.5)، افزایش تعریق، نقایص دریچه ای که به سرعت در حال توسعه است (با اکوکاردیوگرافی تشخیص داده می شود)، سوفل قلبی، بزرگ شدن کبد و طحال، افزایش شکنندگی عروق (خونریزی در زیر ناخن ها و در چشم ها قابل مشاهده است)، ضخیم شدن نوک ها انگشتان دست | درمان آنتی باکتریال به مدت 4-6 هفته، پیوند دریچه. |
| میوکاردیت | این می تواند به روش های مختلفی رخ دهد: حملات درد در قلب. علائم نارسایی قلبی؛ یا با اکستراسیستول و آریتمی فوق بطنی. تشخیص دقیق را می توان بر اساس آزمایش خون برای آنزیم های قلبی، تروپونین ها و لکوسیت ها انجام داد. | استراحت در بستر، رژیم غذایی (نمک 10 محدود)، درمان ضد باکتریایی و ضد التهابی، درمان علامتی نارسایی قلبی یا آریتمی. |
| پریکاردیت | درد قفسه سینه، تنگی نفس، تپش قلب، ضعف، سرفه بدون خلط، سنگینی در هیپوکندری سمت راست. | داروهای ضد التهابی غیر استروئیدی، آنتی بیوتیک ها، در موارد شدید - پریکاردکتومی ساب کل یا کل (برداشتن بخشی یا تمام کیسه پریکارد). |
اختلالات ریتم
علل: روان رنجوری، چاقی، سوء تغذیه، پوکی استخوان دهانه رحم، عادت های بد، مسمومیت با مواد مخدر، الکل یا مواد مخدر، بیماری عروق کرونر، کاردیومیوپاتی، نارسایی قلبی، سندرم های تحریک زودرس بطنی. مورد دوم بیماری های قلبی هستند که در آن مسیرهای اضافی برای هدایت تکانه ها بین دهلیزها و بطن ها وجود دارد. این ناهنجاری ها را در جدولی جداگانه خواهید خواند.
ویژگی های اختلالات ریتم:
| نام | شرح |
|---|---|
| تاکی کاردی سینوسی | ضربان قلب سریع (90-180 در دقیقه) با حفظ ریتم طبیعی و الگوی طبیعی انتشار تکانه در قلب. |
| فیبریلاسیون دهلیزی (سوسو زدن) | انقباضات دهلیزی کنترل نشده، نامنظم و مکرر (200-700 در دقیقه). |
| فلاتر دهلیزی | انقباضات ریتمیک دهلیزی با فرکانس حدود 300 در دقیقه. |
| فیبریلاسیون بطنی | انقباضات آشفته، مکرر (200-300 در دقیقه) و ناقص بطن ها. عدم انقباض کامل باعث نارسایی حاد گردش خون و غش می شود. |
| فلاتر بطنی | انقباضات ریتمیک بطن ها با فرکانس 120-240 در دقیقه. |
| تاکی کاردی فوق بطنی (فوق بطنی) حمله ای | حملات ضربان قلب ریتمیک (100-250 در دقیقه) |
| اکستراسیستول | انقباضات خودبخودی خارج از ریتم |
| اختلالات هدایت (بلوک سینوسی دهلیزی، بلوک بین دهلیزی، بلوک دهلیزی، بلوک شاخه ای) | کند کردن ریتم کل قلب یا حفره های فردی. |
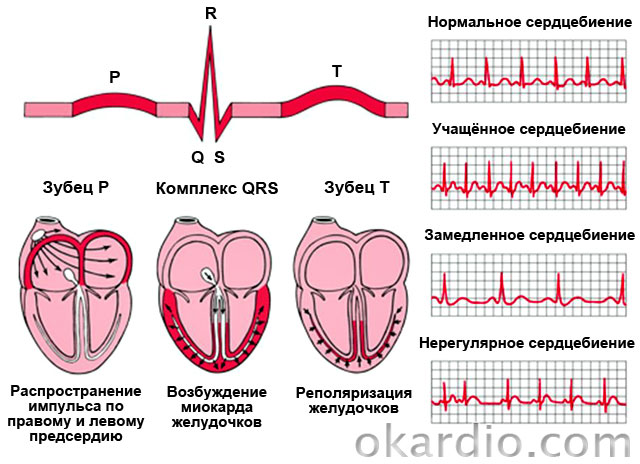
سندرم های تحریک زودرس بطن ها:
| سندرم WPW (سندرم ولف پارکینسون وایت) | سندرم CLC (Clerk-Levi-Christesco) |
|---|---|
| علائم: تاکی کاردی فوقبطنی یا بطنی حملهای (در 67 درصد بیماران). همراه با احساس افزایش ضربان قلب، سرگیجه، گاهی اوقات - غش. | علائم: تمایل به حملات تاکی کاردی فوق بطنی. در طول آنها، بیمار ضربان قلب قوی را احساس می کند، ممکن است سرگیجه ایجاد شود. |
| دلیل: وجود یک بسته نرم افزاری کنت - یک مسیر هدایت غیر طبیعی بین دهلیز و بطن. | علت: وجود باندل جیمز بین دهلیز و اتصال دهلیزی بطنی. |
| هر دو بیماری مادرزادی و بسیار نادر هستند. | |
درمان اختلالات ریتم
این شامل درمان بیماری زمینه ای، اصلاح رژیم غذایی و شیوه زندگی است. داروهای ضد آریتمی نیز تجویز می شود. درمان رادیکال برای آریتمی های شدید، نصب دفیبریلاتور-کاردیوورتر است که ریتم قلب را "تنظیم" می کند و از فیبریلاسیون بطنی یا دهلیزی جلوگیری می کند. با اختلالات هدایت، ضربان قلب امکان پذیر است.

درمان سندرم های پیش تحریک بطنی می تواند علامتی (رفع تشنج با دارو) یا رادیکال (ابلیشن با فرکانس رادیویی مسیر هدایت غیر طبیعی) باشد.
کاردیومیوپاتی
اینها بیماری های میوکارد هستند که باعث نارسایی قلبی می شوند و با فرآیندهای التهابی یا آسیب شناسی عروق کرونر همراه نیستند.
شایع ترین آنها هیپرتروفیک و. هیپرتروفیک با رشد دیواره های بطن چپ و سپتوم بین بطنی، گشاد شده مشخص می شود - افزایش حفره سمت چپ، و گاهی اوقات بطن راست. اولین مورد در 0.2٪ از جمعیت تشخیص داده می شود. در ورزشکاران رخ می دهد و می تواند باعث مرگ ناگهانی قلبی شود. اما در این مورد، تشخیص افتراقی کامل بین کاردیومیوپاتی هیپرتروفیک و بزرگی غیر پاتولوژیک قلب در ورزشکاران ضروری است.

تعداد افراد مبتلا به بیماری های قلبی و عروقی هر سال به سرعت در حال افزایش است، بسیاری از آنها جوان تر می شوند. با این حال، بیشتر این بیماری ها در مراحل اولیه علائم قابل توجهی ندارند، بنابراین اغلب تنها زمانی مورد توجه قرار می گیرند که مزمن شوند یا منجر به آسیب شناسی های جدی تر دیگری شوند.
اگر به موقع به شرایط و سبک زندگی خود توجه کنید اکثر بیماری های قلب و عروق قابل برگشت هستند. اغلب، این بیماری ها و توسعه آنها صرفا به خود فرد بستگی دارد، عامل ارثی و بیماری های همراه آنچنان تاثیری ندارد.
بیماری های قلبی
بیماری قلبی به طور فزاینده ای به علت مرگ و یا ظهور عوارض شدید تبدیل می شود. علاوه بر بیماری های مادرزادی، اغلب مواردی وجود دارند که به عنوان عوارض ناشی از بیماری های دیگر یا به دلیل سبک زندگی ناسالم ایجاد می شوند.
یکی از شایع ترین بیماری ها تاکی کاردی، تپش قلب است. این بیماری بیشتر و بیشتر تشخیص داده می شود، دلیل این امر سرعت بیش از حد سریع زندگی مدرن است که به استرس، سوء تغذیه، عادات بد و حالت ناراحت کننده کار و استراحت برای فرد کمک می کند.
دلایل
برخی از بیماری ها مانند بیماری قلبی مادرزادی هستند و وراثت نامطلوب نیز در آن نقش دارد. با این حال، عوامل دیگری که اغلب مهمتر هستند در ایجاد بیماری قلبی وجود دارد.

- عفونت های ویروسی یا باکتریایی. آنها منجر به بیماری های التهابی مختلف عضله قلب می شوند: اندوکاردیت، پریکاردیت، میوکاردیت، که می تواند منجر به آسیب غیر قابل برگشت به قلب شود.
- استرس مکرر تنش مداوم و احساسات منفی نیز تأثیر بدی بر کار عضله قلب دارد، اغلب منجر به تاکی کاردی و سایر اختلالات ریتم می شود.
- رژیم غذایی نامناسب، کلسترول اضافی. کمک به ایجاد آترواسکلروز.
- سوء مصرف الکل، تنباکو، قهوه و سایر مواد و نوشیدنی های مقوی.
- عدم فعالیت بدنی، فعالیت بدنی غیرمنطقی و نامناسب به دلایل سلامتی.
مهم! اگر به موقع مراقب سلامتی و سبک زندگی خود باشید، بیشتر عوامل در ایجاد بیماری قلبی تحت تأثیر قرار می گیرند.
علائم
علائم همه بیماری های قلبی مشابه است، مشکل اصلی این است که اغلب به خستگی یا ضعف عمومی نسبت داده می شود، بدون اینکه حتی گمان کنیم که آنها در مورد مشکلات جدی صحبت می کنند. اگر حداقل برخی از آنها حضور داشته باشند، این فرصتی است برای تماس با یک متخصص - یک پزشک عمومی یا یک متخصص قلب.
- بروز تنگی نفس پس از هر گونه فعالیت بدنی، حتی ضعیف. گاهی اوقات تنگی نفس ممکن است حتی در زمان آرامش رخ دهد.
- ظهور ضعف شدید، گاهی اوقات یا به طور مداوم.
- سرفه خشک معمولاً در شب.
- درد و ناراحتی در ناحیه قلب، ممکن است به پشت یا به ناحیه کبد منعکس شود.
- نبض خیلی مکرر یا نادر، می تواند بدون هیچ دلیل مشخصی تغییر کند.
- تورم پاها، ظاهر شدن در عصر.
- مشکل در تنفس به خصوص در شب.
مهم! این علائم باید دلیلی برای مراجعه به پزشک باشد.
با پیشرفت بیماری قلبی، علائم شدیدتر می شوند، علائم جدید اضافه می شوند. مهم است که به موقع متوجه حضور آنها شوید و با یک متخصص تماس بگیرید، او به تشخیص صحیح و تجویز درمان کمک می کند. درمان بیماری قلبی به ندرت ساده است، معمولاً برای جلوگیری از عود یا آسیب شناسی جدی تری باید سبک زندگی خود را تقریباً به طور کامل تغییر دهید.
برخی از بیماری های سیستم قلبی عروقی منجر به سکته مغزی می شود، یک اختلال حاد گردش خون در مغز ناشی از انسداد یک رگ توسط یک لخته خون یا پلاک. سکته نیز گاهی اوقات به عنوان یک بیماری قلبی و عروقی طبقه بندی می شود، اما این مشکل مورد توجه متخصصان مغز و اعصاب است، اگرچه به دلیل اختلال در عملکرد سیستم قلبی عروقی رخ می دهد.
اگر به مشکل توجه نشود، می تواند منجر به حمله قلبی و سایر پیامدهای تهدید کننده زندگی و سلامتی شود. بیماری قلبی همیشه باید جدی گرفته شود. افراد مبتلا به نارسایی قلبی باید همیشه تحت نظر پزشک متخصص باشند، زیرا بیماری بدون درمان مناسب می تواند بدتر شود.
به طور جداگانه، شایان ذکر است بیماری های عروقی است. شایع ترین آترواسکلروز است که در آن پلاک هایی در داخل رگ ها به دلیل کلسترول بالا، وریدهای واریسی و ترومبوفلبیت ایجاد می شود که التهاب و ترومبوز ورید رخ می دهد.

آترواسکلروز
آترواسکلروز یک بیماری مزمن است که در آن مجرای رگ کاهش می یابد، به این معنی که گردش خون طبیعی مشکل است. بیشتر اوقات ، این بیماری در افراد مسن رخ می دهد ، اگرچه کارشناسان خاطرنشان می کنند که اخیراً کمی "جوان تر" شده است.
علل اصلی آترواسکلروز سوء تغذیه، استرس مکرر، بیماری های دستگاه گوارش است. اغلب، مردان بالای 35 سال، به ویژه مستعد ناآرامی های مکرر، بیمار می شوند.
آترواسکلروز برای مدت طولانی خود را نشان نمی دهد، تنها پس از آن تنگی نفس، ضعف مداوم و ناتوانی ظاهر می شود. بنابراین برای شناسایی این مشکل در مراحل اولیه نباید از معاینات پیشگیرانه توسط متخصص قلب به خصوص بعد از 40-35 سال غافل شد. پس از شناسایی بیماری، ممکن است مجبور شوید سبک زندگی خود را کاملاً تغییر دهید.

مهم! آترواسکلروز می تواند منجر به سکته شود.
رگهای واریسی
در وریدهای واریسی، وریدهای اندام تحتانی منبسط و طولانی می شوند که باعث ظاهر شدن "ستاره" و "ندول" عروقی روی پاها می شود. بسیاری از مردم بر این باورند که واریس فقط یک نقص زیبایی است، اما این نظر اشتباه است. وریدهای واریسی یک بیماری تمام عیار است که نیاز به توجه دارد.
علل اصلی واریس اضافه وزن و فعالیت هایی است که نیاز به ایستادن زیاد دارند. بیشتر اوقات، واریس در زنان رخ می دهد و وراثت نیز می تواند نقش داشته باشد.
وریدهای واریسی در ابتدا خود را به صورت تورم پاها نشان می دهند ، فقط پس از آن "ستاره ها" شروع به تشکیل رگ های متورم می کنند. همچنین اغلب گرفتگی عضلات در پاها وجود دارد. در صورت شروع رگ های واریسی، اگزما و زخم های غیر التیام دهنده ممکن است در محل های بیرون زدگی رگ های خونی ظاهر شوند.
در حال حاضر، روشهای موثر زیادی برای خلاص شدن از شر رگهای واریسی برای همیشه یا کاهش چشمگیر دوره آن وجود دارد. این بیماری را نمی توان نادیده گرفت.

ترومبوفلبیت
با ترومبوفلبیت، ورید با ترومبوس مسدود شده و ملتهب می شود. اغلب این بیماری وریدهای اندام تحتانی را درگیر می کند، اما ترومبوز وریدهای گردن، بازوها و قفسه سینه نیز وجود دارد.
علل اصلی ترومبوفلبیت شامل آسیب های مکانیکی مختلف رگ، عوارض واریس، سایر بیماری های التهابی و عفونت است. استعداد ارثی نیز وجود دارد.
با ترومبوفلبیت، تورم، قرمزی و سفتی روی پوست در محل ترومبوز، تیره شدن پوست وجود دارد که در محل آن زخم تروفیک و دردهای تیز ایجاد می شود. اگر این علائم ظاهر شد، باید در اسرع وقت با پزشک مشورت کنید.
بیماری های قلب و عروق خونی کاملاً جدی هستند و در همه موارد نیاز به توجه دارند. مقابله با آنها بدون کمک متخصص غیرممکن است، اگر راه اندازی شوند، این می تواند منجر به عواقب بسیار جدی شود.
مردان بیشتر از زنان از بیماری قلبی رنج می برند، اما اخیراً افزایش شدید مرگ و میر ناشی از بیماری قلبی در میان جمعیت زنان مشاهده شده است. برای ارائه صحیح و به موقع ...


بارداری، اگرچه دوران خوشی در زندگی هر زنی است، اما اغلب مشکلات سلامتی زیادی را برای مادر باردار ایجاد می کند. یکی از شایع ترین آسیب شناسی های دوران باروری ...


درد همیشه دردناک در ناحیه قلب نشان دهنده آسیب شناسی سیستم قلبی عروقی است. گاهی اوقات ناراحتی در جناغ سینه می تواند نشان دهنده بیماری هایی با ماهیت کاملاً متفاوت باشد. مقدار ثابت...


ترومبوفلبیت یک بیماری جدی است که افراد را در تمام اقشار اجتماعی، گروه های سنی مختلف، مردان و زنان مبتلا می کند. یک بیماری پاتولوژیک ارتباط مستقیمی با التهاب دیواره وریدهای بزرگ دارد و ...


