Insuficijencija aortne valvule: vrste bolesti i režimi liječenja. Aortalna (valvularna) stenoza (I35.0) Sistolička divergencija listića
web stranica - medicinski portal o srcu i krvnim žilama. Ovdje ćete pronaći informacije o uzrocima, kliničkim manifestacijama, dijagnozi, tradicionalnim i narodnim metodama liječenja srčanih bolesti kod odraslih i djece. A također i o tome kako održati srce zdravim i krvne žile čistima do starosti.
Ne koristite informacije objavljene na stranici bez prethodne konzultacije s liječnikom!
Autori stranice su medicinski stručnjaci. Svaki je članak koncentrat njihovog osobnog iskustva i znanja, izbrušenog godinama studiranja na sveučilištu, dobivenog od kolega i u procesu poslijediplomskog usavršavanja. Ne samo da dijele jedinstvene informacije u člancima, već i provode virtualne konzultacije - odgovaraju na pitanja koja postavljate u komentarima, daju preporuke i pomažu vam razumjeti rezultate pregleda i recepata.
Sve teme, čak i one vrlo teško razumljive, prikazane su jednostavnim, razumljivim jezikom i namijenjene su čitateljima bez medicinske naobrazbe. Radi vaše udobnosti, sve teme su podijeljene u odjeljke.
Aritmija
Prema podacima Svjetske zdravstvene organizacije, aritmije, nepravilni otkucaji srca, pogađaju više od 40% osoba starijih od 50 godina. Međutim, nisu oni jedini. Ova podmukla bolest otkriva se čak i kod djece i to često u prvoj ili drugoj godini života. Zašto je lukav? I zato što ponekad prikriva patologije drugih vitalnih organa kao bolesti srca. Još jedna neugodna osobina aritmije je tajnovitost njezina tijeka: dok bolest ne ode predaleko, možda je nećete biti svjesni...
- kako otkriti aritmiju u ranoj fazi;
- koji su oblici najopasniji i zašto;
- kada je pacijentu dovoljno, au kojim slučajevima je operacija neizostavna;
- kako i koliko dugo žive s aritmijom;
- koji napadi aritmije zahtijevaju hitan poziv hitnoj pomoći, a za koje je dovoljno popiti tabletu za smirenje.
Također sve o simptomima, prevenciji, dijagnostici i liječenju raznih vrsta aritmija.
Ateroskleroza
O tome da višak kolesterola u hrani ima glavnu ulogu u razvoju ateroskleroze pišu sve novine, ali zašto onda u obiteljima gdje se svi hrane na isti način često samo jedna osoba oboli? Ateroskleroza je poznata više od jednog stoljeća, ali većina njezine prirode ostaje neriješena. Je li to razlog za očaj? Naravno da ne! Stručnjaci stranice govore vam kakve je uspjehe moderna medicina postigla u borbi protiv ove bolesti, kako je spriječiti i kako je učinkovito liječiti.
- zašto je margarin štetniji od maslaca za osobe s oštećenjem krvožilnog sustava;
- i zašto je opasno;
- zašto dijete bez kolesterola ne pomažu;
- što će pacijenti s;
- kako izbjeći i održati mentalnu bistrinu do starosti.
Bolesti srca
Uz anginu pectoris, hipertenziju, infarkt miokarda i urođene srčane mane, postoje mnoge druge srčane bolesti za koje mnogi nisu ni čuli. Jeste li znali, na primjer, da to nije samo planet, već i dijagnoza? Ili da tumor može rasti u srčanom mišiću? Istoimeni dio govori o ovim i drugim bolestima srca kod odraslih i djece.
- i kako pružiti hitnu pomoć pacijentu u ovom stanju;
- što učiniti i što učiniti da se prvo ne pretvori u drugo;
- zašto se srce alkoholičara povećava;
- Zašto je prolaps mitralnog zaliska opasan?
- Na temelju kojih simptoma možete posumnjati da Vi i Vaše dijete imate srčanu bolest?
- koje srčane bolesti prijete ženama, a koje muškarcima.

Vaskularne bolesti
Plovila prožimaju cijelo ljudsko tijelo, pa su simptomi njihovog oštećenja vrlo, vrlo raznoliki. Mnoge vaskularne bolesti u početku ne smetaju pacijentu mnogo, ali dovode do ozbiljnih komplikacija, invaliditeta, pa čak i smrti. Može li osoba bez medicinskog obrazovanja identificirati vaskularnu patologiju u sebi? Naravno, da, ako poznaje njihove kliničke manifestacije, o čemu će biti riječi u ovom dijelu.
Osim toga, ovdje su informacije:
- o lijekovima i narodnim lijekovima za liječenje krvnih žila;
- o tome kojem liječniku se obratiti ako sumnjate na vaskularne probleme;
- koje su vaskularne patologije smrtonosne;
- što uzrokuje oticanje vena;
- Kako doživotno održati zdrave vene i arterije.
Proširene vene
Varikozne vene (varikozne vene) su bolest kod koje se lumeni nekih vena (noge, jednjak, rektum i dr.) prešire, što dovodi do poremećaja protoka krvi u zahvaćenom organu ili dijelu tijela. U uznapredovalim slučajevima, ova bolest se teško liječi, ali se u prvoj fazi može suzbiti. Pročitajte kako to učiniti u odjeljku "Proširene vene".
 Kliknite na fotografiju za povećanje
Kliknite na fotografiju za povećanje Iz njega ćete također naučiti:
- koje masti postoje za liječenje proširenih vena i koja je učinkovitija;
- zašto liječnici nekim pacijentima s proširenim venama donjih ekstremiteta zabranjuju trčanje;
- i kome prijeti;
- kako ojačati vene pomoću narodnih lijekova;
- kako izbjeći krvne ugruške u zahvaćenim venama.
Pritisak
- toliko česta bolest da je mnogi smatraju... normalnim stanjem. Otuda statistika: samo 9% ljudi koji pate od visokog krvnog tlaka drži ga pod kontrolom. A 20% hipertenzivnih pacijenata čak se smatra zdravim, jer je njihova bolest asimptomatska. Ali rizik od dobivanja srčanog ili moždanog udara nije ništa manji! Iako je manje opasna od visoke, također uzrokuje mnogo problema i prijeti ozbiljnim komplikacijama.

Osim toga, naučit ćete:
- kako "prevariti" nasljedstvo ako su oba roditelja bolovala od hipertenzije;
- kako pomoći sebi i svojim bližnjima tijekom hipertenzivne krize;
- zašto krvni tlak raste u mladosti;
- kako držati krvni tlak pod kontrolom bez lijekova jedući biljke i određenu hranu.
Dijagnostika
Rubrika posvećena dijagnostici bolesti srca i krvožilnog sustava sadrži članke o vrstama pretraga kojima se podvrgavaju kardiološki bolesnici. Također o indikacijama i kontraindikacijama za njih, tumačenju rezultata, učinkovitosti i postupcima.
Ovdje ćete naći i odgovore na pitanja:
- kojim vrstama dijagnostičkih testova trebaju proći i zdravi ljudi;
- zašto je angiografija propisana onima koji su pretrpjeli infarkt miokarda i moždani udar;

Moždani udar
Moždani udar (akutni cerebrovaskularni inzult) dosljedno je među deset najopasnijih bolesti. Osobe u najvećem riziku od razvoja su osobe starije od 55 godina, hipertoničari, pušači i oni koji boluju od depresije. Ispostavilo se da optimizam i dobra narav smanjuju rizik od moždanog udara gotovo 2 puta! Ali postoje i drugi čimbenici koji učinkovito pomažu u izbjegavanju.
U dijelu posvećenom moždanom udaru govori se o uzrocima, vrstama, simptomima i liječenju ove podmukle bolesti. I također o mjerama rehabilitacije koje pomažu vratiti izgubljene funkcije onima koji su patili od toga.

Osim toga, ovdje ćete naučiti:
- o razlikama u kliničkim manifestacijama moždanog udara u muškaraca i žena;
- o tome što je predmoždano stanje;
- o narodnim lijekovima za liječenje posljedica moždanog udara;
- o suvremenim metodama brzog oporavka nakon moždanog udara.
Srčani udar
Infarkt miokarda se smatra bolešću starijih muškaraca. Ali najveća opasnost ne predstavlja za njih, već za ljude u radnoj dobi i žene starije od 75 godina. Upravo su u tim skupinama stope smrtnosti najveće. No, nitko se ne smije opustiti: danas srčani udari pogađaju čak i mlade, atletske i zdrave. Točnije, nedovoljno ispitan.
U rubrici “Infarkt” stručnjaci govore o svemu što je važno znati za sve koji žele izbjeći ovu bolest. A oni koji su već preboljeli infarkt miokarda ovdje će pronaći mnogo korisnih savjeta o liječenju i rehabilitaciji.

- o tome u kakve se bolesti katkad prikriva srčani udar;
- kako pružiti hitnu pomoć kod akutne boli u području srca;
- o razlikama u kliničkoj slici i tijeku infarkta miokarda u muškaraca i žena;
- o dijeti protiv infarkta i načinu života sigurnom za srce;
- o tome zašto osoba koja ima srčani udar mora biti odvedena liječniku unutar 90 minuta.
Abnormalnosti pulsa
Kada govorimo o abnormalnostima pulsa, obično mislimo na njegovu učestalost. No, liječnik ne procjenjuje samo brzinu otkucaja srca pacijenta, već i druge pokazatelje pulsnog vala: ritam, punjenje, napetost, oblik... Rimski kirurg Galen svojedobno je opisao čak 27 njegovih karakteristika!

Promjene u pojedinačnim parametrima pulsa odražavaju stanje ne samo srca i krvnih žila, već i drugih tjelesnih sustava, na primjer, endokrinog. Želite li znati više o ovome? Pročitajte materijale u odjeljku.
Ovdje ćete pronaći odgovore na pitanja:
- zašto, ako se žalite na nepravilan puls, možete biti upućeni na pregled štitnjače;
- može li usporen rad srca (bradikardija) uzrokovati srčani zastoj;
- što to znači i zašto je opasno;
- kako su otkucaji srca i brzina sagorijevanja masti pri mršavljenju međusobno povezani.
Operacije
Mnoge bolesti srca i krvožilnog sustava, koje su prije 20-30 godina osuđivale ljude na doživotni invaliditet, danas se mogu uspješno izliječiti. Obično kirurški. Moderna kardiokirurgija spašava i one koji donedavno nisu imali šanse za život. I većina operacija sada se izvodi kroz malene ubode, a ne kroz rezove, kao prije. To ne samo da daje visok kozmetički učinak, već se i mnogo lakše podnosi. Također nekoliko puta smanjuje vrijeme postoperativne rehabilitacije.
U odjeljku "Operacije" pronaći ćete materijale o kirurškim metodama liječenja proširenih vena, operaciji vaskularne premosnice, ugradnji intravaskularnih stentova, zamjeni srčanih zalistaka i još mnogo toga.
Također ćete naučiti:
- koja tehnika ne ostavlja ožiljke;
- kako operacije na srcu i krvnim žilama utječu na kvalitetu života bolesnika;
- koje su razlike između operacija i plovila;
- za koje bolesti se provodi i koje je trajanje zdravog života nakon toga;
- Što je bolje za bolesti srca - liječiti se tabletama i injekcijama ili se podvrgnuti operaciji.

Odmor
"Ostatak" uključuje materijale koji ne odgovaraju temama drugih odjeljaka stranice. Ovdje možete pronaći informacije o rijetkim srčanim bolestima, mitovima, zabludama i zanimljivostima o zdravlju srca, nejasnim simptomima i njihovom značaju, dostignućima moderne kardiologije i još mnogo toga.
- o pružanju prve pomoći sebi i drugima u raznim hitnim stanjima;
- o djetetu;
- o akutnom krvarenju i metodama njegovog zaustavljanja;
- o i prehrambene navike;
- o narodnim metodama jačanja i liječenja kardiovaskularnog sustava.

Droge
“Lijekovi” je možda najvažniji dio stranice. Uostalom, najvrjednija informacija o bolesti je kako je liječiti. Ovdje ne dajemo čarobne recepte za liječenje teških bolesti jednom tabletom, mi iskreno i istinito govorimo sve o lijekovima kakvi jesu. Za što su dobri, a za što su loši, za koga su indicirani i kontraindicirani, kako se razlikuju od svojih analoga i kako utječu na tijelo. Ovo nisu pozivi na samoliječenje, to je neophodno kako biste dobro vladali "oružjima" kojima se morate boriti protiv bolesti.

Ovdje ćete pronaći:
- pregledi i usporedbe skupina lijekova;
- informacije o tome što se može uzimati bez liječničkog recepta, a što se ne smije uzimati ni pod kojim okolnostima;
- popis razloga za odabir jednog ili drugog sredstva;
- informacije o jeftinim analozima skupih uvezenih lijekova;
- podaci o nuspojavama lijekova za srce o kojima proizvođači šute.
I još puno, puno važnih, korisnih i vrijednih stvari koje će vas učiniti zdravijima, jačima i sretnijima!
Neka vaše srce i krvne žile uvijek budu zdravi!
Svaka srčana mana povezana je s abnormalnostima ventila. Posebno su opasni defekti aortnog zaliska, budući da je aorta najveća i najvažnija arterija u tijelu. A kad se poremeti rad aparata koji kisikom opskrbljuje sve dijelove tijela i mozak, čovjek je praktički onesposobljen.
Aortalni zalistak ponekad se formira u maternici s defektima. Ponekad se srčane mane stječu s godinama. No, koji god da je razlog disfunkcije ove valvule, medicina je već pronašla način liječenja za takve slučajeve - zamjena aortne valvule.
Anatomija lijeve strane srca. Funkcije aortnog zaliska
Struktura srca s četiri komore mora raditi u savršenom skladu kako bi obavljala svoju primarnu funkciju opskrbe tijela hranjivim tvarima i zrakom koji prenosi krv. Naš glavni organ sastoji se od dvije pretklijetke i dvije komore.
Desni i lijevi dio odvojeni su interventrikularnim septumom. U srcu se nalaze i 4 zaliska koji reguliraju protok krvi. Otvaraju se u jednom smjeru i čvrsto zatvaraju kako bi omogućili protok krvi samo u jednom smjeru.
Srčani mišić ima tri sloja: endokard, miokard (debeli mišićni sloj) i endokard (vanjski sloj). Što se događa u srcu? Ispražnjena krv, koja je izgubila sav kisik, vraća se u desnu klijetku. Arterijska krv prolazi kroz lijevu klijetku. Detaljno ćemo razmotriti samo lijevu klijetku i rad njezine glavne valvule, aorte.
Lijeva klijetka je stožastog oblika. Tanji je i uži od desnog. Ventrikul je povezan s lijevim atrijem kroz atrioventrikularni otvor. Listovi mitralnog ventila pričvršćeni su izravno na rubove rupe. Mitralni zalistak je bikuspidalni.
Aortalni zalistak (valve aortae) sastoji se od 3 listića. Tri zaliska nazivaju se: desni, lijevi i stražnji polumjesečev (valvulae semilunares dextra, sinistra, posterior). Listići nastaju dobro razvijenom duplikaturom endokarda.
Mišići atrija izolirani su od mišića ventrikula pločom desnih i lijevih fibroznih prstenova. Lijevi fibrozni prsten (anulus fibrosus sinister) okružuje atrioventrikularni foramen, ali ne u potpunosti. Prednji dijelovi prstena pričvršćeni su za korijen aorte.
Kako radi lijeva strana srca? Krv ulazi, mitralni zalistak se zatvara i javlja se impuls - kontrakcija. Kontrakcija srčanih stijenki gura krv kroz aortalni zalistak u najširu arteriju, aortu.

Sa svakom kontrakcijom ventrikula, zalisci su pritisnuti na stijenke žile, omogućujući slobodan protok oksigenirane krvi. Kada se lijeva klijetka opusti na djelić sekunde kako bi se šupljina ponovno napunila krvlju, aortni zalistak srca se zatvara. Ovo je jedan srčani ciklus.
Urođene i stečene mane aortnog zaliska
Ako se tijekom intrauterinog razvoja djeteta pojave problemi s aortnim zaliskom, to je teško primijetiti. Obično se defekt primijeti nakon rođenja, budući da bebina krv zaobilazi zalistak, izravno u aortu kroz otvoreni ductus arteriosus. Odstupanja u razvoju srca mogu se uočiti tek ehokardiografijom i to tek od 6. mjeseca.
Najčešća abnormalnost ventila je razvoj 2 listića umjesto 3. Ova srčana mana naziva se bikuspidalni aortni zalistak. Anomalija nije u opasnosti za dijete. Ali 2 pojasa se brže troše. A do odrasle dobi ponekad je potrebna terapija održavanja ili operacija. Rjeđe se javlja kvar kao što je jednokrilni ventil. Tada se ventil još brže troši.
Druga anomalija je kongenitalna stenoza aortnog zaliska. Semilunarni zalisci se ili spajaju, ili je sam valvularni fibrozni prsten, na koji su pričvršćeni, pretjerano uzak. Tada se razlikuje tlak između aorte i ventrikula. S vremenom se stenoza pojačava. A prekidi u radu srca sprječavaju dijete da se potpuno razvije, teško mu je vježbati čak iu školskoj dvorani. Teški poremećaj protoka krvi kroz aortu može u nekom trenutku dovesti do iznenadne smrti djeteta.
Stečene mane posljedica su pušenja, prekomjerne prehrane, sjedilačkog i stresnog načina života. Budući da je u tijelu sve povezano, nakon 45-50 godina obično sve manje tegobe prerastu u bolesti. Aortni zalistak srca postupno se istroši u starijoj dobi, jer neprestano radi. Iskorištavanje tjelesnih resursa i nedostatak sna brže troše ove važne dijelove srca.
Stenoza aorte
Što je stenoza u medicini? Stenoza je suženje lumena krvnog suda. Aortalna stenoza je suženje zaliska koji odvaja lijevu klijetku srca od aorte. Postoje manje, umjerene i teške. Ovaj defekt može utjecati na mitralni i aortalni zalistak.
Kod manjeg kvara zalistka osoba ne osjeća bolove niti druge upozoravajuće simptome, jer će pojačani rad lijeve klijetke još neko vrijeme moći kompenzirati loš rad zaliska. Zatim, kada se kompenzacijske sposobnosti lijeve klijetke postupno iscrpljuju, počinje slabost i loše zdravlje.

Aorta je glavna krvna žila. Ako zalistak ne radi ispravno, svi vitalni organi će patiti od nedostatka krvi.
Uzroci stenoze srčanih zalistaka su:
- Kongenitalna greška ventila: fibrozna membrana, bikuspidalni ventil, uski prsten.
- Ožiljak formiran od vezivnog tkiva neposredno ispod ventila.
- Infektivni endokarditis. Bakterije koje ulaze u tkivo srca mijenjaju tkivo. Zbog kolonije bakterija dolazi do rasta vezivnog tkiva na tkivu i na zaliscima.
- Deformirajući osteitis.
- Autoimuni problemi: reumatoidni artritis, eritematozni lupus. Zbog ovih bolesti dolazi do rasta vezivnog tkiva na mjestu gdje je zalistak pričvršćen. Stvaraju se izrasline na kojima se taloži više kalcija. Dolazi do kalcifikacije, koje ćemo se kasnije prisjetiti.
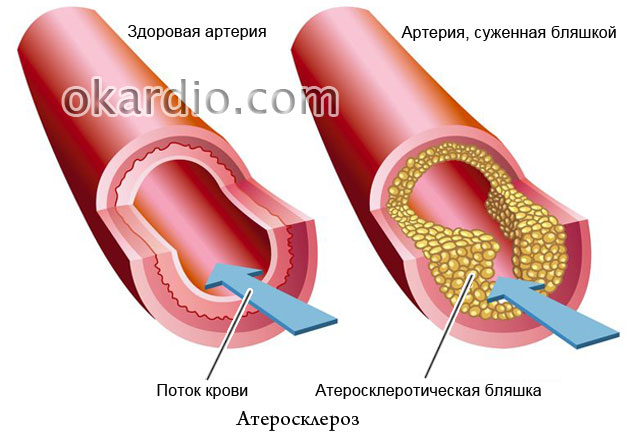
- Ateroskleroza.
Nažalost, u većini slučajeva stenoza aorte je kobna ako se zamjena valvule ne izvrši na vrijeme.
Faze i simptomi stenoze
Liječnici razlikuju 4 stupnja stenoze. U početku praktički nema boli i nelagode. Svaka faza ima odgovarajući skup simptoma. I što je stupanj razvoja stenoze ozbiljniji, to je prije potrebna operacija.
- Prva faza naziva se faza kompenzacije. Srce se još nosi s opterećenjem. Odstupanje se smatra malim kada je lumen ventila 1,2 cm 2 ili više. A tlak je 10-35 mm. rt. Umjetnost. U ovoj fazi bolesti nema simptoma.
- Subkompenzacije. Prvi simptomi pojavljuju se odmah nakon vježbanja (kratkoća daha, slabost, lupanje srca).
- Dekompenzacija. Karakterizira ga činjenica da se simptomi pojavljuju ne samo nakon vježbanja, već iu mirnom stanju.
- Posljednja faza naziva se terminal. Ovo je faza kada su već nastupile snažne promjene u anatomskoj građi srca.
Simptomi ozbiljne stenoze su:
- plućni edem;
- dispneja;
- ponekad napadi gušenja, osobito noću;
- pleuritis;
- srčani kašalj;
- bol u predjelu prsa.
Nakon pregleda, kardiolog obično otkriva vlažne hropte u plućima tijekom slušanja. Puls je slab. U srcu se čuju šumovi, osjeća se vibracija nastala turbulencijama krvotoka.
Stenoza postaje kritična kada je lumen samo 0,7 cm2. Tlak je veći od 80 mm. rt. Umjetnost. U ovom trenutku, rizik od smrti je visok. Čak ni operacija uklanjanja kvara vjerojatno neće promijeniti situaciju. Stoga je u subkompenzacijskom razdoblju bolje konzultirati liječnika.
Razvoj kalcifikacije
Ovaj defekt se razvija zbog degenerativnog procesa u tkivu aortne valvule. Kalcifikacija može dovesti do ozbiljnog zatajenja srca, moždanog udara i opće ateroskleroze. Postupno se listići aortnog zaliska prekrivaju vapnenačkim rastom. I zalistak kalcificira. Odnosno, klapne ventila se više ne zatvaraju potpuno, već se i slabo otvaraju. Kada se bikuspidalni aortalni zalistak formira pri rođenju, kalcifikacija ga brzo čini neoperabilnim.
Također se kalcinoza razvija kao posljedica poremećaja endokrinog sustava. Kalcijeve soli, kada se ne otope u krvi, nakupljaju se na stijenkama krvnih žila i na srčanim zaliscima. Ili problem s bubrezima. Policistična bolest bubrega ili nefritis također dovodi do kalcifikacije.
Glavni simptomi će biti:
- aortna insuficijencija;
- dilatacija lijeve klijetke (hipertrofija);
- prekidi u radu srca.
Osoba mora pratiti svoje zdravlje. Bolovi u prsima i sve češći povremeni napadi angine trebali bi biti signal za podvrgavanje kardiološkom pregledu. Bez operacije kalcinoze, u većini slučajeva osoba umire unutar 5-6 godina.
Aortalna regurgitacija
Tijekom dijastole krv iz lijeve klijetke teče u aortu pod pritiskom. Tako počinje veliki krug cirkulacije krvi. Ali s regurgitacijom, ventil "otpušta" krv natrag u ventrikul.

Regurgitacija zaliska, ili drugim riječima regurgitacija aortalnog zaliska, ima iste faze kao i stenoza zaliska. Razlozi ovakvog stanja zalistaka su ili aneurizma, ili sifilis, ili spomenuti akutni reumatizam.
Simptomi nedostatka su:
- niski pritisak;
- vrtoglavica;
- česte nesvjestice;
- oticanje nogu;
- usporen rad srca.
Ozbiljan neuspjeh dovodi do angine i povećanja ventrikula, kao kod stenoze. I takav pacijent također treba operaciju zamjene valvule u bliskoj budućnosti.
Brtva ventila
Stenoza se može formirati zbog činjenice da endogeni čimbenici uzrokuju pojavu različitih izraslina na laticama ventila. Aortalni ventil postaje zbijen i počinju problemi u njegovom radu. Uzroci otvrdnuća aortnog zaliska mogu biti mnoge neliječene bolesti. Na primjer:
- Autoimune bolesti.
- Zarazne lezije (bruceloza, tuberkuloza, sepsa).
- Hipertenzija. Zbog dugotrajne hipertenzije, tkiva postaju deblja i grublja. Stoga se s vremenom lumen sužava.
- Ateroskleroza je začepljenje tkiva lipidnim plakovima.
Zbijanje tkiva također je čest znak starenja. Posljedica zbijanja neizbježno će biti stenoza i regurgitacija.
Dijagnostika
U početku pacijent mora dati liječniku sve potrebne podatke za postavljanje dijagnoze u obliku točnog opisa tegoba. Na temelju anamneze pacijenta, kardiolog propisuje dijagnostičke postupke za dobivanje dodatnih medicinskih podataka.

Mora se dodijeliti:
- X-zraka. Povećava se sjena lijeve klijetke. To se može vidjeti u luku konture srca. Vidljivi su i znakovi plućne hipertenzije.
- EKG. Pregled otkriva proširenje ventrikula i aritmiju.
- Ehokardiografija. Na njemu liječnik primjećuje postoji li ili nema začepljenja zalistaka i zadebljanja stijenki klijetke.
- Sondiranje šupljina. Kardiolog mora znati točnu vrijednost: koliko se tlak u aortnoj šupljini razlikuje od tlaka na drugoj strani zaliska.
- Fonokardiografija. Bilježe se srčani šum (sistolički i dijastolički šum).
- Ventrikulografija. Propisan za otkrivanje insuficijencije mitralnog ventila.
Uz stenozu, elektrokardiogram pokazuje poremećaje u ritmu i provođenju biostruja. Na rendgenskoj snimci jasno se vide znakovi zamračenja. To ukazuje na zastoj u plućima. Jasno se vidi koliko su proširene aorta i lijeva klijetka. I koronarna angiografija pokazuje da je količina krvi izbačene iz aorte manja. Ovo je također neizravan znak stenoze. Ali angiografija se radi samo za osobe starije od 35 godina.
Kardiolog također obraća pozornost na simptome koji su vidljivi i bez instrumenata. Blijeda koža, Mussetov znak, Müllerov znak – takvi znakovi upućuju na to da pacijent najvjerojatnije ima insuficijenciju aortalnog zaliska. Štoviše, bikuspidalni aortalni zalistak je osjetljiviji na insuficijenciju. Liječnik mora uzeti u obzir urođene karakteristike.
Koji drugi znakovi mogu sugerirati kardiologu dijagnozu? Ako liječnik prilikom mjerenja tlaka primijeti da je gornji tlak znatno viši od normalnog, a donji (dijastolički) prenizak, to je razlog za upućivanje bolesnika na ehokardiografiju i rendgensko snimanje. Dodatna buka tijekom dijastole, koja se čuje kroz stetoskop, također ne sluti na dobro. Ovo je također znak nedostatka.
Liječenje lijekovima
Za liječenje nedostatka u početnoj fazi mogu se propisati lijekovi sljedećih klasa:
- periferni vazodilatatori, koji uključuju nitroglicerin i njegove analoge;
- diuretici se propisuju samo za određene indikacije;
- blokatore kalcijevih kanala, kao što je diltiazem.
Ako je tlak vrlo nizak, pripravci nitroglicerina kombiniraju se s dopaminom. Ali beta blokatori su kontraindicirani u slučaju insuficijencije aortnog zaliska.
Zamjena aortnog zaliska
Operacije za zamjenu aortnog zaliska sada se provode prilično uspješno. I to uz minimalan rizik.
Tijekom operacije srce se spaja na aparat srce-pluća. Pacijentu se također daje potpuna anestezija. Kako kirurg može izvesti ovu minimalno invazivnu operaciju? Postoje 2 načina:
- Kateter se uvodi izravno u femoralnu venu i penje se prema aorti protiv protoka krvi. Ventil je pričvršćen i cijev je uklonjena.
- Novi zalistak se umeće kroz rez u lijevom prsnom košu. Umetne se umjetni zalistak koji sklizne na svoje mjesto, prolazeći kroz apeksni dio srca i lako se izvadi iz tijela.

Minimalno invazivna kirurgija prikladna je za one pacijente koji imaju popratne bolesti, a prsa se ne mogu otvoriti. A nakon takve operacije, osoba odmah osjeća olakšanje, budući da se nedostaci uklanjaju. A ako nema pritužbi na vaše zdravlje, možete biti otpušteni unutar jednog dana.
Treba napomenuti da umjetni zalisci zahtijevaju stalnu upotrebu antikoagulansa. Mehanički mogu uzrokovati zgrušavanje krvi. Stoga se nakon operacije odmah propisuje Varfarin. Ali postoje i ventili napravljeni od bioloških materijala koji su prikladniji za ljude. Ako je ventil ugrađen iz svinjskog perikarda, lijek se propisuje samo nekoliko tjedana nakon operacije, a zatim se ukida jer se tkivo dobro ukorijeni.
Balon valvuloplastika aorte
Ponekad je propisana balonska valvuloplastika aorte. Ovo je bezbolna operacija koja se temelji na najnovijim dostignućima. Liječnik prati sve radnje u tijeku pomoću posebne rendgenske opreme. Kateter s balonom prolazi do ušća aorte, zatim se balon ugrađuje na mjesto valvule i širi. Ovo eliminira problem stenoze ventila.

Kome je indicirana operacija? Prije svega, takva se operacija izvodi kod djece s urođenom greškom, kada se umjesto trikuspidalnog formira jedan ili bikuspidalni aortni zalistak. Indiciran je za trudnice i osobe prije druge transplantacije srčanih zalistaka.
Nakon ove operacije, period oporavka je samo 2 dana do 2 tjedna. Štoviše, vrlo se lako podnosi i pogodan je za osobe slabog zdravlja, pa čak i za djecu.
Fizička svojstva ultrazvuka određuju metodološke značajke ehokardiografije. Ultrazvuk frekvencije koja se koristi u medicini praktički ne prolazi kroz zrak.Nepremostiva prepreka na putu ultrazvučne zrake može biti plućno tkivo između prsa i srca, kao i mali zračni raspor između površine senzora i koža. Kako bi se uklonila posljednja prepreka, na kožu se nanosi poseban gel koji istiskuje zrak ispod senzora. Da biste isključili utjecaj plućnog tkiva, da biste instalirali senzor, odaberite točke u kojima je srce neposredno uz prsa - "ultrazvučni prozor". To je zona apsolutne srčane tuposti (3-5 interkostalni prostor lijevo od sternuma), tzv. parasternalni pristup i zona apikalnog impulsa (apikalni pristup). Postoji i subkostalni pristup (na xiphoid procesu u hipohondriju) i suprasternalni (u jugularnoj jami iznad sternuma). Senzor se postavlja u interkostalne prostore zbog činjenice da ultrazvuk ne prodire duboko u koštano tkivo i potpuno se odbija od njega. U pedijatrijskoj praksi, zbog nedostatka okoštavanja hrskavice, moguć je pregled i kroz rebra.
Tijekom pregleda bolesnik obično leži na leđima s podignutim gornjim dijelom tijela, no ponekad se radi boljeg prianjanja srca uz stijenku prsnog koša koristi ležeći položaj na lijevom boku.
U bolesnika s plućnim bolestima praćenim emfizemom, kao i u osoba s drugim uzrocima “malog ultrazvučnog prozora” (masivni prsni koš, kalcifikacija rebarnih hrskavica u starijih osoba i dr.), ehokardiografija postaje otežana ili nemoguća. Tegobe ove vrste javljaju se u 10-16% bolesnika i glavni su nedostatak ove metode.
Ultrazvučna anatomija srca u različitim modovima eholokacije
I. Jednodimenzionalna (M-) ehokardiografija.
Za objedinjavanje studija u ehokardiografiji predloženo je 5 standardnih pozicija, tj. smjerovi ultrazvučnog snopa iz parasternalnog pristupa. 3 od njih su obvezna za bilo koji studij (slika 3).
Riža. 3. Osnovni standardni položaji senzora za jednodimenzionalnu ehokardiografiju (M-mod).
Položaj I - ultrazvučni snop je usmjeren duž kratke osi srca i prolazi kroz desnu klijetku, interventrikularni septum, šupljinu lijeve klijetke u razini tetivnih filamenata mitralnog zaliska i stražnju stijenku mitralnog zaliska. lijeva klijetka.
Standardni položaj senzora II - naginjanjem senzora malo više i medijalnije, zraka će proći kroz desnu klijetku, lijevu klijetku na razini rubova zalistaka mitralnog ventila.
N.M. Mukharlyamov (1987) daje numeriranje standardnih položaja obrnutim redoslijedom, budući da istraživanje u M-modu često počinje eholokacijom aorte, a zatim naginje senzor prema dolje na preostale položaje.
Slika srčanih struktura u prvom standardnom položaju.
U tom položaju dobivaju se podaci o veličini ventrikularnih šupljina, debljini stijenki lijeve klijetke, poremećenoj kontraktilnosti miokarda i veličini minutnog volumena (slika 4).

gušterača– šupljina desne klijetke u dijastoli (normalno do 2,6 cm)
Tmzhp - otok interventrikularnog septuma u dijastoli
Tzslzh(d)– debljina stražnje stijenke lijeve klijetke u dijastoli
CDR– krajnja dijastolička veličina lijeve klijetke
KSR- krajnja sistolička veličina lijeve klijetke
Rxs. 4. M - ehokardiogram u I standardnom položaju senzora.
Tijekom sistole, desna klijetka i interventrikularni septum (IVS) odmiču se od sonde prema lijevoj klijetki. Stražnji zid lijeve klijetke (PLW), naprotiv. kreće prema senzoru. U dijastoli, smjer kretanja ovih struktura je obrnut, a dijastolička brzina LVAD je normalno 2 puta veća od sistoličke brzine. Endokard LVAD-a stoga opisuje val s blagim porastom i strmim spuštanjem. Epikard LVAD čini sličan pokret, ali s manjom amplitudom. Prije sistoličkog porasta lijeve klijetke, bilježi se mali zarez, uzrokovan širenjem šupljine lijeve klijetke tijekom sistole atrija.
Osnovni pokazatelji mjereni u prvom stacionarnom položaju.
1. Krajnji dinstolički promjer (EDD) lijeve klijetke - udaljenost u dijastoli duž kratke osi srca između endokarda lijeve klijetke i IVS na razini početka QRS kompleksa sinkrono snimljenog EKG-a. EDR je normalno 4,7-5,2 cm. Povećanje EDR-a opaža se s dilatacijom šupljine lijeve klijetke, smanjenje se opaža s bolestima koje dovode do smanjenja volumena (mitralna stenoza, hipertrofična
kardiomiopatija).
2. Krajnji sistolički promjer (ESD) lijeve klijetke - udaljenost na kraju sistole između endokardijalnih površina lijeve klijetke i IVS na najvišoj točki elevacije lijeve klijetke. CSR je u sredini 3,2-3,5 cm CSR se povećava s dilatacijom lijeve klijetke i s kršenjem njegove kontraktilnosti. Smanjenje ESR-a događa se, osim razloga koji određuju smanjenje ESR-a, u slučaju insuficijencije mitralnog ventila (zbog volumena regurgitacije).
Uzimajući u obzir činjenicu da je lijevi ventrikul elipsoidnog oblika, njegov se volumen može odrediti veličinom njegove kratke osi. Najčešće korištena formula je L. Teicholtz i sur. (1972).
= 7,0 * 3
V(24*D)D(cm3),
gdje je D anteroposteriorna dimenzija u sistoli ili dijastoli.
Razlika između krajnjeg dijastoličkog volumena (EDV) i krajnjeg sistoličkog volumena (ESV) dat će udarni volumen ( UO):
UO - KDO - KSO (ml).
Poznavanje otkucaja srca, površine tijela ( Sv), mogu se odrediti i drugi hemodinamski parametri.
Indeks utjecaja (UI):
UI=UO/St
Minutni volumen cirkulacije krvi ( MOK):
MOK = SV HR
Srčani indeks ( SI): SI = MOK/sv
3. Debljina lijeve klijetke u dijastoli (Tslzh(d)) je normalno 0,8-1,0 cm i povećava se s hipertrofijom stijenki lijeve klijetke.
4. Debljina lijeve klijetke u sistoli (Tsl(s)), norma je u prosjeku 1,5-1,8 cm Smanjenje Tsl(s) opaža se s smanjenjem kontraktilnosti miokarda.
Za procjenu kontraktilnosti određenog područja miokarda često se koristi pokazatelj njegovog sistoličkog zadebljanja - omjer dijastoličke i sistoličke debljine. Norma Tzslzh(d) / Tzslzh(s) je oko 65%. Jednako važan pokazatelj lokalne kontraktilnosti miokarda je veličina njegove sistoličke ekskurzije - tj. amplituda pokreta endokarda tijekom srčane kontrakcije. Sistolički izlet lijevog ventrikula je normalan - I cm Smanjenje sistoličkog izleta (hipokineza) do potpune nepokretnosti (akinezija miokarda) može se promatrati s lezijama srčanog mišića različitih etiologija (IBO, kardiomiopatija, itd.). Povećanje amplitude kretanja miokarda (hiperkineza) opaža se s insuficijencijom moralnih i aortnih ventila, hiperkinetičkim sindromom (anemija, tireotoksikoza, itd.). Lokalna hiperkineza često se određuje u IHD-u u netaknutim područjima miokarda kao kompenzacijski mehanizam kao odgovor na smanjenu kontraktilnost u zahvaćenim područjima.
5. Debljina interventrikularnog septuma u dijastoli (Tmzhp(d)) je normalno 0,6-0,8 cm.
6. Sistolička ekskurzija IVS je normalno 0,4-0,6 cm i obično je upola manja od ekskurzije LVSD. Razlozi hipokineze IVS-a slični su razlozima smanjenja sistoličke ekskurzije lijeve klijetke. Uz gore navedene uzroke hiperkineze LVSD, miokardijalne distrofije različite etiologije u početnim stadijima bolesti mogu dovesti do umjerene hiperkineze IVS.
U nekim bolestima, kretanje interventrikularnog septuma mijenja se suprotno - ne prema lijevom ventrikularnom septumu, kako se normalno opaža, već paralelno s njim. Ovaj oblik pokreta IVS naziva se „paradoksalan" i javlja se kod teške hipertrofije lijeve klijetke. „Paradoksalni" pokret ograničenog područja (IVS, vrh, bočna stijenka), t.j. njegovo "izbočenje" tijekom sistole, za razliku od kontrakcije susjednih zona miokarda, opaža se u aneurizmi lijeve klijetke.
Za procjenu kontraktilnosti miokarda, uz gore opisana mjerenja stijenki srca i izračunavanje hemodinamskih volumena, predloženo je nekoliko visoko informativnih pokazatelja (Pombo J. et al., 1971.):
1. Ejekcijska frakcija je omjer udarnog volumena i krajnjeg dijastoličkog volumena, izražen kao postotak ili (rjeđe) kao decimalni razlomak:
FV =UO/KDO 100% (normalno 50-75%)
2. Stupanj skraćenja anteroposteriorne veličine lijeve klijetke u sistoli (%ΔS):
%ΔS=KDR-KSR/KDR 100% (norma 30-43%)
3. Brzina pirikularnog skraćivanja miokardijalnih vlakana
(Vusp). Da bi se izračunao ovaj pokazatelj, prvo je potrebno iz ehograma odrediti vrijeme izbacivanja lijeve klijetke, koje se mjeri na početku sistoličkog porasta endokarda LVAD do njegovog vrha (slika 4).
Vcf =KDR-KSR/ Tee KDR (env./ S), Gdje Tee- razdoblje progonstva
Normalna vrijednost Vusp 0,9-1,45 (c/s mulj s-1).
Značajka svih mjerenja u prvom standardnom položaju je potreba usmjeravanja ultrazvučne zrake strogo okomito na IVS i LVSD, tj. duž kratke osi srca. Ako ovaj uvjet nije ispunjen, rezultati mjerenja bit će precijenjeni ili podcijenjeni. Kako bi se uklonile takve pogreške, preporučljivo je prvo dobiti dvodimenzionalnu sliku srca duž duge osi iz parasternalnog pristupa, zatim, pod kontrolom rezultirajućeg B-skenograma, postaviti kursor na željeni položaj i proširiti slika u M-modu.
Slika srčanih struktura u standardnoj poziciji II senzora (Sl. 5)
Ultrazvučni snop prolazi kroz rubove listića mitralnog zaliska (MV) čije kretanje daje osnovne informacije o stanju listića i poremećaju transmitralne prokrvljenosti.
Tijekom ventrikularne sistole zalisci su zatvoreni i fiksirani u obliku jedne linije (S-D interval). Na početku dijastole (točka D) krv počinje teći iz atrija u klijetke, otvarajući zaliske. U tom slučaju, prednje krilo se pomiče gore do X senzora (interval D-E), stražnje krilo se pomiče prema dolje u suprotnom smjeru. Na kraju razdoblja brzog punjenja amplituda divergencije zalistaka je najveća (točka E). Zatim se smanjuje intenzitet protoka krvi kroz mitralni otvor, što dovodi do djelomičnog zatvaranja listića (točka F) u srednjoj dijastoli. Na kraju dijastole transmitralni protok krvi ponovno raste zbog kontrakcije atrija, što se na ehogramu očituje drugim vrhom otvaranja zalistaka (točka A). Potom se zalisci potpuno zatvore tijekom ventrikularne sistole i ciklus se ponavlja.

Slika 5. M-ehokardiogram u II standardnom položaju senzora .
Dakle, zbog neravnomjernosti transmitralnog protoka krvi ("dvofazno" punjenje lijeve klijetke), kretanje krila moralnih ventila predstavljeno je s dva vrha. Oblik kretanja prednjeg lista nalikuje slovu "M", stražnjeg - "W". Stražnja valvularna valvula je manja od prednje, pa je amplituda njezina otvaranja mala i često je otežana vizualizacija.
Klinički se oba vrha dijastoličkog punjenja ventrikula mogu manifestirati 3. odnosno 4. srčanim tonovima.
Glavni pokazatelji ehokardiograma u II standardnom položaju
Amplituda dijastoličkog otvora prednje letke svirajućeg ventila (vertikalni pomak letke u D-E intervalu) je norma od 1,8 cm.
Dijastolička divergencija letaka (na visini vrha E) je normalna 2,7 cm. Vrijednosti oba pokazatelja smanjuju se s mitralnom stenozom i mogu se lagano povećati s "čistom" insuficijencijom mitralnog ventila.
Brzina ranog dijastoličkog zatvaranja prednjeg moralnog listića (određena nagibom E-F presjeka). Smanjenje brzine (normalno 13-16 cm/s) jedan je od osjetljivih znakova ranih stadija mitralne stenoze.
Trajanje dijastoličke divergencije mitralnih listića (od trenutka otvaranja letaka do točke zatvaranja u D-S intervalu) je norma od 0,47 s. U nedostatku tahikardije, smanjenje ovog pokazatelja može ukazivati na povećanje krajnjeg dijastoličkog tlaka u lijevoj strani.
klijetke (LVEDD). 5. Brzina dijastoličkog otvaranja prednjeg listića
Slika srčanih struktura u trećoj standardnoj poziciji senzora (slika 6).
Ehogram u ovom položaju daje informacije o stanju korijena aorte, listića aortnog zaliska i lijevog atrija.

Riža. 6. M-ehokardiogram u standardnom položaju senzora.
Ultrazvučna zraka, prolazeći kroz prednji i stražnji zid baze aorte, stvara sliku u obliku dvije paralelne valovite linije. Iznad prednjeg zida aorte nalazi se izlazni trakt desne klijetke, ispod stražnjeg zida korijena aorte, koji je ujedno i prednji zid lijevog atrija, nalazi se šupljina lijevog atrija. Pomicanje zidova aorte u obliku paralelnih volja nastaje zbog pomicanja korijena aorte zajedno s fibroznim prstenom prema naprijed u odnosu na senzor tijekom sistole.
U lumenu baze aorte bilježi se kretanje listića aortnog zaliska (obično desnog koronarnog listića iznad i lijevog koronarnog listića ispod). Tijekom izbacivanja krvi iz lijeve klijetke, desna koronarna kvržica otvara se prema naprijed prema sondi (gore na ehogramu), lijeva koronarna kvržica otvara se u suprotnom smjeru. Tijekom cijele sistole zalisci su u potpuno otvorenom stanju, uz zidove aorte, a bilježe se na ehogramu u obliku dvije paralelne linije koje se nalaze na maloj udaljenosti od prednje i stražnje stijenke aorte. aorta.
Na kraju sistole, ventili se brzo zatvaraju i zatvaraju, krećući se jedan prema drugom. Kao rezultat toga, listići aortnog ventila opisuju oblik poput "kutije" tijekom sistole lijevog ventrikula. Gornja i donja stijenka ove “kutije” formirana je eho signalima iz listića aorte, koji su potpuno otvoreni tijekom izgona, a “bočne stijenke” formirane su divergencijom i zatvaranjem listića ventila. U dijastoli, letke aortnog ventila su zatvorene i fiksirane u obliku jedne linije paralelne sa zidovima aorte i smještene u središtu njenog lumena. Oblik kretanja zatvorenih ventila nalikuje "zmiji" zbog vibracija baze aorte na početku i kraju ventrikularne dijastole.
Dakle, karakterističan oblik kretanja listića aortnog ventila normalno je izmjena "kutije" i "zmije" u lumenu baze aorte.
Glavni pokazatelji snimljeni u III standardnom položaju senzora.
Lumen baze aorte određen je razmakom između unutarnjih površina zidova aorte u sredini ili na kraju dijastole i normalno ne prelazi 3,3 cm. Proširenje lumena korijena aorte opaženo je kod kongenitalnih defekata ( Fallot tetralogija), Marfanov sindrom, aneurizme aorte različitih lokalizacija.
Sistolička divergencija zalistaka aortnog zalistka - razmak između otvorenih zalistaka na početku sistole; normalno 1,7-1,9 cm Otvor zalistaka se smanjuje kod stenoze ušća aorte.
Sistolička ekskurzija stijenki aorte je amplituda pomaka korijena aorte tijekom sistole. Normalno iznosi oko 1 cm za stražnji zid aorte i smanjuje se sa smanjenjem minutnog volumena srca.
Veličina šupljine lijevog atrija mjeri se na samom početku ventrikularne dijastole na mjestu najvećeg pomaka korijena aorte prema senzoru. Normalno, šupljina atrija je približno jednaka promjeru baze aorte (omjer ovih dimenzija nije veći od 1,2) i ne prelazi 3,2 cm Značajna dilatacija lijevog atrija (veličina šupljine 5 cm ili više) gotovo uvijek prati razvoj trajnog oblika fibrilacije atrija.
II. Dvodimenzionalna ehokardiografija.
Slika kardijalnih struktura u uzdužnom presjeku duž duge osi srca iz parasternalnog pristupa (slika 7.)

1 - psmk; 2 - zsmk; 3 - papilarni mišić; 4 - akordi.
Slika 7. Dvodimenzionalni ehokardiogram u presjeku po dužoj osi iz parasternalnog pristupa.
U ovoj projekciji jasno se vizualizira baza aorte, kretanje zalistaka aortnog ventila, šupljina lijevog atrija, mitralni ventil i lijeva klijetka. Normalno su listići aortnog i mitralnog zaliska tanki i kreću se u suprotnim smjerovima. S defektima se smanjuje pokretljivost ventila, povećava se debljina i ehogenost ventila zbog sklerotičnih promjena. Hipertrofije dijelova srca određene su u ovoj projekciji promjenama u odgovarajućim šupljinama i zidovima ventrikula.
Poprečni presjek iz parasternalnog pristupa kratke osi u razini rubova mitralnih listića (slika 8.)

1- PSMK; 2- ZSMK.
Riža. 8. Presjek kratke osi iz parasternalnog pristupa u razini rubova otvorenih mitralnih listića.
Lijeva klijetka u ovom dijelu izgleda kao krug, na koji se desna klijetka nalazi ispred u obliku polumjeseca. Projekcija daje pjenastu informaciju o veličini lijevog atrioventrikularnog otvora, koji je normalno 4-6 cm2. Razmak između komisura je normalno nešto veći nego između zalistaka u trenutku njihovog maksimalnog otvaranja. U reumatizmu, zbog razvoja adhezija na komisurama, interkomisuralna veličina može biti manja od interliaflet veličine. Moderni ehokardiografi imaju mogućnost ne samo određivanja veličine, već i izravnog mjerenja površine mitralnog otvora i njegovog perimetra (Noshu W.L. et al., 197S).
Poprečni presjek iz parasternalnog pristupa duž kratke osi srca u razini baze aorte (slika 9.)

1. desni koronarni listić;
2. lijeva koronarna kvržica;
3-nekoronarni listić.
Riža. 9. Presjek kratke osi iz parasternalnog pristupa u razini korijena aorte.
U središtu slike je kružni presjek kroz aortu i sva 3 listića aortnog zaliska. Ispod aorte su šupljine lijeve i desne pretklijetke, a iznad aorte u obliku luka nalazi se šupljina desne klijetke. Vizualiziraju se interatrijski septum, trikuspidalni zalistak i, s većim nagibom senzora, jedan od listića zaliska plućne arterije.
Projekcija 4 komore srca iz apikalnog pristupa (slika 10)

1. interatrijski septum
2. interventrikularni septum
Riža. 10. Shema dvodimenzionalnog ehograma iz apikalnog pristupa u projekciji 4 komore.
Senzor je instaliran iznad vrha srca, tako da se slika na ekranu pojavljuje "naopako": atrije su ispod, ventrikuli su iznad. U ovoj projekciji jasno se vizualiziraju aneurizme lijeve klijetke i neki kongenitalni defekti (defekti ventrikularnog i atrijalnog septuma).
Ehokardiogram za određene bolesti srca.
Reumatske srčane mane.
Mitralna stenoza.
Reumatski endokarditis dovodi do morfoloških promjena na mitralnom zalisku: listići se stapaju duž komisura, zadebljaju i postaju neaktivni.
Tetivne niti se fibrozno mijenjaju i skraćuju, a zahvaćaju se i papilarni mišići. Deformacija listića i poremećaj prijenosnog protoka krvi dovode do promjene oblika pokreta listića, utvrđenog na ehogramu. Kako se stenoza razvija, transmitralni protok krvi prestaje biti "bifazičan", kao što je normalno, i postaje konstantan kroz suženi otvor tijekom dijastole.
U ovom slučaju, letke mitralnog ventila se ne zatvaraju u sredini dijastole i u maksimalno su otvorenom stanju cijelom svojom dužinom. Na jednodimenzionalnom ehogramu to se očituje smanjenjem brzine ranog dijastoličkog pokrivanja listića (nagib EF presjeka) i prijelazom normalnog kretanja listića u obliku slova M u U-oblik s teška stenoza. Klinički, u takvog bolesnika protodijastolički i presistolički šum, koji odgovara vrhovima E i A M-ehograma mitralne valvule, prelazi u šum koji zauzima cijelu dijastolu. Na sl. Slika 11. prikazuje dinamiku jednodimenzionalnog ehograma mitralnog zaliska tijekom razvoja umjerene i teške mitralne stenoze. Umjerenu stenozu (slika 11.6) karakterizira smanjenje brzine ranog dijastoličkog prekrivanja prednjeg listića (EF nagib), smanjenje dijastoličke divergencije listića (označeno strelicama) i relativno povećanje DC intervala. . Ozbiljna stenoza očituje se jednosmjernim kretanjem listića u obliku slova U (slika 11, c).

Slika 11. Dinamika M-ehograma mitralnog zaliska tijekom razvoja stenoze: a-norma; b-umjerena stenoza; c-teška stenoza.
Jednosmjerno kretanje listića patognomoničan je znak reumatske stenoze. Zbog priraslica duž komisura, prednji listić prilikom otvaranja povlači za sobom manji stražnji listić, koji se također kreće prema senzoru, a ne od njega, kako je to normalno (Sl. P., Sl. 12).


Riža. 12. A-M ehokardiogram u II standardnoj poziciji senzora. Mitralna stenoza. Jednosmjerno kretanje ventila u obliku slova U.
Kretanje PSMC u obliku kupole na dvodimenzionalnoj ehokardiografiji (označeno strelicom). 1 - amplituda divergencije ventilskih ventila; 2 - PSMC; 3 - ZSMK.
Značajan ehografski znak mitralne stenoze je povećanje veličine šupljine lijevog atrija, mjereno u trećem standardnom položaju senzora (više od 4-5 cm, normalno 3-3,2 cm).
Značajke promjena zalistaka kod reumatskih lezija rubova zalistaka i komisura komisura) određuju karakteristične znakove stenoze na dvodimenzionalnom ehokardiogramu.
U uzdužnom presjeku iz parasternalnog pristupa utvrđuje se "kupolasto" kretanje prednjeg listića. Leži u činjenici da se tijelo ventila pomiče s većom amplitudom od njegovog ruba (slika 12, B). Pokretljivost ruba ograničena je fuzijama, ali tijelo ventila može dugo ostati netaknuto. Kao rezultat toga, u trenutku dijastoličkog otvaranja ventila, tijelo letke ispunjeno krvlju "izboči" u šupljinu lijeve klijetke. Klinički se u ovom trenutku čuje škljocanje otvaranja mitralnog zaliska. Podrijetlo zvučnog fenomena slično je pljesku jedra ispunjenog vjetrom ili padobrana koji se otvara i nastaje zbog fiksacije zakrilca s obje strane - vlaknastog prstena na dnu i priraslica na rubu. Kako defekt napreduje, kada i tijelo ventila postaje kruto, fenomen nije određen.
Deformacija mitralnog ventila Fishmouth javlja se u kasnim fazama bolesti. Ovo je ljevkasti zalistak zbog prianjanja zalistaka duž komisura i skraćenja tetiva. niti Ventili zakivanja tvore "glavu", a zadebljani jednosmjerno pokretni rubovi nalikuju otvoru ribljih usta (slika 13, a).
Deformacija valvule u obliku petlje gumba - mitralni otvor je u obliku jaza koji čine zbijeni rubovi listića (pv. 13.6).


a b
Riža. 13. Tipične deformacije listića zalistaka kod mitralne stenoze.
Dvodimenzionalni ehokardiogram u presjeku kratke osi na razini rubova mitralnih zalistaka u trenutku njihovog maksimalnog otvaranja omogućuje vam mjerenje površine mitralnog otvora: umjerena stenoza s površinom od 2,3 -3,0 cm 2, izraženo - 1,7-2,2 cm 2, kritično - 1,6 cm 2 ili manje. Bolesnici s teškom i kritičnom stenozom podliježu kirurškom liječenju.
Uz gore navedene izravne znakove defekta, s razvojem plućne hipertenzije i hipertrofije desnog srca, otkrivaju se odgovarajuće promjene na jednodimenzionalnoj i dvodimenzionalnoj ehokardiografiji.
Dakle, glavni znakovi mitralne stenoze na EchoCG su:
1. Jednosmjerno kretanje zalistaka u obliku slova U na jednodimenzionalnom ehogramu.
2. Kupolasto pomicanje prednjeg listića na dvodimenzionalnoj ehokardiografiji.
3. Smanjena amplituda otvaranja listića na jednodimenzionalnoj i dvodimenzionalnoj ehokardiografiji, smanjenje područja mitralnog otvora na dvodimenzionalnoj ehokardiografiji.
Dilatacija lijevog atrija.
Insuficijencija mitralnog zaliska
U usporedbi s mitralnom stenozom, ehokardiografija je od znatno manjeg značaja u dijagnostici ove mane, jer se procjenjuju samo neizravni znakovi. Izravan znak - mlaz regurgitacije - bilježi se Doppler ehokardiografijom.
Znakovi insuficijencije mitralnog zaliska (MV) na jednodimenzionalnoj ehokardiografiji
Povećana sistolička ekskurzija stražnjeg zida i interventrikularnog septuma, umjerena dilatacija šupljine lijeve klijetke (znakovi preopterećenja volumena LV).
4. "Prevelika" amplituda otvaranja prednjeg lista (više od 2,7 cm).
5. Umjereno smanjenje brzine ranog dijastoličkog zatvaranja letaka (EF nagib), koji, međutim, ne doseže stupanj smanjenja ovog pokazatelja sa stenozom.
Kada je NMC "stabilan", kretanje linija ostaje višesmjerno.
Znakovi NMC na dvodimenzionalnoj ehokardiografiji također trebaju uključivati kršenje zatvaranja letaka, što se ponekad utvrđuje.
Mitralni defekt s dominantnom stenozom.
EchoCG odgovara onom za mitralnu stenozu, ali se bilježe i promjene u lijevoj klijetki (pojačana ekskurzija stijenki, dilatacija šupljine), što se ne opaža kod "čiste" stenoze.
Mitralna bolest s pretežnom insuficijencijom.
Za razliku od "čistog" zatajenja, utvrđuje se jednosmjerno dijastoličko kretanje listića. Za razliku od prevladavanja stenoze, brzina ranog dijastoličkog zatvaranja prednjeg listića (EF) je umjereno smanjena i njegovo kretanje ne doseže U-oblik (dvofazni ostaje - vrh E praćen "platoom").
Stenoza aorte
Sonografska dijagnoza aortnih defekata teška je zbog teškoća vizualizacije i intaktnih i deformiranih zalistaka i temelji se uglavnom na neizravnim znakovima.Glavni simptom aortne stenoze je smanjenje sistoličke divergencije zalistaka aortnog ventila, njihova deformacija i zadebljanje. Priroda deformacije ventila ovisi o etiologiji defekta: s reumatskom stenozom (slika 14.6), priraslice se određuju duž komisura s rupom u središtu ventila; s aterosklerotskim lezijama, tijela ventila su deformirana, između kojih ostaju praznine (slika 14, c). Stoga kod aterosklerotske bolesti, unatoč izraženoj auskultatornoj slici, stenoza obično nije tako značajna kao kod reumatizma.

Slika 14. Shema deformacije listića tijekom aortne stenoze, a-normalni listići u dijastoli i sistoli; b-reumatizam ateroskleroza. PC-desna koronarna kvržica, LC-lijeva koronarna kvržica, NC-nekoronarna kvržica.
Neizravni znak aortne stenoze je hipertrofija miokarda lijeve klijetke bez povećanja njegove šupljine, kao rezultat preopterećenja tlakom. Debljina stijenke mjeri se u prvom standardnom položaju senzora ili na dvodimenzionalnoj ehokardiografiji.
Insuficijencija aortnog ventila
Uz ovaj nedostatak, dilatacija šupljine lijeve klijetke određena je kao posljedica preopterećenja volumena i povećanja sistoličkog izleta njegovih zidova zbog volumena regurgitacije. Tijek regurgitacije može se izravno zabilježiti pomoću Doppler ehokardiografije.
Regurgitacijski mlaz, usmjeren u dijastoli do otvorenog prednjeg mitralnog listića (Slika 15, a - označeno strelicom), može uzrokovati njegovo titranje male amplitude (Slika 15, b - označeno strelicom).

Slika 15. Insuficijencija aortne valvule: a-dvodimenzionalni hogram, b-jednodimenzionalna ehokardiografija u drugoj standardnoj poziciji senzora.
Povremeno se na dvodimenzionalnom ehogramu može vidjeti proširenje korijena aorte i kršenje dijastoličkog zatvaranja ventila. Na jednodimenzionalnom ehogramu baze aorte to odgovara simptomu dijastoličkog nezatvaranja ("odvajanja") listića. Na sl. Slika 16 prikazuje dijagram M-ehograma baze aorte u bolesnika s kombiniranim aortnim defektom. Znak stenoze je smanjenje amplitude sistoličke divergencije listića (1), znak insuficijencije je dijastoličko "odvajanje" listića (2). Listići aortnog zaliska su zadebljani i povećane ehogenosti.

Slika 16. Shema M-ehograma baze aorte s kombiniranim aortnim defektom.
Kada se kombiniraju stenoza i neuspjeh, također se određuje mješoviti tip hipertrofije lijeve klijetke - povećava se njegova šupljina (kao kod neuspjeha) i debljina zidova (kao kod stenoze).
Hipertrofična kardiomiopatija
U dijagnostici kardiomiopatija ehokardiografija ima vodeću ulogu. Ovisno o pretežnoj lokalizaciji hipertrofije, razlikuje se nekoliko oblika hipertrofične kardiomiopatije (PSMP), od kojih su neki prikazani na slici 17.;Asimetrična hipertrofija interventrikularnog septuma je naznačena ako njegova debljina premašuje debljinu stražnjeg zida za više od 1,3 puta. Najčešći oblik (u gotovo 90% svih HCM) je opstruktivni oblik, prethodno nazvan "idiopatska hipertrofična subaortalna stenoza" (Slika 17, d). Debljina IVS u bolesnika doseže 2-3 cm (norma je 0,8 cm). Približavajući se prednjem listiću mitralnog zaliska ili hipertrofiranim papilarnim mišićima, stvara opstrukciju izlaznog trakta. Ubrzani sistolički protok krvi u zoni opstrukcije uslijed hidrodinamičkih sila (efekt krila) povlači prednji list prema hipertrofiranom IVS-u, pogoršavajući stenozu izlaznog trakta.
Jednodimenzionalni ehogram u P standardnom položaju otkriva sljedeće znakove opstruktivne HCM (slika 18):
1. Povećanje debljine IVS i smanjenje njegove sistoličke ekskurzije zbog fibroznih promjena u miokardu.
2. Anteriorni sistolički otklon mitralnih listića i približavanje prednjeg listića interventrikularnom septumu.

Riža. 17. Oblici HCM:
a-asimetrični interventrikularni septum;
b-koncentrični lijevi ventrikul;
b-apeksno (neopstruktivno);
d-asimetrični bazalni dijelovi IVS, strelica označava područje opstrukcije izlaznog trakta LV.

Rie. 18. Ehokardiogram bolesnika s opstruktivnim HKM. Povećanje debljine IVS. Strelica označava sistolički otklon mitralnih listića prema septumu.
Na ehogramu baze aorte u trećoj poziciji senzora, zbog smanjenja minutnog volumena srca, može se uočiti srednjesistoličko zatvaranje listića aortne valvule, čiji oblik kretanja u ovom slučaju podsjeća na M -oblikovana kretnja mitralnih listića (slika 19).

Riža. 19. Srednjesistoličko zatvaranje listića aortnog zaliska (označeno strelicom) kod opstruktivne HCM.
Dilatacija kardiomiopitije
Dilatacijsku (kongestivnu) kardiomiopatiju (DCM) karakterizira difuzno oštećenje miokarda s dilatacijom njoj srčane šupljine i naglo smanjenje njegov kontraktilna funkcija (sl. 20).
Sl.20. Shema ehokardiografije bolesnika s dilatacijskom kardiomiopatijom: a - dvodimenzionalna ehokardiografija, izražena dilatacija svih srčanih komora; b- M-EhoCG-hipokineza IVS i LVSD, proširene šupljine RV i LV, povećanje udaljenosti od prednjeg MV listića (vrh E) do septuma, karakteristično pomicanje MV listića.
Uz dilataciju šupljina, smanjenu kontraktilnost miokarda, uključujući i pad ejekcijske frakcije, DCM karakterizira stvaranje krvnih ugrušaka u proširenim šupljinama s čestim tromboembolijskim komplikacijama.
Zbog smanjenja kontraktilnosti miokarda lijeve klijetke povećava se LVDP, što se na ehokardiografiji očituje karakterističnim pomicanjem mitralnih listića. Prvi tip (Sl. 20, a) karakteriziraju velike brzine otvaranja i zatvaranja listića (uski vrhovi E i A), niska točka F. Ovaj oblik opisuje se kao kretanje mitralnih listića u obliku "dijamanta". , što se smatra karakterističnim za aneurizme lijeve klijetke na pozadini bolesti koronarnih arterija (J. Burgess i sur., 1973.) (Slika 21, a).
Drugi tip, naprotiv, karakterizira smanjenje brzine ranog dijastoličkog zatvaranja prednjeg listića mitralnog zalistka, širenje oba vrha s deformacijom presistoličkog zbog povećanja AS razdoblja i pojave svojevrsnog "koraka" u ovom segmentu (Sl. 21, b - označeno strelicom).

Mitralni ventili su dobro smješteni na pozadini proširenih šupljina lijevih dijelova srca i kreću se u antifazi ("ždrijelo ribe" prema H. Feigenbaumu, 1976.).
Često je teško razlikovati DCM od dilatacije srčanih šupljina kod drugih bolesti.
U kasnijim stadijima cirkulacijskog zatajenja uzrokovanog ishemijskom bolešću srca može se uočiti i dilatacija ne samo lijevog, već i desnog dijela srca. Međutim, kod IHD-a prevladava hipertrofija lijeve klijetke, a debljina njezinih stijenki obično je veća od normalne. Kod DCM-a u pravilu se opaža difuzno oštećenje svih komora srca, iako postoje slučajevi s dominantnim oštećenjem jedne od klijetki. Debljina stijenki lijeve klijetke u DCM obično ne prelazi normu. Čak i ako postoji blaga hipertrofija zidova (ne više od 1,2 cm), tada vizualno miokard i dalje izgleda "razrijeđen" na pozadini izražene dilatacije šupljina. IHD je karakteriziran "mozaičnim uzorkom" oštećenja miokarda: zahvaćena hipokinetička područja susjedna su intaktnim, u kojima se opaža kompenzacijska hiperkineza. U DCM, difuzni proces uzrokuje totalnu hipokinetičnost miokarda. Stupanj hipokineze u različitim područjima može biti različit zbog različitih stupnjeva njihovog oštećenja, ali hiperkinetičke zone u DCM-u se nikada ne otkrivaju.
Ehokardiografska slika dilatacije srčanih šupljina, slična DCM-u, može se uočiti kod teškog miokarditisa, kao i kod alkoholne bolesti srca. Za postavljanje dijagnoze u ovim slučajevima potrebno je usporediti ehokardiografske podatke s kliničkom slikom bolesti i podacima iz drugih studija.
Bibliografija
1. Dvoryakovsky I.V., Chursin V.I., Safonov V.V. Ultrazvučna dijagnostika u pedijatriji. - L.: Medicina, 1987. -160 s.2. Zaretsky V.V., Bobkov V.V., Olbinskaya L.I. Klinička ehokardiografija. - M.: Medicina, 1979. - 247 str.
3. Instrumentalne metode za proučavanje kardiovaskularnog sustava (Priručnik) / Ed. T.S. Vinogradova. - M.: Medicina, 1986. - 416 s.
4. Tumačenje dvodimenzionalnog ehokardiograma / Yu.T. Malaya, I.I. Yabluchansky, Yu.G. Gorb i drugi - Kharkov: Vyshcha škola, 1989. 223 str.
5. Klinička ultrazvučna dijagnostika: Vodič za liječnike: T.I/ N.M. Mukharlyamov, Yu.N. Belenkov, O.Yu. Ltysov i drugi; uredio N.M. Mukharlyamova. - M.: Medicina, 1987. - 328 str.
6. Makolkin V.I. Stečene srčane mane. - M.: Medicina, 1986. - 256 s.
7. Mikhailov S.S. Klinička anatomija srca. - M.: Medicina, 1987. - 288 str.
8. Moiseev V.S., Sumarokov A.V., Styazhkin V.Yu. Kardiomiopatija. - M.: Medipina, 1993. - 176 str.
9. Mukharlyamov N.M. Kardiomiopatije. - M.: Medicina, 1990. - 288 str.
10. Solovjev G.M. i dr. Kardiokirurgija u hokardiografskom istraživanju. - M.: Medicina, 1990. - 240 str.
11. Feigenbauii) H. Ehogardiografija. - Philadelphia: Lea i Febiger, 1976.-495str.
REOGRAFIJA
reografija - beskrvna metoda za proučavanje cirkulacije krvi, koja se temelji na grafičkom bilježenju promjena električnog otpora živih tkiva tijekom prolaska električne struje kroz njih. Povećanje opskrbe krvnih žila tijekom sistole dovodi do smanjenja električnog otpora proučavanih dijelova tijela.
Reografija odražava promjenu opskrbe krvlju proučavanog područja tijela (organa) tijekom srčanog ciklusa i brzinu kretanja krvi u krvnim žilama.
Arterijski tlak - integralni pokazatelj koji odražava rezultat interakcije mnogih čimbenika, od kojih su najvažniji sistolički volumen krvi i ukupni otpor protoku krvi otpornih žila. Promjene u minutnom volumenu krvi (MVR) uključene su u održavanje poznate konstantnosti srednjeg tlaka u arterijskom sustavu, što je određeno odnosom između vrijednosti MVR i arterijskog perifernog vaskularnog otpora. S obzirom na koordinaciju između protoka i otpora, srednji tlak je vrsta fiziološke konstante.
Glavni parametri opće hemodinamike uključuju udarni i minutni volumen krvi, srednji sustavni arterijski tlak, ukupni periferni vaskularni otpor, arterijski i venski tlak.
Prosječni hemodinamski tlak u mmHg.
Pravilne vrijednosti Rdr. ovise o dobi i spolu.
U procjeni funkcionalnog stanja krvožilnog sustava važni su parametri središnje hemodinamike: udarni (sistolički) volumen i minutni volumen srca (minutni volumen krvi). Jačina udara - količina krvi koju izbacuje srce sa svakom kontrakcijom (norma je između 50-75 ml), minutni volumen srca(minutni volumen krvi) - količina krvi koju izbaci srce unutar 1 minute (normalni IOC je 3,5-8 litara krvi). Veličina IOC-a ovisi o spolu, dobi, promjenama temperature okoline i drugim čimbenicima.
Jedna od neinvazivnih metoda proučavanja središnjih hemodinamskih parametara je metoda tetrapolarne torakalne reografije, koja se smatra najprikladnijom za praktičnu primjenu u klinici.
Njegove glavne prednosti, uz visoku pouzdanost - ukupna pogreška ne veća od 15%, uključuju jednostavnost registracije i izračuna osnovnih pokazatelja, mogućnost ponovljenih ponovljenih studija, ukupna potrošnja vremena ne prelazi 15 minuta. Pokazatelji središnje hemodinamike određeni tetrapolarnom torakalnom reografijom i hemodinamski pokazatelji određeni invazivnim tehnikama (Fickova metoda, metoda razrjeđivanja bojom, metoda termalne dilucije) međusobno visoko koreliraju.
Određivanje udarnog volumena krvi (SV) pomoću transtorakalne tetrapolarne reografije prema Kubicheku i Yu.T. Pushkaru
reografija - beskrvna metoda za proučavanje cirkulacije krvi koja bilježi električni otpor (impedanciju ili njenu aktivnu komponentu) živih tkiva, koji se mijenja s fluktuacijama u opskrbi krvlju tijekom srčanog ciklusa u trenutku prolaska izmjenične struje kroz njih. Metoda impedantne kardiografije ili tetrapolarne torakalne reografije postala je široko korištena u inozemstvu za određivanje hemodinamike lijeve klijetke srca.
Kubizek (1966) je bilježio vrijednost impedancije tijela koristeći princip mjerenja četirima elektrodama. U ovom slučaju dvije prstenaste elektrode postavljene su na vrat i dvije na prsa, u razini xiphoidnog nastavka. Za provedbu metode potrebno je: reopletizmograf RPG 2-02, snimač širine snimanja 40-60 mm. Bolje je snimati volumetrijsku reografiju i njen prvi derivat paralelno sa snimanjem EKG-a (II standardni odvod) i PCG na auskultatornom kanalu.
Metodologija
Kalibrirajte ljestvicu snimanja. Uređaj daje dvije vrijednosti kalibracijskog signala za glavni reogram: 0,1 i 0,5 cm. Amplituda kalibracijskog signala je 1 odnosno 5 cm/s. Odabir skale za snimanje i veličina kalibracijskog signala ovisi o amplitudi diferenciranog reograma.
Dijagram primjene elektrode:

Međuelektrodno stanje L mjeri se mjernom trakom između sredina potencijalnih elektroda br. 2 i br. 3 duž prednje površine prsnog koša.
Brojčanik na prednjoj ploči uređaja kontinuirano pokazuje vrijednost impedancije baze (Z). Uz slobodno disanje pacijenta snimamo 10-20 kompleksa.
Amplituda diferenciranog reograma (Ad) u svakom od kompleksa definirana je kao udaljenost (u ohmima u 1 sekundi) od nulte linije do vrha diferencirane krivulje.
Prosječno vrijeme izbacivanja (Ti) definirano je u istim kompleksima kao udaljenost između početka brzog porasta diferencirane krivulje do donje točke incizure ili od točke koja odgovara 15% visine do donje točke incizure. incizura. Ponekad se početak ovog razdoblja može odrediti početkom koraka na krivulji, što odgovara kraju faze izometrijske kontrakcije. Kada je incisura slabo izražena, kraj perioda ekspulzije može se odrediti početkom drugog tona na FCG uz dodatak konstantnog vremena kašnjenja krivulje diferenciranog reograma za 15-20.
Izmjerene vrijednosti L, Z, Ad i Ti prenose se u formulu za određivanje CV:

SV - udarni volumen (ml),
K - koeficijent ovisno o položaju elektroda, o vrsti uređaja koji se koristi (za ovu tehniku
K=0,9);
G - krvni otpor (ohm/cm) N=150;
L - udaljenost između elektroda (cm);
Z - međuelektrodna impedancija;
Ad - amplituda krivulje diferenciranog reograma
Tu - vrijeme izgona (sek).


Indeks napona - vrijeme:
TT1=SADHSSSTp.
Metoda tetrapolarne torakalne reografije naširoko se koristi za određivanje tipa središnje hemodinamike u bolesnika s hipertenzijom. Distribucija se obično provodi prema srčanom indeksu (CI). Dakle, pacijenti sa srčanim indeksom (CI) većim od M + 15% njegove vrijednosti u zdravih osoba pripadaju hiperkinetičkom tipu hemodinamike, odnosno s CI manjim od M - 15% njegove vrijednosti u zdravih osoba, bolesnici su uključeni u skupinu s hipokinetičkim tipom. S vrijednošću SI od M-15% do M+15%, stanje cirkulacije krvi smatra se eukinetičkim.
Danas je općeprihvaćena činjenica da je hipertenzija hemodinamski heterogena i zahtijeva diferenciran pristup liječenju ovisno o tipu krvotoka.
KNJIŽEVNOST
1. Kassirsky I.A. Priručnik za funkcionalnu dijagnostiku. - M.: Medicina, 1970.
2. Pushkar Yu.T., Bolypov V.M., Elizarova N.A. i dr. Određivanje minutnog volumena srca metodom tetrapolarne torakalne reografije i njezine mjeriteljske mogućnosti // Kardiologija. - 1977. - br. 7. - str.85-90.
3. Harrison T.R. Unutarnje bolesti. - M.: Medicina, vol. 7, 1993.
FONOKARDIOGRAFIJA
Fonokardiografija (PCG) je metoda grafičkog snimanja srčanih tonova i šumova te njihove dijagnostičke interpretacije. FCG značajno nadopunjuje auskultaciju i uvodi mnoge fundamentalno nove stvari u proučavanje srčanih tonova. Omogućuje vam objektivnu procjenu intenziteta i trajanja srčanih tonova i šumova. Međutim, ispravno tumačenje moguće je u skladu s kliničkom slikom bolesti. Osjetljivost ljudskog uha značajnija je od osjetljivosti PKG senzora. Korištenje kanala s različitim frekvencijskim karakteristikama omogućuje selektivno registriranje srčanih tonova i određivanje trećeg i četvrtog tona koji se ne čuju tijekom auskultacije. Utvrđivanjem oblika šuma moguće je utvrditi njegovu genezu i riješiti pitanje njegove vodljive prirode na različitim točkama srca. Simultana sinkrona registracija PCG-a i EKG-a otkriva niz važnih obrazaca u odnosu srčanih tonova s EKG-om.
Fonokardiografska tehnika istraživanja
Snimanje FCG-a provodi se fonokardiografom koji se sastoji od mikrofona, pojačala, sustava frekvencijskih filtara i uređaja za snimanje. Mikrofon koji se nalazi na različitim mjestima u predjelu srca opaža zvučne vibracije i pretvara ih u električne. Potonji se pojačavaju i prenose u sustav frekvencijskih filtara, koji odabiru jednu ili drugu skupinu frekvencija iz svih srčanih zvukova i zatim ih prosljeđuju različitim kanalima za snimanje, što omogućuje selektivno snimanje niskih, srednjih i visokih frekvencija.
Prostorija u kojoj se snima FCG mora biti izolirana od buke. Tipično, FCG se bilježi nakon 5-minutnog odmora subjekta u ležećem položaju. Preliminarni auskultacijski i klinički podaci odlučujući su u odabiru glavnih i dodatnih točaka snimanja, posebnih tehnika (snimanje u bočnom položaju, stojeći, nakon tjelesne aktivnosti i sl.). Tipično, FCG se bilježi dok zadržavate dah tijekom izdisaja, a ako je potrebno, na visini udisaja i tijekom disanja. Kada koristite zračne mikrofone, za snimanje je potrebna apsolutna tišina. Senzori vibracija - otkrivaju i bilježe vibracije prsnog koša, manje osjetljivi, ali praktičniji u praktičnom radu.
Trenutno su dva najčešća sustava frekvencijskog odziva Maass-Weber i Mannheimer. Sustav Maass-Weber koristi se u domaćim fonokardiografima, njemačkim i austrijskim. Mannheimerov sustav koristi se u švedskim uređajima
"Mingograf".
Frekvencijske karakteristike prema Maass-Weberu:
Najveće praktično značenje ima kanal poljoprivrednog karaktera. FCG snimljen na ovom kanalu detaljno se uspoređuje s auskultatornim podacima.
Na kanalima s niskofrekventnom karakteristikom bilježe se III i IV ton; I i II ton su jasno vidljivi u slučajevima kada su prikriveni šumom na auskultatornom kanalu.
Visokofrekventni šum dobro se snima na visokofrekventnom kanalu. Za praktičan rad dobro je koristiti auskultaciju, niskofrekventne i visokofrekventne karakteristike.
FCG mora imati sljedeće posebne oznake (uz prezime ispitanika, datum i sl.): EKG odvod (obično standard II), frekvencijski odziv kanala i točke snimanja. Zabilježene su i sve dodatne tehnike: snimanje u položaju na lijevom boku, nakon tjelesne aktivnosti, pri disanju itd.
Normalan fonokardiogram sastoji se od oscilacija I, II i često III i IV srčanih tonova. Sistolička i dijastolička pauza na auskultatornom kanalu odgovara ravnoj liniji bez fluktuacija, koja se naziva izoakustična.
Shema normalnog FCG. Q-I ton. a - početna, mišićna komponenta prvog tona;
B - središnja, komponenta ventila tona I;
B - završna komponenta tona I;
A - aortna komponenta II tona;
P - plućna (pulmonalis) komponenta II tona

Pri snimanju FCG sinkrono s elektrokardiogramom, oscilacije prvog tona određuju se na razini S vala elektrokardiograma, a drugi ton - na kraju T vala.
Normalan prvi ton u području srčanog vrha i u projekciji mitralnog zaliska sastoji se od tri glavne skupine oscilacija. Početne niskofrekventne oscilacije male amplitude su mišićna komponenta prvog tonusa, uzrokovana kontrakcijom ventrikularnih mišića. Središnji dio prvog tona ili kako ga još nazivaju - glavni segment - češće oscilacije, velike amplitude, uzrokovane su zatvaranjem mitralnog i trikuspidalnog zaliska. Završni dio prvog tona je oscilacija male amplitude povezana s otvaranjem ventila aorte i plućne arterije i vibracijama stijenki velikih krvnih žila. Maksimalna amplituda prvog tona određena je njegovim središnjim dijelom. Na vrhu srca je IVa "2 puta veća od amplitude II tona.
Početak središnjeg dijela prvog tona je 0,04-0,06 sekundi od početka Q vala sinkrono snimljenog EKG-a. Taj se interval naziva intervalom Q-I tona, razdobljem transformacije ili transformacije. Odgovara vremenu između početka ventrikularne ekscitacije i zatvaranja mitralnog zaliska. Što je veći tlak u lijevom atriju, to je jači Q-I zvuk. Q-I ton ne može biti apsolutni znak mitralne stenoze; može biti znak infarkta miokarda.
Drugi ton na dnu srca je 2 puta ili više jači od prvog tona. U njegovom sastavu često je vidljiva prva grupa oscilacija, velike amplitude, koja odgovara zatvaranju aortnih zalistaka, aortne komponente drugog tona. Druga skupina oscilacija, 1,5-2 puta manje amplitude, odgovara zatvaranju plućnih zalistaka - plućnoj komponenti drugog tona. Interval između aortne i plućne komponente je 0,02-0,04 sekunde. Uzrokuje ga fiziološko kašnjenje na kraju sistole desne klijetke.
Normalni III ton često se nalazi kod mladih ljudi ispod 30 godina, astenika i sportaša. To je slab i niskofrekventni zvuk i stoga se čuje rjeđe nego snimljen. Treći ton je dobro snimljen na niskofrekventnom kanalu u obliku 2-3 rijetke oscilacije male amplitude, koje slijede 0,12-0,18 sekundi nakon drugog tona. Nastanak III tona povezan je s mišićnim vibracijama u fazi brzog punjenja lijeve klijetke (III ton lijeve klijetke) i desne klijetke (III ton desne klijetke).
Normalan IV ton, atrijski ton se detektira rjeđe nego III ton u istoj populaciji. To je također slab, niskofrekventni zvuk, koji se obično ne čuje tijekom auskultacije. Određuje se na niskofrekventnom kanalu u obliku 1-2 rijetke oscilacije niske amplitude smještene na kraju P, sinkrono snimljenog EKG-a. IV ton je uzrokovan kontrakcijom atrija. Totalni galop - čuje se ritam od 4 otkucaja (postoje 3. i 4. ton), opažen s tahikardijom ili bradikardijom.
Preporučljivo je započeti analizu FCG s opisom tonova i vremenskih intervala povezanih s njima. Zatim se opisuju šumovi. Sve dodatne tehnike i njihov učinak na tonove i šumove su na kraju analize. Zaključak može biti točan, diferencijalno dijagnostički ili spekulativan.
Patološke promjene u fonokardiogramu.
Patologija tonova.
Slabljenje prvog tona - smanjenje njegove amplitude ima neovisno značenje u području mitralnog i trikuspidalnog zaliska. Uglavnom se određuje u usporedbi s amplitudom drugog tona. Slabljenje prvog tona temelji se na sljedećim razlozima: destrukcija atrioventrikularnih ventila, uglavnom mitralnog ventila, ograničenje pokretljivosti ventila, kalcifikacija, smanjena kontraktilna funkcija miokarda, s miokarditisom, pretilost, miksedem, insuficijencija mitralnog ventila.
Jačanje prvog tona javlja se s fibrozom atrioventrikularnih zalistaka uz zadržavanje njihove mobilnosti, s brzim porastom intraventrikularnog tlaka. Kada se P-Q I interval skraćuje, ton se povećava, a kada se interval produžuje, smanjuje se. Opaža se s tahikardijom (hipertireoza, anemija) i često sa stenozom mitralnog zaliska. S potpunim atrioventrikularnim blokom, najveća amplituda prvog tona (ton "topa" prema N.D. Strazhenko) opaža se kada je P val neposredno uz QRS kompleks.
Rascjep prvog tona do 0,03-0,04 sekunde s povećanjem obje komponente javlja se kod mitralno-trikuspidalne stenoze zbog istodobnog zatvaranja mitralnog i trikuspidalnog ventila. Također se javlja kod bloka grane snopa kao rezultat asinkronije u kontrakciji ventrikula.
Slabljenje drugog tona ima neovisno značenje u aorti, gdje je uzrokovano razaranjem aortnih zalistaka ili oštrim ograničenjem njihove pokretljivosti. Smanjenje tlaka u aorti i plućnoj arteriji također dovodi do slabljenja drugog tona.
Jačanje 2. tona na aorti ili plućnoj arteriji povezana je s porastom krvnog tlaka u tim žilama, zbijanjem strome ventila (hipertenzija, simptomatska hipertenzija, hipertenzija plućne cirkulacije, aterosklerotske promjene).
Razdvajanje drugog tona karakteriziran stabilnim kašnjenjem plućne komponente, neovisno o fazama disanja - "fiksno" cijepanje drugog tona prema terminologiji stranih autora. Nastaje kada se produži faza izbacivanja krvi iz desne klijetke, što dovodi do kasnijeg zatvaranja plućnih zalistaka. To se događa kada postoji smetnja u otjecanju krvi iz desne klijetke – stenoza plućne arterije, kada je desno srce prenapunjeno krvlju. Plućna komponenta tonusa II raste, postaje jednaka aortnoj i čak je premašuje s povećanom prokrvljenošću plućne cirkulacije, a smanjuje se ili potpuno nestaje s niskom prokrvljenošću plućne cirkulacije. Patološko cijepanje drugog tona također se opaža s blokadom desne grane snopa. Razvoj teške plućne hipertenzije s promjenama u krvnim žilama plućne cirkulacije dovodi do skraćivanja faze izbacivanja krvi iz desne klijetke, do ranijeg zatvaranja plućnih zalistaka i, posljedično, do smanjenja stupnja cijepanja. drugog zvuka. Zatim se velika komponenta spaja s aortnom, zbog čega se utvrđuje veliki, nepodijeljeni II ton, maksimalno izražen u području plućne arterije, koji se auskultacijom utvrđuje kao oštro naglašen. Ovaj II ton je znak teške plućne hipertenzije.
Razdvajanje drugog zvuka s kašnjenjem aortne komponente je rijetko i naziva se "paradoksalnim". To je uzrokovano oštrim usporavanjem faze izbacivanja krvi iz lijeve klijetke sa stenozom ušća aorte ili subklaznom stenozom, kao i s blokadom lijeve grane snopa.
Patološki III ton - velika amplituda, fiksirana na auskultacijskom kanalu i jasno čujna tijekom auskultacije, povezana s povećanim dijastoličkim protokom krvi u ventrikule ili s oštrim slabljenjem tonusa miokarda (infarkt miokarda). Pojava patološkog III tonusa uzrokuje trodijelni ritam – protodijastolički galop.
Patološki IV ton također je karakteriziran povećanjem amplitude i fiksacijom na auskultatornom kanalu. Najčešće se javlja kada je desni atrij preopterećen urođenim srčanim manama. Pojava patološkog atrijalnog tonusa uzrokuje presistolički oblik ritma galopa.
Za karakterizaciju tonova koristi se niskofrekventni PCG zapis.
Ponekad se klik ili kasni sistolički klik bilježi na FCG tijekom sistole. Bolje se čuje tijekom izdisaja na vrhu i na Botkinovoj točki. Kliknite - na FCG, usku skupinu oscilacija zabilježenih na srednjofrekventnom ili visokofrekventnom kanalu FCG-a, na početku ili na kraju sistole i povezanih s prolapsom mitralnog zaliska.
U dijastoli se bilježi ekstraton - klik otvaranja mitralnog zaliska (otvoreni snep "O.S.") javlja se s mitralnom stenozom. OS - sastoji se od 2-5 oscilacija, u trajanju od 0,02-0,05", nužno vidljivih na visokofrekventnom kanalu, na udaljenosti od 0,03-0,11" od početka drugog tona. Što je veći tlak u lijevom atriju, to je kraća udaljenost drugog zvuka - 08.
Kod stenoze 3-lisnog zaliska, zvuk otvaranja trikuspidalnog zaliska analogan je škljocanju otvaranja mitralnog zaliska. Kratak i rijedak, najbolje se čuje desno i lijevo od nastavka xiphoid, u četvrtom interkostalnom prostoru lijevo od prsne kosti. Bolje se čuje tijekom izdisaja, a nalazi se na udaljenosti od 0,06" - 0,08" od drugog tona.
Za analizu uzorka šuma koriste se kanali srednje i visoke frekvencije.
Karakteristike buke:
1. odnos prema fazama srčanog ciklusa (sistolički i dijastolički);
2. trajanje i oblik buke;
3. vremenski odnos buke i tonova;
4. frekvencijski odziv
5. po trajanju i privremenim odnosima. I. Sistolički: a) protosistolički;
B) mezosistolički;
B) kasni sistolički;
D) holo ili pansistolički.


Shema promjena tonova i šumova kod stečenih srčanih mana.
OS m - ton otvaranja mitralnog zaliska;
OS t - ton otvaranja tricuenidalne valvule;
I m - mitralna komponenta prvog tona;
I t - trikuspidalna komponenta prvog tona;
1 - insuficijencija mitralnog ventila;
2 - mitralna stenoza;
3 - mitralna stenoza i insuficijencija mitralnog ventila;
4 - insuficijencija aortnog ventila;
5 - stenoza ušća aorte;
6 - stenoza ušća aorte i insuficijencija aortne valvule;
7 - insuficijencija trikuspidalnog ventila;
8 - trikuspidna stenoza;
9 - trikuspidalna stenoza i insuficijencija trikuspidalnog zaliska.

Funkcionalni sistolički šumovi su niske amplitude, niske frekvencije, razmaknuti od prvog zvuka za 0,05", s trajanjem manjim od 0,5" sistole, obično rastuće prirode ili imaju oblik dijamanta. Za diferencijalnu dijagnozu koristi se tjelesna aktivnost, Valsalvin manevar, uzima se u obzir vodljivost, test s amil nitritom je povećanje funkcionalne buke.
KNJIŽEVNOST
Kassirsky I.A. Priručnik za funkcionalnu dijagnostiku. - M.: Medicina, 1970. Harrison T.R. Unutarnje bolesti. - M.: Medicina,
Insuficijencija aorte je patološka promjena u radu srca, karakterizirana nezatvaranjem ventila. To dovodi do obrnutog protoka krvi iz aorte u lijevu klijetku. Patologija ima ozbiljne posljedice.
Ako se ne liječi na vrijeme, onda se sve komplicira. Organi ne dobivaju potrebnu količinu kisika. To uzrokuje brže kucanje srca kako bi nadoknadilo manjak. Ako ne intervenirate, pacijent je osuđen na propast. Nakon određenog vremena srce se poveća, zatim se pojavi otok, a zbog skokova tlaka unutar organa može doći do otkazivanja lijevog atrijalnog ventila. Važno je na vrijeme konzultirati terapeuta, kardiologa ili reumatologa.
Insuficijencija aorte dijeli se na 3 stupnja. Razlikuju se u divergenciji zaklopki ventila. Na prvi pogled izgleda jednostavno. Ovaj:
- Valsalvini sinusi - nalaze se iza sinusa aorte, odmah iza zalistaka, koji se često nazivaju semilunarni sinusi. S ovog mjesta počinju koronarne arterije.
- Fibrozni prsten je vrlo izdržljiv i jasno odvaja početak aorte i lijevu pretklijetku.
- Postoje tri polumjesečeve valvule; one nastavljaju endokardijalni sloj srca.
Vrata su poredana u kružnom redu. Kada se zalistak zatvori kod zdrave osobe, nema potpuno nikakvog razmaka između zalistaka. Stupanj i ozbiljnost insuficijencije aortnog zaliska ovisi o veličini konvergencijskog jaza.
Prvi stupanj
Prvi stupanj karakteriziraju blagi simptomi. Razlika između ventila nije veća od 5 mm. Osjećaj se ne razlikuje od normalnog stanja.
Insuficijencija aortne valvule 1. stupnja manifestira se blagim simptomima. S regurgitacijom, volumen krvi nije veći od 15%. Kompenzacija nastaje zbog povećanih impulsa lijeve klijetke.
 Pacijenti možda čak i ne primjećuju patološke manifestacije. Kada je bolest u fazi kompenzacije, terapija se ne može provoditi, preventivne radnje su ograničene. Pacijentima je propisano promatranje kardiologa, kao i redovite ultrazvučne kontrole.
Pacijenti možda čak i ne primjećuju patološke manifestacije. Kada je bolest u fazi kompenzacije, terapija se ne može provoditi, preventivne radnje su ograničene. Pacijentima je propisano promatranje kardiologa, kao i redovite ultrazvučne kontrole.
Drugi stupanj
Insuficijencija aortne valvule, koja pripada 2. stupnju, ima simptome s izraženijom manifestacijom, dok je divergencija ventila 5-10 mm. Ako se ovaj proces dogodi kod djeteta, onda su znakovi suptilni.
Ako, kada se pojavi insuficijencija aorte, volumen povratne krvi iznosi 15-30%, tada se patologija klasificira kao bolest drugog stupnja. Simptomi nisu jaki, ali se mogu javiti nedostatak zraka i ubrzani otkucaji srca.
Da bi se nadoknadio nedostatak, koriste se mišići i ventil lijevog atrija. U većini slučajeva pacijenti se žale na otežano disanje pri manjem naporu, povećani umor, snažno lupanje srca i bol.
Tijekom pregleda pomoću suvremene opreme otkriva se pojačan rad srca, apikalni impuls se lagano pomiče prema dolje, a granice srčane tuposti se šire (ulijevo za 10-20 mm). Kod rendgenskog pregleda vidljivo je povećanje lijevog atrija prema dolje.
Auskultacijom se jasno čuju šumovi uz prsnu kost s lijeve strane - to su znakovi dijastoličkog šuma aorte. Također, s drugim stupnjem insuficijencije pojavljuje se sistolički šum. Što se tiče pulsa, on je pojačan i izražen.
Treći stupanj
Treći stupanj insuficijencije, koji se naziva i teškim, ima odstupanje veće od 10 mm. Pacijenti zahtijevaju ozbiljno liječenje. Češće se propisuje operacija praćena terapijom lijekovima.
Kada je patologija u fazi 3, aorta gubi više od 50% krvi. Kako bi nadoknadio gubitak, srčani organ pojačava svoj ritam.
U osnovi, pacijenti se često žale na:
- kratkoća daha u mirovanju ili s minimalnim naporom;
- bol u srčanom području;
- povećan umor;
- stalna slabost;
- tahikardija.
Istraživanja otkrivaju snažno povećanje veličine granica srčane tuposti prema dolje i lijevo. Pomak se također događa u pravom smjeru. Što se tiče apikalnog impulsa, on je pojačan (raširen).
U bolesnika s trećim stupnjem insuficijencije epigastrična regija pulsira. To ukazuje da je patologija zahvatila desne komore srca.
Tijekom pregleda javlja se izražen sistolički, dijastolički i Flintov šum. Čuju se u području drugog interkostalnog prostora s desne strane. Imaju poseban karakter.
Važno je potražiti liječničku pomoć terapeuta i kardiologa pri prvim, čak i manjim simptomima.
Simptomi, znaci i uzroci
 Kada se počne razvijati insuficijencija aortne valvule, simptomi se ne pojavljuju odmah. Ovo razdoblje karakterizira odsutnost ozbiljnih pritužbi. Opterećenje kompenzira ventil lijevog ventrikula - sposoban je dugo odolijevati obrnutom protoku, ali se zatim rasteže i lagano deformira. Već u to vrijeme javlja se bol, vrtoglavica i ubrzan rad srca.
Kada se počne razvijati insuficijencija aortne valvule, simptomi se ne pojavljuju odmah. Ovo razdoblje karakterizira odsutnost ozbiljnih pritužbi. Opterećenje kompenzira ventil lijevog ventrikula - sposoban je dugo odolijevati obrnutom protoku, ali se zatim rasteže i lagano deformira. Već u to vrijeme javlja se bol, vrtoglavica i ubrzan rad srca.
Prvi simptomi nedostatka:
- postoji određeni osjećaj pulsiranja vratnih vena;
- jaki tremori u području srca;
- povećana učestalost kontrakcije srčanog mišića (minimiziranje obrnutog protoka krvi);
- pritiskanje i stiskanje boli u području prsa (s jakim obrnutim protokom krvi);
- pojava vrtoglavice, čest gubitak svijesti (javlja se pri slaboj opskrbi mozga kisikom);
- pojava opće slabosti i smanjene tjelesne aktivnosti.
Tijekom kronične bolesti pojavljuju se sljedeći simptomi:
- bol u srčanom području čak iu mirnom stanju, bez stresa;
- tijekom vježbanja, umor se pojavljuje prilično brzo;
- stalno zvonjenje u ušima i osjećaj snažnog pulsiranja u venama;
- pojava nesvjestice tijekom nagle promjene položaja tijela;
- jaka glavobolja u prednjem području;
- pulsiranje arterija vidljivo golim okom.
Kada je patologija u dekompenzacijskom stupnju, metabolizam u plućima je poremećen (često se promatra pojavom astme).
Insuficijencija aorte praćena je teškom vrtoglavicom, nesvjesticom, kao i bolovima u prsnoj šupljini ili njegovim gornjim dijelovima, čestim nedostatkom daha i nepravilnim otkucajima srca.
Uzroci bolesti:
- kongenitalni defekt aortnog zaliska.
- komplikacije nakon reumatske groznice.
- endokarditis (prisutnost bakterijske infekcije unutrašnjosti srca).
- mijenja se s godinama – to se objašnjava istrošenošću aortnog zaliska.
- povećanje veličine aorte - patološki proces javlja se s hipertenzijom u aorti.
- otvrdnuće arterija (kao komplikacija ateroskleroze).
- disekcija aorte, kada se unutarnji slojevi glavne arterije odvajaju od srednjih slojeva.
- poremećena funkcionalnost aortnog zaliska nakon njegove zamjene (protetika).

Manje uobičajeni razlozi uključuju:
- ozljede aortnog ventila;
- autoimune bolesti;
- posljedice sifilisa;
- ankilozantni spondilitis;
- manifestacije bolesti difuznog tipa povezanih s vezivnim tkivima;
- komplikacije nakon primjene terapije zračenjem.
Važno je konzultirati liječnika na prvim manifestacijama.
Značajke bolesti u djece
Mnoga djeca dugo ne primjećuju probleme i ne žale se na bolest. Većinu vremena im ide dobro, ali to ne traje dugo. Mnogi se još uvijek mogu baviti sportskim treninzima. Ali prvo što ih muči je kratkoća daha i ubrzan rad srca. Ako se pojave ovi simptomi, važno je odmah kontaktirati stručnjaka.

U početku se primjećuju neugodni osjećaji s umjerenim opterećenjima. U budućnosti se javlja insuficijencija aortnog ventila čak iu mirnom stanju. Zabrinuti zbog kratkoće daha, jake pulsacije arterija koje se nalaze u vratu. Liječenje mora biti kvalitetno i pravodobno.
Simptomi bolesti mogu se pojaviti kao šumovi u području najveće arterije. Što se tiče tjelesnog razvoja, kod djece se ne mijenja s insuficijencijom, ali je primjetno bljedilo kože lica.
Pregledom ehokardiograma insuficijencija aortalnog zaliska izražava se kao umjereno povećanje lumena na ušću arterije. Također postoje šumovi u području lijeve strane prsnog koša, što ukazuje na napredovanje diskrepancije između režnjeva semilunarnih zalistaka (više od 10 mm). Jaki šokovi objašnjavaju se pojačanim radom lijeve klijetke i atrija u kompenzacijskom režimu.
Dijagnostičke metode
Da biste pravilno procijenili promjene u funkcionalnosti srca i njegovih sustava, morate proći visokokvalitetnu dijagnostiku:
- Dopplerografija;
- X-ray (učinkovito otkriva patološke promjene u ventilima i srčanom tkivu);
- ehokardiografija;
- fonokardiografija (određuje šumove u srcu i aorti);
 Tijekom pregleda stručnjaci obraćaju pozornost na:
Tijekom pregleda stručnjaci obraćaju pozornost na:
- ten (ako je blijed, to znači nedovoljnu opskrbu krvi malim perifernim žilama);
- ritmičko širenje učenika ili njihovo sužavanje;
- stanje jezika. Pulsacije mijenjaju svoj oblik (vidljivo nakon pregleda);
- podrhtavanje glave (nehotično), koje se događa u ritmu srca (to je uzrokovano snažnim udarima u karotidnim arterijama);
- vidljiva pulsacija cervikalnih žila;
- otkucaje srca i njihovu snagu pri palpaciji.
Puls je nestabilan, ima smanjenja i povećanja. Auskultacijom srčanog organa i njegovih žila brže se i točnije prepoznaju šumovi i drugi znakovi.
Liječenje
U samom početku aortna insuficijencija možda neće zahtijevati poseban tretman (prvi stupanj), primjenjive su samo metode prevencije. Kasnije se propisuje terapeutsko ili kardiološko liječenje. Bolesnici se moraju pridržavati preporuka specijalista o načinu organizacije svojih životnih aktivnosti.
Važno je ograničiti tjelesnu aktivnost, prestati pušiti i piti alkohol te se sustavno pregledavati ultrazvukom ili EKG-om.
Prilikom liječenja bolesti lijekovima, liječnici propisuju:

Ako je bolest u posljednjoj fazi, tada će pomoći samo kirurška intervencija.
Slučajevi kada je pacijentu potrebna hitna konzultacija s kirurgom:
- kada se zdravstveno stanje naglo pogoršalo, a obrnuto izbacivanje prema lijevoj klijetki je 25%;
- u slučaju poremećaja u radu lijeve klijetke;
- kada se vrati 50% volumena krvi;
- naglo povećanje veličine ventrikula (više od 5-6 cm).
Danas postoje dvije vrste operacija:
- Kirurška intervencija povezana s implantacijom. Izvodi se kada je povratni protok aortnog zaliska veći od 60% (vrijedi napomenuti da se danas biološke proteze gotovo uopće ne koriste).
- Operacija u obliku intraaortalne balon kontrapulsacije. Radi se kada postoji blaga deformacija listića zalistaka (kod 30% izbacivanja krvi).
Do insuficijencije aorte možda neće doći ako se pravodobno poduzmu preventivne mjere protiv reumatskih, sifilisnih i aterosklerotskih patologija.
Kirurška pomoć pomaže riješiti se dotičnih problema. Pravovremenost i kvaliteta poduzimanja mjera mogu uvelike povećati šanse osobe da se vrati u normalan život.
Možda će vas također zanimati:
 Znakovi koronarne bolesti srca kod muškaraca: dijagnostičke metode
Znakovi koronarne bolesti srca kod muškaraca: dijagnostičke metode  Kratkoća daha kod zatajenja srca i njegovo liječenje narodnim lijekovima
Kratkoća daha kod zatajenja srca i njegovo liječenje narodnim lijekovima
22162 0
Obično se AC sastoji od tri polumjeseca. U 0,5% populacije nalazi se kongenitalna bikuspidalna valvula koja je sklona degenerativnim promjenama s razvojem kombinirane bolesti aorte u vidu regurgitacije i stenoze (slika 1). Osim toga, ti ljudi imaju povećan rizik od disekcije aorte. Bikuspidalni zalistak može se dijagnosticirati tijekom rutinskog ehokardiograma. U starijih bolesnika, kao i kod dugotrajne arterijske hipertenzije, žarišne sklerotične promjene u AV često se javljaju bez značajne opstrukcije. Česta je i minimalna aortna regurgitacija, osobito u starijoj dobi.
Riža. 1. Tipični prikaz kongenitalne bikuspidalne aortne valvule (parasternalni presjek). Strelica označava okrugli oblik otvora ventila
Stenoza aorte najčešća je teška valvularna bolest srca u europskoj populaciji i indikacija je za kirurško liječenje. Bolest počinje žarišnom sklerozom koja, šireći se, dovodi do jakog zadebljanja, ovapnjenja i nepokretnosti aortnih semilunarnih kvržica. Ove se promjene dobro prepoznaju ehokardiografijom. Prisutnost čak i blage aortne stenoze, u kojoj se primjećuje samo blago ubrzanje protoka krvi (maksimalna brzina ‹2,5 m/s), dovodi do jasnog pogoršanja kardiovaskularne prognoze. Teška aortalna stenoza (površina ušća aorte <1,0 cm2 ili indeks površine <0,6 cm2) zahtijeva pažljivu procjenu kliničkih simptoma ili znakova pogoršanja funkcije LV, čija pojava postaje indikacija za zamjenu aortnog zaliska. Najvažniji EchoCG pokazatelji koji karakteriziraju težinu aortne stenoze su prosječni i maksimalni gradijenti na aortnom zalisku, kao i područje otvora aorte, koji se obično izračunava pomoću jednadžbe kontinuiteta protoka krvi:
SAO = SLVOT × VTILVOT / VTI,
gdje je SAO područje otvora aorte; SLVOT je površina poprečnog presjeka izlaznog trakta LV, izračunata kroz njegov promjer D, kao π × D2/4; VTILVOT - vremenski integral linearne brzine u izlaznom traktu LV (izračunato u pulsirajućem Doppler modu); VTI je vremenski integral linearne brzine protoka krvi kroz AV (izračunato u Doppler modu s konstantnim valom; slika 2).
Riža. 2. A - princip jednadžbe kontinuiteta toka. Iz zakona održanja mase proizlazi da je umnožak površine poprečnog presjeka i prosječne brzine protoka ili integrala njegove brzine (v) konstantan za svaki dio cijevi, što se odražava u jednadžbi protoka krvi. kontinuitet u gornjem lijevom kutu slike. Površina ušća aorte izračunava se rješavanjem jednadžbe za CSA2.
B - primjer korištenja jednadžbe kontinuiteta krvotoka kod teške aortne stenoze.
I) Stenoza aorte (strelica) u parasternalnom uzdužnom presjeku; uočiti koncentričnu hipertrofiju LV.
II) Uvećana slika AC regije s mjerenjem promjera izlaznog trakta LV (D) na udaljenosti od 2 cm od AC anulusa.
III) Snimanje protoka krvi u izlaznom traktu LV u pulsirajućem Doppler modu s izračunom integrala brzine tijekom vremena (VTILVOT).
IV) Snimanje protoka krvi kroz AV u kontinuiranom valnom Doppler modu s izračunom integrala brzine (VTIAS). Iz jednadžbe kontinuiteta protoka krvi, površina ušća aorte (A) izračunava se pomoću formule: A = π × (D2/4) × VTILVOT / VTIAS, što iznosi 0,6 cm2 i odgovara ozbiljnoj stenozi.
Ponekad se, osobito transezofagealnom ehokardiografijom, područje suženog aortnog otvora može odrediti izravno planimetrijskom metodom. Treba imati na umu da područje otvora aorte ne ovisi o udarnom volumenu, stoga, u slučaju oslabljene funkcije LV, ostaje jedini pouzdan pokazatelj za procjenu težine aortne stenoze.
Ponekad, u slučajevima ozbiljne disfunkcije LV i sumnje na tešku aortalnu stenozu, stres ehokardiografija s dobutaminom pomaže razjasniti funkciju valvule i prognozu.
Među svim defektima ventila, aortna regurgitacija je najteža za procjenu težine EchoCG. Uzroci aortne regurgitacije mogu biti dilatacija uzlazne aorte (na primjer, s Marfanovim sindromom), kalcifikacija zalistaka, infektivni endokarditis, degenerativne promjene kao što je prolaps, reumatska bolest itd. Polukvantitativna težina aortne regurgitacije može se procijeniti u na sljedeće načine (slika 3):
- procjena morfologije valvule i stupnja povećanja LV;
- određivanje omjera širine baze regurgitacijskog mlaza i promjera izlaznog trakta LV u parasternalnom uzdužnom presjeku (≥65% - znak teške regurgitacije);
- izračunavanje poluživota gradijenta tlaka između aorte i LV-a iz toka aortne regurgitacije snimljenog u kontinuiranom dopplerskom modu (poluživot gradijenta tlaka <250 ms je karakterističan znak teške regurgitacije);
- snimanje holodijastoličkog reverznog protoka krvi u descendentnoj aorti (iz supraklavikularnog pristupa) s brzinom na kraju dijastole >16 cm/s ukazuje na tešku regurgitaciju.
Riža. 3. Aortalna regurgitacija.
A - parasternalni longitudinalni presjek: regurgitantni mlaz (u dijastoli) zauzima cijeli izlazni trakt LV.
B - uvećana transezofagealna slika duge osi aortne valvule: prolaps nekoronarnog polumjeseca aorte (strelica).
B - aortna regurgitacija u modu kontinuiranog valnog Dopplera. Bijela linija označava nagib koji odgovara smanjenju dijastoličke brzine aortne regurgitacije, iz koje se može odrediti poluživot gradijenta tlaka između aorte i LV.
D - pulsno dopplersko ispitivanje protoka krvi u silaznoj aorti iz supraklavikularnog pristupa: jasan holodijastolički obrnuti protok (strelica označava obrnuti protok krvi koji se nastavlja do kraja dijastole). VoA je uzlazna aorta.
Važan dio pregleda bolesnika s umjerenom i teškom aortnom regurgitacijom je procjena funkcije LV (veličina i EF) i promjera ascendentne aorte.
Znakovi oštećenja aortnog zaliska kod infektivnog endokarditisa su vegetacija, novonastala aortna regurgitacija, strukturni defekti semilunarnih zalistaka i prijelaz procesa u perivalvularno tkivo uz stvaranje paraaortnih apscesa i fistula (na primjer, između aorte korijen i lijevi atrij). Takve se komplikacije posebno dobro prepoznaju tijekom transezofagealnog pregleda.
Frank A. Flachskampf, Jens-Uwe Voigt i Werner G. Daniel

