Недостатъчност на аортната клапа: видове заболявания и схеми на лечение. Аортна (клапна) стеноза (I35.0) Систолично разминаване на платната
уебсайт - медицински портал за сърцето и кръвоносните съдове. Тук ще намерите информация за причините, клиничните прояви, диагнозата, традиционните и народни методи за лечение на сърдечни заболявания при възрастни и деца. А също и за това как да поддържаме сърцето здраво и кръвоносните съдове чисти до дълбока старост.
Не използвайте информацията, публикувана в сайта, без предварително да се консултирате с Вашия лекар!
Авторите на сайта са практикуващи медицински специалисти. Всяка статия е концентрат от техния личен опит и знания, усъвършенствани през годините на обучение в университета, получени от колеги и в процеса на следдипломно обучение. Те не само споделят уникална информация в статии, но и провеждат виртуални консултации - отговарят на въпроси, които задавате в коментарите, дават препоръки и ви помагат да разберете резултатите от прегледите и предписанията.
Всички теми, дори тези, които са много трудни за разбиране, са представени на прост, разбираем език и са предназначени за читатели без медицинско образование. За ваше удобство всички теми са разделени на секции.
аритмия
Според Световната здравна организация аритмиите, нарушенията на сърдечния ритъм, засягат повече от 40% от хората над 50 години. Те обаче не са единствените. Това коварно заболяване се открива дори при деца и често през първата или втората година от живота. Защо е хитър? И защото понякога маскира патологиите на други жизненоважни органи като сърдечни заболявания. Друга неприятна особеност на аритмията е тайната на нейния ход: докато болестта не отиде твърде далеч, може да не го осъзнавате...
- как да открием аритмия на ранен етап;
- кои форми са най-опасни и защо;
- кога е достатъчно за пациента и в какви случаи е необходима операция;
- как и колко живеят с аритмия;
- кои атаки на аритмия изискват незабавно повикване на линейка и за кои е достатъчно да вземете успокоително хапче.
А също и всичко за симптомите, профилактиката, диагностиката и лечението на различните видове аритмии.
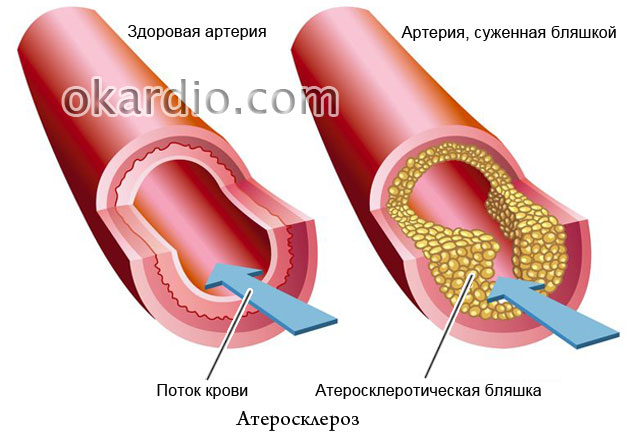
атеросклероза
Фактът, че излишъкът от холестерол в храната играе основна роля за развитието на атеросклероза, се пише във всички вестници, но защо тогава в семейства, където всички се хранят по един и същ начин, често само един човек се разболява? Атеросклерозата е известна от повече от век, но голяма част от нейната природа остава неразгадана. Това повод за отчаяние ли е? Разбира се, че не! Специалистите на сайта ви казват какви успехи е постигнала съвременната медицина в борбата с това заболяване, как да го предотвратите и как да го лекувате ефективно.
- защо маргаринът е по-вреден от маслото за хора със съдови увреждания;
- и защо е опасно;
- защо диетите без холестерол не помагат;
- какво ще пациентите с;
- как да избягваме и поддържаме умствена яснота до дълбока старост.
Сърдечни заболявания
В допълнение към ангина пекторис, хипертония, миокарден инфаркт и вродени сърдечни дефекти, има много други сърдечни заболявания, за които мнозина дори не са чували. Знаете ли например, че това е не само планета, но и диагноза? Или че тумор може да расте в сърдечния мускул? За тези и други сърдечни заболявания при възрастни и деца се говори в едноименния раздел.
- и как да се окаже спешна помощ на пациент в това състояние;
- какво да правим и какво да правим, за да не се превърне първото във второто;
- защо сърцето на алкохолиците се увеличава по размер;
- Защо пролапсът на митралната клапа е опасен?
- По какви симптоми можете да подозирате, че вие и вашето дете имате сърдечно заболяване?
- кои сърдечни заболявания са по-страшни за жените и кои за мъжете.

Съдови заболявания
Съдовете проникват в цялото човешко тяло, така че симптомите на тяхното увреждане са много, много разнообразни. Много съдови заболявания в началото не притесняват много пациента, но водят до сериозни усложнения, увреждане и дори смърт. Може ли човек без медицинско образование да идентифицира съдова патология в себе си? Разбира се, да, ако знае техните клинични прояви, за които ще говорим в този раздел.
В допълнение, ето информацията:
- за лекарства и народни средства за лечение на кръвоносни съдове;
- относно кой лекар да се свържете, ако подозирате съдови проблеми;
- какви съдови патологии са смъртоносни;
- какво причинява подуване на вените;
- Как да запазите вените и артериите си здрави за цял живот.
Разширени вени
Разширените вени (варикозни вени) са заболяване, при което лумените на някои вени (на краката, хранопровода, ректума и др.) стават твърде широки, което води до нарушен кръвоток в засегнатия орган или част от тялото. В напреднали случаи това заболяване се лекува много трудно, но на първия етап може да бъде ограничено. Прочетете как да направите това в раздела "Разширени вени".
 Кликнете върху снимката за уголемяване
Кликнете върху снимката за уголемяване От него ще научите още:
- какви мехлеми съществуват за лечение на разширени вени и кой е по-ефективен;
- защо лекарите забраняват на някои пациенти с разширени вени на долните крайници да бягат;
- и кого заплашва;
- как да укрепите вените с помощта на народни средства;
- как да избегнете кръвни съсиреци в засегнатите вени.
налягане
- толкова често срещано заболяване, че мнозина го смятат за... нормално състояние. Оттук и статистиката: само 9% от хората, страдащи от високо кръвно налягане, го поддържат под контрол. А 20% от пациентите с хипертония дори се смятат за здрави, тъй като заболяването им е безсимптомно. Но рискът от получаване на инфаркт или инсулт е не по-малък! Въпреки че е по-малко опасно от високото, то също причинява много проблеми и заплашва със сериозни усложнения.

Освен това ще научите:
- как да „измамите“ наследствеността, ако и двамата родители страдат от хипертония;
- как да помогнете на себе си и близките си по време на хипертонична криза;
- защо кръвното налягане се повишава в млада възраст;
- как да поддържате кръвното си налягане под контрол без лекарства, като ядете билки и определени храни.
Диагностика
Разделът, посветен на диагностиката на сърдечно-съдовите заболявания, съдържа статии за видовете прегледи, на които се подлагат сърдечните пациенти. А също и за показания и противопоказания за тях, интерпретация на резултатите, ефективност и процедури.
Тук ще намерите и отговори на въпроси:
- на какви видове диагностични тестове трябва да се подлагат дори здрави хора;
- защо се предписва ангиография за тези, които са претърпели миокарден инфаркт и инсулт;

Удар
Инсултът (остър мозъчно-съдов инцидент) постоянно е сред десетте най-опасни заболявания. Хората с най-голям риск от развитие са хора над 55 години, хипертоници, пушачи и страдащи от депресия. Оказва се, че оптимизмът и добродушието намаляват риска от инсулти почти 2 пъти! Но има и други фактори, които ефективно помагат да се избегне това.
Разделът, посветен на инсултите, разказва за причините, видовете, симптомите и лечението на това коварно заболяване. А също и за рехабилитационните мерки, които помагат за възстановяване на загубените функции на тези, които са страдали от това.

Освен това тук ще научите:
- за разликите в клиничните прояви на инсултите при мъжете и жените;
- за това какво е прединсултно състояние;
- за народни средства за лечение на последствията от инсулти;
- за съвременните методи за бързо възстановяване след инсулт.
Сърдечен удар
Смята се, че инфарктът на миокарда е заболяване на възрастните мъже. Но най-голямата опасност не е за тях, а за хората в трудоспособна възраст и жените над 75 години. Именно в тези групи смъртността е най-висока. Никой обаче не трябва да се отпуска: днес сърдечните удари застигат дори младите, атлетични и здрави. По-точно недоизследван.
В рубриката „Инфаркт” експертите разказват за всичко, което е важно да знаят всички, които искат да избегнат това заболяване. А тези, които вече са претърпели инфаркт на миокарда, ще намерят тук много полезни съвети за лечение и рехабилитация.

- за това под какви заболявания понякога се маскира инфарктът;
- как да се окаже спешна помощ при остра болка в сърдечната област;
- за различията в клиничната картина и протичането на миокардния инфаркт при мъжете и жените;
- за диета против инфаркт и безопасен за сърцето начин на живот;
- за това защо човек, страдащ от инфаркт, трябва да бъде заведен на лекар в рамките на 90 минути.
Аномалии на пулса
Когато говорим за аномалии на пулса, обикновено имаме предвид неговата честота. Лекарят обаче оценява не само скоростта на сърдечния ритъм на пациента, но и други показатели на пулсовата вълна: ритъм, изпълване, напрежение, форма... Римският хирург Гален някога е описал цели 27 нейни характеристики!

Промените в индивидуалните параметри на пулса отразяват състоянието не само на сърцето и кръвоносните съдове, но и на други системи на тялото, например ендокринната. Искате ли да знаете повече за това? Прочетете материалите в раздела.
Тук ще намерите отговори на въпроси:
- защо, ако се оплаквате от неравномерен пулс, може да ви насочат за преглед на щитовидната жлеза;
- дали бавният сърдечен ритъм (брадикардия) може да причини сърдечен арест;
- какво означава и защо е опасно;
- как пулсът и скоростта на изгаряне на мазнини при отслабване са взаимосвързани.
Операции
Много сърдечни и съдови заболявания, които преди 20-30 години обричаха хората на доживотна инвалидност, сега могат да бъдат успешно излекувани. Обикновено хирургически. Съвременната кардиохирургия спасява дори тези, на които доскоро не е даван шанс да живеят. И повечето операции вече се извършват чрез малки пробиви, а не чрез разрези, както преди. Това не само дава висок козметичен ефект, но и се понася много по-лесно. Освен това намалява няколко пъти времето за следоперативна рехабилитация.
В раздел „Операции“ ще намерите материали за хирургични методи за лечение на разширени вени, съдов байпас, поставяне на интраваскуларни стентове, смяна на сърдечна клапа и много други.
Ще научите също:
- коя техника не оставя белези;
- как операциите на сърцето и кръвоносните съдове влияят върху качеството на живот на пациента;
- какви са разликите между операции и съдове;
- при какви заболявания се извършва и каква е продължителността на здравословния живот след него;
- Кое е по-добре за сърдечно заболяване - да се лекува с хапчета и инжекции или да се оперира.

Почивка
„Почивка“ включва материали, които не отговарят на темите на други раздели на сайта. Тук можете да намерите информация за редки сърдечни заболявания, митове, заблуди и интересни факти относно здравето на сърцето, неясни симптоми и тяхното значение, постиженията на съвременната кардиология и много други.
- за оказване на първа помощ на себе си и на други хора при различни спешни състояния;
- относно детето;
- за острото кървене и методите за спирането му;
- o и хранителни навици;
- за народните методи за укрепване и лечение на сърдечно-съдовата система.

лекарства
„Лекарства“ е може би най-важният раздел на сайта. В крайна сметка най-ценната информация за дадено заболяване е как да се лекува. Ние не предоставяме тук магически рецепти за лечение на тежки заболявания с една таблетка, ние честно и правдиво разказваме всичко за лекарствата такива, каквито са. За какво са полезни и за какво вредят, за кого са показани и противопоказани, по какво се различават от аналозите и как влияят на организма. Това не са призиви за самолечение, това е необходимо, за да владеете добре „оръжията“, с които трябва да се борите с болестта.

Тук ще намерите:
- прегледи и сравнения на групи лекарства;
- информация какво може да се приема без лекарско предписание и какво не трябва да се приема при никакви обстоятелства;
- списък на причините за избора на едно или друго средство;
- информация за евтини аналози на скъпи вносни лекарства;
- данни за страничните ефекти на лекарствата за сърце, за които производителите мълчат.
И още много, много важни, полезни и ценни неща, които ще ви направят по-здрави, по-силни и по-щастливи!
Нека сърцето и кръвоносните ви съдове винаги са здрави!
Всеки сърдечен дефект е свързан с клапни аномалии. Дефектите на аортната клапа са особено опасни, тъй като аортата е най-голямата и важна артерия в тялото. И когато се наруши работата на апарата, който снабдява с кислород всички части на тялото и мозъка, човек практически е недееспособен.
Аортната клапа понякога се образува вътреутробно с дефекти. А понякога сърдечните дефекти се придобиват с възрастта. Но каквато и да е причината за дисфункцията на тази клапа, медицината вече е намерила лечение в такива случаи - смяна на аортна клапа.
Анатомия на лявата страна на сърцето. Функции на аортната клапа
Четирикамерната структура на сърцето трябва да работи в перфектна хармония, за да изпълнява основната си функция да осигурява на тялото хранителни вещества и въздух, пренасяни от кръвта. Основният ни орган се състои от две предсърдия и две вентрикули.
Дясната и лявата част са разделени от интервентрикуларната преграда. В сърцето има и 4 клапи, които регулират кръвния поток. Те се отварят в една посока и се затварят плътно, за да позволят на кръвта да тече само в една посока.
Сърдечният мускул има три слоя: ендокард, миокард (дебел мускулен слой) и ендокард (външен слой). Какво се случва в сърцето? Изчерпаната кръв, която се е отказала от целия си кислород, се връща в дясната камера. Артериалната кръв преминава през лявата камера. Ще разгледаме подробно само лявата камера и работата на нейния главен клапан - аортата.
Лявата камера има конусовидна форма. Тя е по-тънка и тясна от дясната. Вентрикулът е свързан с лявото предсърдие през атриовентрикуларния отвор. Платната на митралната клапа са прикрепени директно към ръбовете на отвора. Митралната клапа е двукуспидна.
Аортната клапа (valve aortae) се състои от 3 платна. Трите клапи се наричат: дясна, лява и задна полулунна (valvulae semilunares dextra, sinistra, posterior). Листата се образуват от добре развита дупликация на ендокарда.
Мускулите на предсърдието са изолирани от вентрикуларните мускули чрез пластина от десни и леви фиброзни пръстени. Левият фиброзен пръстен (anulus fibrosus sinister) обгражда атриовентрикуларния отвор, но не напълно. Предните части на пръстена са прикрепени към корена на аортата.
Как работи лявата страна на сърцето? Постъпва кръв, митралната клапа се затваря и се получава импулс - свиване. Свиването на сърдечните стени изтласква кръвта през аортната клапа в най-широката артерия, аортата.

При всяко свиване на вентрикула, клапите се притискат към стените на съда, което позволява свободен поток на наситена с кислород кръв. Когато лявата камера се отпусне за част от секундата, за да позволи на кухината да се напълни отново с кръв, аортната клапа на сърцето се затваря. Това е един сърдечен цикъл.
Вродени и придобити дефекти на аортната клапа
Ако възникнат проблеми с аортната клапа по време на вътрематочното развитие на бебето, е трудно да се забележи. Обикновено дефектът се забелязва след раждането, тъй като кръвта на бебето заобикаля клапата директно в аортата през отворения дуктус артериозус. Отклоненията в развитието на сърцето могат да бъдат забелязани само чрез ехокардиография и то едва след 6 месеца.
Най-честата аномалия на клапата е развитието на 2 платна вместо 3. Този сърдечен дефект се нарича бикуспидна аортна клапа. Аномалията не е опасна за детето. Но 2 крила се износват по-бързо. И в зряла възраст понякога е необходима поддържаща терапия или операция. По-рядко се появява дефект като еднолистов клапан. Тогава клапата се износва още по-бързо.
Друга аномалия е вродената стеноза на аортната клапа. Полулунните клапи или се сливат заедно, или самият клапен фиброзен пръстен, към който са прикрепени, е прекалено тесен. Тогава налягането между аортата и вентрикула се различава. С течение на времето стенозата се засилва. А прекъсванията в работата на сърцето пречат на детето да се развива напълно, за него е трудно да тренира дори в училищния фитнес. Тежкото нарушение на кръвния поток през аортата може в даден момент да доведе до внезапна смърт на детето.
Придобитите дефекти са следствие от тютюнопушене, прекомерно хранене, заседнал и напрегнат начин на живот. Тъй като всичко в тялото е свързано, след 45-50 години всички леки заболявания обикновено се превръщат в болести. Аортната клапа на сърцето постепенно се износва в напреднала възраст, тъй като работи постоянно. Експлоатацията на ресурсите на тялото ви и липсата на сън износват тези важни части на сърцето по-бързо.
Аортна стеноза
Какво е стеноза в медицината? Стеноза означава стесняване на лумена на съда. Аортната стеноза е стесняване на клапата, която отделя лявата камера на сърцето от аортата. Има леки, средни и тежки. Този дефект може да засегне митралната и аортната клапа.
При незначителен клапен дефект човек не усеща болка или други предупредителни симптоми, тъй като повишената работа на лявата камера ще може да компенсира лошото функциониране на клапата за известно време. След това, когато компенсаторните възможности на лявата камера постепенно се изчерпват, започва слабост и лошо здраве.

Аортата е главният кръвоносен съд. Ако клапата не функционира добре, всички жизненоважни органи ще страдат от липса на кръвоснабдяване.
Причините за стеноза на сърдечната клапа са:
- Вроден клапен дефект: фиброзна мембрана, бикуспидна клапа, тесен пръстен.
- Белег, образуван от съединителната тъкан точно под клапата.
- Инфекциозен ендокардит. Бактериите, които навлизат в сърдечната тъкан, променят тъканта. Поради колонията от бактерии съединителната тъкан расте върху тъканта и клапите.
- Деформиращ остеит.
- Автоимунни проблеми: ревматоиден артрит, лупус еритематозус. Поради тези заболявания съединителната тъкан расте на мястото, където е прикрепена клапата. Образуват се израстъци, върху които се отлага повече калций. Получава се калцификация, за която ще си спомним по-късно.
- атеросклероза.
За съжаление, в повечето случаи аортната стеноза е фатална, ако клапата не се извърши навреме.
Етапи и симптоми на стеноза
Лекарите разграничават 4 етапа на стеноза. В началото практически няма болка или дискомфорт. Всеки етап има съответен набор от симптоми. И колкото по-сериозен е етапът на развитие на стенозата, толкова по-скоро е необходима операция.
- Първият етап се нарича етап на компенсация. Сърцето все още се справя с натоварването. Отклонението се счита за незначително, когато луменът на клапата е 1,2 cm 2 или повече. И налягането е 10-35 мм. rt. Изкуство. На този етап от заболяването няма симптоми.
- Субкомпенсации. Първите симптоми се появяват веднага след тренировка (задух, слабост, сърцебиене).
- Декомпенсация. Характеризира се с факта, че симптомите се появяват не само след физическо натоварване, но и в спокойно състояние.
- Последният етап се нарича терминал. Това е етапът, когато вече са настъпили силни промени в анатомичната структура на сърцето.
Симптомите на тежка стеноза са:
- белодробен оток;
- диспнея;
- понякога пристъпи на задушаване, особено през нощта;
- плеврит;
- сърдечна кашлица;
- болка в областта на гърдите.
При преглед кардиологът обикновено открива влажни хрипове в белите дробове по време на слушане. Пулсът е слаб. Чуват се шумове в сърцето, усеща се вибрация, създадена от турбулентността на кръвните потоци.
Стенозата става критична, когато луменът е само 0,7 cm2. Налягането е повече от 80 mm. rt. Изкуство. По това време рискът от смърт е висок. И дори операция за отстраняване на дефекта едва ли ще промени ситуацията. Ето защо е по-добре да се консултирате с лекар по време на субкомпенсаторния период.
Развитие на калцификация
Този дефект се развива поради дегенеративен процес в тъканта на аортната клапа. Калцификацията може да доведе до тежка сърдечна недостатъчност, инсулт и обща атеросклероза. Постепенно платната на аортната клапа се покриват с варовик. И клапата калцира. Тоест клапите на клапаните вече не се затварят напълно, но също така се отварят слабо. Когато бикуспидалната аортна клапа се образува при раждането, калцификацията бързо я прави неработеща.
Освен това калцинозата се развива в резултат на нарушение на ендокринната система. Калциевите соли, когато не се разтварят в кръвта, се натрупват по стените на кръвоносните съдове и по сърдечните клапи. Или проблем с бъбреците. Поликистозата на бъбреците или нефритът също води до калцификация.
Основните симптоми ще бъдат:
- аортна недостатъчност;
- дилатация на лявата камера (хипертрофия);
- прекъсвания в работата на сърцето.
Човек трябва да следи здравето си. Болката в гърдите и все по-честите периодични пристъпи на стенокардия трябва да са сигнал за кардиологичен преглед. Без операция за калциноза в повечето случаи човек умира в рамките на 5-6 години.
Аортна регургитация
По време на диастола кръвта от лявата камера се влива в аортата под налягане. Така започва големият кръг на кръвообращението. Но с регургитация, клапата "освобождава" кръвта обратно във вентрикула.

Клапната регургитация или с други думи регургитацията на аортната клапа има същите етапи като клапната стеноза. Причините за това състояние на клапите са или аневризма, или сифилис, или споменатият остър ревматизъм.
Симптомите на дефицит са:
- ниско налягане;
- световъртеж;
- чести припадъци;
- подуване на краката;
- бавен сърдечен ритъм.
Тежката недостатъчност води до стенокардия и камерно разширение, както при стенозата. И такъв пациент също се нуждае от операция за смяна на клапа в близко бъдеще.
Уплътнение на клапана
Стенозата може да се образува поради факта, че ендогенните фактори причиняват появата на различни израстъци върху клапните клапи. Аортната клапа се уплътнява и започват проблеми в нейната работа. Причините за втвърдяване на аортната клапа могат да бъдат много нелекувани заболявания. Например:
- Автоимунни заболявания.
- Инфекциозни лезии (бруцелоза, туберкулоза, сепсис).
- Хипертония. Поради продължителна хипертония, тъканите стават по-дебели и по-груби. Поради това с течение на времето луменът се стеснява.
- Атеросклерозата е запушване на тъканите с липидни плаки.
Уплътняването на тъканите също е често срещан признак на стареене. Последствието от уплътняването неизбежно ще бъде стеноза и регургитация.
Диагностика
Първоначално пациентът трябва да предостави на лекаря цялата необходима информация за поставяне на диагноза под формата на точно описание на заболяванията. Въз основа на медицинската история на пациента кардиологът предписва диагностични процедури за получаване на допълнителна медицинска информация.

Трябва да се присвои:
- Рентгенов. Сянката на лявата камера се увеличава. Това може да се види в дъгата на контура на сърцето. Виждат се и признаци на белодробна хипертония.
- ЕКГ. Изследването разкрива камерно разширение и аритмия.
- Ехокардиография. На него лекарят забелязва дали има или не уплътняване на клапите и удебеляване на стените на вентрикула.
- Сондиране на кухини. Кардиологът трябва да знае точната стойност: колко налягането в аортната кухина се различава от налягането от другата страна на клапата.
- Фонокардиография. Регистрират се сърдечни шумове (систоличен и диастоличен шум).
- Вентрикулография. Предписва се за откриване на недостатъчност на митралната клапа.
При стеноза електрокардиограмата показва нарушения в ритъма и проводимостта на биотоковете. На рентгеновата снимка можете ясно да видите признаци на потъмняване. Това показва конгестия в белите дробове. Можете ясно да видите колко разширени са аортата и лявата камера. А коронарографията показва, че количеството кръв, изхвърлена от аортата, е по-малко. Това също е косвен признак за стеноза. Но ангиография се прави само за хора над 35 години.
Кардиологът обръща внимание и на симптомите, които са видими и без инструменти. Бледа кожа, знак на Musset, знак на Müller - такива признаци показват, че пациентът най-вероятно има недостатъчност на аортната клапа. Освен това бикуспидалната аортна клапа е по-податлива на недостатъчност. Лекарят трябва да вземе предвид вродените характеристики.
Какви други признаци могат да подскажат диагноза на кардиолог? Ако при измерване на налягането лекарят забележи, че горното налягане е много по-високо от нормалното, а долното (диастолното) е твърде ниско, това е причина да насочите пациента към ехокардиография и рентгенова снимка. Допълнителният шум по време на диастола, чут през стетоскоп, също не предвещава нищо добро. Това също е признак на дефицит.
Лечение с лекарства
За лечение на дефицит в началния етап могат да се предписват лекарства от следните класове:
- периферни вазодилататори, които включват нитроглицерин и неговите аналози;
- диуретиците се предписват само при определени показания;
- блокери на калциевите канали, като дилтиазем.
Ако налягането е много ниско, нитроглицериновите препарати се комбинират с допамин. Но бета-блокерите са противопоказани в случай на недостатъчност на аортната клапа.
Смяна на аортна клапа
Операциите за подмяна на аортната клапа вече се извършват доста успешно. И то с минимален риск.
По време на операцията сърцето се свързва с машина сърце-бял дроб. На пациента се дава и пълна анестезия. Как може един хирург да извърши тази минимално инвазивна операция? Има 2 начина:
- Катетърът се вкарва директно във феморалната вена и се изкачва към аортата срещу потока на кръвта. Вентилът е закрепен и тръбата е отстранена.
- Новата клапа се вкарва през разрез в левия гръден кош. Поставя се изкуствена клапа, която се плъзга на място, минавайки през апикалната част на сърцето и лесно се отстранява от тялото.

Минимално инвазивната хирургия е подходяща за тези пациенти, които имат съпътстващи заболявания и гръдният кош не може да се отвори. И след такава операция човек веднага чувства облекчение, тъй като дефектите се елиминират. И ако няма оплаквания за вашето здраве, можете да бъдете изписан в рамките на един ден.
Трябва да се отбележи, че изкуствените клапи изискват постоянна употреба на антикоагуланти. Механичните могат да предизвикат съсирване на кръвта. Следователно след операцията незабавно се предписва Варфарин. Но има и клапани, направени от биологични материали, които са по-подходящи за хората. Ако клапата е инсталирана от свински перикард, лекарството се предписва само за няколко седмици след операцията и след това се прекратява, тъй като тъканта се вкоренява добре.
Аортна балонна валвулопластика
Понякога се предписва аортна балонна валвулопластика. Това е безболезнена операция, базирана на най-новите разработки. Лекарят следи всички текущи действия чрез специално рентгеново оборудване. Катетър с балон се прекарва в устието на аортата, след което балонът се монтира на мястото на клапата и се разширява. Това елиминира проблема със стенозата на клапата.

За кого е показана операцията? На първо място, такава операция се извършва при деца с вроден дефект, когато се образува единична или двукуспидна аортна клапа вместо трикуспидна. Показан е за бременни жени и хора преди друга трансплантация на сърдечна клапа.
След тази операция периодът на възстановяване е само от 2 дни до 2 седмици. Освен това се понася много лесно и е подходящ за хора с лошо здраве и дори за деца.
Физичните свойства на ултразвука определят методологичните особености на ехокардиографията. Ултразвукът с честотата, използвана в медицината, практически не преминава през въздуха.Непреодолима пречка за пътя на ултразвуковия лъч може да бъде белодробната тъкан между гръдния кош и сърцето, както и малка въздушна междина между повърхността на сензора и кожата. За да се елиминира последното препятствие, върху кожата се нанася специален гел, който измества въздуха изпод сензора. За да изключите влиянието на белодробната тъкан, за да инсталирате сензора, изберете точки, където сърцето е в непосредствена близост до гръдния кош - „ултразвуков прозорец“. Това е зоната на абсолютна сърдечна тъпота (3-5 междуребрие вляво от гръдната кост), така нареченият парастернален достъп и зоната на апикалния импулс (апикален достъп). Има също субкостален достъп (при мечовидния процес в хипохондриума) и супрастернален (в югуларната ямка над гръдната кост). Сензорът е инсталиран в междуребрените пространства поради факта, че ултразвукът не прониква дълбоко в костната тъкан и се отразява напълно от нея. В педиатричната практика, поради липсата на осификация на хрущяла, е възможно изследване и през ребрата.
По време на изследването пациентът обикновено лежи по гръб с повдигната горна част на тялото, но понякога за по-добро прилепване на сърцето към гръдната стена се използва легнало положение на лявата страна.
При пациенти с белодробни заболявания, придружени от емфизем, както и при лица с други причини за "малък ултразвуков прозорец" (масивен гръден кош, калцификация на ребрените хрущяли при възрастни хора и др.), ехокардиографията става трудна или невъзможна. Затруднения от този род се срещат при 10-16% от пациентите и са основният недостатък на този метод.
Ултразвукова анатомия на сърцето в различни режими на ехолокация
I. Едномерна (М-) ехокардиография.
За уеднаквяване на изследванията в ехокардиографията са предложени 5 стандартни позиции, т.е. посоки на ултразвуковия лъч от парастерналния достъп. 3 от тях са задължителни за всяко изследване (фиг. 3).
Ориз. 3. Основни стандартни позиции на сензора за едномерна ехокардиография (М-режим).
Позиция I - ултразвуковият лъч е насочен по късата ос на сърцето и преминава през дясната камера, интервентрикуларната преграда, кухината на лявата камера на нивото на сухожилните нишки на митралната клапа и задната стена на лява камера.
Стандартна позиция на сензор II - накланяйки сензора малко по-високо и по-медиално, лъчът ще премине през дясната камера, лявата камера на нивото на ръбовете на платната на митралната клапа.
Н.М. Мухарлямов (1987) дава номерирането на стандартните позиции в обратен ред, тъй като изследването в М-режим често започва с ехолокация на аортата, след което сензорът се накланя надолу към останалите позиции.
Изображение на сърдечните структури в първата стандартна позиция.
В това положение се получава информация за размера на камерните кухини, дебелината на стените на лявата камера, нарушения контрактилитет на миокарда и големината на сърдечния дебит (фиг. 4).

панкреас– кухина на дясната камера в диастола (нормално до 2,6 cm)
Тмжп - подуване на междукамерната преграда в диастола
Tzslzh(d)– дебелина на задната стена на лявата камера в диастола
CDR– краен диастолен размер на лявата камера
KSR- краен систолен размер на лявата камера
Rxs. 4. M - ехокардиограма в I стандартна позиция на сензора.
По време на систола дясната камера и интервентрикуларната преграда (IVS) се отдалечават от трансдюсера към лявата камера. Задната стена на лявата камера (PLW), напротив. се движи към сензора. В диастола посоката на движение на тези структури е обърната и диастолната скорост на LVAD е нормално 2 пъти по-висока от систолната скорост. Следователно ендокардът на LVAD описва вълна с леко издигане и стръмно спускане. Епикардът на LVAD извършва подобно движение, но с по-малка амплитуда. Преди систоличното покачване на лявата камера се записва малък прорез, причинен от разширяването на кухината на лявата камера по време на предсърдната систола.
Основни показатели, измерени в първата стационарна позиция.
1. Краен динстолен диаметър (EDD) на лявата камера - разстоянието в диастола по късата ос на сърцето между ендокарда на лявата камера и IVS на нивото на началото на QRS комплекса на синхронно записана ЕКГ. EDR обикновено е 4,7-5,2 см. Увеличаване на EDR се наблюдава при дилатация на кухината на лявата камера, намаление се наблюдава при заболявания, водещи до намаляване на обема (митрална стеноза, хипертрофична
кардиомиопатия).
2. Краен систолен диаметър (ESD) на лявата камера - разстоянието в края на систола между ендокардните повърхности на лявата камера и IVS в най-високата точка на елевация на лявата камера. CSR в средата е 3,2-3,5 см. CSR се увеличава с дилатация на лявата камера и с нарушение на нейния контрактилитет. Намаляването на СУЕ възниква, в допълнение към причините, които определят намаляването на СУЕ, в случай на недостатъчност на митралната клапа (поради обема на регургитация).
Като се вземе предвид факта, че лявата камера има елипсоидна форма, нейният обем може да се определи от размера на късата ос. Най-често използваната формула е L. Teicholtz et al. (1972).
= 7,0 * 3
V(24*D)D(cm3),
където D е предно-задното измерение в систола или диастола.
Разликата между крайния диастоличен обем (EDV) и крайния систолен обем (ESV) ще даде ударен обем ( UO):
UO - KDO - KSO (ml).
Познаване на сърдечната честота, телесната площ ( Св), могат да се определят други хемодинамични параметри.
Индекс на въздействие (ПИ):
UI=UO/Св
Минутен обем на кръвообращението ( МОК):
IOC = SV HR
Сърдечен индекс ( SI): SI = МОК/Св
3. Дебелината на лявата камера в диастола (Tslzh(d)) обикновено е 0,8-1,0 cm и се увеличава с хипертрофия на стените на лявата камера.
4. Дебелина на лявата камера в систола (Tsl(s)), нормата е средно 1,5-1,8 см. Наблюдава се намаляване на Tsl(s) с намаляване на контрактилитета на миокарда.
За да се оцени контрактилитета на дадена област на миокарда, често се използва индикатор за неговото систолно удебеляване - съотношението на диастолната към систолната дебелина. Нормата Tzslzh(d) / Tzslzh(s) е около 65%. Също толкова важен показател за локалния контрактилитет на миокарда е величината на неговата систолна екскурзия - т.е. амплитуда на движение на ендокарда по време на сърдечна контракция. Систоличното отклонение на лявата камера е нормално - I см. Намаляване на систолното отклонение (хипокинеза) до пълна неподвижност (миокардна акинезия) може да се наблюдава при лезии на сърдечния мускул с различна етиология (IBO, кардиомиопатия и др.). Увеличаване на амплитудата на движение на миокарда (хиперкинеза) се наблюдава при недостатъчност на моралната и аортната клапа, хиперкинетичен синдром (анемия, тиреотоксикоза и др.). Локалната хиперкинеза често се определя при ИБС в непокътнати области на миокарда като компенсаторен механизъм в отговор на намален контрактилитет в засегнатите области.
5. Дебелината на междукамерната преграда в диастола (Tmzhp(d)) обикновено е 0,6-0,8 cm.
6. Систоличното отклонение на IVS обикновено е 0,4-0,6 cm и обикновено е наполовина по-малко от отклонението на LVSD. Причините за хипокинеза на IVS са подобни на причините за намаляване на систоличното отклонение на лявата камера. В допълнение към горепосочените причини за хиперкинеза на LVSD, миокардни дистрофии с различна етиология в началните стадии на заболяването могат да доведат до умерена хиперкинеза на IVS.
При някои заболявания движението на междукамерната преграда се променя в обратното - не към левокамерната преграда, както се наблюдава нормално, а успоредно на нея. Тази форма на движение на IVS се нарича „парадоксална" и възниква при тежка хипертрофия на лявата камера. „Парадоксално" движение на ограничен участък (IVS, апекс, странична стена), т.е. неговото "изпъкване" по време на систола, за разлика от свиването на съседните зони на миокарда, се наблюдава при аневризми на лявата камера.
За да се оцени контрактилитета на миокарда, в допълнение към измерванията на сърдечните стени, описани по-горе, и изчисляването на хемодинамичните обеми, са предложени няколко високо информативни индикатора (Pombo J. et al., 1971):
1. Фракция на изтласкване е съотношението на ударния обем към крайния диастоличен обем, изразено като процент или (по-рядко) като десетична дроб:
FV =UO/KDO 100% (нормално 50-75%)
2. Степента на скъсяване на предно-задния размер на лявата камера в систола (%ΔS):
%ΔS=KDR-KSR/KDR 100% (норма 30-43%)
3. Степента на пирикуларно скъсяване на миокардните влакна
(Vвж). За да се изчисли този показател, първо е необходимо от ехограмата да се определи времето на изтласкване на лявата камера, което се измерва в началото на систолното издигане на ендокарда на LVAD до неговия апекс (фиг. 4).
Vcf =KDR-KSR/ Тениска KDR (окол./ с), Където Тениска- период на изгнание
Нормална стойност Vвж 0,9-1,45 (c/s тиня s-1).
Характеристика на всички измервания в първата стандартна позиция е необходимостта ултразвуковият лъч да се насочва строго перпендикулярно на IVS и LVSD, т.е. по късата ос на сърцето. Ако това условие не е изпълнено, резултатите от измерването ще бъдат надценени или подценени. За да се елиминират такива грешки, препоръчително е първо да се получи двуизмерно изображение на сърцето по дългата ос от парастернален подход, след което, под контрола на получената В-сканограма, задайте курсора на желаната позиция и разгънете изображение в M-режим.
Изображение на сърдечни структури в стандартна позиция II на сензора (фиг. 5)
Ултразвуковият лъч преминава през ръбовете на платната на митралната клапа (МК), чието движение дава основна информация за състоянието на платната и нарушенията на трансмитралния кръвоток.
По време на вентрикуларна систола клапите са затворени и фиксирани под формата на една линия (S-D интервал). В началото на диастола (точка D) кръвта започва да тече от предсърдията във вентрикулите, отваряйки клапите. В този случай предното крило се движи нагоре към X сензора (интервал D-E), задното крило се движи надолу в обратна посока. В края на периода на бързо пълнене амплитудата на дивергенцията на клапите е максимална (точка Е). След това интензивността на кръвния поток през митралния отвор намалява, което води до частично затваряне на платната (точка F) в средата на диастола. В края на диастола трансмитралният кръвен поток се увеличава отново поради свиване на предсърдията, което се отразява на ехограмата чрез втория пик на отваряне на клапите (точка А). Впоследствие клапите се затварят напълно по време на камерна систола и цикълът се повтаря.

Фиг. 5. М-ехокардиограма във II стандартна позиция на сензора .
По този начин, поради неравномерността на трансмитралния кръвен поток ("двуфазно" пълнене на лявата камера), движението на платната на моралната клапа е представено от два пика. Формата на движение на предния лист наподобява буквата „М“, задния – „W“. Задната клапна клапа е по-малка от предната, поради което амплитудата на нейното отваряне е малка и визуализацията й често е трудна.
Клинично и двата пика на диастолното пълнене на вентрикулите могат да се проявят съответно с 3-ти и 4-ти сърдечен тон.
Основните показатели на ехокардиограмата във II стандартна позиция
Амплитудата на диастоличното отваряне на предното платно на възпроизвеждащия клапан (вертикално изместване на платното в интервала D-E) е нормата от 1,8 cm.
Диастолната дивергенция на листовете (на височината на пик Е) е нормална 2,7 см. Стойностите на двата показателя намаляват с митрална стеноза и могат леко да се повишат с "чиста" недостатъчност на митралната клапа.
Скоростта на ранното диастолно затваряне на предната морална листовка (определена от наклона на E-F секцията). Намаляването на скоростта (обикновено 13-16 cm/s) е един от чувствителните признаци на ранните стадии на митрална стеноза.
Продължителността на диастолната дивергенция на митралните листове (от момента на отваряне на листовете до точката на затваряне в D-S интервала) е нормата от 0,47 s. При липса на тахикардия, намаляването на този показател може да означава повишаване на крайното диастолно налягане вляво.
вентрикул (LVEDD). 5. Скорост на диастолично отваряне на предния лист
Изображение на сърдечните структури в трета стандартна позиция на сензора (фиг. 6).
Ехограмата в тази позиция предоставя информация за състоянието на корена на аортата, платната на аортната клапа и лявото предсърдие.

Ориз. 6. М-ехокардиограма в стандартна позиция на сензора.
Ултразвуковият лъч, преминавайки през предната и задната стена на основата на аортата, създава изображение под формата на две успоредни вълнообразни линии. Над предната стена на аортата е изходният тракт на дясната камера, под задната стена на корена на аортата, която е и предната стена на лявото предсърдие, е кухината на лявото предсърдие. Движението на стените на аортата под формата на успоредни воли се дължи на изместването на корена на аортата заедно с фиброзния пръстен отпред на сензора по време на систола.
В лумена на основата на аортата се записва движението на платната на аортната клапа (обикновено дясното коронарно платно отгоре и лявото коронарно платно отдолу). По време на изтласкването на кръв от лявата камера дясната коронарна вентрикула се отваря напред към трансдюсера (нагоре на ехограмата), лявата коронарна вентрикула се отваря в обратна посока. По време на цялата систола клапите са в напълно отворено състояние, в съседство със стените на аортата и се записват на ехограмата под формата на две успоредни линии, разположени на кратко разстояние, съответно от предната и задната стена на аортата.
В края на систола клапите бързо се затварят и затварят, движейки се една към друга. В резултат на това платната на аортната клапа описват подобна на "кутия" форма по време на систола на лявата камера. Горната и долната стена на тази "кутия" се образуват от ехо сигнали от аортните платна, които са напълно отворени по време на изтласкване, а "страничните стени" се образуват от разминаването и затварянето на клапните платна. В диастола платната на аортната клапа са затворени и фиксирани под формата на една линия, успоредна на стените на аортата и разположена в центъра на нейния лумен. Формата на движение на затворените клапи прилича на "змия" поради вибрации на основата на аортата в началото и края на камерната диастола.
По този начин характерната форма на движение на платната на аортната клапа обикновено е редуването на "кутия" и "змия" в лумена на основата на аортата.
Основни показатели, записани в III стандартна позиция на сензора.
Луменът на основата на аортата се определя от разстоянието между вътрешните повърхности на стените на аортата в средата или в края на диастолата и обикновено не надвишава 3,3 см. Разширяването на лумена на корена на аортата се наблюдава при вродени дефекти ( тетралогия на Фало), синдром на Марфан, аортни аневризми с различна локализация.
Систолна дивергенция на платната на аортната клапа - разстоянието между отворените платна в началото на систола; нормално 1,7-1,9 см. Отворът на клапите намалява при стеноза на устието на аортата.
Систолното отклонение на стените на аортата е амплитудата на изместване на корена на аортата по време на систола. Нормално е около 1 cm за задната стена на аортата и намалява с намаляване на сърдечния дебит.
Размерът на кухината на лявото предсърдие се измерва в самото начало на вентрикуларната диастола на мястото на най-голямото изместване на корена на аортата към сензора. Обикновено предсърдната кухина е приблизително равна на диаметъра на основата на аортата (съотношението на тези размери е не повече от 1,2) и не надвишава 3,2 см. Значителна дилатация на лявото предсърдие (размер на кухината 5 cm или повече) почти винаги се придружава от развитието на постоянна форма на предсърдно мъждене.
II. Двуизмерна ехокардиография.
Изображение на сърдечните структури в надлъжен разрез по дългата ос на сърцето от парастерналния достъп (фиг. 7)

1 - psmk; 2 - zsmk; 3 - папиларен мускул; 4 - акорди.
Фигура 7. Двуизмерна ехокардиограма в разрез по дълга ос от парастернален достъп.
В тази проекция ясно се визуализира основата на аортата, движението на платната на аортната клапа, кухината на лявото предсърдие, митралната клапа и лявата камера. Обикновено платната на аортната и митралната клапа са тънки и се движат в противоположни посоки. При дефекти подвижността на клапите намалява, дебелината и ехогенността на клапите се увеличават поради склеротични промени. Хипертрофията на сърдечните части се определя в тази проекция от промени в съответните кухини и стени на вентрикулите.
Напречно сечение от парастерналния достъп с къса ос на нивото на ръбовете на митралните платна (фиг. 8)

1- ПСМК; 2- ЗСМК.
Ориз. 8. Срез по къса ос от парастерналния достъп на нивото на ръбовете на отворените митрални платна.
Лявата камера в този участък изглежда като кръг, към който дясната камера е съседна отпред под формата на полумесец. Проекцията дава пяна информация за размера на левия атриовентрикуларен отвор, който нормално е 4-6 cm2. Разстоянието между комисурите обикновено е малко по-голямо, отколкото между клапите в момента на тяхното максимално отваряне. При ревматизъм, поради развитието на сраствания в комисурите, размерът на интеркомисурата може да бъде по-малък от размера на междулистовете. Съвременните ехокардиографи имат способността не само да определят размера, но и директно да измерват площта на митралния отвор и неговия периметър (Noshu W.L. et al., 197S).
Напречен разрез от парастерналния подход по късата ос на сърцето на нивото на основата на аортата (фиг. 9)

1-во дясно коронарно платно;
2-ра лява коронарна куспида;
3-некоронарно платно.
Ориз. 9. Разрез по късата ос от парастерналния достъп на ниво корен на аортата.
В центъра на изображението има кръгъл разрез през аортата и всичките 3 платна на аортната клапа. Под аортата са кухините на лявото и дясното предсърдие, а над аортата под формата на дъга е кухината на дясната камера. Визуализират се междупредсърдната преграда, трикуспидалната клапа и при по-голям наклон на сензора едно от клапите на белодробната артерия.
Проекция на 4-те камери на сърцето от апикалния достъп (фиг. 10)

1-ва междупредсърдна преграда
2-ра междукамерна преграда
Ориз. 10. Схема на двуизмерна ехограма от апикалния достъп в проекцията на 4 камери.
Сензорът е инсталиран над върха на сърцето, така че изображението на екрана изглежда „с главата надолу“: предсърдията са отдолу, вентрикулите са отгоре. В тази проекция ясно се визуализират аневризми на лявата камера и някои вродени дефекти (дефекти на камерната и предсърдната преграда).
Ехокардиография за някои сърдечни заболявания.
Ревматични сърдечни дефекти.
Митрална стеноза.
Ревматичният ендокардит води до морфологични промени в митралната клапа: платната се сливат по протежение на комисурите, удебеляват се и стават неактивни.
Сухожилните нишки се променят фиброзно и се скъсяват, засягат се и папиларните мускули. Деформацията на платната и нарушаването на трансмитралния кръвоток води до промяна във формата на движението на листото, определено на ехограмата. С развитието на стеноза трансмитралният кръвен поток престава да бъде „бифазен“, както е нормално, и става постоянен през стеснения отвор през цялата диастола.
В този случай платната на митралната клапа не се затварят в средата на диастола и са в максимално отворено състояние по цялата си дължина. На едномерна ехограма това се проявява чрез намаляване на скоростта на ранното диастолно покриване на листовете (наклон на секцията EF) и прехода на нормалното М-образно движение на листовете към U-образно с тежка стеноза. Клинично при такъв пациент протодиастолният и пресистолният шум, съответстващи на Е- и А-пиковете на М-ехограмата на митралната клапа, преминават в шум, който заема цялата диастола. На фиг. Фигура 11 показва динамиката на едномерна ехограма на митралната клапа по време на развитието на умерена и тежка митрална стеноза. Умерената стеноза (Фиг. 11.6) се характеризира с намаляване на скоростта на ранното диастолно покриване на предното платно (EF наклон), намаляване на диастолното разминаване на платната (маркирани със стрелки) и относително увеличение на DC интервала . Тежката стеноза се проявява чрез U-образно еднопосочно движение на платната (фиг. 11, c).

Фиг. 11 Динамика на М-ехограмата на митралната клапа по време на развитието на стеноза: а-норма; b-умерена стеноза; в-тежка стеноза.
Еднопосочното движение на листчетата е патогномоничен признак на ревматична стеноза. Поради срастванията по протежение на комисурите, предното листо, по време на отваряне, дърпа със себе си по-малко задно листо, което също се движи към сензора, а не встрани от него, както е нормално (фиг. P., фиг. 12).


Ориз. 12. A-M ехокардиограма във II стандартна позиция на сензора. Митрална стеноза. Еднопосочно U-образно движение на клапаните на клапана.
B-куполообразно движение на PSMC на двуизмерна ехокардиография (обозначено със стрелка). 1 - амплитуда на отклонение на клапаните на клапаните; 2 - PSMC; 3 - ZSMK.
Значителен ехографски признак на митрална стеноза е увеличаването на размера на кухината на лявото предсърдие, измерено в третата стандартна позиция на сензора (повече от 4-5 cm, нормално 3-3,2 cm).
Характеристиките на клапните промени при ревматични лезии на ръбовете на клапите и комисурите на комисурите) определят характерните признаци на стеноза на двуизмерна ехокардиограма.
В надлъжен разрез от парастерналния подход се определя "куполообразното" движение на предното платно. Той се състои в това, че тялото на клапата се движи с по-голяма амплитуда от нейния ръб (фиг. 12, Б). Подвижността на ръба е ограничена от сливания, но тялото на клапана може да остане непокътнато за дълго време. В резултат на това в момента на диастолното отваряне на клапата, тялото на листовката, изпълнено с кръв, "изпъква" в кухината на лявата камера. Клинично в този момент се чува отварящо щракване на митралната клапа. Произходът на звуковия феномен е подобен на пляскането на напълнено с вятър платно или отварящ се парашут и се дължи на фиксирането на клапата от двете страни - фиброзния пръстен в основата и срастванията по ръба. С напредването на дефекта, когато тялото на клапата също стане твърдо, явлението не се определя.
Деформацията на митралната клапа на Fishmouth се появява в късните стадии на заболяването. Това е фуниевидна клапа, дължаща се на срастване на клапите по протежение на комисурите и скъсяване на сухожилията. нишки Вентилите на занитването образуват „глава“, а удебелените еднопосочно движещи се ръбове наподобяват отвора на устата на рибата (фиг. 13, а).
Деформация на клапата под формата на бримка на копче - митралния отвор е под формата на празнина, образувана от уплътнените ръбове на платната (pv. 13.6).


а б
Ориз. 13. Типични деформации на клапните платна при митрална стеноза.
Двуизмерна ехокардиограма в секция с къса ос на нивото на ръбовете на митралните клапи в момента на тяхното максимално отваряне ви позволява да измерите площта на митралния отвор: умерена стеноза с площ от 2,3 -3,0 cm 2, изразени - 1,7-2,2 cm 2, критични - 1,6 cm 2 или по-малко. Пациентите с тежка и критична стеноза подлежат на хирургично лечение.
В допълнение към горните преки признаци на дефекта, с развитието на белодробна хипертония и хипертрофия на дясното сърце, се откриват съответните промени при едномерна и двумерна ехокардиография.
И така, основните признаци на митрална стеноза на EchoCG са:
1. Еднопосочно U-образно движение на клапите върху едномерна ехограма.
2. Куполообразно движение на предното платно при двуизмерна ехокардиография.
3. Намалена амплитуда на отваряне на листото при едномерна и двумерна ехокардиография, намаляване на площта на митралния отвор при двумерна ехокардиография.
Дилатация на лявото предсърдие.
Недостатъчност на митралната клапа
В сравнение с митралната стеноза, ехокардиографията има много по-малко значение при диагностицирането на този дефект, тъй като се оценяват само индиректните признаци. Директен признак - струя регургитация - се записва чрез доплерова ехокардиография.
Признаци на недостатъчност на митралната клапа (MV) при едномерна ехокардиография
Повишена систолна екскурзия на задната стена и интервентрикуларната преграда, умерена дилатация на кухината на лявата камера (признаци на обемно претоварване на LV).
4. "Прекомерна" амплитуда на отваряне на предния лист (повече от 2,7 cm).
5. Умерено намаляване на скоростта на ранно диастолно затваряне на листовете (EF наклон), което обаче не достига степента на намаляване на този показател със стеноза.
Когато NMC е „стабилен“, движението на линиите остава многопосочно.
Признаците на NMC при двуизмерна ехокардиография също трябва да включват нарушение на затварянето на листовете, което понякога се определя.
Митрален дефект с преобладаваща стеноза.
ЕхоКГ съответства на тази при митрална стеноза, но се регистрират и промени в лявата камера (увеличена екскурзия на стените, дилатация на кухината), което не се наблюдава при "чиста" стеноза.
Митрална болест с преобладаваща недостатъчност.
За разлика от "чистата" недостатъчност се определя еднопосочно диастолно движение на платната. За разлика от преобладаването на стенозата, скоростта на ранно диастолно затваряне на предното листо (EF) е умерено намалена и движението му не достига U-образна форма (двуфазни остават - пик Е, последван от "плато").
Аортна стеноза
Сонографската диагностика на аортни дефекти е трудна поради трудностите при визуализиране както на непокътнати, така и на деформирани клапи и се основава главно на индиректни признаци.Основният симптом на аортна стеноза е намаляването на систолното отклонение на платната на аортната клапа, тяхната деформация и удебеляване. Естеството на деформацията на клапата зависи от етиологията на дефекта: при ревматична стеноза (фиг. 14.6) се определят сраствания по комисурите с дупка в центъра на клапата; с атеросклеротични лезии телата на клапите се деформират, между които остават празнини (фиг. 14, в). Следователно, при атеросклеротично заболяване, въпреки изразената аускултаторна картина, стенозата обикновено не е толкова значителна, колкото при ревматизъм.

Фиг. 14. Схема на деформация на листовете по време на аортна стеноза, а-нормални листове в диастола и систола; б-ревматизъм атеросклероза. PC-дясна коронарна куспида, LC-лява коронарна куспида, NC-некоронарна куспида.
Индиректен признак на аортна стеноза е хипертрофия на миокарда на лявата камера без разширяване на кухината му в резултат на претоварване с налягане. Дебелината на стената се измерва в първата стандартна позиция на сензора или на двуизмерна ехокардиография.
Недостатъчност на аортната клапа
При този дефект дилатацията на кухината на лявата камера се определя като следствие от обемно претоварване и увеличаване на систолното отклонение на стените му поради обема на регургитация. Потокът на регургитация може да бъде директно записан с помощта на доплерова ехокардиография.
Регургитационната струя, насочваща се в диастола към отворената предна митрална клапа (фиг. 15, а - посочена със стрелка), може да причини нейното трептене с малка амплитуда (фиг. 15, b - посочено със стрелка).

Фиг. 15. Инсуфициенция на аортна клапа: а-двуизмерна хограма, б-едноизмерна ехокардиография във втората стандартна позиция на сензора.
Понякога на двуизмерна ехограма може да се види разширяване на корена на аортата и нарушение на диастоличното затваряне на клапите. На едномерна ехограма на основата на аортата това съответства на симптома на диастолното незатваряне („отделяне“) на платната. На фиг. Фигура 16 показва диаграма на М-ехограма на основата на аортата при пациент с комбиниран аортен дефект. Признак на стеноза е намаляване на амплитудата на систолното разминаване на листовете (1), признак на недостатъчност е диастоличното "отделяне" на листовете (2). Платната на аортната клапа са задебелени и с повишена ехогенност.

Фиг. 16 Схема на М-ехограмата на основата на аортата с комбиниран аортен дефект.
При комбиниране на стеноза и недостатъчност се определя и смесен тип хипертрофия на лявата камера - нейната кухина се увеличава (както при недостатъчност) и дебелината на стените (както при стеноза).
Хипертрофична кардиомиопатия
В диагностиката на кардиомиопатиите ехокардиографията играе водеща роля. В зависимост от преобладаващата локализация на хипертрофията се разграничават няколко форми на хипертрофична кардиомиопатия (ПСМП), някои от които са представени на фиг. 17;Асиметричната хипертрофия на интервентрикуларната преграда е показана, ако нейната дебелина надвишава дебелината на задната стена с повече от 1,3 пъти. Най-често срещаната форма (при почти 90% от всички HCM) е обструктивната форма, наричана преди това „идиопатична хипертрофична субаортна стеноза“ (фиг. 17, d). Дебелината на IVS при пациенти достига 2-3 cm (нормата е 0,8 cm). Приближавайки се до предното платно на митралната клапа или хипертрофиралите папиларни мускули, той създава обструкция на изходния тракт. Ускореният систолен кръвен поток в зоната на обструкция поради хидродинамични сили (ефект на крилото) издърпва предното платно към хипертрофиралия IVS, утежнявайки стенозата на изходния тракт.
Едномерна ехограма в стандартна P позиция разкрива следните признаци на обструктивен HCM (фиг. 18):
1. Увеличаване на дебелината на IVS и намаляване на неговата систолна екскурзия поради фиброзни промени в миокарда.
2. Предно систолно отклонение на митралните платна и приближаването на предното платно към междукамерната преграда.

Ориз. 17. Форми на HCM:
а-асиметрична интервентрикуларна преграда;
b-концентрична лява камера;
b-апикален (необструктивен);
d-асиметрични базални участъци на IVS, стрелката показва зоната на обструкция на изходния тракт на LV.

Rie. 18. Ехокардиограма на пациент с обструктивен HCM. Увеличаване на дебелината на IVS. Стрелката показва систоличното отклонение на митралните платна към септума.
На ехограмата на основата на аортата в третата позиция на сензора, поради намаляване на сърдечния дебит, може да се наблюдава средносистолно затваряне на платната на аортната клапа, чиято форма на движение в този случай прилича на M -образно движение на митралните платна (фиг. 19).

Ориз. 19. Средно-систолно затваряне на платната на аортната клапа (посочено със стрелка) при обструктивен HCM.
Дилатация на кардиомиопития
Разширената (застойна) кардиомиопатия (DCM) се характеризира с дифузно миокардно увреждане с дилатация на неясърдечни кухини и рязко намаляване неговиятконтрактилна функция (фиг. 20).
Фиг.20. Схема на ехокардиография на пациент с разширена кардиомиопатия: а - двуизмерна ехокардиография, изразена дилатация на всички камери на сърцето; b- M-EchoCG-хипокинеза на IVS и LVSD, разширени кухини на RV и LV, увеличаване на разстоянието от предното платно на MV (пик Е) до септума, характерно движение на платната на MV.
В допълнение към дилатацията на кухините, намаления контрактилитет на миокарда, включително спад във фракцията на изтласкване, DCM се характеризира с образуването на кръвни съсиреци в разширените кухини с чести тромбоемболични усложнения.
Поради намаляване на контрактилитета на миокарда на лявата камера, LVDP се увеличава, което се проявява при ехокардиография чрез характерното движение на митралните платна. Първият тип (фиг. 20, а) се характеризира с висока скорост на отваряне и затваряне на листовете (тесни върхове Е и А), ниска точка F. Тази форма се описва като "диамантено" движение на митралните листове , което се счита за характерно за аневризма на лявата камера на фона на коронарна артериална болест (J. Burgess et al., 1973) (фиг. 21, а).
Вторият тип, напротив, се характеризира с намаляване на скоростта на ранно диастолично затваряне на предния лист на митралната клапа, разширяване на двата пика с деформация на пресистоличния поради увеличаване на периода на AS и появата на един вид „стъпка“ в този сегмент (фиг. 21, b - посочено със стрелка).

Митралните клапи са добре разположени на фона на разширените кухини на левите части на сърцето и се движат в антифаза ("рибен фаринкс" според H. Feigenbaum, 1976).
Често е трудно да се разграничи DCM от дилатацията на сърдечните кухини при други заболявания.
В по-късните етапи на циркулаторна недостатъчност, причинена от исхемична болест на сърцето, може да се наблюдава и дилатация не само на левите, но и на десните части на сърцето. Въпреки това, при ИБС преобладава хипертрофията на лявата камера и дебелината на стените й обикновено е по-голяма от нормалната. При DCM, като правило, се наблюдава дифузно увреждане на всички камери на сърцето, въпреки че има случаи с преобладаващо увреждане на една от вентрикулите. Дебелината на стените на лявата камера при DCM обикновено не надвишава нормата. Дори ако има лека хипертрофия на стените (не повече от 1,2 см), тогава визуално миокардът все още изглежда „изтънен“ на фона на изразена дилатация на кухините. IHD се характеризира с "мозаечен модел" на увреждане на миокарда: засегнатите хипокинетични зони са в съседство с непокътнати, в които се наблюдава компенсаторна хиперкинеза. При DCM дифузният процес причинява пълна хипокинетичност на миокарда. Степента на хипокинеза в различни области може да бъде различна поради различната степен на тяхното увреждане, но хиперкинетичните зони в DCM никога не се откриват.
Ехокардиографска картина на дилатация на сърдечните кухини, подобна на DCM, може да се наблюдава при тежък миокардит, както и при алкохолно сърдечно заболяване. За поставяне на диагнозата в тези случаи е необходимо да се съпоставят ехокардиографските данни с клиничната картина на заболяването и данни от други изследвания.
Библиография
1. Дворяковски И.В., Чурсин В.И., Сафонов В.В. Ултразвукова диагностика в педиатрията. - Л.: Медицина, 1987. -160 с.2. Зарецки В.В., Бобков В.В., Олбинская Л.И. Клинична ехокардиография. - М.: Медицина, 1979. - 247 стр.
3. Инструментални методи за изследване на сърдечно-съдовата система (Наръчник) / Ed. Т.С. Виноградова. - М.: Медицина, 1986. - 416 с.
4. Интерпретация на двуизмерна ехокардиограма / Yu.T. Малая, И.И. Яблучански, Ю.Г. Горб и др. - Харков: Вища школа, 1989. 223 с.
5. Клинична ултразвукова диагностика: Ръководство за лекари: Т.И./ Н.М. Мухарлямов, Ю.Н. Беленков, О.Ю. Лтысов и др.; редактиран от Н.М. Мухарлямова. - М.: Медицина, 1987. - 328 стр.
6. Маколкин В.И. Придобити сърдечни дефекти. - М.: Медицина, 1986. - 256 с.
7. Михайлов С.С. Клинична анатомия на сърцето. - М.: Медицина, 1987. - 288 стр.
8. Моисеев В.С., Сумароков А.В., Стяжкин В.Ю. кардиомиопатия. - М.: Медипина, 1993. - 176 стр.
9. Мухарлямов Н.М. кардиомиопатии. - М.: Медицина, 1990. - 288 стр.
10. Соловьов Г.М. и др.. Сърдечна хирургия в хокардиографските изследвания. - М.: Медицина, 1990. - 240 с.
11. Feigenbauii) H. Ехогардиография. - Филаделфия: Lea and Febiger, 1976.-495p.
РЕОГРАФИЯ
реография -безкръвен метод за изследване на кръвообращението, основан на графично записване на промените в електрическото съпротивление на живите тъкани по време на преминаването на електрически ток през тях. Увеличаването на кръвоснабдяването на съдовете по време на систола води до намаляване на електрическото съпротивление на изследваните части на тялото.
Реографията отразява промяната в кръвоснабдяването на изследваната област на тялото (орган) по време на сърдечния цикъл и скоростта на движение на кръвта в съдовете.
Артериално налягане -интегрален показател, който отразява резултата от взаимодействието на много фактори, най-важните от които са систоличният кръвен обем и общото съпротивление на кръвния поток на резистивните съдове. Промените в минутния кръвен обем (MVR) участват в поддържането на известно постоянство на средното налягане в артериалната система, което се определя от връзката между стойностите на MVR и артериалното периферно съдово съпротивление. Като се има предвид координацията между потока и съпротивлението, средното налягане е вид физиологична константа.
Основните параметри на общата хемодинамика включват ударен и минутен кръвен обем, средно системно артериално налягане, общо периферно съдово съпротивление, артериално и венозно налягане.
Средно хемодинамично налягане в mmHg.
Правилните стойности на Rdr. зависи от възрастта и пола.
При оценката на функционалното състояние на кръвоносната система са важни параметрите на централната хемодинамика: ударен (систолен) обем и сърдечен дебит (минутен кръвен обем). Ударен обем -количеството кръв, което се изхвърля от сърцето при всяка контракция (нормата е между 50-75 ml), сърдечен дебит(минутен кръвен обем) - количеството кръв, изхвърлено от сърцето в рамките на 1 минута (нормалният IOC е 3,5-8 литра кръв). Големината на IOC зависи от пола, възрастта, промените в температурата на околната среда и други фактори.
Един от неинвазивните методи за изследване на централните хемодинамични параметри е методът на тетраполярната торакална реография, който се счита за най-удобен за практическо използване в клиниката.
Основните му предимства, заедно с висока надеждност - обща грешка от не повече от 15%, включват лекота на регистрация и изчисляване на основните показатели, възможността за многократни повторни изследвания, общата консумация на време не надвишава 15 минути. Индикаторите на централната хемодинамика, определени чрез тетраполярна торакална реография, и хемодинамичните показатели, определени чрез инвазивни техники (метод на Фик, метод на разреждане на багрилото, метод на термично разреждане), корелират силно помежду си.
Определяне на ударния обем на кръвта (SV) с помощта на трансторакална тетраполярна реография според Kubichek и Yu.T. Pushkar
реография -безкръвен метод за изследване на кръвообращението, който регистрира електрическото съпротивление (импеданс или неговия активен компонент) на живите тъкани, което се променя с колебания в кръвоснабдяването по време на сърдечния цикъл в момента, в който през тях преминава променлив ток. Методът на импедансната кардиография или тетраполярната торакална реография стана широко използван в чужбина за определяне на хемодинамиката на лявата камера на сърцето.
Kubizek (1966) записва стойността на импеданса на тялото, използвайки принципа на четири електродни измервания. В този случай два пръстеновидни електрода бяха поставени на шията и два на гърдите, на нивото на мечовидния израстък. За прилагане на метода са необходими: реоплетизмограф RPG 2-02, записващо устройство с ширина на запис 40-60 mm. По-добре е да записвате обемна реография и нейното първо производно успоредно със запис на ЕКГ (II стандартно отвеждане) и PCG на аускултаторния канал.
Методика
Калибрирайте скалата на записа. Устройството осигурява две стойности на калибровъчния сигнал за основната реограма: 0,1 и 0,5 см. Амплитудата на калибровъчния сигнал е съответно 1 и 5 см/сек. Изборът на мащаба на запис и големината на калибровъчния сигнал зависи от амплитудата на диференцираната реограма.
Диаграма на приложение на електрода:

Междуелектродното състояние L се измерва с измервателна лента между средината на потенциални електроди № 2 и № 3 по предната повърхност на гръдния кош.
Циферблатният индикатор на предния панел на устройството непрекъснато показва стойността на базовия импеданс (Z). При свободно дишане на пациента записваме 10-20 комплекса.
Амплитудата на диференцираната реограма (Ad) във всеки от комплексите се определя като разстоянието (в омове за 1 секунда) от нулевата линия до върха на диференцираната крива.
Средното време на изтласкване (Ti) се определя в същите комплекси като разстоянието между началото на бързото издигане на диференцираната крива до долната точка на инцизурата или от точката, съответстваща на 15% от височината, до долната точка на инцизурата. Понякога началото на този период може да се определи от началото на стъпка на кривата, което съответства на края на изометричната фаза на свиване. Когато инцизурата е слабо изразена, краят на периода на изтласкване може да се определи от началото на втория тон на FCG с добавяне на постоянно време на забавяне на кривата на диференцираната реограма с 15-20
Измерените стойности на L, Z, Ad и Ti се прехвърлят във формулата за определяне на CV:

SV - ударен обем (ml),
K - коефициент в зависимост от местоположението на електродите, от вида на използваното устройство (за тази техника
К=0,9);
G - кръвно съпротивление (ом/см) N=150;
L - разстояние между електродите (cm);
Z - междуелектродно съпротивление;
Ad - амплитуда на диференцираната реограма
Tu - време на експулсиране (сек).


Индекс на напрежение - време:
TT1=SADHSSSTp.
Методът тетраполярна торакална реография се използва широко за определяне на вида на централната хемодинамика при пациенти с хипертония. Разпределението обикновено се извършва според сърдечния индекс (CI). По този начин пациентите със сърдечен индекс (CI) над M + 15% от стойността му при здрави индивиди принадлежат към хиперкинетичния тип хемодинамика, съответно с CI по-малък от M - 15% от стойността му при здрави индивиди, пациентите са включени в групата с хипокинетичен тип. При стойност на SI от М-15% до М+15%, състоянието на кръвообращението се счита за еукинетично.
Вече е общоприето, че хипертонията е хемодинамично хетерогенна и изисква диференциран подход на лечение в зависимост от типа на кръвообращението.
ЛИТЕРАТУРА
1. Касирски I.A. Наръчник по функционална диагностика. - М.: Медицина, 1970.
2. Пушкар Ю.Т., Болипов В.М., Елизарова Н.А. и др.. Определяне на сърдечния дебит по метода на тетраполярната торакална реография и неговите метрологични възможности // Кардиология. - 1977. - № 7. - стр.85-90.
3. Харисън Т.Р. Вътрешни заболявания. - М .: Медицина, том 7, 1993.
ФОНОКАРДИОГРАФИЯ
Фонокардиографията (ФКГ) е метод за графично записване на сърдечни тонове и шумове и тяхната диагностична интерпретация. FCG значително допълва аускултацията и въвежда много фундаментално нови неща в изследването на сърдечните тонове. Тя ви позволява обективно да оцените интензивността и продължителността на сърдечните звуци и шумове. Въпреки това е възможно правилно тълкуване във връзка с клиничната картина на заболяването. Чувствителността на човешкото ухо е по-значима от тази на PKG сензора. Използването на канали с различни честотни характеристики дава възможност за селективно регистриране на сърдечни звуци и определяне на трети и четвърти тонове, които не се чуват по време на аускултация. Определянето на формата на шума позволява да се установи генезисът му и да се реши въпросът за проводимия му характер в различни точки на сърцето. Едновременната синхронна регистрация на PCG и ЕКГ разкрива редица важни модели във връзката на сърдечните тонове с ЕКГ.
Фонокардиографска техника на изследване
Записът на FCG се извършва с помощта на фонокардиограф, състоящ се от микрофон, усилвател, система от честотни филтри и записващо устройство. Микрофон, разположен в различни точки на сърдечната област, възприема звуковите вибрации и ги преобразува в електрически. Последните се усилват и предават на система от честотни филтри, които избират една или друга група честоти от всички сърдечни тонове и след това ги предават на различни канали за запис, което позволява селективен запис на ниски, средни и високи честоти.
Стаята, в която се записва FCG, трябва да бъде изолирана от шум. Обикновено FCG се записва след 5-минутна почивка на субекта в легнало положение. Предварителната аускултация и клиничните данни са определящи при избора на основни и допълнителни точки за запис, специални техники (запис в странично положение, стоеж, след физическа активност и др.). Обикновено FCG се записва при задържане на дъха по време на издишване и, ако е необходимо, на височината на вдъхновение и по време на дишане. Когато използвате въздушни микрофони, е необходима абсолютна тишина за запис. Сензори за вибрации - откриват и записват вибрации на гръдния кош, по-малко чувствителни, но по-удобни в практическата работа.
В момента двете най-разпространени системи за честотна характеристика са Maass-Weber и Mannheimer. Системата Maass-Weber се използва в домашни фонокардиографи, немски и австрийски. Системата на Манхаймер се използва в шведските устройства
"Мингограф".
Честотни характеристики по Maass-Weber:
Най-голямо практическо значение има каналът с аукултивативна характеристика. FCG, записан на този канал, се сравнява подробно с аускултаторните данни.
На канали с нискочестотна характеристика се записват III и IV тонове; I и II тонове са ясно видими в случаите, когато са затъмнени от шум в аускултаторния канал.
Високочестотният шум се записва добре във високочестотния канал. За практическа работа е добре да се използват аускултация, нискочестотни и високочестотни характеристики.
FCG трябва да има следните специални обозначения (в допълнение към фамилията на субекта, дата и т.н.): ЕКГ отвеждане (обикновено стандарт II), честотна характеристика на канали и точки на запис. Всички допълнителни техники също са отбелязани: запис в позиция на лявата страна, след физическа активност, по време на дишане и др.
Нормална фонокардиограма се състои от трептения на I, II и често III и IV сърдечни тонове. Систолната и диастолната пауза на аускултаторния канал съответства на права линия без флуктуации, наречена изоакустична.
Схема на нормална FCG. Q-I тон. а - начален, мускулен компонент на първия тон;
B - централен, клапанен компонент на тон I;
B - финален компонент на I тон;
А - аортен компонент на II тон;
P - белодробен (pulmonalis) компонент на тон II

При запис на FCG синхронно с електрокардиограма, колебанията на първия тон се определят на нивото на вълната S на електрокардиограмата, а вторият тон - в края на вълната Т.
Нормалният първи звук в областта на сърдечния връх и в проекцията на митралната клапа се състои от три основни групи трептения. Първоначалните нискочестотни трептения с малка амплитуда са мускулният компонент на първия тон, причинени от свиване на камерните мускули. Централната част на първия тон, или както се нарича - основният сегмент - по-чести трептения, голяма амплитуда, се причиняват от затварянето на митралната и трикуспидалната клапа. Крайната част на първия тон е колебание с малка амплитуда, свързано с отварянето на клапите на аортата и белодробната артерия и вибрациите на стените на големите съдове. Максималната амплитуда на първия тон се определя от централната му част. На върха на сърцето е IVa "2 пъти по-голяма от амплитудата на II тон.
Началото на централната част на първия тон е 0,04-0,06 секунди от началото на вълната Q на синхронно записана ЕКГ. Този интервал се нарича интервал на Q-I тонове, период на трансформация или трансформация. То съответства на времето между началото на камерното възбуждане и затварянето на митралната клапа. Колкото по-голямо е налягането в лявото предсърдие, толкова по-силен е Q-I звукът. Q-I тонът не може да бъде абсолютен признак на митрална стеноза; може да е признак на миокарден инфаркт.
Вторият тон в основата на сърцето е 2 пъти или повече по-силен от първия тон. В неговия състав често се вижда първата група трептения, голяма по амплитуда, съответстваща на затварянето на аортните клапи, аортният компонент на втория тон. Втората група трептения, 1,5-2 пъти по-малка по амплитуда, съответства на затварянето на белодробните клапи - белодробния компонент на втория тон. Интервалът между аортния и белодробния компонент е 0,02-0,04 секунди. Причинява се от физиологично забавяне на края на дяснокамерната систола.
Нормален III тон често се среща при млади хора под 30 години, астеници и спортисти. Това е слаб и нискочестотен звук и затова се чува по-рядко, отколкото се записва. Третият тон е добре записан на нискочестотния канал под формата на 2-3 редки трептения с малка амплитуда, следващи 0,12-0,18 секунди след втория тон. Произходът на III тон се свързва с мускулни вибрации във фазата на бързо пълнене на лявата камера (шум III на лявата камера) и дясната камера (звук III на дясна камера).
Нормален IV тон, предсърдният тон се открива по-рядко от III тон при същата популация. Това също е слаб, нискочестотен звук, който обикновено не се чува по време на аускултация. Определя се на нискочестотен канал под формата на 1-2 редки трептения с ниска амплитуда, разположени в края на P, синхронно записана ЕКГ. IV тон се причинява от предсърдна контракция. Тотален галоп - чува се 4-тактов ритъм (има 3-ти и 4-ти тон), наблюдава се при тахикардия или брадикардия.
Препоръчително е да започнете анализа на FCG с описание на тоновете и времевите интервали, свързани с тях. След това се описват шумовете. Всички допълнителни техники и тяхното въздействие върху тонове и шумове са в края на анализа. Заключението може да бъде точно, диференциално диагностично или спекулативно.
Патологични промени във фонокардиограмата.
Патология на тоновете.
Отслабване на първия тон -намаляването на неговата амплитуда има независимо значение в областта на митралната и трикуспидалната клапа. Основно се определя в сравнение с амплитудата на втория тон. Отслабването на първия тон се основава на следните причини: разрушаване на атриовентрикуларните клапи, главно на митралната клапа, ограничаване на подвижността на клапата, калцификация, намалена контрактилна функция на миокарда, с миокардит, затлъстяване, микседем, недостатъчност на митралната клапа.
Укрепване на първия тонпротича с фиброза на атриовентрикуларните клапи при запазване на тяхната подвижност, с бързо повишаване на интравентрикуларното налягане. При скъсяване на интервала P-Q I тонът се повишава, а при удължаване на интервала намалява. Наблюдава се при тахикардия (хипертиреоидизъм, анемия) и често при стеноза на митралната клапа. При пълна атриовентрикуларна блокада се наблюдава най-голямата амплитуда на първия тон (тон "оръдие" според N.D. Strazhenko), когато P вълната е в непосредствена близост до QRS комплекса.
Разделяне на първи тондо 0,03-0,04 секунди с увеличение на двата компонента възниква при митрално-трикуспидна стеноза поради едновременно затваряне на митралната и трикуспидалната клапа. Среща се и при блокада на бедрата в резултат на асинхронизъм в камерната контракция.
Отслабване на втория тонима самостоятелно значение в аортата, където се причинява от разрушаване на аортните клапи или рязко ограничаване на тяхната подвижност. Намаляването на налягането в аортата и белодробната артерия също води до отслабване на втория тон.
Укрепване на 2-ри тонвърху аортата или белодробната артерия е свързано с повишаване на кръвното налягане в тези съдове, уплътняване на клапната строма (хипертония, симптоматична хипертония, хипертония на белодробната циркулация, атеросклеротични промени).
Разделяне на втори тонхарактеризиращ се със стабилно забавяне на белодробния компонент, независимо от фазите на дишане - „фиксирано“ разделяне на втория тон според терминологията на чуждестранни автори. Това се случва, когато фазата на изтласкване на кръвта от дясната камера се удължи, което води до по-късно затваряне на белодробните клапи. Това се случва, когато има пречка за изтичане на кръв от дясната камера - стеноза на белодробната артерия, когато дясното сърце е препълнено с кръв. Белодробният компонент на тон II се увеличава, става равен на аортния и дори го надвишава с повишено кръвоснабдяване на белодробната циркулация и намалява или напълно изчезва с ниско кръвоснабдяване на белодробната циркулация. Патологично разцепване на втория тон се наблюдава и при блокада на десния пакетен клон. Развитието на тежка белодробна хипертония с промени в съдовете на белодробната циркулация води до скъсяване на фазата на изхвърляне на кръвта от дясната камера, до по-ранно затваряне на белодробните клапи и следователно до намаляване на степента на разцепване на втория звук. След това големият компонент се слива с аортния, в резултат на което се определя голям, неразделен II тон, максимално изразен в областта на белодробната артерия, който се определя при аускултация като рязко подчертан. Този II тон е признак на тежка белодробна хипертония.
Разделянето на втория звук със забавяне на аортния компонент е рядко и се нарича "парадоксално". Причинява се от рязко забавяне на фазата на изтласкване на кръвта от лявата камера със стеноза на аортния отвор или субкласална стеноза, както и с блокада на левия клон на пакета.
Патологичен III тон -голяма амплитуда, фиксирана върху аускултационния канал и ясно чуваема по време на аускултация, свързана с повишен диастолен кръвен поток към вентрикулите или с рязко отслабване на миокардния тон (миокарден инфаркт). Появата на патологичен III тон предизвиква тричастен ритъм - протодиастоличен галоп.
Патологичен IV тонсъщо се характеризира с увеличаване на амплитудата и фиксация върху аускултаторния канал. Най-често се случва, когато дясното предсърдие е претоварено с вродени сърдечни дефекти. Появата на патологичен предсърден тон причинява пресистолната форма на ритъма на галоп.
За характеризиране на тоновете се използва нискочестотен PCG запис.
Понякога щракване или късно систолно щракване се записва на FCG по време на систола. По-добре се чува по време на издишване на върха и в точката на Боткин. Щракнете - върху FCG, тясна група трептения, записани на средночестотния или високочестотен канал на FCG, в началото или края на систолата и свързани с пролапса на митралната клапа.
В диастола се записва екстратон - щракване на отвора на митралната клапа (отворено snep "O.S.") се появява при митрална стеноза. OS - състои се от 2-5 трептения, с продължителност 0,02-0,05", задължително видими по високочестотния канал, на разстояние 0,03-0,11" от началото на втория тон. Колкото по-високо е налягането в лявото предсърдие, толкова по-късо е разстоянието на втория звук - 08.
При стеноза на 3-листовата клапа звукът от отварянето на трикуспидалната клапа е аналогичен на щракането на отварянето на митралната клапа. Кратко и рядко, най-добре се чува отдясно и отляво на мечовидния процес, в четвъртото междуребрие вляво от гръдната кост. По-добре се чува при издишване и се намира на разстояние 0,06" - 0,08" от втория тон.
За анализ на модела на шума се използват средно- и високочестотни канали.
Характеристика на шума:
1. връзка с фазите на сърдечния цикъл (систолна и диастолна);
2. продължителност и форма на шума;
3. времева връзка между шум и тонове;
4. честотна характеристика
5. по продължителност и временни отношения. I. Систолично:а) протосистоличен;
Б) мезосистолна;
Б) късна систолна;
Г) холо или пансистолично.


Схема на промените в тоновете и шумовете при придобити сърдечни пороци.
OS m - тон на отваряне на митралната клапа;
OS t - тон на отваряне на трикуенидалната клапа;
I m - митрален компонент на първия тон;
I t - трикуспидален компонент на първия тон;
1 - недостатъчност на митралната клапа;
2 - митрална стеноза;
3 - митрална стеноза и недостатъчност на митралната клапа;
4 - недостатъчност на аортната клапа;
5 - стеноза на устието на аортата;
6 - стеноза на устието на аортата и недостатъчност на аортната клапа;
7 - недостатъчност на трикуспидалната клапа;
8 - трикуспидна стеноза;
9 - трикуспидна стеноза и недостатъчност на трикуспидалната клапа.

Функционалните систолни шумове са с ниска амплитуда, ниска честота, отделени от първия звук с 0,05", с продължителност по-малка от 0,5" систола, обикновено с нарастващ характер или с форма на диамант. За диференциална диагноза се използва физическа активност, маневра на Valsalva, взема се предвид проводимостта, тест с амил нитрит е повишаване на функционалния шум.
ЛИТЕРАТУРА
Касирски И.А. Наръчник по функционална диагностика. - М.: Медицина, 1970. Харисън Т.Р. Вътрешни заболявания. - М.: Медицина,
Аортната недостатъчност е патологична промяна във функционирането на сърцето, характеризираща се с незатваряне на клапните платна. Това води до обратен кръвен поток от аортата към лявата камера. Патологията има сериозни последствия.
Ако не се лекувате навреме, тогава всичко се усложнява. Органите не получават необходимото количество кислород. Това кара сърцето да бие по-бързо, за да компенсира недостига. Ако не се намесите, пациентът е обречен. След известно време сърцето се увеличава, след това се появява подуване и поради скокове на налягането вътре в органа клапата на лявото предсърдие може да се провали. Важно е навреме да се консултирате с терапевт, кардиолог или ревматолог.
Аортната недостатъчност се разделя на 3 степени. Те се различават по дивергенцията на клапите на клапаните. На пръв поглед изглежда просто. Това:
- Синуси на Валсалва - те се намират зад аортните синуси, точно зад клапите, които често се наричат полулунни синуси. От това място започват коронарните артерии.
- Фиброзният пръстен е много издръжлив и ясно разделя началото на аортата и лявото предсърдие.
- Има три полулунни клапи, които продължават ендокардния слой на сърцето.
Вратите са подредени в кръгова линия. Когато клапата се затвори при здрав човек, няма напълно празнина между клапите. Степента и тежестта на недостатъчност на аортната клапа зависи от размера на конвергентната празнина.
Първа степен
Първата степен се характеризира с леки симптоми. Несъответствието между клапаните е не повече от 5 мм. Усещането не се различава от нормалното състояние.
Недостатъчност на аортната клапа от 1-ва степен се проявява с леки симптоми. При регургитация обемът на кръвта е не повече от 15%. Компенсацията възниква поради повишени импулси на лявата камера.
 Пациентите може дори да не забележат патологични прояви. Когато заболяването е в стадий на компенсация, терапията може да не се провежда, превантивните действия са ограничени. На пациентите се предписва наблюдение от кардиолог, както и редовни ултразвукови проверки.
Пациентите може дори да не забележат патологични прояви. Когато заболяването е в стадий на компенсация, терапията може да не се провежда, превантивните действия са ограничени. На пациентите се предписва наблюдение от кардиолог, както и редовни ултразвукови проверки.
Втора специалност
Недостатъчността на аортната клапа, която принадлежи към 2-ра степен, има симптоми с по-изразена проява, докато разминаването на клапите е 5-10 mm. Ако този процес се случи при дете, тогава признаците са едва доловими.
Ако при възникване на аортна недостатъчност обемът на връщащата се кръв е 15-30%, тогава патологията се класифицира като заболяване от втора степен. Симптомите не са тежки, но може да се появи задух и учестен пулс.
За компенсиране на дефекта се използват мускулите и клапата на лявото предсърдие. В повечето случаи пациентите се оплакват от задух при леко натоварване, повишена умора, силен сърдечен ритъм и болка.
По време на прегледи с помощта на модерно оборудване се открива повишен сърдечен ритъм, апикалният импулс се движи леко надолу и границите на сърдечната тъпота се разширяват (наляво с 10-20 mm). При рентгеново изследване се вижда увеличение на лявото предсърдие надолу.
С помощта на аускултация можете ясно да чуете шумове по гръдната кост от лявата страна - това са признаци на аортен диастоличен шум. Също така, при втора степен на недостатъчност се появява систоличен шум. Що се отнася до пулса, той е увеличен и изразен.
Трета степен
Третата степен на недостатъчност, наричана още тежка, е с разминаване над 10 мм. Пациентите се нуждаят от сериозно лечение. По-често се предписва операция, последвана от лекарствена терапия.
Когато патологията е на етап 3, аортата губи повече от 50% от кръвта. За да компенсира загубата, сърдечният орган увеличава ритъма си.
По принцип пациентите често се оплакват от:
- задух в покой или при минимално усилие;
- болка в областта на сърцето;
- повишена умора;
- постоянна слабост;
- тахикардия.
Изследванията показват силно увеличение на размера на границите на сърдечната тъпота надолу и вляво. Изместването също се случва в правилната посока. Що се отнася до апикалния импулс, той е усилен (разпръснат).
При пациенти с трета степен на недостатъчност епигастричният регион пулсира. Това показва, че патологията е засегнала десните камери на сърцето.
По време на изследването се появява изразен систолен, диастоличен и Флинтов шум. Те се чуват в областта на второто междуребрие от дясната страна. Те имат различен характер.
Важно е да потърсите медицинска помощ от терапевти и кардиолози при първите, дори незначителни симптоми.
Симптоми, признаци и причини
 Когато започне да се развива недостатъчност на аортната клапа, симптомите не се появяват веднага. Този период се характеризира с липса на сериозни оплаквания. Натоварването се компенсира от левокамерната клапа - тя е в състояние да устои на обратния поток за дълго време, но след това се разтяга и леко се деформира. Още по това време се появяват болка, замаяност и ускорен пулс.
Когато започне да се развива недостатъчност на аортната клапа, симптомите не се появяват веднага. Този период се характеризира с липса на сериозни оплаквания. Натоварването се компенсира от левокамерната клапа - тя е в състояние да устои на обратния поток за дълго време, но след това се разтяга и леко се деформира. Още по това време се появяват болка, замаяност и ускорен пулс.
Първите симптоми на дефицит:
- има известно усещане за пулсация на вените на шията;
- силни тремори в сърдечната област;
- повишена честота на свиване на сърдечния мускул (минимизиране на обратния кръвен поток);
- притискаща и стискаща болка в областта на гръдния кош (със силен обратен кръвен поток);
- появата на замаяност, честа загуба на съзнание (възниква при лошо снабдяване на мозъка с кислород);
- появата на обща слабост и намалена физическа активност.
По време на хронично заболяване се появяват следните симптоми:
- болка в сърдечната област дори в спокойно състояние, без стрес;
- по време на тренировка умората се появява доста бързо;
- постоянно звънене в ушите и усещане за силно пулсиране във вените;
- появата на припадък по време на внезапна промяна в позицията на тялото;
- силно главоболие в предната област;
- пулсация на артериите, видима с просто око.
Когато патологията е в декомпенсаторна степен, метаболизмът в белите дробове е нарушен (често се наблюдава от появата на астма).
Аортната недостатъчност е придружена от силно замаяност, припадък, както и болка в гръдната кухина или горните й части, чести задух и неправилен сърдечен ритъм.
Причини за заболяването:
- вроден дефект на аортната клапа.
- усложнения след ревматична треска.
- ендокардит (наличие на бактериална инфекция във вътрешността на сърцето).
- промени с възрастта - това се обяснява с износването на аортната клапа.
- увеличаване на размера на аортата - възниква патологичен процес с хипертония в аортата.
- втвърдяване на артериите (като усложнение на атеросклерозата).
- аортна дисекация, когато вътрешните слоеве на главната артерия се отделят от средните слоеве.
- нарушена функционалност на аортната клапа след нейната подмяна (протезиране).

По-рядко срещаните причини включват:
- наранявания на аортната клапа;
- автоимунни заболявания;
- последствия от сифилис;
- анкилозиращ спондилит;
- прояви на дифузен тип заболявания, свързани със съединителната тъкан;
- усложнения след използване на лъчева терапия.
Важно е да се консултирате с лекар при първите прояви.
Характеристики на заболяването при деца
Много деца дълго време не забелязват проблеми и не се оплакват от заболяване. През повечето време се справят добре, но това не трае дълго. Много от тях все още могат да се занимават със спортни тренировки. Но първото нещо, което ги измъчва, е задухът и повишеният пулс. Ако се появят тези симптоми, важно е незабавно да се свържете с специалист.

Първоначално се забелязват неприятни усещания при умерени натоварвания. В бъдеще недостатъчността на аортната клапа се проявява дори в спокойно състояние. Притеснява се от задух, силна пулсация на артериите, разположени на шията. Лечението трябва да бъде качествено и навременно.
Симптомите на заболяването могат да се появят като шумове в областта на най-голямата артерия. Що се отнася до физическото развитие, при децата то не се променя с недостатъчност, но има забележима бледност на кожата на лицето.
При изследване на ехокардиограмата недостатъчността на аортната клапа се изразява като умерено увеличение на лумена на устието на артерията. Има и шумове в областта на лявата страна на гръдния кош, което показва прогресирането на несъответствието между лобовете на полулунните клапи (повече от 10 mm). Силните сътресения се обясняват с повишената работа на лявата камера и предсърдието в режим на компенсация.
Диагностични методи
За да оцените правилно промените във функционалността на сърцето и неговите системи, трябва да се подложите на висококачествена диагностика:
- Доплерография;
- Рентген (ефективно открива патологични промени в клапите и сърдечната тъкан);
- ехокардиография;
- фонокардиография (определя шумове в сърцето и аортата);
 По време на проверката специалистите обръщат внимание на:
По време на проверката специалистите обръщат внимание на:
- тен (ако е блед, това означава недостатъчно кръвоснабдяване на малките периферни съдове);
- ритмично разширяване на зениците или тяхното стесняване;
- състояние на езика. Пулсациите променят формата си (забелязват се при преглед);
- треперене на главата (неволно), което се случва в ритъм със сърцето (това се причинява от силни удари в каротидните артерии);
- видима пулсация на цервикалните съдове;
- сърдечни удари и силата им при палпация.
Пулсът е нестабилен, има понижения и увеличения. С помощта на аускултация на сърдечния орган и неговите съдове шумовете и други признаци могат да бъдат идентифицирани по-бързо и точно.
Лечение
В самото начало аортната недостатъчност може да не изисква специално лечение (първа степен), приложими са само методи за превенция. По-късно се предписва терапевтично или сърдечно лечение. Пациентите трябва да следват препоръките на специалистите относно начина, по който организират своята жизнена дейност.
Важно е да ограничите физическата активност, да спрете да пушите и да пиете алкохол и системно да се изследвате с ултразвук или ЕКГ.
При лечение на заболяването с лекарства лекарите предписват:

Ако заболяването е в последния стадий, тогава само хирургическата интервенция ще помогне.
Случаи, когато пациентът се нуждае от спешна консултация с хирург:
- когато здравословното състояние е рязко влошено и обратното изтласкване към лявата камера е 25%;
- в случай на нарушения във функционирането на лявата камера;
- при връщане на 50% от обема на кръвта;
- рязко увеличаване на размера на вентрикула (повече от 5-6 cm).
Днес има два вида операции:
- Хирургическа интервенция, свързана с имплантиране. Извършва се, когато обратният поток на аортната клапа е повече от 60% (заслужава да се отбележи, че днес биологичните протези почти не се използват).
- Операция под формата на интрааортна балонна контрапулсация. Прави се при лека деформация на клапните платна (при 30% изтласкване на кръв).
Аортна недостатъчност може да не се появи, ако се предприемат своевременни превантивни действия срещу ревматични, сифилисни и атеросклеротични патологии.
Именно хирургическата помощ помага да се отървете от въпросните проблеми. Навременността и качеството на предприетите мерки могат значително да увеличат шанса човек да се върне към нормалния живот.
Може също да се интересувате от:
 Признаци на коронарна болест на сърцето при мъжете: диагностични методи
Признаци на коронарна болест на сърцето при мъжете: диагностични методи  Задух при сърдечна недостатъчност и лечението му с народни средства
Задух при сърдечна недостатъчност и лечението му с народни средства
22162 0
Обикновено AC се състои от три полумесеца. При 0,5% от популацията се открива вродена бикуспидална клапа, която е предразположена към дегенеративни промени с развитие на комбинирано аортно заболяване под формата на регургитация и стеноза (фиг. 1). В допълнение, тези хора имат повишен риск от дисекация на аортата. Бикуспидалната клапа може да бъде диагностицирана по време на рутинна ехокардиограма. При пациенти в напреднала възраст, както и при дългосрочна артериална хипертония, фокалните склеротични промени в AV често се появяват без значителна обструкция. Минимална аортна регургитация също е често срещана, особено в напреднала възраст.
Ориз. 1. Типичен изглед на вродена бикуспидална аортна клапа (парастернално напречно сечение). Стрелката показва кръглата форма на отвора на клапана
Аортната стеноза е най-честото тежко клапно сърдечно заболяване в европейската популация и е индикация за хирургично лечение. Заболяването започва с фокална склероза, която, разпространявайки се, води до силно удебеляване, калцификация и неподвижност на аортните полулунни издатини. Тези промени се разпознават добре чрез ехокардиография. Наличието дори на лека аортна стеноза, при която се отбелязва само леко ускоряване на кръвния поток (максимална скорост ‹2,5 m/s), води до ясно влошаване на сърдечно-съдовата прогноза. Тежката аортна стеноза (площ на аортния отвор <1,0 cm2 или площен индекс <0,6 cm2) изисква внимателна оценка на клиничните симптоми или признаци на влошаване на функцията на LV, чиято поява става индикация за протезиране на аортна клапа. Най-важните EchoCG показатели, характеризиращи тежестта на аортната стеноза, са средните и максималните градиенти на аортната клапа, както и площта на аортния отвор, която обикновено се изчислява с помощта на уравнението за непрекъснатост на кръвния поток:
SАО = SLVOT × VTILVOT / VTI,
където SAO е площта на аортния отвор; SLVOT е площта на напречното сечение на изходящия тракт на LV, изчислена чрез неговия диаметър D, като π × D2/4; VTILVOT - времеинтеграл на линейната скорост в изходния тракт на ЛК (изчислен в импулсен доплеров режим); VTI е времевият интеграл на линейната скорост на кръвния поток през AV (изчислен в режим на Доплер с постоянна вълна; Фиг. 2).
Ориз. 2. А - принципът на уравнението за непрекъснатост на потока. От закона за запазване на масата следва, че произведението на площта на напречното сечение и средната скорост на потока или интеграла на неговата скорост (v) е постоянна за всяка секция на тръбата, което се отразява в уравнението на кръвния поток непрекъснатост в горния ляв ъгъл на фигурата. Площта на аортния отвор се изчислява чрез решаване на уравнението за CSA2.
B - пример за използване на уравнението за непрекъснатост на кръвния поток при тежка аортна стеноза.
I) Аортна стеноза (стрелка) в парастернален надлъжен разрез; забележете концентрична LV хипертрофия.
II) Увеличено изображение на областта на АС с измерване на диаметъра на изходящия тракт на ЛК (D) на разстояние 2 cm от анулуса на АС.
III) Запис на кръвотока в изходния тракт на ЛК в импулсен доплер режим с изчисляване на интеграла на скоростта във времето (VTILVOT).
IV) Записване на кръвния поток през AV в режим на непрекъснат вълнов доплер с изчисляване на интеграла на скоростта и времето (VTIAS). От уравнението за непрекъснатост на кръвния поток площта на аортния отвор (A) се изчислява по формулата: A = π × (D2/4) × VTILVOT / VTIAS, което е 0,6 cm2 и съответства на тежка стеноза.
Понякога, особено при трансезофагеална ехокардиография, площта на стеснения аортен отвор може да се определи директно чрез планиметричен метод. Трябва да се помни, че площта на отвора на аортата не зависи от ударния обем, следователно, в случай на нарушена функция на LV, тя остава единственият надежден показател за оценка на тежестта на аортната стеноза.
Понякога, в случаи на тежка ЛК дисфункция и съмнение за тежка аортна стеноза, стрес ехокардиографията с добутамин помага за изясняване на клапната функция и прогнозата.
Сред всички клапни дефекти, аортната регургитация е най-трудната за EchoCG оценка на нейната тежест. Причините за аортна регургитация могат да бъдат дилатация на възходящата аорта (например при синдром на Марфан), калцификация на клапата, инфекциозен ендокардит, дегенеративни промени като пролапс, ревматично заболяване и др. Полуколичествената тежест на аортната регургитация може да се оцени в по следните начини (фиг. 3):
- оценка на клапната морфология и степента на увеличение на ЛК;
- определяне на съотношението на ширината на основата на регургитационна струя към диаметъра на изходния тракт на LV в парастерналния надлъжен участък (≥65% - признак на тежка регургитация);
- изчисляване на полуживота на градиента на налягането между аортата и LV от потока на аортна регургитация, записан в режим на непрекъсната вълна на Доплер (полуживотът на градиента на налягане <250 ms е характерен признак на тежка регургитация);
- записването на холодиастолен обратен кръвен поток в низходящата аорта (от супраклавикуларния подход) със скорост в крайна диастола >16 cm/s показва тежка регургитация.
Ориз. 3. Аортна регургитация.
А - парастернален надлъжен разрез: регургитантната струя (в диастола) заема целия изходен тракт на ЛК.
B - увеличен трансезофагеален образ по дълга ос на аортната клапа: пролапс на некоронарния аортен полумесец (стрелка).
B - аортна регургитация в режим на непрекъсната вълна на Доплер. Бялата линия показва наклона, съответстващ на намаляването на диастолната скорост на аортна регургитация, от която може да се определи полуживотът на градиента на налягането между аортата и LV.
D - импулсно доплерово изследване на кръвния поток в низходящата аорта от супраклавикуларния подход: ясен холодиастолен обратен поток (стрелката показва обратен кръвен поток, който продължава до края на диастола). VoA е възходящата аорта.
Важна част от прегледа на пациенти с умерена и тежка аортна регургитация е оценката на ЛК функция (размер и EF) и диаметъра на асцендентната аорта.
Признаците за увреждане на аортната клапа при инфекциозен ендокардит са вегетация, новопоявила се аортна регургитация, структурни дефекти на полулунните клапи и преход на процеса към перивалвуларна тъкан с образуване на парааортни абсцеси и фистули (например между аортата корен и ляво предсърдие). Такива усложнения се разпознават особено добре по време на трансезофагеално изследване.
Франк А. Флахскампф, Йенс-Уве Фойгт и Вернер Г. Даниел

