Гостра дихальна недостатність. Які причини гострої серцевої недостатності
Гостра серцева недостатність – стан, у якому серце втрачає здатність підтримувати органи кров'ю.
Нині патологія поширена і найчастіше виникає у жінок.
При гострій недостатності спостерігається її зв'язок із пошкодженням серця або збоєм у процесі перекачування крові судинами. Тому основними причинами гострої серцевої недостатності є:
Насправді існує безліч причин розвитку гострої серцевої недостатності.
Цей список містить:
- діабет 1 та 2 типу;
- порушення ритму серця;
- кардіоміопатія;
- вживання алкогольних напоїв, Куріння;
Пропонуємо дізнатися про першу допомогу при серцевому нападі:
Профілактичні заходи
Зменшити ймовірність розвитку гострої серцевої недостатності допоможе профілактика та корекція способу життя.

Обов'язкова умова – відвідування кардіолога двічі на рік. Так можна виявити проблему на початковому етапі.
Не можна піддавати організму інтенсивним фізичним навантаженням.
Особливо це стосується непідготовлених людей. Слід уникати набору жирових відкладень, стежити за харчуванням та споживанням солі.
Бажано щодня ходити на свіжому повітріпочати займатися плаванням. При постійному знаходженні у приміщенні може розвинутись гіподинамія.
З цієї статті ви дізнаєтеся: що таке гостра коронарна недостатність, які її причини викликають. Як виявляється, методи лікування.
Під гострою коронарною недостатністю мають на увазі раптове погіршення кровопостачання серцевого м'яза (міокарда) за коронарними артеріями. Найпоширеніша назва цього стану – гострий коронарний синдром(ОКС). До складу ГКС входять два небезпечні захворювання:
Інфаркт міокарда розвивається при раптовому блокуванні кровотоку однією з коронарних артерій або їх менших гілок. Частина серцевого м'яза, що кровопостачається цією перекритою судиною, позбавляється надходження крові та кисню. Якщо дуже швидко не усунути блокаду, ця частина міокарда гине. Кількість загиблих клітинсерця залежить від того, яка артерія перекрита.
Нестабільна стенокардія розвивається, коли звужений просвіт коронарних артерій чи його гілок обмежує кровопостачання серцевого м'яза, але з перекриває його повністю. Це означає, що клітини міокарда не гинуть, хоч і страждають від дефіциту кисню та поживних речовин.
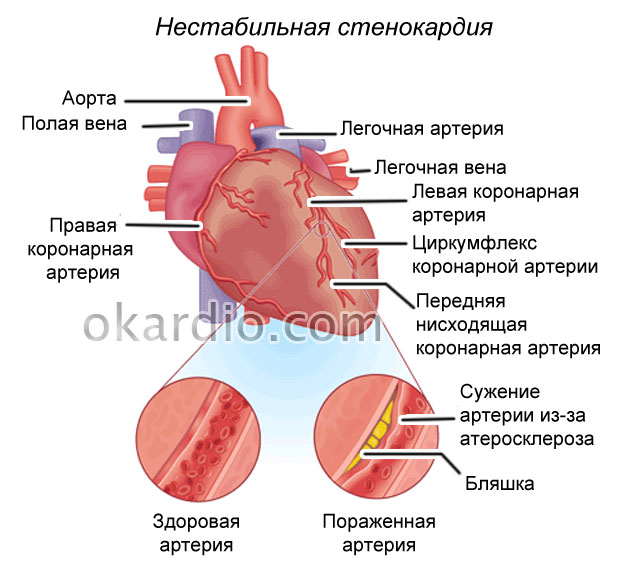
В основі розвитку та інфаркту міокарда, та не стабільної стенокардіїв більшості випадків лежить атеросклероз - відкладення холестерину у внутрішньому шарі кровоносних судин з формуванням бляшок, що звужують їх просвіт.
Проблемою ГКС займаються кардіологи, інтервенційні кардіологи, кардіохірурги.
Причини гострої коронарної недостатності
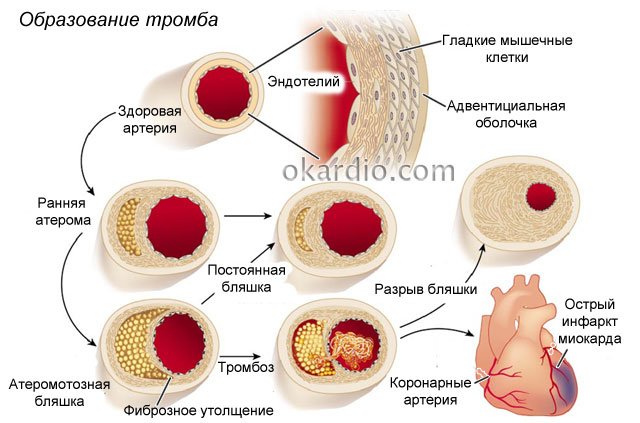
Переважна більшість випадків захворювання розвивається внаслідок наявності звуження у судинах, що кровопостачають серце. коронарних артеріях. Це зазвичай спостерігається за наявності атеросклеротичної бляшки у внутрішньому шарі артерії, що складається з відкладень холестерину.

Атеросклеротичні бляшки протягом багатьох років формуються в одному або кількох місцях коронарних артерій. Кожна з них має зовнішню тверду оболонкуіз внутрішнім м'яким ядром. Поступово збільшуючись у розмірах, бляшка може повільно перекривати просвіт судини. Якщо внутрішня оболонка артерії, що покриває її, розривається – тут формується тромб, який різко обмежує або повністю припиняє кровопостачання серцевого м'яза, викликаючи гостру коронарну недостатність.
 Натисніть на фото для збільшення
Натисніть на фото для збільшення Перекривати коронарні артерії можуть також:
- Запалення внутрішньої оболонки судини ( рідкісна причинаГКС).
- Ножеве поранення серця.
- Потік крові, сформований в іншому місці (наприклад, у серці), який переміщається в коронарну артерію та перекриває її просвіт.
- Прийом кокаїну, що веде до спазму коронарних артерій.
- Ускладнення кардіохірургічних втручань.
Фактори ризику розвитку ГКС:
- вік (> 45 років для чоловіків та > 55 років для жінок);
- високий артеріальний тиск;
- підвищений холестерин;
- куріння;
- недостатня фізична активність;
- нездорове харчування;
- ожиріння або надмірна вага;
- цукровий діабет;
- наявність у родичів захворювань серця.

Симптоми гострої коронарної недостатності
Симптоми захворювання зазвичай починаються гостро. Вони включають таке:
- Біль або дискомфорт у грудній клітці, яку люди часто описують, як печіння, здавлювання або ниюче відчуття.
- Поширення болю з грудної кліткиу плечі, руки, верхню частинуживота, спину, шию чи нижню щелепу.
- Задишка.
- Раптове та сильне потовиділення.
- Нудота та блювання.
- Запаморочення або втрата свідомості.
- Загальна втома.
- Почуття занепокоєння та страху.
- Відчуття занадто швидкого чи неритмічного серцебиття.
Больовий синдром може бути дуже схожий на епізод звичайної стабільної стенокардії, з якими добре знайома хвора людина. Однак він часто має більшу інтенсивність та тривалість. При стабільній стенокардії біль у серці зазвичай проходить через кілька хвилин, тоді як при ГКС вона триває більше 15 хвилин, а іноді – кілька годин.
Больовий синдром та інші симптоми ГКС у момент нападу можуть бути настільки виражені, що повністю виключають можливість виконання будь-яких дій.
Клінічна картина коронарної недостатностіможе бути різноманітною і залежати від віку та статі людини, а також існуючих супутніх хвороб. Найчастіше типова клінічна картинакоронарної недостатності з болем у серці відсутня у жінок, людей похилого віку та пацієнтів з цукровим діабетом.
Діагностика гострої коронарної недостатності
Іноді навіть досвідченим лікарямважко відрізнити гостру коронарну недостатність з інших причин біль у серці. Для цього в лікувальному закладіпроводиться:
- Електрокардіограма (ЕКГ) – це реєстрація електронної діяльності серця. При ГКС спостерігаються типові зміни ЕКГ, хоча в поодиноких випадкахвона може бути нормальною.
- Аналізи крові, які виявляють присутність речовин, що виділяються при загибелі клітин серця – тропонін, креатинінфосфокіназа. Концентрація цих речовин у крові підвищується при інфаркті міокарда, залишаючись незмінною при нестабільній стенокардії.
Результати цих двох обстежень, у поєднанні із симптомами ГКС, забезпечує первинну діагностикуцього захворювання і дозволяє визначити його вид (інфаркт міокарда чи нестабільна стенокардія).
Для більш ретельної оцінки коронарної недостатності та виявлення її причин проводяться такі тести:
- Коронарографія - це метод обстеження, за допомогою якого лікарі можуть оцінити прохідність уражених судин серця. Через променеву або стегнову артеріюлікар заводить до коронарних артерій тонкий і довгий катетер, за допомогою якого вводить в них рентгенконтрастну речовину. Водночас робиться кілька рентгенологічних знімків, що показують перекриття чи звуження коронарних артерій Цей же катетер можна використовувати для лікування ГКС.
- Ехокардіографія – використовує ультразвукові хвилістворення зображення серця в режимі реального часу. Цей метод дозволяє оцінити скорочення серця.
- КТ-ангіографія – це нова методика обстеження, яка використовує спеціалізовану технологію комп'ютерної томографіїдля виявлення звужених чи перекритих коронарних артерій.
- . Під час цього обстеження в крові вводять безпечну кількість радіоактивної речовини. Потім за допомогою спеціального датчика визначають, як кров проходить через серце, виявляючи осередки погіршення кровотоку.
Лікування гострої коронарної недостатності
Гостра коронарна недостатність часта причина раптової смертілюдей, тому за її симптомів потрібно негайно звернутися за медичною допомогою. Слід запам'ятати просте правило: "Час - це міокард". Цей вислів пояснюється дуже просто – чим швидше від появи симптомів ГКС буде виявлено необхідна допомога, тим ефективніше лікуванняі кращий прогнозу хворого.
Як тільки лікарі встановлять вигляд ГКС, вони вирішать, які методи лікування потрібні пацієнтові. Під час визначення необхідної тактики беруться до уваги такі фактори:
- вік пацієнта;
- наявність інших факторів ризику захворювань серця та судин (куріння, підвищений рівеньхолестерину, гіпертонія, цукровий діабет);
- характер змін на ЕКГ;
- результати аналізу крові на тропоніни та креатинінфосфокіназу.
Сучасні методи лікування (ангіопластика та ) дозволяють у деяких пацієнтів усунути безпосередню причинурозвитку симптомів гострої коронарної недостатності – звуження просвіту кровоносної судиниатеросклеротичною бляшкою. Однак про повному лікуванніне йдеться, оскільки повністю усунути атеросклероз неможливо.
Ангіопластика та стентування
Ангіопластика – це процедура, за допомогою якої відновлюють кровотік коронарними артеріями і покращують кровопостачання міокарда. Під час її проведення всередині однієї або кількох коронарних артерій у місці її звуження роздмухується невеликий балон, який відкриває просвіт уражених судин. Потім в це місце встановлюється металевий внутрішньосудинний протез (стент), що розширюється, підтримує артерію у відкритому стані.

Ангіопластика та стентування коронарних артерій дозволяють усунути місця звуження судин серця та відновити кровопостачання уражених ділянок міокарда.
Тромболітична терапія
Тромболізис – це лікування, при якому внутрішньовенно вводяться лікарські засоби, що розщеплюють тромби, що звужують або перекривають просвіт коронарних артерій Це покращує кровопостачання міокарда. До таких препаратів належать стрептокіназа, альтеплаза, тенектеплаза.
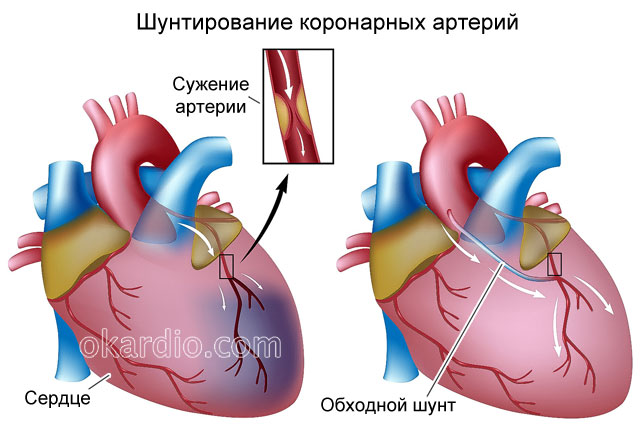
Шунтування коронарних артерій
Шунтування коронарних артерій – це операція, під час якої уражену артерію замінюють на кровоносну судину, взяту з грудної клітки, ноги або руки. При цьому створюється обхідний потік крові, що минає місце звуження або блокування коронарної артерії. Для проведення цієї операції кардіохірурги повинні розсікти грудну клітину по серединній лінії.
Медикаментозна терапія
Для лікування гострої коронарної недостатності є багато різних лікарських засобів. Призначити відповідний кожному хворому препарат може кардіолог.
Ці кошти:
- зменшують ризик інфаркту міокарда, стенокардії, серцевої недостатності та інсульту;
- полегшують симптоми;
- покращують якість життя;
- зменшують необхідність звернення до лікарні;
- продовжують життя людині.
Медикаментозна терапія гострої коронарної недостатності включає такі групи препаратів:
- Наркотичні знеболювальні засоби (морфін, промедол, омнопон).
- Антиагреганти – лікарські засоби, що пригнічують функції тромбоцитів та перешкоджають їх склеюванню з формуванням тромбу. До них належать аспірин, клопідогрель, тикагрелор.
- Антикоагулянти – це препарати, що запобігають згортанню крові. До них належать гепарин, еноксапарин та фондапаринукс.
- Інгібітори ангіотензинперетворюючого ферменту (іАПФ) – розширюють судини, зменшують артеріальний тиск та знижують навантаження на серце. Ці засоби покращують роботу серця та збільшують шанси на виживання при інфаркті міокарда. До них належать раміприл, периндоприл, каптоприл.
- Блокатори рецепторів ангіотензину – ці засоби іноді застосовуються замість іАПФ, коли останні не переносяться пацієнтом. Вони мають ті ж властивості, що і іАПФ. До цієї групи належать лозартан, кандесартан.
- Бета-блокатори – уповільнюють серцевий ритм, зменшують артеріальний тиск та знижують ризик інфаркту міокарда Найпоширеніші препарати цієї групи – метопролол, бісопролол, небіволол, карведилол.
- Статини зменшують рівень холестерину в крові, завдяки чому знижують ризик інфаркту міокарда та інсульту. Вони також стабілізують атеросклеротичні бляшкиу судинах, зменшуючи небезпеку їхнього розриву. До статинів належать аторвастатин, розувастатин, симвастатин.
- Нітрати покращують кровопостачання серця, розширюючи коронарні артерії. Вони запобігають або усувають. До цієї групи належать нітрогліцерин, нітросорбід.
Зміна способу життя
Після перенесеної гострої коронарної недостатності дуже важливо запобігти її повторний розвиток. Для цього слід, крім медикаментозного лікування, дотримуватися здорового образужиття:
- Не можна курити.
- Потрібно дотримуватися правил здорового харчування. Раціон має бути багатий фруктами та овочами, цільнозерновими продуктами.
- Потрібно бути фізично активним.
- Слід контролювати рівень артеріального тиску.
- Необхідно підтримувати здорова вагатіла.
- Не можна зловживати спиртними напоями.
- Потрібно контролювати стрес.
Прогноз
Прогноз при ГКС залежить від багатьох факторів, основними з яких є вид та тяжкість захворювання.
При великовогнищевому інфаркті приблизно 25% пацієнтів помирає протягом декількох хвилин після коронарної недостатності, не дочекавшись надання медичної допомоги. Прогноз кращий у тих пацієнтів, які потрапляють до лікарні, – у них 28-денне виживання досягає 85%. З тих, що пережили гострий період великовогнищевого інфарктулюдей протягом року виживають понад 80%, протягом 5 років – приблизно 75%, 10 років – 50%. При дрібноосередковому інфаркті та нестабільній стенокардії прогноз виживання кращий.
Етіологічні факториастрою уремії дуже численні і можуть бути об'єднані в такі більші етіологічні та патогенетичні групи [Тарєєв Є. М., 1961].
I. Шокова нирка.ГНН розвивається при травматичному шоціз масивним пошкодженням тканин, втратою крові, плазми, тканинної рідиниі рефлекторним шоком, що призводять до гіповолемії та гіпотонії, венозної та артеріальної, а також з надходженням у плазму крові калію та гемоглобіну. Особливо часто це спостерігається при нещасних випадках і пораненнях, тяжкій операційній травмі, пошкодженні або розпаді печінкової тканини, підшлункової залози, при інфаркті міокарда та інших судинних катастрофах, опіках, масивному гемолізі, абортах, стенозі воротаря, втраті травних соків через фіт. .
ІІ. Токсична нирка.ГНН виникає при отруєнні такими нефротропними отрутами, як ртуть, пропіленгліколь, бертолетова сіль, сульфаніламіди і т. д. Ниркові отрути викликають суцільний некроз епітелію проксимальних канальців і одночасно рефлекторно ведуть до ішемії нирок з властивими ішем.
ІІІ. Гостра інфекційна (інфекційно-токсична) нирка. Гостра уремія може розвинутись при далекосхідному геморагічному нефриті, хворобі Вейля-Васильєва, анаеробної інфекції, що протікають з падінням артеріального тиску, колапсом. Анаеробна інфекціячасто супроводжує також розмозження м'язів, кримінального аборту.
IV. Судинна обструкція.ГНН може виникнути при ниркових васкулітах, гострій склеродермічній нирці, злоякісній гіпертонії з бурхливим артеріолонекрозом, при тотальному некрозі кори у вагітних, пієлонефриті з некротичним панілітом.
V. Гостра обструкція сечових шляхів. Також сприяє ОПН сульфаніламідна нирка, сечокам'яна хворобаі т.д.
В даний час частіше застосовується підрозділ гострої ниркової недостатності на преренальну, ренальну і постренальну, що дозволяє, особливо у разі пре- та постренальної гострої ниркової недостатності, відповідними заходами запобігати тяжкому ураженню нирок. Основні причини ГНН відповідно до виділених підгруп наведено нижче.
I. Преренальна ГНН
1. Випадки з ознаками недостатньої тканинної перфузії з дегідратацією, зниженням КФ та низьким центральним тиском
- Олігемічний шок
- Кровотеча, опік, втрата води та електролітів внаслідок блювання, діареї, фістули шлунка
- Кардіогенний шок
- Інфаркт міокарда, емболія легеневої артерії
- Бактеріальний шок
- Будь-яка важка інфекція і насамперед септицемія та ендотоксемія при грамнегативній інфекції
2. Випадки з падінням КФ, але без гіпотонії
- Дефіцит води та солі
- Гостра гіперкальціємія
- Спазм ниркових судин лікарського генезу (норадреналін)
ІІ. Ренальна ГНН
1. Гострий тубулярний чи кортикальний некроз
а) шок з некоригованою преренальною ГНН:
- хірургічні втручання
- травма та опіки
- втрата крові чи рідини
- септичний шок
- гострий панкреатит
б) гемоглобін або міоглобін:
- гемотрансфузійні ускладнення
- важка гемолітична анемія
- тяжка м'язова травма
в) нефротоксичні речовини:
- чотирихлористий вуглець
- неорганічні сполуки ртуті
- важкі метали
- етиленгліколь
- лікарські речовини (антибіотики, фенацитин, сульфаніламідні препарати)
2. Блокада канальців, наприклад уратами, сульфаніламідами
ІІІ. Постренальна ГНН
- Ниркові камені
- Ретроперитонеальний фіброз
- Пухлина тазових органів
- Хірургічні операціїз пошкодженням або дотуванням сечоводів
- Опромінення тазових органів
Крім найбільш типових причин, ГНН може виникати при найрізноманітніших станах. Так, S. Dean та співавт. (1977) спостерігали розвиток олігурії та інших ознак ГНН у молодої людини, який із метою схуднення непомірно користувався сауною. Ураження нирок внаслідок гемолізу трапляється не тільки внаслідок гемотрансфузійних ускладнень та отруєння гемолітичною отрутою. Гемоліз з наступною транзиторною ОПН S. Owusu та співавт. (1972), а також О. Selroos (1972) спостерігали у хворих з дефіцитом глюкозо-6-фосфатдегідрогенази (Г-6-ФДГ) еритроцитів, а Т. Pollard та I. Weiss (1970) – у марафонців після тривалого забігу.
Поразка м'язів з їх розпадом та міоглобінурії виникає не тільки внаслідок травми. С. Leonard та Е. Eichner (1970) спостерігали це при маршевому та ідіопатичному рабдоміолізі, а Н. Kopsa та співавт. (1977) – при відмороженні. Нефротоксичну дію здатні чинити антибіотики - гентаміцин, неоміцин, рифампіцин, колистин. рентгеноконтрастні речовини, що застосовуються при дослідженні судин, жовчних та сечових шляхів, продукти розпаду деяких анестетиків (метоксифлуран), що використовуються для наркозу, та інші речовини.
У деяких випадках лікарські нефротоксини проникають в організм незвичним шляхом.
В. Bornshewer та співавт. (1975) спостерігали хворого, якому у зв'язку з післяопіковою інфекцією місцево застосовували препарат, що містить ртуть. Через 2 тижні лікування розвинулися симптоми ртутної інтоксикації, а також олігурія та підвищення рівня азотистих, шлаків у крові. Явлення ГНН зникли після припинення лікування.
A. Barrientos та співавт. (1977) описали розвиток ГНН у 28-річного чоловіка, який помилково використовував для миття голови замість шампуню дизельне паливо.
У разі застосування деяких лікарських речовинураження нирок з розвитком ГННможе мати алергічний генез.
P. Faarup та Е. Christensen (1974) наводять історію хвороби хворого на інфаркт міокарда, у якого призначення фенобарбіталу викликало появу висипу, олігурію, азотемію. При пункційній біопсії, виявлено картину гострої тубулоінтерстиціальної нефропатії з запальними інфільтратаминавколо судин. Скасування барбітурату та призначення преднізолону та антигістамінних препаратівпривели через 3 тижні повному відновленнюфункції нирок.
Блокада канальців уратами розвивається при імуносупресивному лікуванні мієломи та різних варіантів гострого лейкозута описана в осіб, які не акліматизувалися до спеки, під час важкої фізичної роботи.
Обструкцію сечоводів кандидами D. Levin та співавт. (1975) спостерігали у хворої зі зниженою імунологічною реактивністю внаслідок застосування радіоактивного йодуу зв'язку з тиреотоксикозом.
Особливого значення серед причин ГННмає судинна патологія[Тарєєв Є. М., 1961].
Джерелами емболів під час емболії ниркової артеріїможуть бути ліве передсердя при мітральному стенозі, що відірвалися вегетації з клапанів серця при ендокардиті, атероматозна аорта Оскільки емболія ниркової артерії часто розвивається одночасно з емболією інших органів, вона клінічно розпізнається дуже рідко. За даними Н. Hoxie та С. Coggin (1940), тільки в 3 з 348 випадків виявлених на розтині емболій ниркової артерії діагноз було встановлено за життя хворих. Одностороння емболія ниркової артерії не призводить до ГНН; вона можлива лише у разі двостороннього ураження чи якщо сталася оклюзія артерії єдиної нирки.
Хворим з підозрою на емболію ниркових артерій необхідно негайно зробити аортографію, оскільки видалення емболу навіть через 12 год, а при частковій оклюзії через кілька днів відновлює функцію нирок.
При резекції аневризми аорти ОПН, що розвивається в 17-24% випадків, може бути наслідком як тромбозу ниркових артерій, так і гострого тубулярного некрозу через колапс під час операції і т. д. Тромбоз ниркових артерій, що супроводжується ОПН, може виникнути , гострому панкреатиті, гострої дисемінованої внутрішньосудинної коагуляції
У новонароджених тромбоз ниркових артерій часто виникає внаслідок гастроентериту та дегідратації. Як і тромбоз ниркових вен, він призводить до гострої ниркової недостатності навіть у разі одностороннього ураження. Майже половина описаних випадків тромбозів ниркових вен спостерігається у дітей. Іноді венний тромбоз розвивається у перші години після народження, розпочавшись, ймовірно, ще in utero, а частіше зустрічається у перший місяць чи рік життя. Починається тромбоз з болю в ділянці попереку, лихоманки, диспепсичних розладівна фоні дегідратації (високий гематокрит).
Часто спостерігаються тромбоцитопенія, подовження протромбінового часу та інші зміни коагулограми. У сечі виявляються білок та еритроцити. Нирка збільшена в розмірах, що не екскретує контрастну речовину при внутрішній урографії. На ретроградній пієлограмі видно здавлені чашки, екстравазати контрастної речовиниу паренхіму, кров'яний потіку балії. Прогноз, зазвичай, несприятливий. Тромбектомія після флебографії - екстрений західздатна охоронити одну або навіть обидві нирки. При односторонньому процесі вдаються до нефректомії. Одужання можливе і при консервативному лікуванні, Що включає терапію основного захворювання, регідратацію, антикоагулянти, боротьбу з проявами уремії
У дорослих тромбоз ниркових вен починається поступово і призводить до нефротичного синдрому і зрештою до ХНН. ГНН розвивається у двох випадках - необоротна при тромбозі вен на тлі наявного амілоїдозу нирок або якщо тромбуються вени ниркового трансплантату. І тут своєчасна тромбэктомия відновлює функцію трансплантата .
У немовлят ГНН може бути також наслідком перинатальної асфіксії. Т. Dauber та співавт. (1976), що спостерігали 7 таких випадків, відзначали порушення функції нирок у 5 вижили ще через 12 міс після перенесеної ГНН.
Злоякісна гіпертонія вже в ранніх стадіяхможе ускладнитися ГНН із розвитком олігурії. Поєднана масивна терапія гіпотензивними препаратамита проведення гемодіалізу або перитонеального діалізу дозволяють у ряді випадків отримати тривалу ремісію та покращити функцію нирок. Якщо ж вона не відновлюється та зберігається небезпека ураження судин очного дна та втрати зору, вдаються до двосторонньої нефректомії з подальшим лікуванням регулярним гемодіалізом або за допомогою трансплантації нирки.
Близько 1% випадків ГНН розвивається внаслідок системного ангіїту із залученням до процесу ниркових судин. До них насамперед відносяться вузликовий періартеріїт, гранулематоз Вегенера, гостра склеродермічна нирка Розпізнавання цих станів є надзвичайно важливим, оскільки адекватна імунодепресивна терапія на тлі гемодіалізу може призвести до відновлення функції нирок.
Слід також згадати про травматичному ураженніниркових судин, що супроводжуються ГНН. Повний двосторонній розрив ниркової зв'язки з судинами, що проходять в ній, можливий при автомобільній катастрофі, падінні з висоти і т. д. У разі одностороннього ураження в неушкодженій нирці може розвинутися гострий тубулярний некроз.
Травматичний тромбоз ниркової артерії також найчастіше спостерігається при дорожніх аваріях, але може розвинутись і у разі падіння на вулиці (Grablowsky О. et al., 1970] або під час катання на санках у школярів. Односторонній травматичний тромбоз ниркової артерії частіше діагностується як розрив , проте виявлення нефункціонуючої нирки при внутрішньовенної урографіїз нормальною картиноюпри ретроградної пієлографіїдозволяє встановити правильний діагноз, що підтверджується даними аортографії. Іноді артеріальна оклюзія, Повна або парціальна, розвивається при крововиливі під інтиму судини.
Клінічна нефрологія
за ред. Є.М. Тарєєва
- Причини розвитку гострої серцевої недостатності
- Симптоми гострої серцевої недостатності
- Методи терапії при гострій серцевій недостатності
Гостра серцева недостатність, симптоми якої виявляються різними синдромамиє однією з найпоширеніших причин смертності людей старшого віку. Цей потенційно небезпечний для життя стан є наслідком порушення роботи серця внаслідок впливу зовнішніх чи внутрішніх несприятливих факторів. В даний час кардіологи всього світу відзначають збільшення випадків розвитку гострої серцевої недостатності (ГСН) у людей молодше 35 років, тоді як у вікової групиз 35 до 45 років гостра недостатністьвже не є чимось незвичним.
Особливий інтерес до омолодження такого стану, як гостра серцева недостатність, пояснюється тим, що ще 20 років тому подібне порушенняроботи серця характерно лише людей старше 50 років. Причини розвитку гострої серцевої недостатності є надзвичайно різноманітними, причому далеко не завжди можна зрозуміти, яка комбінація несприятливих факторів сприяла появі такої патології. Лікування гострої серцевої недостатності в даний час є особливою складністю, так як цей стан пов'язаний з розвитком ряду небезпечних синдромів, наприклад, набряку легенів, які власними силами є небезпечними життя хворого і можуть призвести до летального результатуу найкоротші терміни.
Причини розвитку гострої серцевої недостатності
 Існує ряд зовнішніх та внутрішніх причинта сприятливих факторів, що сприяють розвитку гострої серцевої недостатності та омолодження цього явища. Основна проблема криється у способі життя сучасної людини. Вся справа в тому, що сидячий образжиття, вживання шкідливої їжі, Що містить велику кількість жиру та інші несприятливі явища, щодня супроводжують людину в даний час, призводять до поступового слабшання серцевих м'язів.
Існує ряд зовнішніх та внутрішніх причинта сприятливих факторів, що сприяють розвитку гострої серцевої недостатності та омолодження цього явища. Основна проблема криється у способі життя сучасної людини. Вся справа в тому, що сидячий образжиття, вживання шкідливої їжі, Що містить велику кількість жиру та інші несприятливі явища, щодня супроводжують людину в даний час, призводять до поступового слабшання серцевих м'язів.
Ослаблі серцеві м'язи у поєднанні з атеросклерозом коронарних артерій, який розвивається внаслідок налипання молекул холестерину, що потрапили в кров із жирної їжі, Приводять до того, що серце навіть при незначному фізичному навантаженні може просто не впоратися. Найменше перевантаження ослабленого серця може спровокувати гостру серцеву недостатність, інфаркт міокарда або утворення тромбів, які можуть призвести до легеневої емболії, інсульту або інших. небезпечним захворюванням. Крім того, у сучасних людейзначно вища схильність до різним хворобам, здатним стати плацдармом у розвиток гострої серцевої недостатності Таким чином, причини гострої серцевої недостатності можуть критися в:
- аритмії різного типу;
- гіпертензивний криз;
- розшарування аорти;
- ниркової недостатності;
- ревматизм;
- міокардит.
 Окрім іншого, розвиток гострої серцевої недостатності нерідко спостерігається у людей старше 50 років, які страждають від цукрового діабету 2-го типу, поєднаного із вираженою артеріальною гіпертензією. Також сприяє розвитку гострої серцевої недостатності тяжка інтоксикація організму, у тому числі викликана прийомом великої кількостіалкоголю або наркотичних речовин. До факторів, що привертають до появи ОСН, відносяться важкі формиГРВІ та грипу, що призводять до інтоксикації організму продуктами життєдіяльності різної патогенної мікрофлори. Нерідко провокує поява ОСН поєднання одразу кількох несприятливих факторів, тому розібратися у причинах не завжди просто.
Окрім іншого, розвиток гострої серцевої недостатності нерідко спостерігається у людей старше 50 років, які страждають від цукрового діабету 2-го типу, поєднаного із вираженою артеріальною гіпертензією. Також сприяє розвитку гострої серцевої недостатності тяжка інтоксикація організму, у тому числі викликана прийомом великої кількостіалкоголю або наркотичних речовин. До факторів, що привертають до появи ОСН, відносяться важкі формиГРВІ та грипу, що призводять до інтоксикації організму продуктами життєдіяльності різної патогенної мікрофлори. Нерідко провокує поява ОСН поєднання одразу кількох несприятливих факторів, тому розібратися у причинах не завжди просто.
Повернутись до змісту
Симптоми гострої серцевої недостатності
Ознаки гострої серцевої недостатності наростають досить швидко. Багато хворих зазначають, що симптоматичні проявипосилюються протягом 15-20 хвилин до тривожного рівня. Більшість симптомів, що супроводжують таке небезпечний стан, як гостра серцева недостатність, є наслідком застою крові в кровоносних судинах малого та великого колакровообігу. Одним із найхарактерніших первинних симптомівє почастішання серцебиття. Таким чином, організм людини намагається компенсувати нестачу кровообігу в коронарних артеріях. Наростаюча тахікардія може проявлятися болем у грудях, запамороченням, тяжкістю та задишкою.
 Застійні процеси можуть провокувати набухання вен, розташованих на шиї, що також є вкрай характерним симптомом. Більш чітко цей симптом проявляється під час вдиху, оскільки це супроводжується збільшенням тиску всередині грудної клітки та збільшенням навантаження на серце. Уповільнення кровообігу сприяє появі набряків. Справа в тому, що уповільнення кровотоку призводить до підвищення проникності стінок кровоносної судини і затримки рідини всередині тканин. Далі має місце порушення водно-сольового балансу, що призводить до накопичення великої кількості рідини в тканинах кінцівок і черевної порожнини. На тлі ОСН спостерігається зниження артеріального тиску, що є наслідком зменшення кількості крові, що викидається в процесі скорочення серцевого м'яза. Яскравими ознакамизниження артеріального тиску є підвищена пітливість, блідість шкірних покривів, а також найсильніша слабкість.
Застійні процеси можуть провокувати набухання вен, розташованих на шиї, що також є вкрай характерним симптомом. Більш чітко цей симптом проявляється під час вдиху, оскільки це супроводжується збільшенням тиску всередині грудної клітки та збільшенням навантаження на серце. Уповільнення кровообігу сприяє появі набряків. Справа в тому, що уповільнення кровотоку призводить до підвищення проникності стінок кровоносної судини і затримки рідини всередині тканин. Далі має місце порушення водно-сольового балансу, що призводить до накопичення великої кількості рідини в тканинах кінцівок і черевної порожнини. На тлі ОСН спостерігається зниження артеріального тиску, що є наслідком зменшення кількості крові, що викидається в процесі скорочення серцевого м'яза. Яскравими ознакамизниження артеріального тиску є підвищена пітливість, блідість шкірних покривів, а також найсильніша слабкість.
З розвитком гострої серцевої недостатності з'являються ознаки застою крові у легких. Люди можуть відчувати напади серцевої астми, що супроводжується тяжкою задухою та сильним кашлем. При розвитку застійних процесів у легень людина змушена приймає сидяче становище, так як при горизонтальному розташуваннісимптоми тіла значно посилюються.
При тяжких випадках має місце розвиток набряку легень, що за лічені хвилини може призвести до загибелі хворого.
Нерідко проблеми з легенями, спричинені гострою серцевою недостатністю, можуть спровокувати у хворих на появу піни з рота, що пов'язано зі збільшенням кількості ексудату в легенях. Гостра серцева недостатність призводить до порушення харчування киснем всіх видів тканин. Найбільше значно проявляється недолік живлення мозку киснем. Хворі можуть скаржитися на сплутаність свідомості, почуття страху, непритомність, запаморочення. Навіть за мінімальних фізичних навантаженьсимптоматичні прояви можуть посилюватись.
(ОДН) - патологічний синдром, що характеризується різким зниженнямрівня оксигенації крові Належить до життєзагрозливих, критичним станам, здатним призвести до смерті. Ранніми ознакамигострої дихальної недостатності є: тахіпное, ядуха, почуття нестачі повітря, збудження, ціаноз. У міру прогресування гіпоксії розвивається порушення свідомості, судоми, гіпоксична кома. Факт наявності та ступінь тяжкості дихальних розладів визначається за газового складукрові. Перша допомога полягає у ліквідації причини ОДН, проведенні оксигенотерапії, при необхідності – ШВЛ.
Порушення нервово-м'язової провідності призводить до паралічу дихальної мускулатури і може стати причиною гострої дихальної недостатності при ботулізмі, правці, поліомієліті, передозуванні м'язових релаксантів, міастенії. Торако-діафрагмальна та парієтальна ОДН пов'язані з обмеженням рухливості грудної клітки, легень, плеври, діафрагми. Гострі дихальні розладиможуть супроводжувати пневмоторакс, гемоторакс, ексудативний плеврит, травми грудної клітки, перелом ребер, порушення постави.
Найбільш велику патогенетичну групу складає бронхо-легенева гостра дихальна недостатність. ОДН за обструктивним типом розвивається внаслідок порушення прохідності дихальних шляхівна різному рівні. Причиною обструкції можуть бути сторонні тіла трахеї та бронхів, ларингоспазм, астматичний статус, бронхіт з гіперсекрецією слизу, странгуляційна асфіксія та ін. Рестриктивна ОДН виникає при патологічних процесах, що супроводжуються зниженням еластичності легеневої тканини(крупозна пневмонія, гематоми, ателектази легені, утоплення, стани після великих резекцій легень і т. д.). Дифузна формагостра дихальна недостатність обумовлена значним потовщенням альвеоло-капілярних мембран і внаслідок цього утрудненням дифузії кисню. Такий механізм дихальної недостатності більш характерний для хронічних захворюваньлегень (пневмоконіозів, пневмосклерозу, дифузного фіброзуючого альвеоліту і т. д.), проте може розвиватися і гостро, наприклад, при респіраторному дистресс-синдромі або токсичних ураженнях.
Вторинна гостра дихальна недостатність виникає у зв'язку з ураженнями, які безпосередньо не зачіпають центральні та периферичні органи. дихального апарату. Так, гострі дихальні розлади розвиваються при масивних кровотечах, анемії, гіповолемічному шоці, артеріальній гіпотонії, ТЕЛА, серцевій недостатності та інших станах.
Симптоми гострої дихальної недостатності
Послідовність, вираженість та швидкість розвитку ознак гострої дихальної недостатності може різнитися в кожному клінічному випадку, однак для зручності оцінки ступеня тяжкості порушень прийнято розрізняти три ступені ОДН (відповідно до стадій гіпоксемії та гіперкапнії).
ОДН І ступеня(Компенсована стадія) супроводжується відчуттям нестачі повітря, занепокоєнням пацієнта, іноді ейфорією. Шкірні покриви бліді, трохи вологі; відзначається легка синюшність пальців рук, губ, кінчика носа. Об'єктивно: тахіпное (ЧД 25-30 за хв.), тахікардія (ЧСС 100-110 за хв.), помірне підвищення артеріального тиску.
При ОДН II ступеня(Стадія неповної компенсації) розвивається психомоторне збудження, хворі скаржаться на сильну ядуху. Можливі сплутаність свідомості, галюцинації, марення. Забарвлення шкірних покривів ціанотична (іноді з гіперемією), спостерігається профузне потовиділення. На II стадії гострої дихальної недостатності продовжують наростати ЧД (до 30-40 за 1 хв.), пульс (до 120-140 за хв.); артеріальна гіпертензія.
ОДН III ступеня (Стадія декомпенсації) знаменується розвитком гіпоксичної коми і тоніко-клонічних судом, що свідчать про тяжкі метаболічні розлади ЦНС. Зіниці розширюються і не реагують на світ, утворюється плямистий ціаноз шкірних покривів. ЧД досягає 40 і більше за хв., дихальні рухиповерхневі. Грізною прогностичною ознакою є швидкий перехід тахіпное в брадипное (ЧД 8-10 за хв.), що є провісником зупинки серця. Артеріальний тисккритично падає, ЧСС понад 140 хв. з явищами аритмії. Гостра дихальна недостатність ІІІ ступеня, по суті, є преагональною фазою термінального стануі без своєчасних реанімаційних заходівпризводить до швидкого смерті.
Діагностика гострої дихальної недостатності
Найчастіше картина гострої дихальної недостатності розгортається настільки стрімко, що мало залишає часу проведення розширеної діагностики. У цих випадках лікар (пульмонолог, реаніматолог, травматолог тощо) швидко оцінює клінічну ситуаціюдля з'ясування можливих причинОДН. При огляді пацієнта важливо звернути увагу на прохідність дихальних шляхів, частоту та характеристику дихання, задіяність в акті дихання допоміжної мускулатури, забарвлення шкірних покривів, ЧСС. З метою оцінки ступеня гіпоксемії та гіперкапнії в діагностичний мінімум включається
На першому етапі необхідно оглянути ротову порожнинупацієнта, витягти сторонні тіла(якщо такі є), зробити аспірацію вмісту з дихальних шляхів, усунути заходження мови. З метою забезпечення прохідності дихальних шляхів може знадобитися накладення трахеостоми, проведення конікотомії або трахеотомії, лікувальної бронхоскопії, постурального дренажу. При пневмо-або гемотораксі проводиться дренування плевральної порожнини; при бронхоспазму застосовуються глюкокортикостероїди та бронходилататори (системно або інгаляційно). Далі слід негайно забезпечити подачу зволоженого кисню (за допомогою носового катетера, маски, кисневого намету, гіпербаричної оксигенації, ШВЛ).
З метою корекції супутніх порушень, спричинених гострою дихальною недостатністю, проводиться лікарська терапія: при больовому синдроміпризначаються аналгетики; з метою стимуляції дихання та серцево-судинної діяльності – дихальні аналептикита серцеві глікозиди; для усунення гіповолемії, інтоксикації – інфузійна терапія тощо.
Прогноз при гострій дихальній недостатності
Наслідки дихальної недостатності, що гостро розвинулася, завжди серйозні. На прогноз впливає етіологія патологічного стану, ступінь респіраторних порушень, швидкість надання першої допомоги, вік, вихідний статус При критичних порушеннях, що стрімко розвинулися, настає смерть в результаті зупинки дихання або серцевої діяльності. При менш різкій гіпоксемії та гіперкапнії, швидкому усуненні причини гострої дихальної недостатності, як правило, спостерігається сприятливий результат. Для виключення повторних епізодів ГДН необхідне інтенсивне лікування фонової патології, що спричинило життєзагрозні порушення дихання.

