Ayağın vasküler iskemisi. Alt ekstremite kronik iskemisi - tedavi, tanı ve semptomlar
Her hücre, doku, organ insan vücudu oksijene ihtiyaç var. Tam da buna ihtiyaç var normal yükseklik ve gelişme. Vücuttaki tüm süreçler oksijenin katılımıyla gerçekleşir.
Ve eğer vücut herhangi bir nedenle yeterli oksijeni alamazsa, hücreler oksijen eksikliğinden muzdarip olur, tam kapasiteyle çalışamaz, hatta ölürler. Hücrelerin oksijenden yoksun olduğu duruma iskemi denir. Vücudun herhangi bir organı ve kısmı iskemiden muzdarip olabilir insan vücudu alt ekstremiteler istisna değildir.
1 İskemi neden oluşur?
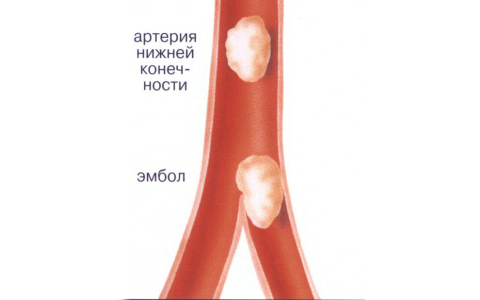
İskemi alt uzuvlarçoğu durumda (yaklaşık% 96) vasküler ateroskleroz ve özellikle dallanma nedeniyle oluşur karın aort, iliak arterler veya onlardan ayrılan arterler. Ateroskleroz, vücudun aşağıdaki nedenlerden dolayı çalıştığı bir durumdur: aşırı birikim kolesterol, trigliseritler, plaklar kan damarlarının duvarlarında birikir.
Bu plaklar nedeniyle atardamarın lümeni daralır ve kan akışı yavaşlar veya durur. Bazen plaklar kan dolaşımıyla birlikte kırılıp göç edebilir ve damarın herhangi bir lümenini tıkayabilir. Bu duruma emboli denir. Ayrıca, bacaklarda vasküler iskemi sıklıkla diyabet hastası olan hastalarda, damar duvarlarının iltihabı - endarterit, artan pıhtılaşma Tromboz riski yüksek olduğunda kan.
İskeminin ortaya çıkması için önkoşullar da vardır. Deneyimli sigara içenlerin büyük bir yüzdesi alt ekstremite iskemisini ilk elden biliyor. Sigara içmek iskemi gelişiminde ana tetikleyici faktördür. Bu faktörler aynı zamanda yüksek tansiyonu da içerir. artan seviye kolesterol ve “kötü” lipoproteinler, fazla kilolu bedenler.
2 Alt ekstremite iskemisinin belirtileri nelerdir?
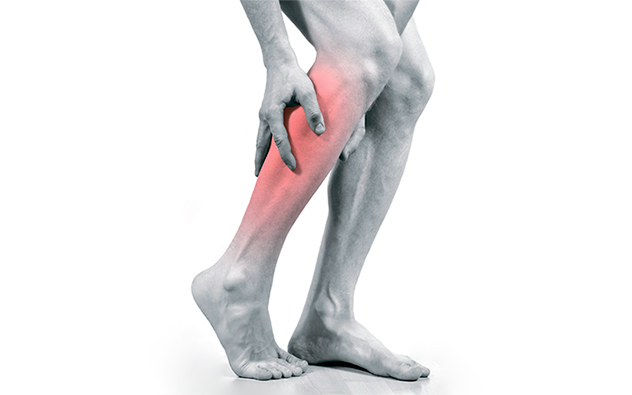
En dikkat çekici ve önemli semptom- Yürürken ortaya çıkan bacak kaslarında, çoğunlukla da baldır kaslarında ağrı. Hastalar bu durumu “baskı”, “sıkışma”, “yanma”, “köstekleme” olarak tanımlayabilirler. Yürümeyi bırakıp kısa bir dinlenme yaptığınızda bu ağrılar geçer. Koşarken, merdiven çıkarken veya yürüme hızını arttırırken tekrar yoğunlaşırlar. Bu semptomun kendi adı vardır: "aralıklı topallama."
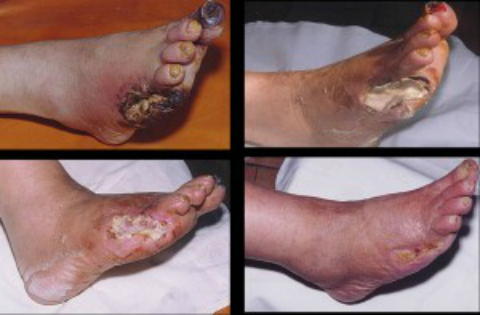
İskemiden etkilenen uzuv, kuru cilt, solgunluk ile karakterize edilir, böyle bir uzvun sıcaklığı azalır ve dokunulduğunda soğuktur. Hastalar subjektif olarak üşüme, soğukluk, emekleme hissi, bacaklarda uyuşukluk ve uzuvlarda kıllanmanın durmasından şikayetçidir. Bacak iskemisi olan erkeklerin yarısı iktidarsızlıktan muzdariptir. Durumun kötüleşmesi halinde hastaya herhangi bir tedavi uygulanmaz, ekstremitelerde çatlaklar ve trofik ülserler meydana gelebilir.
Diyabet hastası kişilerde ülserlerin ağrısız olması dikkat çekicidir, bu da bu tür hastaların oluşum aşamasında doktora başvurmasını kötüleştirir. Ülserler nekrotik hale gelebilir, önce ayak parmakları bölgesinde, topuklarda, ardından üstteki bölgelerde kangren formlarında siyah noktalar belirir.
3 Alt ekstremite iskemisi nedir?
![]()
İskemi akut ve kronik olarak sınıflandırılır. Akut, göreceli refahın arka planında kendiliğinden, aniden ortaya çıkar. İÇİNDE kısa vadeler semptomlar gelişir ve hastanın sağlık durumu kötüleşir. Bu acil tıbbi müdahale gerektiren bir durumdur. Akut iskemi sıklıkla bir damarın trombozu veya embolisine bağlı olarak gelişir. aterosklerotik plak veya bir kan pıhtısı.
Emboli kalp kaynaklı olabilir, örneğin hastada atriyal fibrilasyon veya damar anevrizması gibi ritim bozuklukları varsa damarın yaralanmasına bağlı olarak kan pıhtıları oluşabilir.
Kronik iskemi alt ekstremiteler - bu, uzun bir süre boyunca yavaş yavaş gelişen, hastanın refahında ilerleyici bir bozulma olan bir durumdur; sigara içen erkeklerde ve şeker hastalarında daha sık görülür. Çoğu durumda nedeni aterosklerozun yok edilmesidir.
İskeminin sınıflandırılmasında akut ve kronik olmasının yanı sıra ciddiyetinin de dikkate alınması önemlidir. İskemi şiddetine göre aşamalara ayrılır:
- Aşama 1 - hasta ağır fiziksel aktivite sırasında bacak kaslarında ağrı, sertlik hissi, yanma şikayetinde bulunur. Bu şikayetler 1 km'den fazla mesafe kat edildikten sonra yürürken ortaya çıkar;
- Aşama 2a - 250'den 1000 m'ye yürürken zaten ağrı şikayetleri ortaya çıkıyor;
- Aşama 2b - ağrısız yürüme mesafesi 50-250m;
- Aşama 3 - Ağrı 50 metreden az yürürken ortaya çıkar, geceleri sizi rahatsız eder, dinlenirken;
- Aşama 4 - Şiddetli, kalıcı, dayanılmaz ağrıya ek olarak ülserler, nekroz, ayak parmaklarında ve topuklarda kararma meydana gelir ve kangren gelişir.
Sınıflandırmaya göre, üçüncü aşamadan başlayarak, arterdeki kan akışının neredeyse tamamen olmadığı ve kan akışının restorasyonu olmadan kangren geliştiği iskemi kritik kabul edilir. Uygun cerrahi tedavi olmadan, ilaç tedavisi maalesef bu aşamada pratikte etkisizdir; kritik iskemisi olan bir hasta, bir yıl içinde uzuv amputasyonuyla karşı karşıya kalır.
4 Sigara içmek mi, yürümek mi?

Ayrı olarak alt ekstremite sigara içme ve iskemi konusuna da değinmek istiyorum. Sigara içmeye başladığınızda çok az insan 15-20 yıl sonra bacaksız kalma riskiyle karşı karşıya kalacağını düşünür. Bu neden oluyor? Nikotin damar tonusunu artırarak vazokonstriksiyona neden olur. sigara içen insanlar kan kalınlaşır, bu da tromboz riskinin artmasına neden olur, kan basıncı yükselir, bunlar ve diğer faktörler iskemi oluşumuna katkıda bulunur.
Alt ekstremitelerde şiddetli iskemisi olan bazı uzun süreli sigara içicileri, amputasyondan önce sigara içme riskiyle karşı karşıya olduklarını öğrendiklerinde, uzun süreli sigara içmeyi bırakıyorlar. kötü alışkanlık bir anda. Ancak çoğunluk sigarayı tercih ediyor ve engelli sigara içicisi oluyor. Her sigara içen, sigara içmenin bu tür sonuçları konusunda uyarılmalıdır ve herkes sigara içmeyi veya yürümeyi tercih eder.
5 Alt ekstremite iskemisinin tanısı
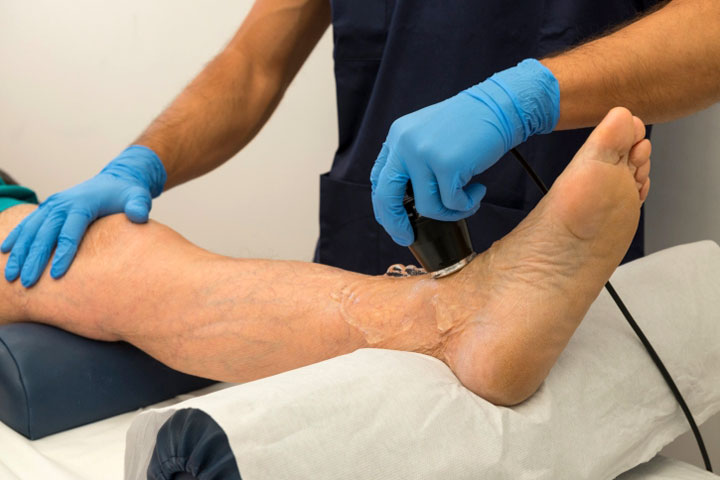
Doktor hastayı muayene ederken bacak derisinin rengine, sıcaklığına, alt ekstremite arterlerinde nabız olup olmadığına dikkat eder ve uzak bölgelerden başlayarak cildin hassasiyetini belirler. Şikayetleri, tıbbi geçmişi dikkatlice toplamak, hastalığın gelişimi için predispozan faktörleri ve eşlik eden hastalıkları belirlemek de önemlidir.
Ana yöntemler enstrümantal teşhisşunlardır:
Kan damarlarını doğrudan teşhis etmenin yanı sıra, aynı zamanda laboratuvar yöntemleri: kan biyokimyası (kolesterol seviyelerini belirlemek, lipit spektrumu, fibrinojen, kan şekeri), EKG, EchoCG, fundus muayenesi, böbreklerin ultrasonu. Tanımlamak için teşhis gerçekleştirin eşlik eden patoloji. Tüm hastalıkları dikkate almak için tedavi taktiklerine karar verin.
6 İskemi tedavisi

Alt ekstremite iskemisi en erken aşamalarda tespit edilirse, trofik bozuklukların belirgin klinik belirtileri veya semptomları olmadığında ilaç tedavisi mümkündür. Uygulamayı içerir ilaçlar, kan sulandırıcılar, kolesterol seviyelerini düşüren ilaçlar, normalleştirir tansiyon, kan akışını iyileştirmeyi amaçlayan ilaçlar, gerekirse ağrı kesiciler.
Her durumda, ilgilenen doktor, eşlik eden patolojiyi dikkate alarak tedaviyi ayrı ayrı reçete eder ve bireysel hoşgörü hasta. Erken aşamalarda etkili fiziksel egzersiz egzersiz terapisi, fizyoterapötik tedavi uzmanı tarafından seçilmiş ve geliştirilmiştir, hiperbarik oksijen tedavisi. Ancak ilaç tedavisi sonuç getirmezse ve iskemi derecesi artarsa belirtilir. cerrahi tedavi.
Uygula aşağıdaki yöntemler damar operasyonları:
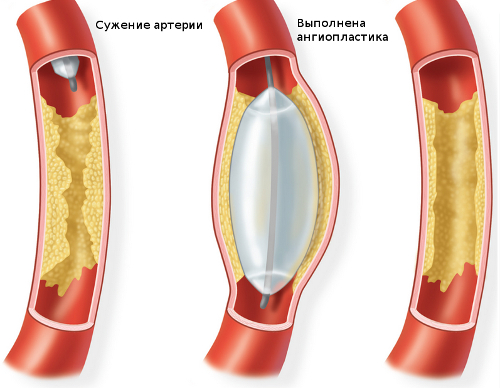
- balon anjiyoplasti - damarın özel bir balonla genişletilmesi, kan akışının normalleşmesine neden olur;
- bir damara stentin yerleştirilmesi;
- endarterektomi - damardaki plağın çıkarılması;
- Bypass ameliyatı ve protez.
Bir uzvun kangreni gelişmişse bu cerrahi tedavi yöntemleri etkisizdir ve yalnızca uzvun amputasyonu hastayı kurtarabilir.
İskeminin her aşamasında zorunludur tam başarısızlık sigara içmekten, vücut ağırlığının stabilizasyonundan, tansiyon, kolesterol seviyeleri. Rasyonelliğe ihtiyaç var dengeli beslenme, fiziksel hareketsizliğin önlenmesi.
Sağlığınızı takip etmeniz, uzuv iskemisinin semptomlarını hatırlamanız ve ilk alarm zillerinde doktorunuza başvurmanız önemlidir.
Akut arter tıkanıklıkları — akut bozukluk Bir emboli veya trombüs nedeniyle arterin tıkandığı bölgenin distalinde kan dolaşımı. Durumun acil olduğu değerlendiriliyor. Tıkanma bölgesinin proksimal ve distalinde normal kan akışı bozulur ve bu da ek trombüs oluşumuna yol açar. Süreç teminatları içerebilir ve trombüs venöz sisteme yayılabilir. Bu durumun başlangıcından itibaren 4-6 saat içinde geri döndürülebilir olduğu kabul edilir (İngiliz literatüründe bu döneme “altın dönem” denir). Bu süreden sonra derin iskemi geri dönüşü olmayan nekrotik değişikliklere yol açar.
ICD-10 hastalıklarının uluslararası sınıflandırmasına göre kodlayın:
- I74.2
- I74.3
- I74.9
İstatistikler. Hastaneye yatış sıklığı 5-10:10.000 nüfustur. Yaşlılıkta ölüm ve uzuv kaybının önde gelen nedeni. Baskın yaş 60 yaşın üzerindedir. Baskın cinsiyet erkektir.
Sebepler
Etiyoloji
. Arteriyel emboli, kan dolaşımı yoluyla taşınan bir emboli nedeniyle bir damarın tıkanmasıdır. Emboli, lezyonun birincil kaynağına göre sınıflandırılır - sol yarım kalp... Aritmi, kalp krizi, cerrahi travma, darlık sonucu parietal trombüs mitral kapak, endokardit ve herhangi bir etiyolojiye bağlı kalp zayıflığı... Kapaklarda bitki örtüsü... Yabancı cisimler... Tümörler.. Kaynak - aort... Sklerotik plaklar... Travma ve ardından tromboz... Anevrizma... Yabancı cisimler.. Kaynak - akciğer damarları... Tromboz... Travma ve ardından tromboz... Tümörler.. Kaynak - sağ kalp: interventriküler kusurlarla ve interatriyal septum.. Kaynak - damarlar büyük daire kan dolaşımı: interventriküler ve interatriyal septa kusurları ile.
. Arteriyel tromboz. Virchow'un patojenetik üçlüsü: hasar damar duvarı, kan bileşimindeki değişiklikler, kan akışındaki bozukluklar (laminer akışı).. Damar duvarında hasar... Aterosklerozun yok edilmesi... Arterit: sistemik alerjik vaskülit(tromboanjitis obliterans, nonspesifik aortoarterit, periarteritis nodosa), enfeksiyöz arterit... Travma... İatrojenik damar hasarı... Diğer (donma nedeniyle, maruz kalma nedeniyle) elektrik akımı vb.) .. Kan hastalıkları: polisitemi vera, lösemi.. İç organ hastalıkları (ateroskleroz, hipertansiyon, kötü huylu tümörler vb.) .. Kan akışı bozuklukları... Ekstravazal bası... Anevrizma... Spazm... Akut başarısızlık kan dolaşımı, çökme... Arterlerde geçirilmiş ameliyat.
Akut ekstremite iskemisinin sınıflandırılması
. Stres iskemi: istirahatte iskemi belirtilerinin olmaması ve egzersiz sırasında ortaya çıkması.
. İskemi derecesi I. Etkilenen uzuvdaki hassasiyet ve hareket korunur. Derece I iskemi, uyuşukluk, soğukluk ve parestezi hissi ile karakterizedir. Derece IB iskemide, ekstremitenin distal kısımlarında ağrı ortaya çıkar.
. İskemi derecesi II. Ekstremitenin aktif hareketlerinin yanı sıra hassasiyetin karakteristik bozuklukları: pareziden (derece IIA) plejiye (IIB).
. III dereceli iskemi, klinik olarak subfasiyal ödem (IIIA) ve daha sonra - kas kontraktürü: kısmi (IIIB) veya toplam (IIIB) görünümünde klinik olarak ifade edilen nekrobiyotik olayların başlangıcı ile karakterize edilir.
Genetik yönler. Kalıtsal olarak artan kan pıhtılaşması ve hiperlipidemi sendromlarının bir kombinasyonu mümkündür.
Klinik belirtiler
. Beş ana semptom- İngilizce literatürde "beş P" semptom kompleksi. (Bu belirtilerden herhangi biri mevcutsa tıkanıklığın tespiti için rutin muayene endikedir. Daha proksimalde yer alan damarların tıkanması semptomların daha hızlı ilerlemesine neden olur. Aort bifürkasyonu seviyesindeki tıkanıklık her iki tarafta da hasar belirtilerine neden olabilir.) . Ağrı ( Ağrı) - tıkanma bölgesinin distalinde lokalize olur, yayılır, yavaş yavaş yoğunlaşır (bazen tıkanmanın kendiliğinden çözülmesiyle kaybolur). Çoğu zaman bu embolinin ilk belirtisidir. Uzuvun pozisyonundaki değişikliklerle düzelmez Nabızsızlık emboli veya tromboz tanısı için zorunludur. Doktorlar genellikle nabzı belirleme becerisinden yoksundur. dorsalis pedis tanı hatalarına yol açmaktadır. Nabzı belirlerken her iki uzuvda da karşılaştırmak gerekir. Solukluk (Solukluk) - önce cilt rengi soluktur, sonra siyanoz oluşur. Uzuvun sıcaklığı yukarıdan aşağıya doğru sırayla kontrol edilmelidir. Kronik iskemi belirtileri olabilir (cilt atrofisi [kuruluk, kırışma, soyulma], saç eksikliği, kalınlaşma ve tırnakların kırılganlığı). Parestezi - uyuşukluk, karıncalanma hissi, sürünme "tüylerim diken diken" trombozun erken evrelerinde görülür. İlk olarak dokunma hassasiyeti (dokunma hissi) kaybolur. Diyabette dokunma hassasiyeti başlangıçta azalabilir. Ağrının ve derin hassasiyetin ortadan kalkması şiddetli iskemiye işaret eder - motor fonksiyonu tarafından ihlal edildi geç aşamalar ve derin iskemiyi gösterir.
En sık yerelleştirme emboli (aortun tüm ana dalları boyunca) .. Femoral arter— %30 .. İlyak — %15 .. Popliteal — %10 .. Kol — %10 .. Aort çatallanması — %10 .. Mezenterik — %5 .. Böbrek — %5.
. Damarlardaki tıkanıklık düzeyinin belirlenmesi Nabzın tıkanma düzeyinin altında olması ve bu düzeyin üzerinde yoğunlaşması Belirtiler genellikle tıkanıklık düzeyinin bir eklem altında görülür.
. Emboli ve trombozun klinik tablosundaki farklılıklar.. Emboli... Çoğunlukla kalp hastalığından önce gelir: romatizmal mitral darlığı, MI, sol atriyumun miksoma... Emboli genellikle kalp ritminin ihlaliyle tetiklenir... Diğer durumlarda büyük arterlerin anevrizmaları vardır... Hastalığın başlangıcı şiddetli ağrıyla ani olur.. . Emboli seviyesinin üstünde - arterin nabzı arttı.. Tromboz .. Anamnezde -. kronik hastalıklar damarlar (atardamarların aterosklerozu veya endarterit) ... Trofik bozukluklardan önce: aterosklerozlu uzuvların hipotrikozu, ayakların hiperkeratozu, tırnak plakalarının deformasyonu vb. ... Belirtiler yavaş yavaş ortaya çıkıyor. Çoğu zaman önce parestezi oluşur, sonra ağrı... Sistolik üfürüm tıkanıklık bölgesinin üzerinde ve etkilenmeyen taraftaki arterlerin üzerinde oskültasyon sırasında... Travma veya damarlara müdahale öncesinde meydana gelebilir.
Teşhis
Laboratuvar verileri. PTI yükseliyor. Kanama süresi azalır. Fibrinojen - içerik artar. İÇİNDE ameliyat sonrası dönem kontrol edilmesi gerekiyor... Günlük diürez.. OAM.. ACR.. Serum miyoglobin.. Serum üre.. Serum elektrolitleri, öncelikle potasyum.
Özel çalışmalar. Doppler sonografi: kan akışının varlığı veya yokluğu. Ameliyat öncesi anjiyografi. Eğer başlangıç akut ise, kalpte emboli kaynağı varsa ve hastanın daha önce aralıklı klodikasyon öyküsü yoksa ameliyat öncesi anjiyografiye gerek yoktur.
Ayırıcı tanı. Abdominal aortun diseksiyon anevrizması. Ekstremitenin derin damarlarının akut tromboflebiti (beyaz ağrılı balgam).
Tedavi
TEDAVİ
Sabit mod.
Tedavi taktikleri iskeminin derecesine bağlıdır. Gerilim iskemi ve derece IA - kendinizi konservatif tedaviyle sınırlayabilirsiniz. Vasküler emboli hastasında 24 saat içinde, trombozlu hastada ise 7 gün içinde herhangi bir etki görülmezse organ koruyucu tedavi gerekir. ameliyat. İskemi IB-IIB dereceleri - acil cerrahi kan akışını düzeltmeyi amaçlayan (trombüs veya embolektomi, rekonstrüktif cerrahi baypas). IIIA-IIIB dereceli iskemi - acil trombüs - veya embolektomi, bypass ameliyatı, mutlaka fasiyotomi ile desteklenir. Bazı durumlarda operasyona uzvun bölgesel perfüzyonu da eşlik eder. İskemi IIIB derecesi - etkilenen uzvun birincil amputasyonu, çünkü Kan akışının restorasyonu, hastanın ototoksikasyonuna ve ölümüne yol açabilir.
Konservatif tedavi. Etkin değilse ilaç tedavisi Pasif taktikler hastanın artan zehirlenme nedeniyle ölümüne yol açabileceğinden cerrahi müdahale konusunda tereddüt edilmemelidir.
. Antitrombotik tedavi Heparin - önce 100 IU/kg (5000-10.000 IU) IV veya 20.000-30.000 IU (1000-1500 IU/h) IV damla, ardından 60.000-80.000 IU/gün (kan pıhtılaşma süresi, PTT kontrolü altında). veya INR). Fraksiyonel heparinizasyona 10 güne kadar devam edilir. Heparin kesilmeden 1-3 gün önce indirekt antikoagülanlar başlanır. Kontrendikasyonlar: alerjik reaksiyonlar, kanama diyatezi, travma (örneğin kafa travması), hematüri, hemoptizi, akut gelişmiş aort anevrizması.. Antikoagülanlar dolaylı eylem: etil biskoumasetat, fenindion. Dolaylı antikoagülanların etkisi PTI belirlenerek kontrol edilir (tromboz riski olduğu sürece %50-40'ta tutulur). Kanama varsa ilaç kesilir, menadion sodyum bisülfit, P vitamini başlanır. askorbik asit, kalsiyum klorür, trombosit kütlesinin transfüzyonu, taze donmuş kan plazması.. Fibrinoliz aktivatörleri, örneğin ksantinol nikotinat.. Antiplatelet ajanlar... Pentoksifilin... Asetilsalisilik asit(dolaylı antikoagülanlarla birlikte reçete edilemez) ... Dipiridamol.
Fibrinolitik ajanlar (fibrinolizin, streptokinaz, streptodekaz, alteplaz [doku plazminojen aktivatörü]). Tekrarlayan emboli gelişme riski nedeniyle intrakardiyak trombüslü hastalarda, ayrıca yakın zamanda geçirilmiş MI, anevrizmalar, disekan aort anevrizması, felç, travma, ciddi durumlar nedeniyle kontrendikedir. arteriyel hipertansiyon, son operasyonlardan sonra.
. İskemik bir uzuvda kan dolaşımını iyileştirmek için.. alprostadil oldukça etkilidir - damar genişletici, antiagregan bir etkiye sahiptir, mikrosirkülasyonu iyileştirir.. antispazmodikler (papaverin hidroklorür, drotaverin) çok daha az etkilidir.. fizyoterapötik prosedürler (diadinamik akımlar, manyetik terapi, bölgesel) baroterapi) eğer hastanın durumu tatmin edici ise.
. İskemik bölgedeki doku metabolizmasını iyileştirmek için - proteaz inhibitörleri (aprotinin), antioksidanlar.
. Yüksek diürez sağlamak için (tercihen 100 ml/saat) - infüzyon tedavisi.
Cerrahi tedavi. Dolaylı emboli ve trombektomi. Fogarty balon kateteri en sık kullanılır. Endarterektomi ve bypass ameliyatı - Fogarty yöntemi uygulanamıyorsa.
Ameliyat sonrası yönetim- Tekrarlayan emboli ve yeniden trombozu önlemek için antikoagülan tedavi.
Komplikasyonlar. Asidoz, miyoglobinüri, hiperkalemi. Tıkanıklığın tekrarlaması. Trombüsün veya embolinin ortadan kaldırılamaması nedeniyle kalıcı tıkanma. Reperfüzyon sendromu, iskemik bir uzuvda kan akışı yeniden sağlandığında ortaya çıkan bir sendromdur; tezahürleri pozisyonel yaralanmaya ve kısmen sendroma benzer uzun süreli sıkıştırma.. Hazırlayıcı faktörler: kombine arteriyel hasar, derin ve uzun süreli iskemi, arteriyel hipotansiyon.. Hem üst hem de alt ekstremitede gözlendi.. Klinik belirtiler... İstirahatte şiddetli ağrı... Etkilenen sinirlerin innervasyon alanlarında hipoestezi... Etkilenen uzuvdaki kasların önceki tıkanmanın distalinde felç ... Ağrılı gergin şişlik... Zehirlenme (kusma, şiddetli baş ağrısı, bilinç bozukluğu) ... Oligüri.. Erken sonuçlar Tanınmayan reperfüzyon sendromu: sepsis, miyoglobinüri ve böbrek yetmezliği, şok, çoklu organ yetmezliği sendromu.. Geç sonuçlar Tanınmayan reperfüzyon sendromu: iskemik kontraktürler, enfeksiyonlar, nedensel ağrı, kangren.
Kurs ve prognoz . 90% olumlu sonuçlar en zamanında tedavi. Geç başlangıç tedavi veya eksikliği ölüme veya uzuv kaybına neden olur. Hastane mortalitesi etken faktörlere bağlı olarak %20-30 oranındadır.
ICD-10. I74 Arterlerde emboli ve tromboz. I74.2 Arterlerin embolisi ve trombozu üst uzuvlar. I74.3 Alt ekstremite arterlerinin embolisi ve trombozu. I74.9 Arterlerde tanımlanmamış emboli ve tromboz.
Üst ekstremitelerin iskemiye yol açan damar hastalıkları alt ekstremite hastalıklarına göre daha az görülür [Spiridonov A.A., 1989; Sultanov D.D., 1996; Bergau J.J., 1972] ve bunun başlıca nedeni anatomik özellikler: Üst ekstremiteler, alt ekstremitelerle karşılaştırıldığında, iyi gelişmiş kollaterallerin varlığı ve daha az olması ile karakterize edilir. kas kütlesi. Bununla birlikte, üst ekstremite iskemisi sıklıkla alt ekstremite iskemisinden daha az belirgin sonuçlara yol açmaz ve özellikle amputasyonla sonuçlanır. uzak formlar yenilgiler. Aynı zamanda amputasyon yüzdesi oldukça yüksek kalıyor ve J.H.Rapp (1986) ve J.L.Mills'e (1987) göre %20'ye ulaşıyor.
Bazı yazarlara göre üst ekstremitelerin kronik arteriyel yetmezliği, ekstremitelerdeki tüm iskemi vakalarının% 0,5'ini ve arterlere yapılan cerrahi müdahalelerin% 0,9'unu oluşturmaktadır.
Üst ekstremite iskemisinin ilk tanımları, Maurice Raynaud'un 1846'da ilk kez tanımladığı 19. yüzyılın başlarına kadar uzanır. bağımsız hastalık"geçici durum
küçük dijital damarların bozulmuş reaktivitesinden dolayı simetrik dijital iskemi." Bununla birlikte, M. Raynaud'un ilk yayınından çok önce, literatürde parmaklardaki benzer değişikliklerle ilgili sistematik olmayan raporlar zaten mevcuttu.
Frengili bir hastada aortik arkın dallarında hasar oluştuğunu bildiren ilk rapor Davis'e (1839) aittir. Savory (1856), hem üst ekstremitedeki hem de boynun sol tarafındaki arterlerin yok olduğu genç bir kadının tanımını sundu; büyük olasılıkla bu değişiklikler spesifik olmayan aortoarteritin karakteristiğidir. 1875'te Broadbent, radyal arterde nabız olmadığına dair bir rapor yayınladı.
Neredeyse eş zamanlı olarak, gelişmeler ve daha fazlası sayesinde el iskemisinin kökeninin ortaya çıkarılmasına yönelik ilk adımlar atıldı. aktif öğrenme patolojik anatomi.
Aort kemerinden çıkan büyük arterlerin daralmasıyla ilgili ilk rapor patolog Yelloly'ye (1823) aittir. 1843'te Tiedemenn'in “Atardamarların daralması ve kapanması üzerine” temel çalışması yayınlandı ve 1852'de Rokitansky'nin “Bazıları Üzerine” adlı makalesi yayınlandı. önemli hastalıklar
Atardamarların duvarlarındaki değişikliklerin ilk kez tanımlandığı ve hakkında bir varsayımın yapıldığı arterler" olası nedenlerçeşitli yok edici hastalıklar.
Üst ekstremite hastalıkları doğal olarak el anjiyografisi yapma ihtiyacını doğurdu. Haschek ve Lindenthal, 1896 yılında ampute üst ekstremitenin postmortem anjiyografisini gerçekleştiren ilk kişilerdi. Berberich ve Kirsch (1923), in vivo anjiyografinin başarılı olduğunu bildiren ilk kişilerdi.
Kronik iskemiüst ekstremite herhangi bir sistemik hastalığın bir sonucudur, ancak aynı zamanda aterosklerotik lezyonların veya nörovasküler sendromların bir belirtisi de olabilir.
Kol iskemisine yol açan en yaygın sistemik hastalıklar Raynaud hastalığı veya sendromu, trombanjiitis obliterans (Buerger hastalığı), spesifik olmayan aortoarterit, ateroskleroz ve daha nadir olarak skleroderma, periarteritis nodozadır.
Primer vaskülitin etiyolojisi bilinmemektedir, ancak şu veya bu sistemik hastalığın ortaya çıkışıyla ilgili bir takım teoriler vardır ve bu teorilerin her birinin var olma hakkı vardır. Sistemik hastalıklar genellikle enfeksiyonlardan, zehirlenmelerden, aşıların uygulanmasından ve muhtemelen hipotermiden sonra gelişir; hastalığın viral etiyolojisi göz ardı edilemez. Örneğin periarteritis nodosa hastalarında yüksek titrede HBs antijeni sıklıkla tespit edilir. Periarteritis nodosa duvarları fibrinoid nekroz ve üç tabakanın tümünü kapsayan inflamatuar değişikliklere maruz kalan hem arterlerin hem de damarların hasar görmesi ile karakterize edilir. Son yıllarda, HBs antijeninin immünoglobulinler ve kompleman ile kombinasyon halinde etkilenen damarların duvarında sabitlendiği keşfedilmiştir.
Şu tarihte: sistemik skleroderma
(SSD) ilerleyici fibrozis gözleniyor kan damarları, ellerin ve vücudun üst kısmının derisinin yanı sıra iskelet kaslarının ve iç organların fibrozis tutulumu. Hastalığın patogenezinde önemli bir bağlantı, endotelin çoğalması ve tahrip edilmesi, duvarın kalınlaşması ve mikro damar damarlarının lümeninin daralması, vazospazm, oluşan elemanların toplanması, kılcal ağın staz ve deformasyonu ile mikro dolaşımın ihlalidir. Bu değişiklikler parmak uçlarındaki yumuşak dokuların nekrozuna yol açar.
Nörovasküler sendromlarda var kronik yaralanma Dışarıdan nörovasküler demet. Bu durumda subklavyen arterde izole hasar mümkündür.
Spesifik olmayan aortoarteriti olan hastalarda, subklavyen arter inflamatuar sürece dahil olduğunda üst ekstremite iskemisi gelişebilir. Buna göre çeşitli yazarlar(A.V. Pokrovsky, A.A. Spiridonov), vakaların% 80'inde arterin ikinci veya üçüncü segmenti etkilenir, vakaların% 10-22'sinde - subklavyen arterin daha proksimal segmentleri (B.V. Petrovsky, J. Oberg).
Açık erken aşama Damar duvarında düzensizliğe yol açan, ancak damarın lümenini daraltmayan bir kalınlaşma vardır. Arterit ilerledikçe segmental darlıklar ve tıkanıklıklar oluşur ve bunların gelişimi uzuv iskemisine yol açar.
Ateroskleroz büyükleri etkiler ana arterler: üst ekstremite iskemi vakalarında bu subklavyen arterdir ve kural olarak ilk segmentidir. Aortik arkın dallarının proksimal aterosklerotik lezyonları ile üst ekstremite iskemisi hastaların% 30'unda görülür ve bunların 1/10'u kritiktir [Beloyartsev D.F., 1999]. I.A. Belichenko'ya (1966) göre iskemi
Üst ekstremitede bu lezyonun görülme oranı %42'dir. Aterosklerotik plak, atardamarın lümenini daraltır veya tıkar ve çoğu durumda beyne giden kan akışı, bazen koldaki iskemiyi telafi eden vertebral arter yoluyla çalınır.
Çeşitli yazarlara göre, tromboangiitis obliterans ile üst ekstremite arterlerindeki inflamatuar değişikliklerin sıklığı% 50 ila 80 arasında değişmektedir ve vakaların% 75'inde hem alt hem de üst ekstremite arterleri etkilenmektedir.
Etiyoloji ve patogenez Tromboanjitis obliterans (OT) tam olarak aydınlatılamamıştır. Tromboanjiitis obliterans'ın ortaya çıkışıyla ilgili genetik yatkınlık, alerjik ve otoimmün teoriler ve diğerleri gibi birçok teori vardır. Bu teorilerin her birinin var olma hakkı vardır.
OT'nin ana nedenlerinden birinin haklı olarak otoimmün teori olduğu düşünülmektedir. Bu durumda, değişen endotel hücreleri tarafından damar duvarında hasar gözlenir, bu da T ve B lenfositlerinin aktivasyonuna, dolaşımdaki bağışıklık komplekslerinin ve biyolojik olarak aktif aminlerin oluşumuna yol açar.
Bazı yazarlar OT etyopatogenezinde genetik yatkınlığı dikkate almaktadır. HLA sisteminin genleri esas olarak bağışıklık tepkisinin düzenlenmesiyle ilişkilidir, ancak hastalığın ortaya çıkması her zaman tetikleyici faktörler olmadan mümkün değildir. dış çevre. Tütün bileşenlerine karşı alerji, bu hastalığı başlatan ana faktörlerden biri olarak kabul edilmektedir. Sigara içmek veya tütün çiğnemekle kesin bir bağlantı vardır ve birçok yazara göre, tüm OT hastaları
ağır sigara içenler Ancak tütünün etkisinin vazoaktif mi yoksa immünolojik mi olduğu henüz belli değil. İÇİNDE son zamanlarda Esrar ve kokainin üst ekstremiteleri kapsayan OT gelişimi üzerindeki etkisine ilişkin veriler ortaya çıkmıştır. Kadınlar arasında OT prevalansındaki artışa yönelik son eğilim, aralarında sigara içenlerin sayısındaki artışla ilişkilidir ve içlerinde klinik belirtilerin ortaya çıkması genellikle ellerdeki hasarla birleştirilir.
Olası etiyolojik nedenler arasında mantar ve riketsiyal enfeksiyonların katılımı tartışılmaktadır - Rickettsia mooseri, Rickettsia burnetii.
Üst ekstremite iskemisinin patogenezi sistemik hastalıklar arterlerin duvarlarındaki inflamatuar değişikliklere ve tromboanjiitis obliterans ile birlikte damarlarda da (%25-40) ortaya çıkar.
Tromboanjiitis obliterans ile üst ekstremite arterlerinin hasar görmesi, ağırlıklı olarak orta ve küçük çaplı arterlerdeki inflamatuar değişikliklerle karakterize edilir. Lezyonun en sık gözlenen distal formu ön kol arterlerini, palmar arkusları ve dijital arterleri içerir [Sultanov D.D., 1996; Machleder H.I., 1988; Fronek A., 1990]. Adventisya ve intimanın mukoid şişmesini ortaya çıkarırlar, bu da kan akışının bozulmasına ve iskeminin ortaya çıkmasına neden olur. Ancak bu hastalıkta üst ekstremite arterlerinin proksimal kısımlarına zarar verilmesi de mümkündür. Literatürde subklaviyen venöz arterin izole stenozu ile ilgili izole raporlar bulunmaktadır. koltuk altı arterleri.
Tromboanjiitis obliterans genç ve orta yaşlı erkeklerde daha sık görülür. orta yaş 30 yılı aşmamaktadır) ve son zamanlarda artış eğilimi görülmektedir.
Kadınlarda görülme sıklığı giderek artıyor ve sıklıkla hastalık etkilenen uzvun amputasyonuyla sonuçlanıyor.
Üst ekstremite iskemisinin ortaya çıkmasından önce genellikle alt ekstremite iskemisi veya gezici tromboflebit gelir. birincil lezyonlar eller OT'de üst ekstremite iskemisinin klinik belirtileri, parmak uçlarında veya elde çalışırken uyuşukluk veya ağrı ile başlar. OT'li hastaların %44'ünde Raynaud fenomeni yaşanmaktadır.
Üst ekstremite iskemisinin klinik belirtileri çeşitlidir: uyuşukluk ve paresteziden ülseratif-nekrotik değişikliklere kadar. Üst ekstremite kronik iskemisinin çeşitli sınıflandırmaları vardır. A.V. Pokrovsky (1978) üst ekstremitelerin 4 derecelik kronik iskemisini ayırt eder:
I derece - uyuşukluk, parestezi;
II derece - hareket ederken ağrı;
III derece- dinlenme ağrısı;
IV derece - trofik bozukluklar.
İÇİNDE Uluslararası sınıflandırmaüst ekstremite iskemisi, son iki derece kritik iskemi kavramıyla birleştirilir.
Ekstremite iskemisinin şiddeti, damar hasarının seviyesine ve aynı zamanda kollaterallerin gelişim derecesine bağlıdır. Tıkanma seviyesi ne kadar yüksek olursa iskemi o kadar şiddetli olur. Bu kuralın bir istisnası, uzuvun distal kısımlarını etkileyen hastalıklar olabilir (el, OT'li parmaklar, sistemik skleroderma, periarteritis nodosa).
Göç eden tromboflebit, OT'nin patognomonik belirtilerinden biridir ve çeşitli yazarlara göre hastaların %25-45'inde görülür. Vakaların 1/3'ünde gezici tromboflebit patolojik durumlarla birleştirilir
üst ekstremite arterlerinin gia'sı. OT'de üst ekstremite iskemisinin ilk klinik belirtileri, parmaklarda veya elde çalışırken uyuşukluk veya ağrı ile karakterizedir. Hastalık ilerledikçe, kural olarak, özellikle tırnak yatağının yakınında ve tırnakların altında distal falanjların nekrozu ve yoğun ağrının eşlik ettiği trofik değişiklikler ortaya çıkar. Ağrı esas olarak lezyonun distal formunda meydana gelir ve sinir uçlarının iltihaplanmaya dahil edilmesinden kaynaklanır. Çoğunlukla küçük yaralanmalardan sonra trofik bozukluklar ortaya çıkar. Ülser ve nekroz çevresinde parmaklarda hiperemi ve şişlik görülür ve sıklıkla ikincil bir enfeksiyon eşlik eder. J. Nielubowicz'e (1980) göre, cerrahi hastanelere ilk başvuran hastaların %15'inde üst ekstremite amputasyonu yapılır, ancak bunların hastalığın aktif döneminde yapılması yaranın uzun süre iyileşmemesiyle doludur ve bu da sıklıkla daha fazlası için yeniden amputasyon yüksek seviye. Bu bağlamda, herhangi bir cerrahi işlemden önce inflamasyonun aktivitesini belirlemek ve sitostatik ve hormonal ilaçlarla nabız tedavisi de dahil olmak üzere antiinflamatuar tedaviyi reçete etmek gerekir.
OT sırasında üst ekstremite iskemisinin tanısı.Üst ekstremite iskemisi derecesinin değerlendirilmesi büyük ölçüde klinik tabloya göre belirlenir. Bazen doğru tanıyı koymak, tıbbi öykünün ve fizik muayenenin (arterlerin palpasyonu ve oskültasyonu) kapsamlı bir analizinin sonuçlarına bağlıdır.
Fizik muayene, her iki üst ekstremitenin dış muayenesini, palpasyonunu ve oskültasyonunu ve her iki tarafta kan basıncı ölçümünü içermelidir. Kollar arasındaki basınç farkı 15 mmHg'yi geçmemelidir. V.K.Bumeister (1955), 500'ü inceledi sağlıklı insanlar, açıklığa kavuşmuş
%37'sinin her iki kolunda da aynı kan basıncı vardı; fark 5 mm Hg'ydi. - %42'de 10 mm Hg'lik bir fark. - %14 ve 15 mmHg'de. - incelenenlerin %7'sinde.
Dalgalanma, uzvun dört noktasında belirlenir - aksiller fossada, dirsek kıvrımında ve radyal ve ulnar arterlerin yüzeye en yakın olduğu ön kolun distal kısımlarında. Kolun arkaya doğru kaçırıldığı bir test sırasında radyal arterdeki nabzın belirlenmesi de zorunludur. Pozitif bir test nörovasküler sendromların karakteristiğidir.
Klinik bir çalışmada zorunlu olan aşırı ve subklaviyen alanlar Bir damarın kesit alanının %60'ı kadar daralması durumunda gürültü oluştuğu deneysel olarak kanıtlanmış ve klinik olarak doğrulanmıştır. Gürültünün olmaması arteriyel tıkanıklığı dışlamaz.
Supraklaviküler ve subklavyen alanların palpe edilmesiyle subklavyen arterin sıkışmasına neden olabilecek patolojik oluşumlar tespit edilebilir.
Enstrümantal teşhis yöntemleri.Üst ekstremite arterlerinin klinik belirtilerinin benzerliği sıklıkla teşhis hatalarına neden olur ve dubleks tarama, kapilleroskopi, lazer akış ölçümü, pletismografi, anjiyografi ve laboratuvar araştırma yöntemleri dahil olmak üzere bir dizi enstrümantal yöntemin kullanılmasını gerektirir.
Elin transkütanöz oksijen geriliminin (TcPO 2) belirlenmesi, ekstremite iskemisinin derecesinin değerlendirilmesinde önemli bir rol oynar. TcP0 2'nin normal değerleri 50-55 mm Hg'nin üzerinde, TcP0 2 ise 40-45 mm Hg arasındadır. kompanze edilmiş kabul edilir ve eldeki TcP0 2'deki azalma 25 mm Hg'nin altındadır. Kritik iskemi karakteristiği.
Son zamanlarda lezyonların tanısında giderek artan bir rol
Sadece alt değil, aynı zamanda üst ekstremitelerin arterleri dubleks taramaya (DS) atanmıştır ve önkol arterlerinin DS'si de dahil olmak üzere ekstremite arterlerinin distal kısımlarının incelenmesiyle ilgili veriler ortaya çıkmıştır. OT sırasında parmaklar ve hatta tırnak yatağı aynı anda [Kuntsevich G.I., 2002] teşhis kriteri OT sırasında arter duvarlarının kalınlaşması, palmar ark ve dijital arterlerin intima-medya kompleksinin (IMC) değerinde 0,5 mm'den fazla (sırasıyla 0,4 ve 0,3 mm'den fazla) bir artışla birlikte, damar duvarının ekojenitesi. Ana değiştirilmiş kan akışı tipinin kaydedilmesiyle birlikte damar duvarının uzun süreli kalınlaşması, hemodinamik olarak anlamlı darlığın varlığını gösterir.
OT tanısında geniş alan kapilleroskopi yöntemi rol oynuyor önemli rolözellikle üst ekstremitelerin kritik iskemisinde, subpapiller pleksusun güçlendirilmesi ve kılcal damarların seyrinde bozulma gözlendiğinde [Kalinin A.A., 2002] çaplarında ve sayılarında azalma ile birlikte.
Gerekirse daha fazlası doğru teşhis anjiyografi yapılır. Seldinger tekniği kullanılarak üst ekstremitenin seçici anjiyografisi tercih edilir. Üst ekstremite arteriyografisi sırasında, enjeksiyon sırasında arterlerin olası spazmı nedeniyle palmar ve dijital arterlerin görüntülenmesi zordur. kontrast maddesi. Bu durumun farklılaştırılması gerekir. arter tıkanıklığı hem büyük hem de küçük arterler. Bu nedenle, kontrast maddeyi uygulamadan önce arteriyel yatağa bir antispazmodik (örneğin papaverin) enjekte edilir.
Laboratuvar teşhisi vücuttaki inflamatuar sürecin aktivitesi hakkında fikir verir. Gerçek OT aktivitesinin göstergeleri verilerdir humoral bağışıklık- dolaşımdaki bağışıklık kompleksleri, immünoglobulinler
biz M ve G'yiz. Hastaların %60'ından fazlasında kandaki C-reaktif protein içeriği artar. Artışı da görülüyor aktif dönem iltihaplanma. Hızlandırılmış ESR ve lökositoz her zaman mümkün değildir. Enflamatuar sürecin aktivitesi, anti-inflamatuar tedavinin doğrudan bir göstergesidir.
Ayırıcı tanı. OT sırasında üst ekstremite iskemisinin ayırıcı tanısı, sistemik vaskülit (sistemik skleroderma, periarteritis nodosa), Raynaud hastalığı ve sendromu, ateroskleroz ve spesifik olmayan aortoarteritte subklavyen arterin tıkanmasıyla ilişkili üst ekstremite iskemisi ile yapılmalıdır. nörovasküler hastalıklarda kol iskemisinde olduğu gibi.
Sistemik sklerodermada (SSc), kan damarlarında, el derisinde ve vücudun üst kısmında ilerleyici fibrozun yanı sıra fibrozda iskelet kasları ve iç organların tutulumu da gözlenir. Hastalığın patogenezinde önemli bir bağlantı, endotelin çoğalması ve tahrip edilmesi, duvarın kalınlaşması ve mikro damar sistemi damarlarının lümeninin daralması, vazospazm, oluşan elemanların toplanması, staz ve kılcal ağın deformasyonu ile mikro dolaşımın ihlalidir. . Bu değişiklikler parmak uçlarındaki yumuşak dokuların nekrozuna yol açar. Skleroderma için cilt değişiklikleri parmaklardaki değişiklikler genellikle diğer hastalıklardaki değişikliklere benzer. Raynaud fenomeni yaygın SSc'li hastaların %85'inde görülür. En önemli özellik Skleroderma derinin atrofisidir ve deri altı dokusuözellikle parmaklar (sklerodaktili olarak adlandırılır), yüz ve üst yarı gövde ve daha az ölçüde - alt ekstremiteler. Hastalık genellikle yaşamın 3-4. dekadında başlar. Aynı zamanda elbette
Solgun (“ölü”) ve ardından siyanotik hale gelirler. Sklerodaktili parmak uçlarında ülserasyona ve tırnak falanjlarının osteolizine yol açar. Sklerodermada dış değişikliklerle eş zamanlı olarak iç organlar(pulmoner fibroz, özofagus atrofisi, mide atonisi, olası perikardit).
Raynaud hastalığında, soğuk veya duygusal bir uyarana yanıt olarak parmaklardaki kan damarlarında spazm gözlenir. Kural olarak, vasküler atakların lokalizasyonu simetriktir ve parmak uçlarının derisinde olası kangren vardır. Raynaud hastalığına genellikle etkilenen uzvun distal kısımlarında artan terleme eşlik eder.
Ergot içeren ilaçları alırken büyük çaplı arterlerin (subklavyen arterler) spazmının ortaya çıkması son derece nadirdir. Modern uygulamada ergot, migren veya rahim kanamasını tedavi etmek için kullanılır.
Periarteritis nodosa, duvarları fibrinoid nekroz ve üç tabakanın tümünü kapsayan inflamatuar değişikliklere maruz kalan, hem arterlerin hem de damarların hasar görmesi ile karakterize edilir. İÇİNDE son yıllar Etkilenen damarların duvarında HBs antijeninin immünoglobulinler ve kompleman ile kombinasyon halinde fiksasyonu tespit edildi.
Nörovasküler sendromlarda el iskemi genellikle Raynaud sendromu olarak kendini gösterir. Nörovasküler demetin kompresyonu için önemli bir tanı kriteri, kolun arkaya doğru kaçırıldığı testtir. Bu durumda radyal arterdeki nabzın kaybolduğu gözlenir.
Hastaların büyük bir kısmında üst ekstremite iskemisine yol açabilen mesleki damar hastalıkları adı verilen hastalıklar bulunmaktadır. Arteriyel ve venöz yaralanmalar hem evde hem de üst ekstremitelerde aşırı fiziksel eforla meydana gelebilir. Yani örneğin uzun
Elin titreşime maruz kalması (pnömatik darbeli aletler, testereler vb.) vazospazm nedeniyle beyaz parmak sendromuna yol açabilir. Eğer içindeyse başlangıç dönemi Hastalarda hassasiyet bozuklukları ve parestezi gözlenir; daha sonraki aşamalarda Raynaud sendromu belirtileri baskındır ve parmak uçlarının tekrarlayan vazospazmı nedeniyle bu değişiklikler sklerodermadaki değişikliklere benzer. Bu durumda rezorpsiyon gözlenir. kemik yapıları distal falanjlarda veya bunların sekonder hipervaskülerizasyonunda.
Dokunun yüksek elektrik voltajına (1000 V'un üzerinde) maruz kalması yaygın doku hasarına neden olur, ancak akımın giriş noktası ile çıkışı arasında herhangi bir yerde doku nekrozu veya arteriyel tromboz meydana gelebilir.
Sporcularda kol iskemisi, bir yaralanma sonrasında veya kolun keskin ve güçlü bir şekilde kaçırılmasının bir sonucu olarak - kelebek vuruşu (yüzücüler, beyzbol oyuncuları vb.) Gözlenebilir.
Tedavi. Tüm hastalarda tedavi, etyopatogenetik faktörler ve inflamatuar aktivitenin paralel olarak belirlenmesinin yanı sıra sigaranın tamamen bırakılması dikkate alınarak konservatif önlemlerle başlar.
İlaç tedavisi Kronik iskeminin derecesine bağlı olarak reçete edilmesi tavsiye edilir. Üst ekstremite I derece iskemi durumunda, mikrosirkülasyonu iyileştiren ilaçlar (trental, agapurin, prodektin), vazodilatörler (midokalm, bupa-tol), miyolitikler (shpa yok, papaverin), B vitaminleri (B 1) tercih edilir. , B 6, B 12 ). Fizyoterapik prosedürleri kullanmak mümkündür - hidrojen sülfit, radon, narzan banyoları, fizik tedavi. Üst ekstremite II derece iskemi durumunda, konservatif tedavi. Yukarıdaki tedavi önlemlerine ek olarak, tavsiye edilir.
ancak 10-15 gün boyunca günde 10 ml trental solüsyonla birlikte 400 ml reopoliglusin solüsyonunun intravenöz infüzyonlarını ekleyin. Üst ekstremitelerin kritik derecede iskemisi durumunda, standart antiplatelet tedaviye ek olarak inflamasyonun aktivitesi her zaman belirlenir.
Humoral bağışıklıkta (CIC, immünoglobulinler M ve G), C-reaktif proteinde bir artış, anti-inflamatuar nabız tedavisinin (sitostatikler ve hormonal ilaçlar) kullanılmasını gerektiren inflamasyonun aktivitesini gösterir.
Antikoagülasyon tedavisi (aspirin - 10 mg/gün, direkt ve indirekt antikoagülanlar) koagülogram parametrelerindeki değişikliklere bağlı olarak gerçekleştirilir.
Laboratuvar parametrelerine bağlı olarak nabız tedavisi ile kombinasyon halinde 20-30 gün boyunca günde 60 mcg dozunda prostaglandin E1'in (vasaprostan) intravenöz infüzyonlarının reçete edilmesiyle kritik iskeminin hafifletilmesi mümkündür. Trofik ülserler için kullanılması tavsiye edilir. yerel tedavi, tercih vermek sulu çözelti iyot (iyodopiron). Argosulfan kreminin etkinliğine dair raporlar var.
Vazospastik durumlar çoğunlukla blokerlerle tedavi edilir kalsiyum kanalları- nifedipin, ancak bu sigara içenler ve soğuğa karşı hassas olanlar için geçerli değildir. Konservatif tedavi yöntemleri arasında reserpinin intraarteriyel uygulanması, prostaglandinlerin infüzyonu ve plazmaferez yer alır.
Konservatif tedavi etkisizse ve üst ekstremite kaybı tehlikesi varsa cerrahi müdahaleler yapılır. Kronik arteriyel obstrüksiyon için cerrahi endikasyonlar arasında uzuv disfonksiyonu, hareket ve dinlenme ağrısı, trofik bozukluklar ve akut iskemi yer alır.
Anjiyografi ve dubleks tarama verileri belirlenir
Cerrahi tedavi taktiklerinde bölünme.
Proksimal lezyonlar için subklavyen arterler Daha sıklıkla gözlenen kol iskemisi değil, çalma sendromudur, bu nedenle tüm operasyonlar öncelikle serebral iskemi ortadan kaldırmayı amaçlar ve kol iskemisi ikincil niteliktedir. Bu operasyonlar intratorasik ve ekstratorasik olarak ayrılabilir (bkz. Bölüm 5).
Uzun süreli olmayan tıkanmalar için brakiyal arter veya önkolun arterleri varsa, standart bypass operasyonlarını gerçekleştirmek mümkündür. Şant olarak, iltihap belirtileri göstermiyorsa otolog ven tercih edilir. Aksi takdirde sentetik protezler kullanılır.
Ne yazık ki, fazla uzatma için standart bypass operasyonlarının kullanılmasının uzun vadeli sonuçları arzu edilenden çok uzaktır. Bu öncelikle çıkış yolunun kötü durumundan ve anastomoz bölgesinde stenoza yol açan iltihaplanma sürecinin nüksetmesinden kaynaklanmaktadır. Cerrahi tedavinin sonuçlarının iyileştirilmesinde ameliyat öncesi ve gerekirse ameliyat sonrası immünsüpresif tedavinin önemi az değildir.
Önkol ve el arterlerinin lezyonlarının cerrahi tedavisi tartışmalı olmaya devam etmektedir, çünkü distal akımın yokluğu veya zayıf olması standart rekonstrüktif operasyonların kullanımını sınırlamaktadır.
Geçen yüzyılın 50'li yıllarında, üst ekstremite arterlerinin distal hasar formları ile konservatif ve palyatif cerrahi yöntemler ön plana çıkmışsa, günümüzde distal hasar formları ile uzuvları kurtarmak için, standart dışı tedavi yöntemleri uygulamak mümkündür - eldeki venöz kan akışının arteriyelizasyonu [Pokrovsky A.V., Dan V.N., 1989], büyük omentumun transplantasyonu, osteotra-
Önkol kemiklerinin panasyonu. İkinci yöntem yalnızca evre II iskemi için etkilidir.
Eldeki venöz kan akışının arteriyelizasyon tekniği, tıkanma bölgesinin proksimalinde değişmeyen arteriyel bölüm ile yüzeysel veya derin arasında bir arteriovenöz fistül uygulanmasına indirgenir. venöz sistem fırçalar
Üst ekstremite iskemisinin tedavisinde önemli bir rol torasik sempatektomi (daha yakın zamanda endoskopik) tarafından oynanır. Pozitif reaktif hiperemi testi, 2 veya 3 üst torasik gangliyonun çıkarıldığı torasik sempatektomi endikasyonudur. Bazı verilere göre, OT'de sempatektominin etkinliği oldukça yüksektir: kullanımı azalır ağrı sendromu ve amputasyon oranını azaltır [Betkovsky B.G., 1972; Alukhanyan O.A., 1998; Ishibashi H., 1995].
Sistemik hastalıklarda konservatif tedavi yöntemleri tercih edilse de bazı durumlarda periarteriyel veya servikal sempatektomi etkili olabilir. R.Go-mis, OT, Raynaud sendromu ve hatta periarteritis nodosa için periarteriyel sempatektominin etkinliğini bildirmektedir.
Sklerodermanın belirtilerinin hafife alınmasıyla ilişkili teşhis hataları sıklıkla yanlış tedavi taktiklerine yol açar. Örneğin, sklerodermanın bir belirtisi olan Raynaud sendromu ve skalen sendromunun varlığı durumunda, operasyon alanındaki skarlaşma sürecinin kötüleşmesi nedeniyle kaçınılmaz olarak bir artışa yol açacak olan skanotomi kabul edilemez. Raynaud sendromunun ciddiyetinde. Bu tür hastalar uzmanlaşmış romatoloji bölümlerinde konservatif tedavi gerektirir.
Kombinasyon gerekli konservatif yöntemler ile tedavi cerrahi müdahaleler. Örneğin, OT ile her şeyden önce
Nabız terapisini kullanarak iltihaplanma aktivitesini ortadan kaldırmak ve ardından cerrahi müdahale yapmak gerekir.
Tahmin etmek.Şu tarihte: doğru yaklaşım Bu kategorideki hastaların tedavisi için prognoz olumludur. Tedavinin etkinliğinin ana koşulları, iltihabın zamanında önlenmesi ve sigaranın tamamen bırakılmasıdır.
Edebiyat
Alukhanyan O.A. Vasküler hastalıkların tedavisinde video yardımlı torakoskopik üst torakal sempatektomilerin kullanılmasına ilişkin ilk deneyim/"/3. Uluslararası Kuzey Ülkeleri ve Bölgeleri Kongresi. - 1998.
Baranov A.A., Shilkina N.P., Nasonov E.L.İmmünoglobulin E'nin aşırı üretimi hastalıkları ortadan kaldıran periferik arterler//Kama. med.-1991.-T.69,
No.4.-S.45-48.
Beloyartsev D.F. Aterosklerozda aortik ark dallarının proksimal lezyonlarının cerrahi tedavisinin sonuçları: Tezin özeti. dis. ... Tıp Bilimleri Doktoru - M., 1999. Kalinin A.A. Tromboanjitis obliteranslı hastalarda üst ekstremite arterlerinin tıkayıcı lezyonlarının tanı ve tedavisi: Tezin özeti. dis. Tıp Bilimleri Adayı - M., 2002. - 24 s.
Kuntsevich G.I., Shutikhina I.V., Ter-Khachatu-rova I.E., Kalinin A.A. Tırnak yatağındaki damarların muayenesi çift taraflı tarama pratik olarak sağlıklı bireylerden oluşan bir grupta//Rusya Federasyonu Sağlık Bakanlığı Lisansüstü Eğitim Rusya Tıp Akademisi Ultrason Teşhis Bölümü'nün 10. yıldönümüne adanmış ultrason teşhisi konferansının tutanakları//Ultrason Teşhis.- 2002.-No.2.-S.286.
Petrovsky B.V., Belichenko I.A., Krylov V.S. Aortik arkın dallarının cerrahisi.-M.: Tıp, 1970.
Pokrovsky A.V., Dan V.N., Chupin A.V., Kalinin A.A. Tromboanjiitis obliteranslı hastalarda üst ekstremitelerin kritik iskemisinin kombine tedavisi // Proc. ilmi Konf.-M., 2001. Sultanov D.D., Khodzhimuradov G.M., Rakhimov A.B.Üst ekstremite arterlerinin periferik tıkanmasının cerrahi tedavisi // Göğüs ve kardiyovasküler cerrahi. - 1996.-S.319.
Chupin A.V. Tromboanjiitis obliteranslı hastalarda alt ekstremite kritik iskemisinin tanı ve tedavisi: Tezin özeti. dis. ...Dr. nauk.-M., 1999. Yarygin N.E., Romanov V.A., Lileeva M.A. Klinik morfolojik özellikler tromboanjitis obliterans//Gerçek-
hastaların tanı, tedavi ve muayenesinde önemli konular romatizmal hastalıklar: Cumartesi bilimsel tr. Yaroslavl Devlet Tıp Enstitüsü. - 1988.-S.111-114. Aerbajinai W. Buerger hastalığında HLA sınıf II DNA tiplemesi//Int.J.Cardiol. - 1997. - Cilt.54 - S. 197. Ala-Kulju K, Virkkula L.Üst ekstremiteleri etkileyen Buerger hastalığının tedavisinde omental pedikülün kullanımı//Vasa - 1990. - Cilt 19, N 4. - P.330 - 333.
Bergau J.J., Conn J., Trippel O.H. Senere el iskemisi//Ann.surg. - 1972 .- Cilt 73. - S.301.
Bergquist D., Ericsson B.F., Konrad P., Bergentz S.S.Üst ekstremite arteriyel cerrahisi//World J.Surg. - 1983. - Cilt.7, N 6. -P.786-791.
Femandes Miranda C ve ark. Tromboanjiitis obliterans (Buerger hastalığı). 41 olgunun incelenmesi (commenty/Med.clin.Barc. - 1993.- Cilt.25, N 9.-P.321-326).
Gordon R., Garret H.Üst ekstremite arterlerinin ateromatöz ve anevrizmal hastalığı//Vasküler Cerrahi/Ed.R.Rutherford. - Philadelphia, 1984. - S.688-692. Ishibashi H., Hayakawa N., Yamamoto H. ve ark. Buerger hastalığında Nimura Torakoskop sempatektomisi: Dört hastanın başarılı tedavisine ilişkin bir rapor, Tokai Hastanesi, Nagoya, Japonya. - Cilt 25(2). Izumi Y. ve ark. Buerger hastalığında arteriyel rekonstrüksiyon sonuçları//Nippon-Geca-Gakkai-Zasshi - 1993. - Cilt.94, No. 7. - P.751-754. Machleder H.L.Üst ekstremitede vazo-tıkayıcı bozukluklar//Curr.problems in Durg. - 1988. - Cilt 25(l). - P.l-67. Mills J.L., Friedman E.I., Porter J.M. Küçük arter hastalığının neden olduğu üst ekstremite ikemisi//Amer.J.Surg. - 1987. - Cilt 206, N 4. -P.521-528.
Nielubowicz J., Rosnovski A., Pruszynski B. ve diğerleri. Buerger hastalığının doğal geçmişi |
OAN genellikle acil cerrahi müdahale gerektiren acil bir patolojidir. nadir durumlarda, konservatif tedavi. Alt ekstremite arteriyel yetmezliği sebep olabilir çeşitli nedenlerden dolayı ve her durumda akut eşlik eder iskemik sendrom bu da insan hayatını tehdit ediyor.
Arteriyel yetmezliğin nedenleri
OAN tanısında üç ana terimin ayırt edilmesi gerekir:
Emboli, kan dolaşımıyla taşınan bir trombüs parçasının arter lümenini tıkaması sonucu ortaya çıkan bir durumdur (bu durumda trombüse emboli denir).
Akut tromboz, damar duvarının patolojisi sonucu oluşan ve damar lümenini kapatan bir kan pıhtısının gelişmesiyle karakterize bir durumdur.
Spazm, iç veya dış etkenler sonucu atardamar lümeninin sıkışmasıyla karakterize bir durumdur. Kural olarak, bu durum kaslı veya karışık tipteki arterler için tipiktir.
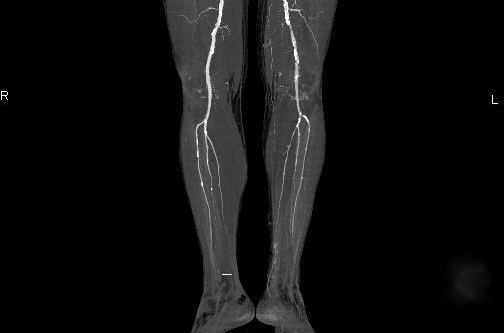
Alt ekstremite arterlerinin tıkanmasının teşhisi fotoğrafları
çoğunlukta klinik vakalar, etiyolojik faktör emboli gelişimi, aşağıdakileri içeren bir kalp patolojisidir: çeşitli türler kardiyopati, miyokard enfarktüsü, romatizmal süreçlerin bir sonucu olarak kalp değişiklikleri. Kalp patolojisinin türü ne olursa olsun, emboli oluşumunda ihlallerin büyük önem taşıdığı gerçeğini unutmamalıyız. kalp atış hızı. Emboliden farklı olarak trombozun ana nedeni arter duvarındaki aterosklerotik değişikliklerdir. Yukarıda belirtildiği gibi spazmın nedeni darbedir. dış faktör(travma, şok, hipotermi). Daha az sıklıkla - iç faktör(çevre dokuların iltihabı).
Ekstremite arterlerinin arteriyel yetmezliğinin tanısı
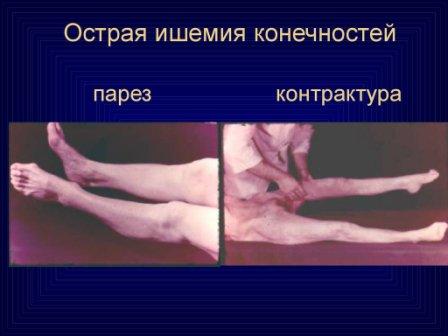
Durumun teşhisinde akut tıkanıklık arterlerde 5 ana semptom vardır:
- Uzuvlarda ağrı. Kural olarak, ilk semptom hastanın kendisi tarafından not edilir.
- Duyusal bozukluk. Hasta, sanki bacağının üzerinde oturuyormuş gibi bir "iğnelenme" hissini fark eder. Daha fazla zor durumlar Hasta uzvunu hissetmediğinde, anestezi durumundan önce bozulmuş hassasiyet ifade edilebilir.
- Değiştirmek deri. Hafif solgunluktan belirgin siyanoza kadar.
- Lezyon seviyesinin altındaki arterde nabız yokluğu. Kural olarak, bu semptom OAN gelişiminin teşhisinde temeldir.
- Etkilenen uzvun sıcaklığının azalması.
Hastayla görüşürken yukarıdaki semptomların başlama zamanına ve seyrinin niteliğine dikkat etmeniz gerekir. Dikkatlice toplanmış bir tıbbi geçmiş, tanı koymaya ve daha ileri aşamalara yardımcı olabilir. başarılı tedavi alt ekstremite iskemisi. Emboli, hastalığın ani başlangıcı ile karakterizedir. hızlı gelişme arteriyel yetmezlik resimleri. Tromboz durumunda hastalığın gelişimi kural olarak daha az şiddetlidir.
 Savelyev'e göre alt ekstremite tıkanıklığının sınıflandırılması
Savelyev'e göre alt ekstremite tıkanıklığının sınıflandırılması Alt ekstremite arterlerinin akut trombozu tanısında, hastayla görüşürken, daha önce hızlı bacak yorgunluğu, bacak ağrısı yaşadığını belirtebilir. baldır kasları efor sarf edildiğinde uzuvlarda uyuşma hissi. Bu semptomlar alt ekstremite damarlarının kronik arteriyel yetmezliğinin karakteristiğidir ve arterlerde aterosklerotik hasarı gösterir.
Tanı koymada fizik muayene ve öykü almanın yanı sıra önemli bir rol oynanır. enstrümantal yöntemler teşhis Ana teşhis yöntemi Doppler ultrason. Şunları yapmanızı sağlar: ayırıcı tanı OAN nedenleri, lezyonun yerini netleştirin, arter duvarındaki hasarın niteliğini değerlendirin, taktiklere karar verin ileri tedavi hasta.
Yararlı makale:
Vasküler lezyonların teşhisinde kullanılan diğer bir yöntem ise anjiyografidir. Fark bu yöntem“invazivliği”, radyoopak ajanların kullanılması ihtiyacı ve kullanımı hastanın belirli bir hazırlığını gerektirmesidir. Bu nedenle uygulama ultrason teşhisi Akut arteriyel yetmezlikte daha çok tercih edilir.
Alt ekstremite akut iskemisinin Savelyev'e göre sınıflandırılması
Tanı konulduktan sonra önemli bir görev alt ekstremite iskemisinin derecesini belirlemektir. İÇİNDE şimdiki an V.S. tarafından oluşturulan sınıflandırma kullanılır. Savelyev. Alt ekstremitelerdeki akut arteriyel yetmezliğin tedavisinde cerrahi müdahale taktiklerine karar verirken sınıflandırma bilgisi hayati öneme sahiptir. Ayrıca kan akışındaki bozulmanın derecesini de bilen doktor, ameliyatın aciliyeti ve ameliyat öncesi ek hazırlık olasılığı hakkında fikir sahibi olur.
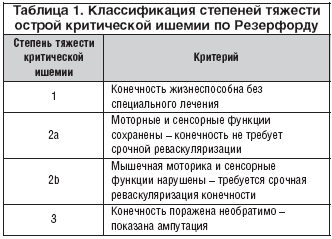 Alt ekstremite akut arteriyel yetmezliğinin tanısı için Rutherford sınıflandırması
Alt ekstremite akut arteriyel yetmezliğinin tanısı için Rutherford sınıflandırması Yani 3 derece akut iskemi vardır:
1 yemek kaşığı. – uzuvda ağrı, uyuşukluk, soğukluk, parestezi hissi;
2a sanat. – aktif hareket bozukluğu;
2b mad. – aktif hareketler mevcut olmayan;
2v sanat. – ekstremitenin subfasiyal ödemi;
3a sanat. – kısmi kas kontraktürü;
3b mad. – tam kas kontraktürü;
İlk iki derece iskemi (1 ve 2A) ile doktorun hala erteleme şansı var ameliyat Ek muayene veya hastanın ameliyata ilave hazırlanması amacıyla 24 saate kadar. Daha şiddetli iskemi derecesinde cerrahi müdahale ön plana çıkar ve operasyonun geciktirilmesi ancak 2B derecelik iskemi ile (2 saat boyunca) mümkündür.
Emboli veya akut tromboz gelişmesinde akut arteriyel yetmezliğin ana tedavi yönteminin; cerrahi onarım ana kan akışı. Operasyonun hacmi, müdahalenin yapılma taktiği ve anestezi yöntemi her hasta için ayrı ayrı cerrah tarafından belirlenir. Gerekli aletlerin mevcut olması halinde hem açık cerrahi tedaviyi kullanmak mümkündür: embolektomi, tipik yaklaşımla trombektomi, bypass ameliyatı ve X-ışını endovasküler tedavisi.
Alt ekstremitelerin akut arteriyel yetmezliğinin konservatif tedavisi, antikoagülan, antitrombosit ve antispazmodik tedavinin zamanında başlatılması ve iyi varlığı ile mümkündür. teminat kan akışı. Bu durumda trombüsü "çözmek" (lizis) veya teminatlar nedeniyle kan akışını telafi etmek mümkündür.
1 yemek kaşığı. – İskeminin 2. aşaması, kan akışının restorasyonu mümkündür. Daha ciddi formlarda tek cerrahi tedavi uzvun amputasyonudur. Damar açıklığını yeniden sağlamanın teknik olasılığına rağmen, uzuv iskemisinin neden olduğu çürüme ürünleri, ana kan dolaşımına salındığında, sonuçları organ kaybından çok daha kötü olan komplikasyonları (örneğin, akut böbrek yetmezliğinin gelişmesini) tetikleyebilir. uzvun kendisi. Şanslar ölümcül sonuç bu durumda önemli ölçüde artarlar.
 Tedavi sırasında alt ekstremite iskemisinin fotoğrafı
Tedavi sırasında alt ekstremite iskemisinin fotoğrafı Akut arteriyel yetmezlik uzuvlar felç veya miyokard enfarktüsü kadar yaygın bir patoloji değildir. Ancak belirtilerin ve taktiklerin bilgisi tedavi bu hastalığın her ikisi için de önemlidir sıradan insan ve için tıp uzmanı, ikincisinin profilinden bağımsız olarak. hayat doğrudan bağlıdır fiziksel aktivite kişi.

