Najhorší stupeň popálenia. Popáleniny kože - Charakteristika popálenín, Diagnostika, Núdzová starostlivosť
Popáleniny sú niektoré typy zranení, ktoré sú výsledkom vonkajších vplyvov. Sú tepelné, chemické, radiačné, elektrické. Existujú tiež rôzne stupne popálenín v závislosti od závažnosti lézie.
Klasifikácia popálenín
Existujú dve všeobecne akceptované klasifikácie. Rozdelenie sa vykonáva v závislosti od vplyvu, ktorý spôsobil léziu. Tiež popáleniny sú rozdelené do stupňov popálenín v závislosti od závažnosti a hĺbky poškodenia kože a mäkkých tkanív.
Termálne

Tento typ je medzi takýmito zraneniami najbežnejší. Vystavenie vysokým teplotám z pevných látok, kvapalín alebo pary predstavuje približne 94 % všetkých takýchto škôd.
Najčastejšie sa ľudia k takýmto zraneniam dostanú doma. Približne polovica prípadov sa vyskytuje v dôsledku kontaktu s otvoreným ohňom.
Oddych- v dôsledku interakcie povrchov tela s horúcimi kvapalinami, parou, horúcimi pevnými predmetmi. Tepelné popálenie o 2 alebo 3 stupne, ktoré zaberá jednu tretinu plochy tela, môže viesť k smrti.
Keď dôjde k tepelnému popáleniu, závažnosť takéhoto popálenia závisí od viacerých faktorov. Rozhodujúca je teplota expozície.
Teploty nad 45 stupňov sú traumatické. So zvýšením tohto ukazovateľa sa poškodenie zhoršuje. Dôležitú úlohu zohráva aj tepelná vodivosť látky, ktorá pôsobí. Niektorí ľudia si napríklad vo vani radi upravia teplotu vzduchu na 90 stupňov a viac, pričom nedochádza k žiadnym zraneniam.
Plynné látky majú oveľa nižšiu tepelnú vodivosť ako kvapaliny a pevné látky. Vystavenie vode s teplotou 90 stupňov určite povedie k popáleniu. Okrem toho hrá dôležitú úlohu trvanie vystavenia traumatickému faktoru.
Elektrické

Takéto zranenia sa nazývajú elektrické zranenia. Môžu sa vyskytnúť doma, v práci v dôsledku poruchy zariadenia alebo zanedbania bezpečnostných predpisov. Vyznačujú sa niekoľkými vlastnosťami. Prúd preniká do tela, poškodzuje nielen povrchové vrstvy kože.
Elektrina vás navyše môže spáliť na diaľku, bez kontaktu so zdrojom. Pri takýchto poraneniach závažnosť poškodenia závisí od hrúbky kože a jej vlhkosti. Nedotýkajte sa elektrických spotrebičov mokrými rukami, aj keď sú v dobrom stave.
Elektrický šok je často bezbolestný v dôsledku zničenia nervových zakončení. V prípade požiaru odevu môže byť úraz elektrickým prúdom kombinovaný s tepelným popálením. Ľudia sa tiež často mechanicky poškodia v dôsledku pádu po zásahu elektrickým prúdom.
Patria sem zlomeniny, TBI, odreniny a škrabance. Takéto lézie sú zriedkavo mierne.
Chemický

Tieto typy zranení sa vyskytujú v dôsledku vystavenia určitým chemickým zlúčeninám. Patria sem kyseliny, zásady,
Najčastejšie takéto zranenia utrpia pracovníci v laboratóriách alebo špecifických priemyselných odvetviach, no môže sa to stať aj v domácich podmienkach.
Najťažšie sú popáleniny v dôsledku vystavenia alkáliám. Takéto zranenia majú charakteristické znaky: liečia sa dlho, prenikajú hlboko, niekedy ovplyvňujú vnútorné orgány.
Ray

Tieto typy zranení sa vyskytujú pod vplyvom žiarenia. Ich vlastnosti a štádiá závisia od dávky, ako aj od typu žiarenia.
K tomuto najzriedkavejšiemu typu popálenín môže dôjsť v prípade nehody v konkrétnom výrobnom zariadení spojenej s ožarovaním, pri röntgene a rádioterapii.
Závažnosť poškodenia. Stupne popálenín

Existuje niekoľko stupňov popálenín v závislosti od závažnosti lézie, celkovo sú štyri. Klasifikácia podľa stupňov umožňuje lekárom predvídať vývoj situácie. Je tiež dôležité, aké percento z celkovej plochy ľudského tela je poškodené.
Klasifikácia je založená na stanovení požadovaného objemu terapeutických opatrení, ako aj na možnosti regenerácie tkaniva bez chirurgickej intervencie.
Prvý stupeň

Každý z nás dostal popáleninu prvého stupňa, a to viac ako raz v živote.
Prvý stupeň tepelných popálenín je charakterizovaný miernym začervenaním, nepríjemným pocitom pálenia a miernym opuchom. Zranenie po niekoľkých dňoch zmizne. Ak sa popálite doma, môžete jednoducho pôsobiť na poškodenú oblasť pokožky tečúcou studenou vodou. Tým sa zmierni zápal a bolesť.
Keď dôjde k tepelnému popáleniu o 1 stupeň, poškodenie kože je minimálne, ovplyvnené sú iba horné vrstvy epidermis. Za normálnych podmienok neustále zomierajú, to je najbežnejší fyziologický proces.
Popáleniny prvého stupňa nevyžadujú špeciálne ošetrenie, prechádzajú rýchlo, navyše úplne bez stopy. Vo väčšine prípadov majú malú oblasť poškodenia.
Rozsiahle povrchové lézie sú extrémne zriedkavé. Ak k tomu dôjde, najčastejšie sa popálenina 1. stupňa kombinuje s hlbšími léziami.
Druhý stupeň

Popáleniny druhého stupňa vykazujú výraznejšie poškodenie kože. Traumatický dopad vedie k tvorbe pľuzgierov naplnených tekutinou. Niekedy sa objavia po chvíli. Takéto lézie majú veľmi priaznivú prognózu, prechádzajú bez zanechania stôp, znateľné jazvy na koži.
Druhý stupeň je charakterizovaný deštrukciou epidermis a najvrchnejšej vrstvy dermis. Súčasne sú zaznamenané príznaky ako silná bolesť, hyperémia a edém.
Pálivé bolesti, zhoršené dotykom, dosť dlhé. Začervenanie okolo pľuzgierov môže, ale nemusí byť prítomné.
Pľuzgiere sú tvorené odumretými bunkami epidermy a sú naplnené tekutou frakciou krvi - plazmou, ktorá do nich preniká z poškodených najmenších ciev.
Tieto typy poranení nevyžadujú lekársku starostlivosť a špeciálne terapeutické opatrenia. Proces regenerácie môže trvať až dva týždne. Na urýchlenie a zmiernenie syndrómu bolesti môžete použiť špeciálne lekárenské masti alebo gély.
Poškodené miesta nikdy neošetrujte olejom. Táto metóda zasahuje do bunkového dýchania, výrazne spomaľuje hojenie.
Nebezpečenstvo takéhoto poškodenia spočíva v tom, že otváracie pľuzgiere sú otvorenými bránami pre infekcie. Ak je postihnutá oblasť veľká, je lepšie konzultovať s lekárom. Poradí lieky na prevenciu infekcie.
Diferenciácia medzi druhým a tretím stupňom sa uskutočňuje pomocou identifikácie bolesti. Obe tieto štádiá sú charakterizované tvorbou pľuzgierov, ale v druhom je bolesť a v treťom nie, pretože sú poškodené nervové zakončenia.
Tretí stupeň

Popáleniny tretieho stupňa sa zvyčajne delia na dva poddruhy. 3A - ide o porušenie dermis do hlbokých vrstiev, z ktorých najnižšie zostávajú nedotknuté.
Pri takejto hĺbke prieniku je stále možná nezávislá regenerácia bez chirurgického zásahu.
Týka sa to len pomerne malých rán. Môžu byť oneskorené v dôsledku rastu epitelu z okrajových zón. Stupeň 3B sa vyznačuje hlbokým poškodením, ktoré zachytáva všetky vrstvy dermis a dosahuje vrstvu podkožného tuku.
Táto vrstva kože nemá štrukturálne prvky, ktoré sú potrebné na regeneráciu buniek epidermis a dermis. Preto nedochádza k samoobnoveniu a rastu tkaniva s týmto stupňom popálenín.
Hlavnými znakmi sú tvorba pľuzgierov rôznych veľkostí, naplnených krvavým obsahom, ako aj absencia bolesti pri dotyku. Z rany sa uvoľňuje veľké množstvo slizničnej tekutiny s krvnými nečistotami. Okolo defektov rany, silný opuch, začervenanie, zvýšená lokálna teplota. Poškodená oblasť je zapálená.
Pri takýchto hlbokých léziách sa zaznamenáva množstvo bežných symptómov. Klinika zahŕňa zvýšenie celkovej teploty, pokles krvného tlaku, prerušenie činnosti srdca, tachykardiu a ťažkosti s plytkým dýchaním.
Tretia fáza popálenia si vyžaduje okamžitú hospitalizáciu postihnutého. Pacienti potrebujú chirurgický zákrok a medikamentóznu terapiu.
Prognóza závisí od toho, koľko percent plochy tela zaberá lézia. Má významnú prognostickú hodnotu, ako rýchlo sa poskytuje lekárska starostlivosť.
Okrem toho prognóza závisí aj od celkového stavu obete. Napríklad pri tepelných popáleninách získaných počas požiaru zohráva úlohu stupeň intoxikácie oxidom uhoľnatým.
4

Najvzácnejší typ tohto typu zranenia. Ide o najťažší typ lézie, ktorý sa vyznačuje nepriaznivou prognózou aj pri malej ploche rany.
Pri poraneniach takejto hĺbky, dokonca aj na malej ploche, je vysoká pravdepodobnosť smrti alebo odcudzenia poranenej končatiny.
Postihnuté sú hlboké vrstvy ľudského tela: koža sa popáli, svalové tkanivá, šľachy a dokonca aj kosti sú poškodené. Popálenina 4. stupňa zahŕňa zničenie väčšiny nervových zakončení a krvných ciev v postihnutej oblasti.
Štvrtý stupeň sa môže vyskytnúť v dôsledku dlhodobého vystavenia vysokej teplote, poškodenia kyselinami alebo zásadami, ako aj elektrinou.
Rany takejto závažnosti sú okamžite viditeľné, nemožno ich zamieňať s ničím. Popálenie 4 stupňov je charakterizované zuhoľnatením, to znamená predĺženou reakciou horenia, ktorá vedie k zmene chemickej štruktúry tkanivových buniek. Miesto popálenia sa stáva tmavé, niekedy čierne. Stav obetí je mimoriadne vážny.
Ľudia sú spravidla v stave šoku alebo v kóme. Ak má defekt rany významnú oblasť, mala by sa urýchlene poskytnúť lekárska starostlivosť, odpočítavanie trvá minúty. Pravdepodobnosť úmrtia je však stále veľmi vysoká.
V prípadoch, keď k takýmto zraneniam dôjde, je určenie ich závažnosti a klasifikácie potrebné len pre zdravotníckych pracovníkov. Keď ste popálení alebo niekto dostal porážku pred vašimi očami, je potrebné nehodnotiť škody, ale poskytnúť prvú pomoc.
Ak je obeť vo vážnom stave, včasné terapeutické opatrenia mu môžu zachrániť život.
Popáleniny: druhy a stupne popálenín, ošetrenie popálenín balzamom GUARDIAN
popáleniny je poškodenie telesných tkanív spôsobené vystavením teplu alebo chemikáliám. Úraz elektrickým prúdom, ako aj vystavenie ionizujúcemu žiareniu (ultrafialovému, röntgenovému žiareniu atď., vrátane slnečného žiarenia), môže tiež spôsobiť popáleniny.
Popáleniny sa často nazývajú aj kožné lézie spôsobené dráždivým účinkom rastliny (popálenie žihľavou, popálenie boľševníka, popálenie feferónkou), hoci v skutočnosti nejde o popálenie - ide o fytodermatitídu.
V závislosti od oblasti poškodenia tkaniva sa popáleniny delia na popáleniny kože, očí, slizníc, popáleniny dýchacích ciest, pažeráka, žalúdka atď. Najčastejšie ide samozrejme o popáleniny kože, takže v budúcnosti budeme zvažovať práve tento typ popálenín.
závažnosť horieť určená hĺbkou a oblasťou poškodenia tkaniva. Pojem „plocha popálenia“ sa používa na charakterizáciu oblasti kožných lézií a vyjadruje sa v percentách. Na klasifikáciu hĺbky popálenia sa používa pojem „stupeň popálenia“.
Druhy popálenín
V závislosti od faktora poškodenia sa popáleniny delia na:
- termálny,
- chemický,
- elektrický,
- popáleniny slnkom a iným žiarením (ultrafialovým a inými typmi žiarenia)
Tepelné popálenie
Tepelné popáleniny sú výsledkom vystavenia vysokým teplotám. Toto je najčastejšie domáce zranenie. Vznikajú v dôsledku vystavenia otvorenému ohňu, pare, horúcej kvapaline (vriaca voda, horúci olej), horúcim predmetom. Najnebezpečnejší je, samozrejme, otvorený oheň, pretože v tomto prípade môžu byť postihnuté orgány zraku, horné dýchacie cesty. Horúca para je nebezpečná aj pre dýchacie cesty. Popáleniny od horúcich kvapalín alebo žeravých predmetov nie sú väčšinou plošne veľmi veľké, ale hlboké.
chemické popáleniny
Chemický horieť vzniká v dôsledku vystavenia pokožky chemicky aktívnym látkam: kyselinám, zásadám, soliam ťažkých kovov. Nebezpečné s veľkou oblasťou poškodenia, ako aj v prípade, že sa chemikálie dostanú na sliznice a oči.
elektrické popáleniny
Elektrický šok je charakterizovaný prítomnosťou niekoľkých popálenín na malej ploche, ale veľkej hĺbky. Popáleniny voltovým oblúkom sú povrchové, podobne ako popáleniny plameňom a vyskytujú sa pri skratoch bez prechodu prúdu telom obete.
Radiačné popáleniny
Tento typ popálenín zahŕňa popáleniny spôsobené vystavením svetlu alebo ionizujúcemu žiareniu. Slnečné žiarenie teda môže spôsobiť známy úpal. Hĺbka takéhoto popálenia býva 1., zriedka 2. stupeň. Podobnú popáleninu môže spôsobiť aj umelé ultrafialové ožarovanie. Stupeň poškodenia pri popáleninách žiarením závisí od vlnovej dĺžky, intenzity žiarenia a dĺžky jeho pôsobenia.
Popáleniny ionizujúcim žiarením sú zvyčajne plytké, ale ich liečba je náročná, pretože takéto žiarenie preniká hlboko a poškodzuje pod nimi ležiace orgány a tkanivá, čo znižuje schopnosť pokožky regenerovať sa.
Stupne popálenia kože
Stupeň popálenia je určený hĺbkou poškodenia rôznych vrstiev kože.
Pripomeňme, že ľudská koža pozostáva z epidermis, dermis a podkožného tuku (hypodermy). Vrchná vrstva, epidermis, zase pozostáva z 5 vrstiev rôznej hrúbky. Epidermis tiež obsahuje melanín, ktorý farbí pokožku a spôsobuje opaľovací efekt. Dermis alebo samotná koža pozostáva z 2 vrstiev - hornej papilárne vrstvy s kapilárnymi slučkami a nervovými zakončeniami a retikulárnej vrstvy obsahujúcej krvné a lymfatické cievy, nervové zakončenia, vlasové folikuly, žľazy, ako aj elastické, kolagénové a hladké svalstvo. vlákna, ktoré dodávajú pokožke pevnosť a pružnosť. Podkožný tuk pozostáva zo zväzkov spojivového tkaniva a nahromadenia tuku, preniknutých krvnými cievami a nervovými vláknami. Poskytuje výživu pokožke, slúži na termoreguláciu organizmu a dodatočnú ochranu orgánov.
Klinická a morfologická klasifikácia popálenín, prijatá na XXVII. celozväzovom kongrese chirurgov v roku 1961, rozlišuje 4 stupne horieť.
Popálenina 1. stupňa
Popáleniny I. stupňa sú charakterizované poškodením najpovrchovejšej vrstvy kože (epidermis), pozostávajúcej z epitelových buniek. V tomto prípade sa objaví začervenanie kože, mierny opuch (edém) a bolestivosť kože v oblasti popálenia. Takáto popálenina sa zahojí za 2-4 dni, po popálení niet ani stopy, okrem mierneho svrbenia a olupovania kože - vrchná vrstva epitelu odumiera.
Popáleniny druhého stupňa
Popálenina druhého stupňa je charakterizovaná hlbším poškodením tkaniva – epidermis je čiastočne poškodená do celej hĺbky, až po zárodočnú vrstvu. Dochádza nielen k začervenaniu a opuchu, ale aj k tvorbe pľuzgierov na koži so žltkastou tekutinou, ktoré môžu samy prasknúť alebo zostať neporušené. Bubliny sa tvoria ihneď po popálení alebo po určitom čase. Ak bubliny prasknú, vytvorí sa jasne červená erózia, ktorá je pokrytá tenkou hnedou kôrkou. K hojeniu pri popálenine 2. stupňa dochádza zvyčajne do 1-2 týždňov, regeneráciou tkaniva vďaka zachovanej rastovej vrstve. Na pokožke nezostávajú žiadne stopy, pokožka však môže byť citlivejšia na teplotné vplyvy.
Popáleniny tretieho stupňa
Popálenina III. stupňa je charakterizovaná úplnou smrťou epidermis v postihnutej oblasti a čiastočným alebo úplným poškodením dermis. Pozoruje sa tkanivová nekróza (nekróza) a tvorba spáleniny. Podľa akceptovanej klasifikácie sa popáleniny III stupňa delia na:
- stupeň III A, keď sú dermis a epitel čiastočne poškodené a je možná samoobnovenie povrchu kože, ak popálenie nie je komplikované infekciou,
- a stupeň III B - úplná smrť kože na podkožný tuk. Ako sa hojí, tvoria sa jazvy.
Popálenina IV stupňa
Štvrtým stupňom popálenia je úplná smrť všetkých vrstiev kože, spodných tkanív, zuhoľnatenie svalov a kostí.
Určenie oblasti poškodenia v prípade popálenín
Približný odhad plochy horieť možno vykonať dvoma spôsobmi. Prvým spôsobom je takzvané „pravidlo deviatok“. Podľa tohto pravidla je celý povrch kože dospelého človeka podmienečne rozdelený na jedenásť častí po 9%:
- hlava a krk - 9%,
- horné končatiny – každá po 9 %,
- dolné končatiny – každá po 18 % (2 krát 9 %),
- zadný povrch tela - 18%,
- predný povrch tela - 18%.
Zvyšné jedno percento povrchu tela je v perineálnej oblasti.
Druhá metóda - metóda dlane - je založená na skutočnosti, že plocha dlane dospelého človeka je približne 1% z celkového povrchu kože. Pri lokálnych popáleninách sa meria plocha poškodených oblastí pokožky dlaňou ruky, pri rozsiahlych popáleninách sa meria plocha nepostihnutých oblastí.
Čím väčšia plocha a hlbšie poškodenie tkaniva, tým závažnejší je priebeh popáleninového poranenia. Ak hlboké popáleniny zaberajú viac ako 10-15% povrchu tela alebo celú plochu dokonca plytkú popáleniny tvorí viac ako 30 % povrchu tela, u obete vzniká popáleninová choroba. Závažnosť popálenia závisí od oblasti popálenín (najmä hlbokých), veku obete, prítomnosti sprievodných zranení, chorôb a komplikácií.
Prognóza zotavenia popálenín
Na posúdenie závažnosti lézie a predpovedanie ďalšieho vývoja ochorenia sa používajú rôzne prognostické indexy. Jedným z týchto indexov je index závažnosti lézie (Frank index).
Pri výpočte tohto indexu každý za každé percento popálenej plochy dáva od jedného do štyroch bodov - v závislosti od stupňa popálenia popálenie dýchacích ciest bez poškodenia dýchania - 15 bodov navyše, pri porušení - 30. Hodnoty indexu sa interpretujú takto:
- < 30 баллов - прогноз благоприятный
- 30-60 - podmienečne priaznivé
- 61-90 - pochybné
- > 91 - nepriaznivé
Na posúdenie prognózy popálenín u dospelých sa používa aj „pravidlo stoviek“: ak súčet počtov pacientovho veku (v rokoch) a celkovej plochy lézie (v percentách) presahuje 100, prognóza je nepriaznivá. Popáleniny dýchacích ciest výrazne zhoršujú prognózu a aby sa zohľadnil ich vplyv na „pravidlo stoviek“, podmienečne sa predpokladá, že zodpovedá 15 % hlbokého popálenia tela. Kombinácia popálenia s poškodením kostí a vnútorných orgánov, s otravou oxidom uhoľnatým, dymom, toxickými splodinami horenia alebo vystavením ionizujúcemu žiareniu prognózu zhoršuje.
Popáleninové ochorenie u detí, najmä mladších, sa môže vyvinúť s poškodením iba 3-5% povrchu tela, u starších detí - 5-10% a čím je závažnejšie, tým je dieťa mladšie. Hlboké popáleniny 10% povrchu tela sa považujú za kritické u malých detí.
Liečba popálenín
popáleniny Stupne I a II sa považujú za povrchové, liečia sa bez operácie. Popáleniny III A stupňa sú klasifikované ako hraničné a III B a IV stupne sú hlboké. Pri popáleninách stupňa III A je samoobnovenie tkanív ťažké a liečba popálenín stupňa III B a IV bez chirurgického zákroku je nemožná - vyžaduje sa transplantácia kože.
Samošetrenie bez konzultácie s lekárom je možné iba pri popáleninách I-II stupňov a iba vtedy, ak je oblasť popálenia malá. Ak je popálenina druhého stupňa väčšia ako 5 cm v priemere, mali by ste sa poradiť s lekárom. Dospelí pacienti s popáleninami prvého stupňa, aj rozsiahlymi, môžu byť liečení ambulantne. Pri ťažších popáleninách možno dospelých pacientov liečiť ambulantne, ak nie je postihnutá pokožka tváre, dolných končatín alebo perinea a oblasť popálenia nepresahuje:
- s popáleninami II stupňa - 10% povrchu tela;
- s popáleninami III A stupňa - 5 % povrchu tela.
Spôsob liečby popáleniny závisí od jej typu, stupňa popálenia, oblasti lézie a veku pacienta. Takže aj malé popáleniny u malých detí vyžadujú povinný lekársky zásah a často aj hospitalizáciu. Je tiež ťažké tolerovať popáleniny a starších ľudí. Obete nad 60 rokov s obmedzenými popáleninami stupňa II-IIIA, bez ohľadu na ich umiestnenie, by mali byť ošetrené v nemocničnom prostredí.
Po prvé, v prípade popálenia je nevyhnutné zastaviť účinok škodlivého faktora na pokožku (vysoká teplota, chemikálie). V prípade povrchového tepelného popálenia - vriacou vodou, parou, horúcim predmetom - popálené miesto výdatne umývame studenou vodou po dobu 10-15 minút. Pri chemickom popálení kyselinou sa rana umyje roztokom sódy a pri alkalickom popálení slabým roztokom kyseliny octovej. Ak presné zloženie chemikálie nie je známe, opláchnite ju čistou vodou.
Ak je popálenina rozsiahla, treba obeti dopriať vypiť aspoň 0,5 litra vody, najlepšie s 1/4 lyžičky jedlej sódy a 1/2 lyžičky kuchynskej soli rozpustenej v nej. Vnútri dajte 1-2 g kyseliny acetylsalicylovej a 0,05 g difenhydramínu.
 Popáleninu prvého stupňa môžete skúsiť liečiť svojpomocne. Ak má však obeť výrazné popáleniny II. stupňa (blister s priemerom 5 cm alebo viac) a ešte viac s popáleninami III. stupňa a vyššie, mali by ste sa urýchlene poradiť s lekárom.
Popáleninu prvého stupňa môžete skúsiť liečiť svojpomocne. Ak má však obeť výrazné popáleniny II. stupňa (blister s priemerom 5 cm alebo viac) a ešte viac s popáleninami III. stupňa a vyššie, mali by ste sa urýchlene poradiť s lekárom.
Pri popáleninách stupňa IIIA sa liečba začína mokrým sušením obväzov, ktoré podporujú tvorbu tenkej chrasty. Pod suchou priškvarkou sa popáleniny stupňa IIIA môžu zahojiť bez hnisania. Po odmietnutí a odstránení chrasty a začiatku epitelizácie sa používajú olejovo-balzamikové obväzy.
Pri liečbe popálenín stupňa I-II, ako aj v štádiu epitelizácie pri liečbe popálenín stupňa III A vykazoval balzam Guardian dobré výsledky. Má analgetické, protizápalové, antiseptické, regeneračné vlastnosti. Balm Keeper zmierňuje zápaly, urýchľuje regeneráciu pokožky, podporuje hojenie rán a zabraňuje tvorbe jaziev. Aplikuje sa priamo na postihnuté miesto, alebo sa používa na masťové aseptické obväzy.
Príčiny popálenín môžu byť veľmi rôznorodé.
Čo sú popáleniny, koľko stupňov popálenín existuje a ako určiť stupeň popálenia - dnes zistíme.
Popálenina je sama o sebe trvalým poškodením tkanív ľudského tela pri vystavení nejakému vonkajšiemu faktoru.
A práve od tohto faktora závisí klasifikácia etiológie popálenín. Na základe pôvodu sa teda rozlišujú tieto typy popálenín:
- Tepelné popálenie- vystavenie povrchu ľudského tela pri zvýšenej teplote: para, vriaca voda, horúci olej, dotyk s horúcim predmetom, vystavenie otvorenému ohňu na ľudskom tele.
- Spáliť elektricky- zásah elektrického výboja na ľudské telo, ktorý tiež spôsobuje poškodenie vnútorných orgánov elektromagnetickým poľom.
- Chemické popálenie - interakcia ľudského tela s chemikáliami, ktoré môžu ovplyvniť nielen epidermis, ale aj podkožné vrstvy.
- Radiačné popáleniny- poškodenie epidermis a niekedy aj podkožia vystavením ultrafialovému alebo infračervenému žiareniu.
Klasifikácia popálenín podľa stupňov a ich charakteristiky
Každé popálenie je svojím spôsobom jedinečné, pretože stupeň poškodenia je zakaždým individuálny – všetko závisí od samotných vonkajších faktorov, ktoré ho spôsobujú. Liečba závisí aj od stupňa popálenín a ich znakov, preto je klasifikácia popálenín podľa stupňa taká dôležitá.
Existujú iba štyri typy popálenín v stupňoch. Všetky stupne popálenín a ich príznaky závisia od charakteristík tkanivovej lézie a od úrovne oblasti tejto lézie.
Popálenina 1. stupňa. Najľahšia forma (alebo stupeň) popálenia. Dochádza k začervenaniu a veľmi miernemu opuchu postihnutého povrchu. Bolesť nie je veľká a zotavenie po tomto popálení nastáva doslova na 4. alebo 5. deň. Neexistujú žiadne viditeľné stopy ani jazvy.
 |
| foto popáleniny 1. stupňa |
Popálenina 2. stupňa. Na začervenanej koži sa tvoria pľuzgiere, ktoré sa nemusia objaviť okamžite – až deň po popálení. Každá bublina obsahuje žltkastú tekutinu a keď prasknú, je viditeľný červenkastý povrch kože, ktorý je pod bublinou. Ak sa do miesta prietrže dostala infekcia, hojenie trvá dlhšie, ale následne sa netvoria jazvy a jazvy.
 |
| foto popálenina 2. stupňa |
Popálenina 3. stupňa. Pri takejto lézii dochádza k nekróze postihnutej oblasti kože. Na jeho mieste sa vytvorí chrasta, ktorá získa sivastý odtieň. Niekedy je táto chrasta pokrytá čiernou kôrkou, ktorá potom odpadáva a pod ňou je červenkastá oblasť veľmi tenkej vrstvy kože.
 |
| vypálenie fotografie o 3 stupne |
Popálenina 4. stupňa. Nejde len o vonkajšiu léziu vrstiev kože a epidermy, ide o prienik do hlbokých častí tkanív a dokonca aj ich zuhoľnatenie. Mnohé z odumretých tkanív sa čiastočne roztavia a potom sa oddelia. Poškodzuje sa nielen svalové tkanivo, ale aj šľachy a dokonca aj kosti.
Proces hojenia popáleniny 4. stupňa je veľmi zdĺhavý, v mieste lézie sa tvoria nielen jazvy, ale aj jazvy, ktoré často vedú k znetvoreniu. V kĺbových vakoch sa tvoria jazvovité kontraktúry, ktoré bránia pohyblivosti kĺbov. Ide o najťažší stupeň popálenín, ktorý si nevyhnutne vyžaduje dohľad špecialistov a dlhú a náročnú liečbu.
 |
| vypálenie fotografie 4 stupne |
V závislosti od typov popálenín a ich stupňov existujú špeciálne metódy liečby. Okrem toho je táto klasifikácia popálenín podľa stupňa univerzálna pre celú svetovú lekársku komunitu a je to „referenčný bod“ pre liečbu a pre určenie spôsobu zotavenia po popálení.
Takmer každý človek sa aspoň raz v živote dostal do extrémnych situácií alebo sa ocitol v život ohrozujúcej situácii. V dôsledku toho môžete získať rôzne zranenia, ktoré spôsobujú značné poškodenie zdravia. V článku budeme analyzovať, aké sú stupne, pomôcť pri takýchto zraneniach.
Čo sú popáleniny
K takémuto zraneniu sa môžete dostať aj doma, o výrobe ani nehovoriac. Popálenina je poškodenie kože, ktoré je spôsobené tepelným, chemickým, elektrickým, radiačným vystavením. Vo väčšine prípadov takéto poškodenie postihuje horné vrstvy kože, ale vo vážnych situáciách môžu byť postihnuté svaly, cievy a dokonca aj kosti.
Ak sa pýtate, ako vyliečiť popáleninu, odpoveď na ňu bude závisieť od stupňa a rozsahu poškodenia. V niektorých prípadoch si vystačíte s domácimi prostriedkami a niekedy je potrebná seriózna špecializovaná pomoc.
Príčiny popálenín
Popáleniny môžu byť spôsobené rôznymi dôvodmi, ktoré sa vyznačujú svojimi prejavmi a známkami poškodenia. Popáleniny môžu byť spôsobené:
- tepelné faktory;
- chemický;
- elektrina;
- vystavenie žiareniu;
- baktérie (tzv. bakteriálna popálenina).
Všetky tieto faktory môžu v rôznej miere ovplyvniť, preto bude mať popálenina svoje prejavy a bude si vyžadovať individuálny prístup k liečbe.
Druhy popálenín
Najbežnejšie sú tepelné popáleniny, to znamená tie, ktoré sa získajú v dôsledku vystavenia:
- Oheň. Veľmi často poškodené horné dýchacie cesty, tvár. Keď sa pozoruje poškodenie častí tela, proces odstraňovania odevov z popálených oblastí je veľmi ťažký.
- Vriaca voda. Takmer každý to zažil. Oblasť môže byť malá, ale hĺbka je významná.
- Spárovať. Takáto porážka zvyčajne nespôsobuje veľa problémov.
- Horúce predmety: Majú tendenciu zanechávať ostré hrany a hlboké lézie.
Pri tepelnom popálení závisí stupeň poškodenia od niekoľkých faktorov:
- teplota;
- trvanie expozície;
- stupeň tepelnej vodivosti;
- celkový zdravotný stav a stav pokožky obete.
Chemické popálenie je poškodenie kože v dôsledku vystavenia rôznym agresívnym látkam, napríklad:

Pri kontakte s vodivými materiálmi môže dôjsť k popáleniu elektrickým prúdom. Prúd sa šíri dostatočne rýchlo cez svaly, krv, cerebrospinálny mok. Nebezpečenstvo pre ľudí je vystavenie viac ako 0,1 A.
Charakteristickým znakom elektrickej lézie je prítomnosť vstupného a výstupného bodu. Ide o takzvané aktuálne označenie. Postihnutá oblasť je zvyčajne malá, ale hlboká.
Radiačné popáleniny môžu byť spojené s:
- S ultrafialovým svetlom. Takéto popáleniny si môžu milovníci opaľovania na poludnie pokojne zarobiť. Postihnutá oblasť je zvyčajne veľká, ale často sa dá zvládnuť domácimi prostriedkami.
- S vystavením ionizujúcemu žiareniu. V tomto prípade je ovplyvnená nielen koža, ale aj susedné orgány a tkanivá.
- S infračerveným svetlom. Často spôsobuje popáleniny rohovky, sietnice a kože. Porážka závisí od trvania vystavenia tomuto negatívnemu faktoru.
A ďalším typom popálenia je bakteriálne popálenie, ktoré môžu spôsobiť určité druhy mikroorganizmov. Závažnosť je tiež rôzna, od malých uzlových lézií až po stav, ktorý môže človeka dokonca ohroziť na živote, ako je rozvoj stafylokokového syndrómu obarenej kože.
Stupne popálenín a ich prejavy
Popáleniny môžu byť veľmi malé a také, že je potrebná urgentná hospitalizácia. V závislosti od zložitosti lézie sa dôsledky môžu navzájom výrazne líšiť. Existuje niekoľko stupňov popálenín:

Najčastejšie nie je popálenie jeden stupeň, ale kombinácia viacerých. Závažnosť situácie je určená aj postihnutou oblasťou. V závislosti od toho sú popáleniny:
- Rozsiahle, pri ktorých je postihnutých viac ako 15 % kože.
- Nie rozsiahle.
Ak je popálenina rozsiahla a je postihnutých viac ako 25 % kože, potom je pravdepodobnosť popálenia vysoká.
Čo je to popáleninová choroba?
Priebeh a závažnosť tejto komplikácie závisí od niekoľkých faktorov:
- Vek obete.
- Umiestnenie postihnutej oblasti.
- Stupne horenia.
- oblasť poškodenia.
Choroba popálenín vo svojom vývoji prechádza nasledujúcimi štádiami:
1. Šok. Môže to trvať niekoľko hodín až niekoľko dní, všetko závisí od oblasti poškodenia. Existuje niekoľko stupňov šoku:
- Prvý je charakterizovaný pálivou bolesťou, normálnym tlakom a počtom úderov srdca do 90 úderov za minútu.
- Pri druhom stupni sa srdce sťahuje ešte častejšie, klesá tlak, znižuje sa telesná teplota, objavuje sa pocit smädu.
- Ak je postihnutých viac ako 60% kože, pozoruje sa šok 3. stupňa. Pulz je sotva hmatateľný, tlak je nízky.
2. Burn toxémia. Vyskytuje sa v dôsledku účinkov produktov rozpadu tkaniva na telo. Zvyčajne sa vyskytuje niekoľko dní po lézii a trvá 1-2 týždne. V tomto prípade človek cíti slabosť, nevoľnosť, môže byť vracanie, horúčka.
3. Septikotoxémia. Začína sa 10. deň a trvá niekoľko týždňov. Zaznamenáva sa infekcia. Ak je dynamika liečby negatívna, potom je smrteľná. Toto sa pozoruje, ak došlo k popáleniu 4. stupňa alebo hlbokej kožnej lézii.
5. Rekonvalescencia. Účinná medikamentózna liečba končí hojením popálenín a obnovou vnútorných orgánov.
Aby sa predišlo vzniku popáleninovej choroby, je potrebné dopraviť obeť popálenia do nemocnice. Lekári budú môcť posúdiť závažnosť zranení a poskytnúť účinnú pomoc.
Prvá pomoc pri popáleninách
Bez ohľadu na faktor, ktorý spôsobil popálenie, je potrebné najskôr vykonať nasledujúce kroky:

Je veľmi dôležité nenechať sa v situácii zmiasť a čo najskôr odstrániť poškodzujúci faktor alebo osobu odviesť na bezpečné miesto. To bude závisieť od stupňa poškodenia kože. Rýchle chladenie pomáha predchádzať poškodeniu zdravého tkaniva. Ak je popálenina 3. stupňa, potom sa takéto opatrenie nevykonáva.
V závislosti od škodlivého faktora môžu mať opatrenia prvej pomoci svoje vlastné nuansy. Zvážme ich ďalej.
Prvá pomoc pri tepelných popáleninách
S takýmito zraneniami sa v živote stretne takmer každý, preto treba vedieť, ako v takejto situácii pomôcť sebe alebo svojim blízkym. Domáca starostlivosť o popáleniny tohto typu je nasledovná:
- Vplyv poškodzujúceho činiteľa čo najskôr eliminujte, teda odstráňte z požiarnej zóny, vyzlečte alebo uhaste horiaci odev.
- Ak je popálenina malá, potom je potrebné ochladiť postihnuté miesto pod tečúcou vodou po dobu 10-15 minút a potom použiť čistú vlhkú handričku.
- Pri ťažších popáleninách nie je potrebné chladenie, ale miesto popálenia by malo byť pokryté vreckovkou.
- Ak je to možné, odstráňte šperky.
- Vezmite si liek proti bolesti, ako je Ibuprofen, Paracetamol.
V prípade tepelného popálenia je zakázané:
- Ak je odev prilepený k rane, odtrhnite ho.
- Rozbiť pľuzgiere.
- Dotknite sa postihnutých oblastí.
- Namažte rany olejom, krémom, jódom, peroxidom a inými látkami.
- Nemôžete aplikovať vatu, ľad, náplasti.
Ak je popálenina vážna, bude potrebná lekárska pomoc.
chemické popáleniny
Takéto lézie sa často získavajú v chemickom priemysle, ale je to možné aj na hodine chémie, ak sa nedodržiavajú bezpečnostné opatrenia. Pri vystavení chemickej látke je potrebné rýchlo neutralizovať jej účinok.
Pomoc pri chemických popáleninách kyselinou je ošetrenie rany roztokom sódy alebo mydlovej vody. Ak je vystavená alkálii, musíte ju najskôr dôkladne opláchnuť vodou a potom ošetriť 2% roztokom kyseliny octovej alebo citrónovej.
Ak dostanete vážnejšie chemické popáleniny, budete musieť vyhľadať pomoc od špecialistov.
Pomoc pri popáleninách elektrickým prúdom
Doma alebo v práci môžete dostať elektrický šok. V prvom rade je potrebné zneškodniť zdroj poškodenia. Len to urobte s bezpečnostnými opatreniami. Rana musí byť pokrytá obrúskom.
Môžete sa ľahko zraniť a bude stačiť vypiť teplý čaj a dať sedatívum obeti. Pri ťažkých poraneniach môže dôjsť k strate vedomia. V takom prípade sa budete musieť uchýliť k dodatočným opatreniam pomoci:
- Nájdite pohodlnú polohu pre obeť.
- Zabezpečte prísun čerstvého vzduchu.
- Vyčistite dýchacie cesty od prebytočného oblečenia.
- Otočte hlavu na stranu.
- Pred príchodom sanitky sledujte pulz a dýchanie.
- Ak je zranenie také vážne, že došlo k zástave srdca, potom je naliehavo potrebné umelé dýchanie s nepriamou masážou srdcového svalu.
Treba mať na pamäti, že existujú situácie, v ktorých život človeka závisí od rýchlosti prvej pomoci.
Radiačné popáleniny a prvá pomoc
Takéto poškodenie je možné získať pod vplyvom ultrafialového, infračerveného a žiarenia. Tento typ popálenín sa od ostatných výrazne líši tým, že dochádza k ionizácii tkaniva, čo spôsobuje zmeny v štruktúre molekuly proteínu.

Radiačné popáleniny majú svoje vlastné stupne zložitosti:
- Prvý stupeň je charakterizovaný začervenaním, svrbením a pálením.
- Na druhom stupni sa objavujú pľuzgiere.
- Tretí stupeň okrem uvedených symptómov zahŕňa nekrózu tkaniva a pridanie komplikácií.
Pri poskytovaní prvej pomoci po popálení radiáciou je zakázané:
- Dotknite sa rany rukami alebo na ňu priložte nesterilné predmety.
- Ak sa objavia bubliny, nemožno ich prepichnúť.
- Na ošetrenie rán používajte kozmetiku.
- Naneste ľad. To môže viesť nielen k omrzlinám, ale aj spôsobiť popáleninový šok z prudkého poklesu teploty.
Popáleniny očí
Príčinou popálenia oka môžu byť všetky faktory, o ktorých sa hovorilo vyššie. Lokalizácia sa môže líšiť, v závislosti od toho rozlišujú:
- sietnica;
- šošovka.
Stupeň poškodenia môže byť rôzny, a ak je prvý celkom liečiteľný doma a má priaznivý výsledok, potom si vážnejšie zranenia vyžadujú pobyt v nemocnici a následky môžu byť najžalostnejšie.
Príznaky, ktoré indikujú popálenie oka, sú nasledovné:
- Sčervenanie a opuch.
- Silné pocity bolesti.
- Lachrymácia.
- Strach zo sveta.
- Znížená zraková ostrosť.
- Zmena vnútroočného tlaku v akomkoľvek smere.
Ak došlo k ožiareniu, niektoré z vyššie uvedených príznakov sa nemusia objaviť.
V prípade kontaktu s chemikáliami je potrebné ich okamžite vyplachovať tečúcou vodou po dobu 15 minút. Odkvapkávajte antiseptické kvapky, napríklad "Floxal". Kožu okolo očí je možné namazať, zakryť obrúskom a poslať k oftalmológovi.

Popálenina pri zváraní, ktorá sa týka žiarenia, sa nemusí objaviť okamžite, ale niekoľko hodín po expozícii. Charakteristické znaky takejto lézie sú nasledovné:
- silná rezná bolesť v očiach;
- slzenie;
- prudký pokles videnia;
- strach z jasného svetla.
V prípade poškodenia zraku treba okamžite poskytnúť pomoc. To určí účinnosť liečby.
Liečba popálenín
Keďže závažnosť popálenín môže byť rôzna, existujú dva typy liečby:
- konzervatívny;
- operatívne.
Výber terapie závisí od niekoľkých faktorov:
- celková plocha lézie;
- hĺbka horenia;
- miesto zranenia;
- dôvod, ktorý vyvolal popálenie;
- rozvoj ochorenia popálenín;
- vek obete.
Ak vezmeme do úvahy uzavretú metódu liečby popálenín, potom sa vykonáva aplikáciou obväzu s liečivým prípravkom na ranu. Keď dôjde k plytkej a miernej popálenine, potom sa takýto obväz ani nemusí často meniť - rana sa rýchlo hojí.
V prítomnosti druhého stupňa sa na miesto popálenia aplikujú masti s antiseptickým účinkom, baktericídne masti. , napríklad "Levomikol" alebo "Sylvatsin". Zabraňujú rastu baktérií. Tento obväz je potrebné meniť každé dva dni.
Pri popáleninách 3. a 4. stupňa sa tvorí kôra, takže najskôr je potrebné ošetriť okolie antiseptickými prostriedkami a po zmiznutí kôry (a to sa zvyčajne stáva po 2-3 týždňoch) je možné použiť baktericídne masti.

Uzavretý spôsob liečby má svoje výhody aj nevýhody. Medzi prvé patria nasledujúce:
- Obväz zabraňuje vniknutiu infekcie do rany.
- Chráni ranu pred mechanickým poškodením.
- Lieky podporujú rýchlejšie hojenie.
Medzi nedostatky patria:
- Pri výmene obväzu má pacient nepríjemné pocity.
- Odumierajúce tkanivá môžu vyvolať intoxikáciu.
Pri uzavretej metóde liečby sa používajú špeciálne techniky, napríklad ultrafialové ožarovanie, baktericídne filtre. Zvyčajne sú dostupné v špecializovaných popáleninových centrách.
Táto metóda liečby prispieva k rýchlej tvorbe suchej kôry. Najčastejšie sa používa na popáleniny tváre, perinea, krku.
Chirurgická liečba
V niektorých prípadoch, keď sú popáleniny veľkého stupňa a zachytávajú veľké plochy, je potrebné uchýliť sa k chirurgickej intervencii. Používajú sa tieto typy:
- Nekrotómia. Lekár odreže chrastu, aby zabezpečil prekrvenie tkanív. Ak sa tak nestane, môže sa vyvinúť nekróza.
- Nekrektómia. Najčastejšie sa robí s popáleninami 3. stupňa za účelom odstránenia odumretého tkaniva. Rana je dobre vyčistená, zabraňuje sa hnisaniu.
- Postupná nekrektómia. Vyrába sa na hlboké popáleniny a v porovnaní s predchádzajúcou metódou je šetrnejšia. Odstránenie tkanív sa vykonáva v niekoľkých návštevách.
- Amputácia. Najťažšie prípady: keď liečba zlyhá, končatina sa musí odstrániť, aby sa zabránilo ďalšiemu šíreniu nekrózy.
Všetky metódy chirurgickej intervencie, okrem poslednej, potom končia transplantáciou kože. Najčastejšie je možné transplantovať pacientovi vlastnú kožu odobratú z iných oblastí.
Ľudové lieky na popáleniny
Mnoho ľudí sa pýta, ako vyliečiť popáleniny doma? Pokiaľ ide o poškodenie stupňov 3 a 4, o tejto otázke sa tu ani nehovorí - liečba by sa mala vykonávať iba v nemocnici. Ľahšie popáleniny sa dajú dobre liečiť doma.
Existuje mnoho osvedčených metód pre tradičných liečiteľov, medzi nimi sú najobľúbenejšie a najúčinnejšie:
- Ak sa získa, jedlá sóda dokonale pomôže vyrovnať sa s tým.
- Kompresia silného čaju môže tiež zmierniť stav obete.
- Pripravte si kompozíciu z 1 polievkovej lyžice škrobu a pohára vody a aplikujte ju niekoľkokrát denne na postihnuté miesta.
- Ak namočíte gázový obrúsok s rakytníkovým olejom a priložíte na miesto popálenia, hojenie pôjde rýchlejšie.
- Niektorí veria, že popáleniny 2. stupňa sa dajú rýchlo vyliečiť surovými zemiakmi. Každé 3 minúty je potrebné aplikovať plátky čerstvých zemiakov. Pľuzgiere sa nezobrazia, ak sa takáto liečba začne ihneď po poranení.
- Pripravte si masť z 3 lyžíc slnečnicového oleja a 1 lyžice včelieho vosku. Aplikujte túto kompozíciu 3-4 krát denne.
Treba pamätať na to, že len s ľahkými popáleninami si bez zdravotných následkov poradíte sami. Vážne zranenia vyžadujú lekársku pomoc.
Komplikácie popálenín
Pri akomkoľvek popálení vzbudzuje obavy nielen poškodenie, najmä pri veľkej ploche, ale aj infekcia, ktorá sa môže kedykoľvek pripojiť. Medzi rizikové faktory patria:
- Ak je postihnutých viac ako 30 % plochy tela.
- Popálenina zachytí všetky vrstvy kože.
- Dojčatá a staroba.
- Antibakteriálna odolnosť baktérií, ktoré spôsobili infekciu.
- Nesprávne ošetrenie a starostlivosť o ranu.
- Po transplantácii došlo k odmietnutiu.
Na zníženie pravdepodobnosti všetkých komplikácií je potrebné vykonať liečbu na špecializovaných klinikách. Popálenina je dosť vážny úraz, najmä pre deti, ktoré utrpia aj ťažkú psychickú traumu.
Prognóza liečby popálenín vždy závisí od viacerých faktorov, no čím rýchlejšie sa obeť dostane na kliniku, tým bude terapia účinnejšia, zotavenie príde rýchlejšie a s minimálnym rizikom komplikácií. Následky popálenia môžu byť nezvratné, ak sa neposkytne včasná pomoc.
RCHD (Republikové centrum pre rozvoj zdravia Ministerstva zdravotníctva Kazašskej republiky)
Verzia: Klinické protokoly Ministerstva zdravotníctva Kazašskej republiky - 2016
Tepelné popálenie 50-59 % povrchu tela (T31.5), Tepelné popálenie 60-69 % povrchu tela (T31.6), Tepelné popálenie 70-79 % povrchu tela (T31.7), Tepelné popálenie 80 – 89 % povrchu tela (T31.8), tepelné popálenie 90 % alebo viac povrchu tela (T31.9)
komustiológia
všeobecné informácie
Stručný opis
Schválené
Spoločná komisia pre kvalitu zdravotníckych služieb
Ministerstvo zdravotníctva a sociálneho rozvoja Kazašskej republiky
zo dňa 28.6.2016 Zápisnica č.6
popáleniny -
poškodenie telesných tkanív v dôsledku vystavenia vysokej teplote, rôznym chemikáliám, elektrickému prúdu a ionizujúcemu žiareniu.
Povrchové a hraničné popáleniny (II- IIIAčl.)- poškodenie, so zachovaním dermálnej alebo papilárnej vrstvy, s možnosťou samoobnovenia kože.
hlboké popáleniny- kožné lézie v plnej hrúbke. Samoliečenie nie je možné. Na obnovenie kože je potrebná chirurgická intervencia - štepenie kože, nekrektómia.
Popálenina - ide o patologický stav, ktorý sa vyvíja v dôsledku rozsiahlych a hlbokých popálenín sprevádzaných zvláštnymi poruchami funkcií centrálneho nervového systému, metabolických procesov, aktivity kardiovaskulárneho, respiračného, urogenitálneho, hematopoetického systému, poškodenia gastrointestinálneho traktu pečeň, rozvoj DIC, endokrinné poruchy atď. d.
dátumrozvojprotokol: 2016
Používatelia protokolu: kozmustiológovia, traumatológovia, chirurgovia, anesteziológovia-resuscitátori, všeobecní lekári, pohotovostní a pohotovostní lekári.
Stupnica úrovne dôkazov:
stôl 1
| ALE | Kvalitná metaanalýza, systematický prehľad RCT alebo veľké RCT s veľmi nízkou pravdepodobnosťou (++) zaujatosti, ktorých výsledky možno zovšeobecniť na príslušnú populáciu. |
| AT | Vysokokvalitné (++) systematické preskúmanie kohortových alebo prípadovo-kontrolných štúdií alebo Vysokokvalitné (++) kohortové alebo prípadové kontrolné štúdie s veľmi nízkym rizikom zaujatosti alebo RCT s nízkym (+) rizikom zaujatosti, výsledky ktoré možno zovšeobecniť na príslušnú populáciu . |
| OD |
Kohorta alebo prípad-kontrola alebo kontrolovaná štúdia bez randomizácie s nízkym rizikom zaujatosti (+). Výsledky ktorých možno zovšeobecniť na príslušnú populáciu alebo RCT s veľmi nízkym alebo nízkym rizikom zaujatosti (++ alebo +), ktorých výsledky nemožno priamo zovšeobecniť na príslušnú populáciu. |
| D | Opis série prípadov alebo nekontrolovanej štúdie alebo znaleckého posudku. |
Klasifikácia
Klasifikácia popálenín podľa 4 stupňov(prijaté na XXXVII. celozväzovom kongrese chirurgov v roku 1960):
I stupeň - začervenanie pokožky s jasnými kontúrami, niekedy na edematóznom podklade, epidermis nie je ovplyvnená. Zmizne v priebehu niekoľkých hodín alebo 1-2 dní.
II stupeň - prítomnosť tenkostenných pľuzgierov s priehľadným tekutým obsahom. Bohatá exsudácia pretrváva 2-4 dni. Samoepitelizácia nastáva po 7-14 dňoch.
III-A stupeň - prítomnosť hrubostenných pľuzgierov s rôsolovitým obsahom plazmy, čiastočne otvorené. Odkryté dno rany je vlhké, ružové, s plochami bielej a červenej farby – samotná papilárna vrstva kože, často pokrytá tenkou, belavo-sivou, mäkkou chrastou, petechiálne krvácania, citlivosť na bolesť je zachovaná, cievna reakcia často chýba. Samoepitelizácia nastáva po 3-5 týždňoch.
· III-B stupeň - porážka celej hrúbky kože s tvorbou koagulačnej (suchej) alebo koagulačnej (mokrej) nekrózy. Pri suchej nekróze je chrasta hustá, suchá, tmavočervená alebo hnedožltá, s úzkou zónou hyperémie a miernym perifokálnym edémom. Pri mokrej nekróze je odumretá koža edematózna, cestovitej konzistencie, zvyšné hrubostenné pľuzgiere môžu obsahovať hemoragický exsudát, spodok rany je pestrý, od bielej po tmavočervenú, popolavý alebo žltkastý, je rozšírený perifokálny edém. Chýbajú vaskulárne a bolestivé reakcie.
IV stupeň - sprevádzaný nekrózou nielen kože, ale aj útvarov umiestnených pod podkožným tkanivom - svalov, šliach, kostí. Charakteristický je vznik hustej, suchej alebo vlhkej, belavej, žltohnedej alebo čiernej chrasty cestovitej konzistencie. Pod ním a po obvode je výrazný edém tkaniva, svaly vyzerajú ako „varené mäso“.
Klasifikácia stupňa (hĺbky) popálenia podľa ICD-10
Pomer klasifikácie stupňov popálenín podľa ICD-10 s klasifikáciou XXVII. kongresu chirurgov ZSSR v roku 1960
tabuľka 2
| Charakteristický | Klasifikácia XXVII kongresu chirurgov ZSSR | Klasifikácia podľa ICD-10 | Hĺbka horenia |
| Hyperémia kože | І stupeň | І stupeň | Povrchová popálenina |
| Tvorba pľuzgierov | II stupňa | ||
| nekróza kože | stupňa III-A | II stupňa | |
| Úplná nekróza kože | III-B stupeň | III stupňa | hlboké popáleniny |
| Nekróza kože a podkladových tkanív | IV stupňa |
Klasifikácia popálenín (OB)
· Popáleninový šok (OS) – trvá do 12-72 hodín v závislosti od závažnosti poranenia, premorbidného pozadia, dĺžky prednemocničného štádia, terapie.
· Akútna popáleninová toxémia (BOT) – prebieha od 2-3 do 7-14 dní od momentu poranenia.
Septikotoxémia - trvá od okamihu hnisania chrasty až po úplné obnovenie kože.
Rekonvalescencia – začína po kompletnej obnove pokožky a trvá niekoľko rokov.
OB prietok.
Rozlišujú sa tri stupne priebehu periódy O svetle, ťažký a extrémne ťažký (ako pri popáleninovom šoku). Podľa toho sa OOT a septikotoxémia v závislosti od oblasti popálenia delia na mierne, ťažké a extrémne ťažké.
Diagnostika (ambulancia)
DIAGNOSTIKA NA AMBULANCOVEJ ÚROVNI
Diagnostické kritériá
Sťažnosti:
Pri pálčivých bolestiach v oblasti vystavenia tepelnému prostriedku, chemikáliám.
Anamnéza:
· Vystavenie vysokým teplotám, kyselinám, zásadám.
Fyzikálne vyšetrenie:
· Vykoná sa posúdenie celkového stavu; vonkajšie dýchanie (rýchlosť dýchania, posúdenie slobody dýchania, priechodnosť dýchacích ciest); zisťuje sa pulzová frekvencia, meria sa krvný tlak.
Miestny stav:
Hodnotí sa vzhľad rán, prítomnosť odlúčenia epidermy, oblasti deepitelizácie, chrasta (popisuje sa charakter chrasty - mokrá, suchá), predpis pôvodu rany, lokalizácia, oblasť .
Laboratórne štúdie: č.
Inštrumentálne štúdie: č.
Diagnostický algoritmus:
História – okolnosti a miesto popálenín.
· Vizuálna kontrola.
· Stanovenie dychovej frekvencie, srdcovej frekvencie (HR), krvného tlaku (BP).
Stanovenie ťažkostí s dýchaním alebo chrapot
Diagnostika (ambulancia)
DIAGNOSTIKA V ŠTÁDIU POMOCI V NÚDZI
Diagnostické opatrenia:
Zhromažďovanie sťažností a anamnézy;
fyzikálne vyšetrenie (meranie krvného tlaku, teploty, počítanie pulzu, počítanie dychovej frekvencie) s hodnotením celkového somatického stavu;
Vyšetrenie miesta lézie s posúdením oblasti a hĺbky popálenia;
Prítomnosť alebo neprítomnosť príznakov tepelného poranenia pri vdýchnutí: chrapot, hyperémia slizníc orofaryngu, zanášanie slizníc nosových priechodov, ústnej dutiny, dýchanie.
Diagnostika (nemocnica)
DIAGNOSTIKA NA STACIONÁRNEJ ÚROVNI
Diagnostické kritériá na úrovni nemocnice
Sťažnosti:
na pálenie a bolesť v oblasti popálenín, zimnica, horúčka;
Anamnéza:
História vystavenia vysokým teplotám, kyselinám, zásadám. Je potrebné zistiť druh a trvanie poškodzujúceho agens, čas a okolnosti úrazu, sprievodné ochorenia, alergickú anamnézu.
Fyzikálne vyšetrenie:
· Vykoná sa posúdenie celkového stavu; vonkajšie dýchanie (rýchlosť dýchania, posúdenie poškodenia a slobody dýchania, priechodnosť dýchacích ciest), auskultácia pľúc; pulz, určuje sa auskultácia, meria sa krvný tlak. Vyšetruje sa ústna dutina. Opisuje sa vzhľad sliznice, prítomnosť sadzí v dýchacom trakte, ústnej dutine, prítomnosť popálenia sliznice.
Laboratórny výskum
Odber krvi na laboratórne testy sa vykonáva na jednotke intenzívnej starostlivosti alebo na jednotke intenzívnej starostlivosti oddelenia urgentného príjmu.
Kompletný krvný obraz, stanovenie glukózy, času zrážania kapilárnej krvi, krvnej skupiny a Rh faktora, draslíka/sodíka v krvi, celkového proteínu, kreatinínu, zvyškového dusíka, močoviny, koagulogram (protrombínový čas, fibrinogén, trombínový čas, plazmatická fibrinolytická aktivita, APTT, INR), acidobázická rovnováha, hematokrit, mikroreakcia, analýza moču, výkaly pre vajíčka červov.
Inštrumentálny výskum(UD A):
EKG - na posúdenie stavu kardiovaskulárneho systému a vyšetrenie pred operáciou (LE A);
RTG hrudníka - na diagnostiku toxickej pneumónie a tepelných inhalačných lézií (LEA);
Bronchoskopia - s termoinhalačnými léziami (UD A);
Ultrazvuk brušnej dutiny a obličiek, pleurálna dutina - posúdiť toxické poškodenie vnútorných orgánov a identifikovať choroby pozadia (LE A);
· FGDS - na diagnostiku popáleninového stresu Curling ulcers, ako aj na nastavenie transpylorickej sondy pri paréze gastrointestinálneho traktu (UD A);
Ďalšie výskumné metódy
· Podľa indikácií v prítomnosti sprievodných ochorení a zranení. Krv na HIV, hepatitídu B, C (pre príjemcov liekov a zložiek krvi). Bakteriálna kultivácia z rany na mikroflóru a citlivosť na antibiotiká, bakteriálna hemokultúra na sterilitu.
Diagnostický algoritmus:, UD A (schéma)






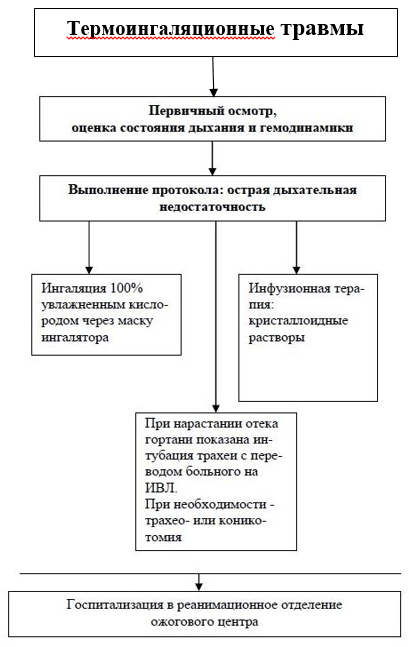
· Anamnéza – okolnosti a miesto popálenia – prvá pomoc, prítomnosť očkovania proti tetanu.
História života a prítomnosť somatických ochorení.
· Vizuálna kontrola.
Stanovenie ťažkostí s dýchaním alebo chrapot hlasu, frekvencia dýchania, auskultácia pľúc.
Stanovenie pulzu, krvného tlaku, srdcovej frekvencie, auskultácia.
Vyšetrenie ústnej dutiny, jazyka, posúdenie stavu sliznice, prehmatanie brucha.
Určenie hĺbky a plochy popálenín.
Interpretácia laboratórnych testov
Interpretácia výsledkov inštrumentálnych vyšetrení
Zoznam hlavných diagnostických opatrení:
1. Kompletný krvný obraz, stanovenie glukózy, času zrážania kapilárnej krvi, krvnej skupiny a Rh faktora, draslíka / sodíka v krvi, celkového proteínu, kreatinínu, urey, koagulogram (protrombínový čas, fibrinogén, trombínový čas, APTT, INR), acid- základná rovnováha, hematokrit, analýza moču, výkaly na vajíčka červov, EKG
2. Určenie hĺbky a plochy popálenia.
3. Diagnostika poškodenia dýchacích ciest
4. Diagnóza popáleninového šoku
Zoznam dodatočných diagnostických opatrení, (UD A) :
Bakteriálna kultúra z rán - podľa indikácií alebo pri zmene antibiotickej terapie (LE A);
· RTG hrudníka podľa indikácií – na diagnostiku toxickej pneumónie a termoinhalačných lézií (LE A);
FBS - s termoinhalačnými léziami (UD A);
FGDS - na diagnostiku popáleninového stresu Curling ulcers, ako aj na nastavenie transpylorickej sondy pri paréze gastrointestinálneho traktu (LE A).
Určenie oblasti popálenia
Najprijateľnejšie a pomerne presné sú jednoduché metódy na určenie veľkosti prepáleného povrchu metódou navrhnutou A. Wallaceom (1951), takzvané pravidlo deviatok, ako aj pravidlo dlane, plocha čo sa rovná 1-1,1% povrchu tela.
„Pravidlo deviatok“ (metóda navrhnutá A.Wallace, 1951)
Na základe skutočnosti, že plocha každej anatomickej oblasti v percentách je násobkom 9:
- hlava a krk - 9%
- predný a zadný povrch tela - po 18 %.
- každá horná končatina - 9%
- každá dolná končatina - 18%
- perineum a pohlavné orgány - 1%.
"Palmové pravidlo" (J.
Yrazer, 1997)
V dôsledku antropometrických štúdií J. Yrazer a kol. dospeli k záveru, že plocha dlane dospelého človeka predstavuje 0,78 % celkovej plochy povrchu tela.
Počet dlaní, ktoré sa zmestia na povrch popáleniny, určuje percento postihnutej oblasti, čo je vhodné najmä pri obmedzených popáleninách viacerých častí tela. Tieto metódy sú ľahko zapamätateľné a dajú sa použiť v akomkoľvek prostredí.

Na meranie oblasti popálenín u detí sa navrhuje špeciálna tabuľka, ktorá zohľadňuje pomer častí tela, ktoré sa líšia v závislosti od veku dieťaťa (tabuľka 4).
Plocha ako percento celkovej plochy povrchu tela na povrchu anatomických oblastí podľa veku
Tabuľka 4
| Anatomická oblasť | novorodencov | 1 rok | 5 rokov | 10 rokov | 15 rokov | Dospelí pacienti |
| Hlava | 19 | 17 | 13 | 11 | 9 | 7 |
| Krk | 2 | 2 | 2 | 2 | 2 | 2 |
| Predný povrch tela | 13 | 13 | 13 | 13 | 13 | 13 |
| Zadný povrch tela | 13 | 13 | 13 | 13 | 13 | 13 |
| Zadoček | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
| Rozkrok | 1 | 1 | 1 | 1 | 1 | 1 |
| Bedro | 5,5 | 6,5 | 8 | 8,5 | 9 | 9,5 |
| Shin | 5 | 5 | 5,5 | 6 | 6,5 | 7 |
| Noha | 3,5 | 3,5 | 3,5 | 3,5 | 3,5 | 3,5 |
| Rameno | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
| Predlaktie | 3 | 3 | 3 | 3 | 3 | 3 |
| Kefa | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
OH diagnostika
Všetci pacienti s celkovou oblasťou popálenín viac ako 50 %, hlbokými popáleninami viac ako 20 % sú prijatí na kliniku ťažkého alebo extrémne ťažkého OR (tabuľka 5)
Závažnosť popáleninového šoku u dospelých
Tabuľka 5
OR označuje hypovolemický typ hemodynamických porúch. Popáleninový šok sa vyznačuje:
1. Pretrvávajúca hemokoncentrácia spôsobená stratou tekutej časti objemu cirkulujúcej krvi („biele krvácanie“).
2. Strata plazmy sa vyskytuje neustále počas celého obdobia popáleninového šoku (od 12 do 72 hodín).
3. Výrazné nociceptívne impulzy.
4. Vo väčšine prípadov sa prejavuje hyperdynamický typ hemodynamiky.
5. V prvých 24 hodinách sa výrazne zvyšuje priepustnosť cievnej steny, cez ktorú sú schopné prechádzať veľké molekuly (albumín), čo vedie k intersticiálnemu edému paranekróznej zóny, „zdravých“ tkanív a zhoršuje hypovolémiu.
6. Deštrukcia buniek (vrátane až 50 % všetkých erytrocytov) je sprevádzaná hyperkaliémiou.
O svetlo stupňa OR (plocha popálenia menšia ako 20 %), pacienti pociťujú silnú bolesť a pálenie v miestach popálenín. V prvých minútach a hodinách môže nastať vzrušenie. Tachykardia do 90. Krvný tlak je normálny alebo mierne zvýšený. Nedochádza k dýchavičnosti. Diuréza nie je znížená. Ak sa liečba oneskorí o 6-8 hodín alebo sa neuskutoční, môže sa pozorovať oligúria a mierna hemokoncentrácia.
O ťažký ALEBO (20-50% b.t.) letargia a adynamia sa rýchlo zvyšujú so zachovaným vedomím. Tachykardia je výraznejšia (do 110), krvný tlak je stabilný len pri infúznej terapii a zavedení kardiotonických liekov. Pacienti sú smädní, sú zaznamenané dyspeptické príznaky (nevoľnosť, vracanie, čkanie, nadúvanie). Často sa pozoruje paréza gastrointestinálneho traktu, akútne rozšírenie žalúdka. Znižuje močenie. Diurézu poskytuje iba užívanie liekov. Hemokoncentrácia je vyjadrená - hematokrit dosahuje 65. Od prvých hodín po úraze sa zisťuje mierna metabolická acidóza s respiračnou kompenzáciou. Pacienti zmrazia, telesná teplota je pod normálnou hodnotou. Šok môže trvať 36-48 hodín alebo viac.
O 3 (extrémne ťažké) stupňa OR (popálenie viac ako 50 % b. t.) je stav mimoriadne vážny. 1-3 hodiny po poranení sa vedomie stáva zmätené, nastupuje letargia a stupor. Pulz je vláknitý, krvný tlak klesá na 80 mm Hg. čl. a nižšie (na pozadí infúznej terapie, zavedenie kardiotonických, hormonálnych a iných prostriedkov). Dýchavičnosť, plytké dýchanie. Často dochádza k zvracaniu, ktoré sa môže opakovať, farby „kávovej usadeniny“. Výrazná paréza gastrointestinálneho traktu. Moč v prvých častiach s príznakmi mikro- a makrohematúrie, potom tmavohnedý so sedimentom. Anúria nastupuje rýchlo. Hemokoncentrácia sa zistí po 2-3 hodinách, hematokrit stúpne na 70 alebo viac. Zvyšuje hyperkaliémiu a dekompenzovanú zmiešanú acidózu. Telesná teplota klesne pod 36 °. Šok môže trvať až 3 dni. a viac, najmä pri popáleninách dýchacích ciest (OD).
Diagnóza termoinhalačného poranenia (TIT).
Diagnostické kritériá pre TIT podľa frekvencie výskytu:
· Údaje o fibrobronchoskopii (FBS) - v 100% prípadov;
· Anamnéza (uzavretá miestnosť, spálený odev, strata vedomia pri požiari) – v 95 % prípadov;
Popáleniny tváre, krku, ústnej dutiny - v 97%;
· Spievanie ochlpenia nosových priechodov - v 73,3 %;
Kašeľ so sadzami v spúte - v 22,6%;
Dysfónia (chrapľavý hlas) - u 16,8%;
Stridor (hlučné dýchanie), bronchospazmus, tachypnoe - v 6,9% prípadov.
Poskytovanie a indikácie pre diagnostické FBS pri prijatí do nemocnice(kategória dôkazov A), LE A
Tabuľka 6
| Indikácie | Bezpečnosť |
| Anamnestické údaje TIT |
Pri lokálnej anestézii, okrem prípadov neznášanlivosti lokálnych anestetík, výrazná intoxikácia alkoholom, psychomotorická agitácia, astmatický stav a aspiračný syndróm |
| Dysfónia | |
| Sadze v orofaryngu alebo spúte | |
| Vedomie< 9 баллов по шкале Глазго | S tracheálnou intubáciou |
| Stridor, dýchavičnosť | |
| Hlboké popáleniny na tvári a krku | |
| PaO2/FiO2< 250 |
Závažnosť TIT podľa FBS(Chirurgický ústav pomenovaný po A. V. Višnevskom, 2010):
1. Hyperémia a mierny opuch sliznice, zvýraznenie alebo "rozmazanie" cievneho vzoru, závažnosť tracheálnych krúžkov, sekrécia hlienu (v malom množstve).
2. Ťažká hyperémia a slizničný edém, erózia, solitárne vredy, fibrínový plak, sadze, hlienové, mukopurulentné alebo hnisavé sekréty (priedušnicové prstence a hlavné priedušky nie sú viditeľné kvôli slizničnému edému).
3. Závažná hyperémia a edém sliznice, drobivosť a krvácanie, mnohopočetné erózie a vredy so značným množstvom fibrínu, sadzí, slizníc, hlienovo-hnisavého alebo hnisavého sekrétu, oblasti bledosti a ikteru sliznice.
4. Celková lézia tracheobronchiálneho stromu, bledožltá sliznica, absencia cievneho vzoru, husté usadeniny sadzí priľnuté k podložným tkanivám, je možná skorá (1-2 dni) deskvamácia.
Diagnostické opatrenia na JIS (PRIT), (UD A)
Tabuľka 7
| Udalosť | Kategória pacienta | |||
| 1. deň po zranení | 2. deň po zranení | 3 deň po zranení | 4. a nasledujúce dni | |
| Zhromažďovanie sťažností | Všetci pacienti | Všetci pacienti | Všetci pacienti | Všetci pacienti |
| Odber anamnézy | Všetci pacienti | - | - | - |
| Vyhodnotenie plochy a stupňa popálenia | Všetci pacienti | Všetci pacienti | - | - |
| Hodnotenie vedomia na stupnici Glasgow | Všetci pacienti | Všetci pacienti | Všetci pacienti | Všetci pacienti |
| Hodnotenie vlhkosti a turgoru pokožky | Všetci pacienti | Všetci pacienti | Všetci pacienti | Všetci pacienti |
| Telesná termometria | Všetci pacienti | Všetci pacienti | Všetci pacienti | Všetci pacienti |
| HR, HR, BP | Všetci pacienti | Všetci pacienti | Všetci pacienti | Všetci pacienti |
| CVP | Všetci pacienti | Všetci pacienti | Všetci pacienti | Všetci pacienti |
| SpO2 | Všetci pacienti | Všetci pacienti | Všetci pacienti | Všetci pacienti |
| Diuréza | Všetci pacienti | Všetci pacienti | Všetci pacienti | Všetci pacienti |
|
EKG |
Všetci pacienti | Podľa indícií | Podľa indícií | Podľa indícií |
|
röntgen WGC grafika |
Všetci pacienti | Pacienti s TITS, SOPL | Pacienti s TIT, ARDS | Pacienti s ARDS |
| Diagnostické FBS | Podľa tabuľky 3 | - | - | - |
| Diagnostické FGDS | - | - | GI pacientov | GI pacientov |
| Všeobecná analýza krvi | Všetci pacienti | - | Všetci pacienti | Všetci pacienti |
| Hb, Ht krv každých 8 hodín | Všetci pacienti | Všetci pacienti | GI pacientov | GI pacientov |
| Všeobecná analýza moču | Všetci pacienti | - | Všetci pacienti | Všetci pacienti |
| Špecifická hmotnosť moču každých 8 hodín | Všetci pacienti | Všetci pacienti | - | - |
| ALT, AST krv | Všetci pacienti | - | Pacienti so sepsou | Pacienti so sepsou |
| celkový bilirubín v krvi | Všetci pacienti | - | Pacienti so sepsou | Pacienti so sepsou |
| Krvný albumín | Všetci pacienti | Všetci pacienti | Všetci pacienti | Všetci pacienti |
| krvná glukóza | Všetci pacienti | - | Pacienti so sepsou | Pacienti so sepsou |
| močovina v krvi | Všetci pacienti | - | Pacienti so sepsou | Pacienti so sepsou |
| Krvný kreatinín | Všetci pacienti | - | Pacienti so sepsou | Pacienti so sepsou |
| Krvné elektrolyty | - | - | Pacienti so sepsou | Pacienti so sepsou |
| APTT, INR, krvný fibrinogén | - | Všetci pacienti | Pacienti so sepsou | Pacienti so sepsou |
| Zloženie plynu v krvi | Pacienti s TIT | Pacienti s TIT | Pacienti s ťažkým TIT | Pacienti s ťažkým TIT |
| Myoglobín v moči | S poškodením svalového tkaniva | - | - | |
| Krvný karboxyhemoglobín | Prepustiť pacientov so stratou vedomia ≤ 13 bodov na stupnici Glasgow | - | - | - |
| Alkohol v krvi a moči | Pacienti so stratou vedomia ≤ 13 bodov na stupnici Glasgow; s príznakmi intoxikácie alkoholom | - | - | - |
Na JIS sa liečia:
pacienti s OH;
pacienti s popálenou plochou viac ako 20 % povrchu tela s ťažkou akútnou toxémiou popálenín;
ovplyvnená sTIT až do úplného zmiernenia príznakov respiračného zlyhania;
Pacienti s úrazom elektrickým prúdom pred vylúčením poškodenia srdca;
Pacienti so sepsou, gastrointestinálnym krvácaním, psychózou, vyčerpaním z popálenín, poruchou vedomia;
Pacienti s príznakmi zlyhania viacerých orgánov.
Pacienti vo vyhovujúcom stave s povrchovou popáleninou, pri ktorej sa v prvých 8-12 hodinách skončil mierny OR, nemajú vysokú horúčku a leukocytózu, netrpí motilita gastrointestinálneho traktu a diuréza nie je menšia ako 1/ ml/kg/hod, nie je potrebná ďalšia intenzívna terapia.
Terapeutické aktivity na JIS
Tabuľka 8
| Intenzívna terapia | Kategória pacienta | ||||
| 1. deň po zranení | 2. deň po zranení | 3 deň po zranení | 4. a nasledujúce dni | ||
| Promedol 2% - 1 ml každé 4 hodiny IV (u detí 0,1-0,2 mg / kg / hodinu IV) - I. možnosť | Všetci pacienti (jedna alebo viac možností) | Všetci pacienti (jedna možnosť) | Pacienti s bolesťou (jedna možnosť) | Pacienti so syndrómom silnej bolesti (jedna z možností) | |
| Tramadol 5% - 2 ml každých 6 hodín IV (u detí po 1 roku 2 mg / kg každých 6 hodín IV) - II možnosť | |||||
| Ketorolac 1 ml každých 8 hodín (okrem detí mladších ako 15 rokov) IM do 5 dní - III možnosť | |||||
| Metamizol sodný 50% - 2 ml každých 12 hodín IV, IM (u detí analgín 50% 0,2 ml / 10 kg každých 8 hodín IV, IM) - IV možnosť | Všetci pacienti | Všetci pacienti | |||
| Nekrotómia dekompresného pásu | Pacienti s hlbokými kruhovými popáleninami krku, hrudníka, brucha, končatín | - | |||
| Prednizolón 3 mg/kg/deň IV | Pacienti s miernym OH | - | - | - | |
| Prednizolón 5 mg/kg/deň IV | Pacienti s ťažkou OH | Pacienti s ťažkou OH | - | - | |
| Prednizolón 7 mg/kg/deň IV | Pacienti s extrémne ťažkou OH | Pacienti s extrémne ťažkou OH | - | - | |
| Prednizolón 10 mg/kg/deň IV | Pacienti s TIT | Pacienti s TIT | - | - | |
| Kyselina askorbová 5% - 20 ml každých 6 hodín IV kvapkanie | Všetci pacienti | Okrem pacientov s miernym OH | - | - | |
| Furosemid 0,5-1 mg/kg IV každých 8-12 hodín rýchlosťou IV infúzie | Pacienti s diurézou< 1 мл/кг/час | Pacienti s diurézou< 1 мл/кг/час | Pacienti s diurézou< 1 мл/кг/час | Pacienti s diurézou< 1 мл/кг/час | |
| Heparín 1000 jednotiek/hod IV (u detí - 100-150 jednotiek/kg/deň s/c) bez inhalácie heparínu | Okrem pacientov s miernym OH | Okrem pacientov s miernym OH | - | - | |
| Enoxaparin 0,3 ml (alebo Nadroparin 0,4 ml, Cibor 0,2 ml), okrem detí do 18 rokov 1 krát denne s/c | - | - | Pacienti so sepsou | Pacienti so sepsou | |
| Inzulín (Rapid) každých 6 hodín s.c. | Pacienti s hladinou cukru v krvi ≥ 10 mmol/l | Pacienti s hladinou cukru v krvi ≥ 10 mmol/l | Pacienti s hladinou cukru v krvi ≥ 10 mmol/l | ||
| Omeprazol 40 mg (u detí 0,5 mg/kg) 1-krát za noc IV kvapkanie | Okrem pacientov s miernym OH | Okrem pacientov s miernym OH | Všetci pacienti | Všetci pacienti | |
| Omeprazol 40 mg (u detí 0,5 mg/kg) každých 12 hodín i.v. | - | - | GI pacientov | GI pacientov | |
| (v kategórii dospelých dôkazov A) | |||||
| Sterofundin Iso (Ringer, Disol, chlorid sodný 0,9%) | Podľa tabuľky 9 | Podľa tabuľky 9 | - | - | |
| Sterofundin G-5 (Ringer, Disol, chlorid sodný 0,9%) | - | Podľa tabuľky 9 | - | - | |
| HEC | Podľa tabuľky 9 | Podľa tabuľky 9 | - | - | |
| albumín 20 % | - | Podľa tabuľky 9 | Podľa tabuľky 9 | Pacienti s albumínom ≤ 30 g/l (celkový proteín ≤ 60 g/l) | |
| Normofundin G-5 (maximálne do 40 ml/kg/deň) | - | - | Podľa tabuľky 9 | Všetci pacienti | |
| Reamberin 400-800 ml (u detí 10 ml/kg) denne až 11 dní | - | - | - | Všetci pacienti | |
| cefalosporíny III generácie IV, IM | - | Všetci pacienti | Všetci pacienti | Všetci pacienti | |
| Ciprofloxacín 100 ml každých 12 hodín (okrem detí) | - | - | Pacienti so sepsou | Pacienti so sepsou | |
| Amikacín 7,5 mg/kg každých 12 hodín (vrátane detí) IV, im | - | - | |||
| PSS 3000 jednotiek | - | - | - | Podľa dodatku 12 k vyhláške Ministerstva zdravotníctva Ruskej federácie č.174 zo 17. mája 1999 | |
| PSFI | - | - | - | ||
| SA | - | - | - | ||
| DPT | - | - | - | ||
| Invazívna ventilácia | Pacienti so stratou vedomia< 9 баллов по шкале Глазго (категория доказательности А); глубоким ожогом >40 % (dôkazová kategória A); hlboké popáleniny na tvári a progresívny edém mäkkých tkanív (dôkazová kategória B); ťažká TIT s poškodením hrtana a rizikom obštrukcie (kategória dôkazu A); ťažký TIT produktmi spaľovania (dôkazová kategória B); ARDS | ||||
| Adrenalín 0,1% každé 2 hodiny inhalácia až 7 dní | Pacienti s TIT | Pacienti s TIT | Pacienti s ťažkým TIT | Pacienti s ťažkým TIT | |
| ASS 3-5 ml každé 4 hodiny inhalácia až 7 dní | Pacienti s TIT | Pacienti s TIT | Pacienti s ťažkým TIT | Pacienti s ťažkým TIT | |
| (Dôkazová kategória B) | |||||
| Heparín 5000 jednotiek na 3 ml fiz. roztoku každé 4 hodiny (2 hodiny po ASS) inhalácii až do 7 dní | Pacienti s TIT | Pacienti s TIT | Pacienti s ťažkým TIT | Pacienti s ťažkým TIT | |
| (Dôkazová kategória B) | |||||
| Sanitácia FBS každých 12 hodín | Pacienti s TIT produktmi spaľovania | Pacienti s ťažkým TIT produktmi spaľovania | - | ||
| Povrchovo aktívna látka BL 6 mg/kg každých 12 hodín endo-bronchiálne alebo inhalačne do 3 dní | Pacienti s ťažkým TIT | Pacienti s ťažkým TIT | Pacienti s ARDS | Pacienti s ARDS | |
| Regidron v sonde | Podľa tabuľky 9 | - | - | - | |
| Enterálna proteínová zmes do skúmavky v objeme do 45 kcal/kg/deň (evidenčná kategória A) cez infúznu pumpu | 800 gr | Podľa tabuľky 9 | Podľa tabuľky 9 | Pacienti, ktorí nemôžu alebo nechcú jesť | |
| 3-zložkový vak na parenterálnu výživu do 35 kcal/kg/deň cez infúznu pumpu | - | - |
Pacienti, ktorí neznášajú enterálne zmes |
Pacienti, ktorí nemôžu alebo nechcú jesť a neznášajú enterálnu výživu | |
| Imunovenin 25-50 ml (u detí 3-4 ml / kg, ale nie viac ako 25 ml) 1 krát za 2 dni až do 3-10 dní | - | - | Pacienti s ťažkou sepsou | Pacienti s ťažkou sepsou | |
| Glutamín enterálne 0,6 g/kg/deň alebo IV 0,4 g/kg/deň | - | Všetci pacienti (kategória dôkazov A) | |||
| hmoty erytrocytov | Pri chronickej anémii a hemoglobíne pod 70 g/l sú indikáciou na transfúziu krvných zložiek obsahujúcich erytrocyty klinicky výrazné príznaky anemického syndrómu (celková slabosť, bolesť hlavy, tachykardia v pokoji, dýchavičnosť v pokoji, závraty, epizódy synkopy) , ktoré nie je možné krátkodobo eliminovať v dôsledku patogenetickej terapie. Hladina hemoglobínu nie je hlavným kritériom na určenie prítomnosti indikácií. Indikácie pre transfúziu krvných zložiek obsahujúcich erytrocyty u pacientov môžu byť určené nielen hladinou hemoglobínu v krvi, ale aj s prihliadnutím na dodávku a spotrebu kyslíka. Transfúzia zložiek obsahujúcich erytrocyty môže byť indikovaná poklesom hemoglobínu pod 110 g/l, normálnym PaO2 a znížením napätia kyslíka v zmiešanej venóznej krvi (PvO2) pod 35 mm Hg, to znamená zvýšením extrakcie kyslíka nad 60 %. Znenie indikácie je „zníženie dodávky kyslíka pri anémii, Hb ____g/l, PaO2 ____ mm Hg, PvO2 ______ mm Hg. čl. Ak pri ktorejkoľvek hladine hemoglobínu zostanú ukazovatele okysličenia žilovej krvi v normálnom rozmedzí, potom transfúzia nie je indikovaná.(Nariadenie ministra zdravotníctva Kazašskej republiky zo dňa 26.7.2012 č. 501) | ||||
| FFP |
Indikácie pre transfúziu FFP sú: 1) hemoragický syndróm s laboratórne potvrdeným deficitom faktorov hemostázy koagulácie. Laboratórne príznaky nedostatku faktorov koagulačnej hemostázy možno určiť ktorýmkoľvek z nasledujúcich ukazovateľov: protrombínový index (PTI) menej ako 80 %; protrombínový čas (PT) viac ako 15 sekúnd; medzinárodný normalizovaný pomer (INR) viac ako 1,5; fibrinogén menej ako 1,5 g/l; aktívny parciálny trombínový čas (APTT) viac ako 45 sekúnd (bez predchádzajúcej liečby heparínom). .(Nariadenie ministra zdravotníctva Kazašskej republiky z 26. júla 2012 č. 501) |
||||
Súhrnná tabuľka rehydratácie počas obdobia OH
Tabuľka 9
| Dni od zranenia | 1. deň | 2. deň | 3. deň | |||
| 8 hodín | 16 hodín | 24 hodín | 24 hodín | |||
|
Objem, ml Zlúčenina |
2 ml x kg x % spálenia* |
2 ml x kg x % spálenia* |
2 ml x kg x % spálenia* |
35-45 ml/kg (v / v + peros + cez sondu) |
||
|
Sterofundín izotonický. Sterofundin G-5 (na druhý deň) |
100% objem | Zostávajúci objem |
zostávajúce objem |
- | ||
| HEC | - |
10 - 20 - 30 ml/kg |
10 - 15 ml/kg |
- | ||
| Albumín 20 % (ml) | - | - |
0,25 ml x kg x % horieť |
s krvným albumínom ≤ 30 g/l | ||
| Normofundin G-5 | - | - | - | nie viac ako 40 ml/kg | ||
| parenterálnej výživy | - | - | - | podľa indikácií | ||
| Cez sondu | Regidron | 50-100 ml/hod | 100-200 ml/hod | - | - | |
| Enterálna proteínová výživa (EP) | 800 gr | - | 50 ml/hod x 20 hodín |
75 ml/hod x 20 hodín |
||
| Diéta | Ľahké ALEBO | piť | ATS | ATS | ATS | |
| Ťažký OH | Regidron | Regidron | EP alebo WBD | EP alebo WBD | ||
| Mimoriadne ťažké OH | Regidron | Regidron | EP | EP | ||
* - ak je plocha popálenia väčšia ako 50 %, výpočet sa vykoná pri 50 %
** - je možné vziať do úvahy tekutinu podávanú enterálne
*** - Je povolené odoberať ½ z celkového obsahu bielkovín v krvi ako hladinu krvného albumínu. Vypočítajte objem roztoku albumínu podľa vzorca:
Albumín 10 % (ml) \u003d (35 - krvný albumín, g / l) x BCC, l x 10
kde BCC, l \u003d FMT, kg: 13
Indikácie na prevoz na popáleninové oddelenie z JIS.
Presun obetí na popáleninové oddelenie je povolený:
1. po uplynutí doby OR spravidla na 3.-4. deň od okamihu zranenia pri absencii pretrvávajúcich porušení funkcie podpory života.
2. v období OT septikotoxémia pri absencii alebo kompenzácii porúch dýchania, srdcovej činnosti, centrálneho nervového systému, parenchýmových orgánov, obnovenie funkcie tráviaceho traktu.
Nemedikamentózna liečba, UD A ;
· Tabuľka 11, režim 1, 2. Inštalácia nazogastrickej sondy, katetrizácia močového mechúra, katetrizácia centrálnej žily.
Tabuľka 10
| Vybavenie / Prístroje | Indikácie | Počet dní |
| Enterálna proteínová výživa (podpora výživy) | Rozsiahle popáleniny, neschopnosť doplniť straty sami | 5 - 30 dní |
|
Pobyt na fluidnom spaľovacom lôžku (typ Redactron alebo „SAT“) |
Rozsiahle popáleniny na zadnej strane tela | 7 - 80 |
|
Umiestnenie pacienta na oddeleniach s laminárnym prúdením ohriateho vzduchu do 30-33*C, vzduch-ionizačná jednotka, antidekubitné matrace, prikrytie pacienta tepelnoizolačnou prikrývkou. |
Rozsiahle popáleniny tela | 7 - 40 dní |
| Argónový viacúčelový skalpel. | Počas chirurgických zákrokov | |
| VLOK | Rozsiahle popáleniny, intoxikácia | |
| UFOK | Rozsiahle popáleniny, intoxikácia | Obdobie toxémie a septikotoxémie |
| Ozónová terapia | Rozsiahle popáleniny, intoxikácia | Obdobie toxémie a septikotoxémie |
infúzna terapia. IT na popáleniny sa vykonáva za prítomnosti klinických indikácií - výrazná strata tekutiny cez povrch rany, vysoký hematokrit, aby sa normalizovala mikrocirkulácia. Trvanie závisí od závažnosti stavu a môže byť niekoľko mesiacov. Používajú sa fyziologické roztoky, soľné roztoky, roztok glukózy, roztok aminokyselín, syntetické koloidy, krvné zložky a prípravky, tukové emulzie, viaczložkové prípravky na enterálnu výživu.
Antibakteriálna terapia. Pri rozsiahlych popáleninách je antibiotická terapia predpísaná od okamihu prijatia. Podľa indikácií sa používajú polosyntetické penicilíny, cefalosporíny I-IV generácií, aminoglykozidy, fluorochinolóny, karbopenémy.
Disagreganti: p o indikácie kyselina acetylsalicylová, pentoxifylín, nízkomolekulárne heparíny a pod. vo vekových dávkach.
Lokálna liečba rán., (UD A).
Cieľom lokálneho ošetrenia je očistenie popálenej rany od nekrotickej chrasty, príprava rany na autodermoplastiku, vytvorenie optimálnych podmienok pre epitelizáciu povrchových a hraničných popálenín.
Liek na lokálnu liečbu povrchových popálenín by mal pomôcť vytvoriť priaznivé podmienky pre realizáciu reparačných schopností epitelu: mal by mať bakteriostatické alebo baktericídne vlastnosti, nemal by mať dráždivé a bolestivé účinky, alergické a iné vlastnosti, nemal by lepiť k povrchu rany udržujte vlhké prostredie. Všetky tieto vlastnosti by si liek mal zachovať po dlhú dobu.
Na lokálne ošetrenie sa používajú obklady s antiseptickými roztokmi, masťami a gélmi na vo vode rozpustnom a tukovom základe (oktenidín
dihydrochlorid, sulfadiazín strieborný, povidon-jód, viaczložkové masti (levomekol, oflomelid), rôzne nátery s antibiotikami a antiseptikami, hydrogélové nátery, obväzy z polyuretánovej peny, obväzy prírodného, biologického pôvodu.
Obväzy sa vykonávajú za 1 - 3 dni. Pri obväzoch je potrebné opatrne odstrániť iba horné vrstvy obväzu po nasiaknutí sterilnou vodou, antiseptickými roztokmi. Vrstvy gázy nachádzajúce sa na rane sa odstraňujú iba v oblastiach, kde je hnisavý výtok. Je nepraktické úplne meniť obväz, ak sa voľne neoddeľuje. Násilné odstránenie spodných vrstiev gázy narúša integritu novoobjaveného epitelu, narúša normálny proces epitelizácie. V prípadoch priaznivého priebehu môže krytie aplikované po primárnom prekrytí rany zostať na rane až do úplnej epitelizácie a nevyžaduje si výmenu.
Efektívne je ošetrenie povrchu rany sprchou tečúcej sterilnej vody pomocou premývacích antiseptických roztokov, čistenie povrchov rany hydrochirurgickými systémami, piezoterapia, ultrazvukové debridement rán ultrazvukovými prístrojmi. Po umytí sa rana uzavrie obväzmi s masťami, penovým polyuretánom, nelepivými obväzmi s antiseptikami.
Ak je obmedzená možnosť včasnej chirurgickej nekrektómie, je možné vykonať chemickú nekrektómiu s použitím Salicylic masti 20% alebo 40%, kyseliny benzoovej.
Zoznam základných liekov, (LE A) (tabuľka 11)
Tabuľka 11
| Liečivo, formy uvoľňovania | Dávkovanie | Trvanie aplikácie | pravdepodobnosť % | Úroveň dôkazov | ||||
| Lokálne anestetiká: | ||||||||
| Lokálne anestetiká (prokaín, lidokaín) | Podľa formulára na uvoľnenie | Podľa indícií | 100% | ALE | ||||
| Prostriedky na anestéziu | ALE | |||||||
| Antibiotiká | ||||||||
| cefuroxím | 1,5 g v / in, v / m, podľa pokynov | Podľa indikácií, podľa pokynov | ALE | |||||
|
Cefazolin |
1 - 2 g, podľa návodu |
Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| Ceftriaxón | 1-2 g podľa návodu | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| ceftazidím | 1-2 g IM, IV, podľa návodu | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| cefepim | 1-2 g, i / m / in / in podľa pokynov | Podľa indikácií, podľa pokynov | ALE | |||||
|
Amoxicilín/klavulanát |
600 mg iv podľa pokynov | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| Ampicilín/sulbaktám | 500-1000 mg, in, m, in / in, 4-krát denne | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| vankomycín | prášok/lyofilizát na infúzny roztok 1000 mg, podľa návodu | Podľa indikácií, podľa pokynov | 50% | ALE | ||||
| Gentamicín | 160 mg IV, IM, podľa pokynov | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| Ciprofloxacín, roztok na intravenóznu infúziu | 200 mg 2-krát / in, podľa pokynov | Podľa indikácií, podľa pokynov | 50% | ALE | ||||
| Levofloxacín | infúzny roztok 500 mg / 100 ml, podľa návodu | Podľa indikácií, podľa pokynov | 50% | ALE | ||||
| karbapenémy | podľa návodu | Podľa indikácií, podľa pokynov | ALE | |||||
| Analgetiká | ||||||||
|
tramadol injekčný roztok 100 mg/2 ml, 2 ml v ampulkách 50 mg kapsuly, tablety |
50-100 mg. v / v, cez ust. maximálna denná dávka je 400 mg. |
Podľa indikácií, podľa pokynov | ALE | |||||
| Metamizol sodný 50% | 50% - 2,0 intramuskulárne až 3-krát | Podľa indikácií, podľa pokynov |
80% |
ALE | ||||
| ketoprofén | podľa návodu | Podľa indikácií, podľa pokynov | ALE | |||||
| Iné NSAID | podľa návodu | Podľa indikácií, podľa pokynov | ALE | |||||
| Narkotické analgetiká (promedol, fentanyl, morfín) | Podľa indikácií, podľa pokynov | 90% | ALE | |||||
| Dezagreganty a antikoagulanciá | ||||||||
| heparín | 2,5 - 5 ton ED - 4 - 6 krát denne | Podľa indikácií, podľa pokynov | 30% | ALE | ||||
| Injekcia vápnika nadroparínu | 0,3, 0,4, 0,6 U s/c | Podľa indikácií, podľa pokynov | 30% | ALE | ||||
| Injekcia enoxaparínu v injekčnej striekačke | 0,4, 0,6 6 jednotiek s/c | Podľa indikácií, podľa pokynov | 30% | ALE | ||||
| Pentoxifylín 5% - 5,0 | v / v, cez ust | Podľa indikácií, podľa pokynov | 30% | ALE | ||||
| Kyselina acetylsalicylová 0,5 | cez ústa | Podľa indikácií, podľa pokynov | 30% | ALE | ||||
| Lieky na lokálnu liečbu | ||||||||
| Povidón-jód | Fľaša 1 liter | Podľa indikácií, podľa pokynov | 100% | ALE | ||||
| Chlórhexedín | Fľaša 500 ml | Podľa indikácií, podľa pokynov | 100% | ALE | ||||
| Peroxid vodíka | Fľaša 500 ml | Podľa indikácií, podľa pokynov | 100% | ALE | ||||
| Oktenidín dihydrochlorid 1% |
Fľaša 350 ml, 20 gr |
Podľa indikácií, podľa pokynov | 100% | ALE | ||||
| Manganistan draselný | Na prípravu vodného roztoku | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| Vo vode rozpustné masti a masti na báze tuku (viaczložkové masti obsahujúce striebro, antibiotiká a antiseptiká) | Rúry, fľaše, nádoby | Podľa indikácií, podľa pokynov | 100% | ALE | ||||
| obväzy | ||||||||
| Gáza, gázové obväzy | metrov | Podľa indikácií, podľa pokynov | 100% | ALE | ||||
| Lekárske obväzy | PCS. | Podľa indikácií, podľa pokynov | 100% | ALE | ||||
| Elastické obväzy | PCS. | Podľa indikácií, podľa pokynov | 100% | ALE | ||||
| Obväzy na rany (hydrogélové, filmové, hydrokoloidné atď.) | taniere | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| Xenogénne obväzy na rany (bravčová koža, teľacia koža, prípravky na báze osrdcovníka, pobrušnice, črevá) | taniere | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| Mrtvolavá ľudská koža | taniere | Podľa indikácií, podľa pokynov | 50% | ALE | ||||
| Suspenzie kožných buniek kultivovaných biotechnologickými metódami | liekovky | Podľa indikácií, podľa pokynov | 50% | ALE | ||||
| Infúzne prípravky | ||||||||
| Chlorid sodný, infúzny roztok 0,9% 400 ml | Fľaše 400 ml | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| Ringerov roztok laktátu | Fľaše 400 ml | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| Chlorid sodný, chlorid draselný, octan sodný, | Fľaše 400 ml | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| Chlorid sodný, chlorid draselný, hydrogénuhličitan sodný | Fľaše 400 ml | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| Glukóza 5,10% | Fľaše 400 ml | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| glukóza 10% | Ampulky 10 ml | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| glukóza 40% | Fľaše 400 ml | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| Dextrán, 10% infúzny roztok | 400 ml | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| Iné lieky (ako je uvedené) | ||||||||
| vitamíny skupiny B | ampulky | Podľa indikácií, podľa pokynov | 50% | ALE | ||||
| vitamíny C | ampulky | Podľa indikácií, podľa pokynov | 50% | ALE | ||||
| Vitamíny skupiny A | ampulky | Podľa indikácií, podľa pokynov | 50% | ALE | ||||
| tokoferoly | kapsuly | Podľa indícií. podľa návodu | 80% | ALE | ||||
| H2 blokátory a inhibítory protónovej pumpy | ampulky | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| Etamzilat, injekčný roztok v ampulke 12,5 % | ampulky 2ml | Podľa indikácií, podľa pokynov | 50% | ALE | ||||
| Kyselina aminokaprónová | liekovky | Podľa indikácií, podľa pokynov | 50% | ALE | ||||
| difenhydramín | Ampulky 1%-1ml | Podľa indikácií, podľa pokynov | 50% | ALE | ||||
| Prednizolón | Ampulky 30 mg | Podľa indikácií, podľa pokynov | 50% | ALE | ||||
| metoklopramid | Ampulky 0,5%-2ml | Podľa indikácií, podľa pokynov | 50% | ALE | ||||
| ľudský inzulín | Fľaše 10ml/1000u | Podľa indikácií, podľa pokynov | 90% | ALE | ||||
| aminofylín | Ampulky 2,5%-5ml | Podľa indikácií, podľa pokynov | 50% | ALE | ||||
| Ambroxol | 15 mg - 2 ml | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| furosemid | Ampulky 2ml | Podľa indikácií, podľa pokynov | 50% | ALE | ||||
| Nystatin | tablety | Podľa indikácií, podľa pokynov | 50% | ALE | ||||
| Ambroxol | Sirup 30mg/5ml 150ml | Podľa indikácií, podľa pokynov | 80% | ALE | ||||
| Nandrolon dekanoát | Ampulky 1ml | Podľa indícií | 50% | ALE | ||||
|
Enterálna proteínová výživa (nutričná podpora) Sterilná zmes v pomere bielkovín - 7,5 g, Tuky - 5,0 g, sacharidy - 18,8 g. Denný objem od 500 ml do 1000 ml. |
Vrecia po 800 g | Podľa indícií | 100% | ALE | ||||
| 3-zložkový vak na parenterálnu výživu do 35 kcal/kg/deň 70/180, 40/80 cez infúznu pumpu | Objem vrecúšok 1000, 1500 ml | Podľa indícií | 50% | ALE | ||||
*OB sa vyskytuje pri poškodení všetkých orgánov a systémov ľudského tela, preto si vyžaduje použitie rôznych skupín liekov (napríklad gastroprotektory, cerebroprotektory). Vyššie uvedená tabuľka nemôže pokryť celú skupinu liekov používaných pri liečbe popálenín. Preto sú v tabuľke uvedené najčastejšie používané lieky.
Chirurgická intervencia
1. Operácia - Primárna chirurgická liečba popáleninovej rany.
Všetci pacienti podstúpili primárnu chirurgickú liečbu popáleninovej rany. (PHOR).
Účel operácie - Čistenie povrchov rany a zníženie počtu baktérií v rane.
Indikácie- Prítomnosť popálenín.
Kontraindikácie.
Technika PHOR: tampóny navlhčené antiseptickými roztokmi (roztok povidón-jód, nitrofurán, oktenidín hydrochlorid, chlórhexedín), koža okolo popáleniny sa očistí od kontaminácie, z popáleného povrchu sa odstránia cudzie telesá a odlupovaná epidermis, narežú sa napäté veľké pľuzgiere a ich obsah sa uvoľní . Rany sa ošetrujú antiseptickými roztokmi (roztok povidón-jód, oktenidín dihydrochlorid, nitrofurán, chlórhexidín). Aplikujú sa obklady s antiseptickými roztokmi, hydrogélom, hydrokoloidnými biologickými a prírodnými nátermi.
2. Nekrotómia.
Účel operácie- pitva jaziev na dekompresiu a obnovenie prekrvenia končatiny, exkurzia hrudníka
Indikácie. Kruhová kompresia s hustou nekrotickou chrastou hrudníka, končatín s príznakmi porúch prekrvenia.
Kontraindikácie. S klinikou kompresie a hrozbou nekrózy končatiny neexistuje žiadna kontraindikácia.
Po trojnásobnom spracovaní operačného poľa roztokom povidón-jódu sa vykoná pozdĺžna disekcia chrasty z popálenin do zdravých tkanív. Môžu existovať 2 alebo viac rezov. V tomto prípade by sa okraje rezu mali rozchádzať, nemali by zasahovať do prívodu krvi do končatiny a do exkurzie hrudníka.
2. Operácia - Nekrektómia
Nekrektómia je rozdelená do nasledujúcich typov podľa termínov.
RHN - včasná chirurgická nekrektómia 3-7 dní.
PCN-neskorá chirurgická nekrektómia 8-14 dní.
HOGR - chirurgické ošetrenie granulujúcej rany po 15 dňoch.
Hĺbka tkaniva, ktoré sa má odstrániť.
Tangenciálny.
Fasciálne.
Spočiatku sa plánuje načasovanie nadchádzajúcej nekrektómie, typ a objem nadchádzajúcej chirurgickej intervencie. Priemerný čas na nekrektómiu je 3-14 dní.
Hĺbka tkaniva, ktoré sa má odstrániť.
Tangenciálny.
Fasciálne.
Operácia je traumatická, nákladná, vyžaduje masívnu transfúziu komponentov a krvných produktov, prítomnosť alogénnych, xenogénnych, biologických, syntetických krytov rán, vysokokvalifikovaných anesteziológov, resuscitátorov, komustiolov.
S prihliadnutím na ťažkú traumatizáciu tkanív pri týchto operáciách a masívnu stratu krvi pri ich výkone dosahujúcu až 300 ml z jedného percenta odstránenej kože je pri plánovaní nekrektómie nad 5% potrebné vytvárať zásoby jednoskupinového FFP a hmoty erytrocytov. Na zníženie krvných strát je potrebné použiť hemostatiká ako lokálne - kyselina aminokaprónová, tak aj všeobecné - kyselina trinixánová, etamsylát.
Účel operácie- Excízia popálenej eschary s cieľom vyčistiť ranu a pripraviť sa na transplantáciu kože, znížiť infekčné komplikácie, intoxikáciu.
Indikácie. Prítomnosť nekrotickej chrasty na povrchu rany.
Kontraindikácie. Mimoriadne vážny stav pacienta, ťažká infekcia popáleninových rán, masívne popáleniny komplikované poškodením dýchacích orgánov, ťažké poškodenie pečene, obličiek, srdca, centrálneho nervového systému spojené s popáleninou, diabetes mellitus v dekompenzovanej forme, krvácanie z gastrointestinálneho traktu, stav intoxikačnej psychózy u pacienta, pretrvávajúce porušenie normálnej hemodynamiky, porušenie zrážanlivosti krvi.
Metodika postupu/zákroku:
Nekrektómia sa vykonáva na operačnej sále v celkovej anestézii.
Po 3-násobnom ošetrení operačného poľa roztokom povidón-jód sa vykonáva injekcia podľa indikácií podkožného tuku za účelom vyrovnania reliéfu a zníženia straty krvi.
Pomocou nekrotómu: ako nekrotómu môžete použiť elektrodermatómy, nože Gambdi, ultrazvuk, rádiové vlny, hydrochirurgické desektory typu rôznych výrobcov, argónový multifunkčný skalpel.
V rámci životaschopných tkanív sa vykonáva nekrektómia. V budúcnosti sa vykonáva hemostáza, lokálna (kyselina aminokaprónová, peroxid vodíka, elektrokoagulácia), ako aj celková (kyselina trinixánová, FFP, koagulačné faktory).
V budúcnosti, po vytvorení stabilnej hemostázy počas obmedzenej nekrektómie na ploche do 3% a stabilnom stave pacienta, sa autodermoplastika vykonáva s voľnými rozdelenými autotransplantátmi odobratými dermatómom z darcovských miest.
Pri vykonávaní nekrektómie na ploche väčšej ako 3% je vysoké riziko neradikálneho odstránenia nekrotických tkanív, povrchy rany sú uzavreté obväzmi prírodného (alogénna koža, xenogénne povlaky), biologického alebo syntetického charakteru , aby sa obnovila stratená bariérová funkcia pokožky.
Po úplnom očistení povrchu rany sa koža obnoví transplantáciou kože.
Operácia - Chirurgické ošetrenie granulujúcej rany (HOGR)
Cieľ: excízia patologických granulácií a zlepšenie prihojenia rozštiepených kožných štepov.
Indikácie.
1. Granulovanie popálenín
2. Zvyškové nehojace sa rany
3. Rany s patologickými granuláciami
Kontraindikácie. Mimoriadne vážny stav pacienta, pretrvávajúce porušovanie normálnej hemodynamiky.
Metodika postupu/zákroku:
Pre HOGR rozsiahlych popálenín je predpokladom prítomnosť elektrického dermatómu, Gumbyho noža. Efektívnejšia a menej traumatická je liečba granulácie hydrochirurgickými prístrojmi.
Chirurgické pole sa ošetrí roztokom povidón-jódu, chlórhexidínu a iných antiseptík. Vykoná sa excízia patologických granulácií. Pri silnom krvácaní je operácia sprevádzaná zavedením zložiek a krvných produktov. Výsledkom operácie môže byť xenotransplantácia, kožná alotransplantácia, transplantácia vrstiev keratinocytov, prekrytie rán 2-4 generácií.
Operácia - Autodermoplastika (ADP).
Je to hlavná operácia pri hlbokých popáleninách. ADP sa môže vykonať 1 až 5-6 (alebo viac) krát, kým sa stratená koža úplne neobnoví.
Účel operácie- eliminovať alebo čiastočne zmenšiť ranu po popáleninách transplantáciou voľných tenkých kožných lalokov odrezaných z nepoškodených častí tela pacienta.
Indikácie.
1. Rozsiahle granulujúce popáleniny
2. Rany po chirurgickej nekrektómii
3. Mozaikové rany, zvyškové rany na ploche väčšej ako 4 x 4 cm 2 povrchu tela
4. s rozsiahlymi popáleninami 3A stupňa po tangenciálnej nekrektómii na urýchlenie epitelizácie popáleninových rán.
Kontraindikácie.
Metodika postupu/zákroku:
Pri rozsiahlych popáleninách ADP je predpokladom prítomnosť elektrického dermatómu, kožného perforátora. Manuálne metódy odberu kože vedú k strate („poškodeniu“) darcovského miesta, čo komplikuje následnú liečbu.
Ošetrenie darcovských miest trikrát alkoholom 70%, 96%, roztok povidón-jód, chlórhexidín, oktenidín dihydrochlorid, kožné antiseptiká. Rozštiepená kožná chlopňa s hrúbkou 0,1 - 0,5 cm2 sa odstráni elektrodermatómom na ploche až 1500 - 1700 cm2. Na miesto darcu sa aplikuje gázový obväz s antiseptickým roztokom alebo filmom, hydrokoloidné, hydrogélové obväzy na rany.
Rozštiepené kožné štepy (ak sú uvedené) sú perforované s pomerom perforácie 1:1, 5, 1:2, 1:3, 1:4, 1:6.
Perforované štepy sa prenesú do popálenej rany. Fixácia na ranu (ak je to potrebné) sa vykonáva pomocou zošívačky, stehov, fibrínového lepidla. V prípade vážneho stavu pacienta na zväčšenie plochy uzáveru rany kombinovaná autoallodermoplastika, autoxenodermoplastika (sieťka v sieťke, transplantácia po častiach a pod.), transplantácia s laboratórne pestovanými kožnými bunkami - fibroblastmi , keratinocyty, mezenchymálne kmeňové bunky – vykonáva sa.
Rana sa uzavrie gázovým obväzom s antiseptickým roztokom, masťou na mastnej alebo vo vode rozpustnej báze a syntetickými obväzmi na rany.
Operácia - Transplantácia xenogénnej kože, tkanív.
Účel operácie
Indikácie.
Kontraindikácie. Mimoriadne vážny stav pacienta, závažná infekcia popáleninových rán, pretrvávajúce porušovanie normálnej hemodynamiky.
Metodika postupu/zákroku:
Ošetrenie operačného poľa antiseptickým roztokom (povidon-jód, alkohol 70%, chlórhexidín). Rany sa umyjú antiseptickými roztokmi. Na povrch rán sa transplantujú celé alebo perforované platničky xenogénnej kože (tkaniva). Pri kombinovanej transplantácii rozštiepenej autokože a xenogénnej kože (tkaniva) je xenogénne tkanivo superponované na perforovanú autokožu s vysokým pomerom perforácie (sieťka v sieťke). Rana sa uzavrie gázovým obväzom s masťou alebo antiseptickým roztokom.
Operácia - Transplantácia alogénnej kože.
Účel operácie- Dočasné uzavretie rany za účelom zníženia strát z povrchu rany, ochrany pred mikroorganizmami, vytvorenia optimálnych podmienok pre regeneráciu.
Indikácie.
1. hlboké popáleniny (stupeň 3B-4) na ploche viac ako 15-20% povrchu tela, keď nie je možná súčasná autotransplantácia kože z dôvodu silného krvácania počas nekrektómie. Pri rezaní kožných štepov sa celková plocha rán na čas zväčšuje, kým sa rany v mieste narezaných autoštepov epitelizujú a nedôjde k prihojeniu transplantovaných štepov;
2. nedostatok kožných zdrojov darcov;
3. nemožnosť súčasnej autotransplantácie kože vzhľadom na závažnosť stavu pacienta;
4. ako dočasný kryt medzi štádiami transplantácie autokože;
5. pri príprave granulujúcich rán s hlbokými popáleninami na autotransplantáciu kože u pacientov so závažnými sprievodnými ochoreniami, s pomalým procesom rany so zmenou CT pri každom preväze;
6. s rozsiahlymi popáleninami 3A stupňa po tangenciálnej nekrektómii na urýchlenie epitelizácie popáleninových rán.
7. s rozsiahlymi hraničnými popáleninami za účelom zníženia strát popáleninovou ranou, zníženia bolesti, zabránenia mikrobiálnej kontaminácii
Kontraindikácie. Mimoriadne vážny stav pacienta, závažná infekcia popáleninových rán, pretrvávajúce porušovanie normálnej hemodynamiky.
Metodika postupu/zákroku:
Ošetrenie operačného poľa antiseptickým roztokom (povidon-jód, alkohol 70%, chlórhexidín). Rany sa umyjú antiseptickými roztokmi. Na povrch rán sa transplantujú celé alebo perforované platničky alogénnej kože. Pri kombinovanej transplantácii rozštiepenej autokože a alogénnej (kadaveróznej) kože sa koža mŕtvoly prekrýva na perforovanú autokožu s vysokým pomerom perforácie (sieťka v sieťke). Rana sa uzavrie gázovým obväzom s masťou alebo antiseptickým roztokom.
Iné liečby
Transplantácia kultivovaných fibroblastov, transplantácia kultivovaných keratinocytov, kombinovaná transplantácia kultivovaných kožných buniek a autokože.
Indikácie pre odborné poradenstvo
Tabuľka 12
Indikácie pre presun na jednotku intenzívnej starostlivosti a resuscitáciu:
1. Zhoršenie stavu pacienta s výskytom respiračnej, kardiovaskulárnej, hepatálnej a renálnej insuficiencie.
2. Komplikácia popáleninovej choroby - krvácanie, sepsa, zlyhanie viacerých orgánov
3. Ťažký stav po rozsiahlej autoplastike kože
Ukazovatele účinnosti liečby
Očistenie rany od nekrotických tkanív, klinická pripravenosť rany na vnímanie kožného štepu, percento prihojenia kožných štepov, dĺžka hospitalizácie. rehabilitácia;
obnovenie motorickej funkcie a citlivosti postihnutého segmentu kože;
epitelizácia rán;
trvanie ústavnej liečby. rehabilitácia;
Ďalšie riadenie.
Po prepustení pacienta z nemocnice sa podrobuje pozorovaniu, liečbe na klinike chirurgom, traumatológom a terapeutom.
Odlišná diagnóza
So známou anamnézou, skutočnosťou, že ste dostali rozsiahle popáleniny, sa diferenciálna diagnostika nevykonáva.
Liečba v zahraničí

