Przemieszczenie i ucisk pnia mózgu. Zespół dyslokacyjny - dyslokacja mózgu: rodzaje, przyczyny, diagnostyka i leczenie
Ostre procesy patologiczne w zespołach dyslokacyjnych obejmują te same struktury anatomiczne i stereotypowe objawy kliniczne. Inaczej mówiąc, obraz kliniczny ostrego zespołu dyslokacyjnego nie zależy od etiologii procesu. Różnica jest manifestacja kliniczna u różnych pacjentów zależy od tempa jego rozwoju, lokalizacji i objętości.
Faktem jest, że zespoły dyslokacyjne to zasadniczo przepukliny wewnętrzne mózgu, czyli wgłobienie jego części w dziury i szczeliny, utworzone przez kości i opona twarda. Istnieją 3 stopnie zwichnięcia mózgu: wysunięcie, przepuklina i uszczypnięcie. Występują boczne i osiowe (wzdłuż osi pnia mózgu) zwichnięcia mózgu.
Rysując porównanie z przepuklinami, należy o tym pamiętać ostre naruszenie aktywność życiowa pacjenta nie wynika z faktu istnienia przepukliny, ale z jej uduszenia. Naruszenie oznacza występ, któremu towarzyszy ustanie przepływu krwi w wyniku ucisku naczyń krwionośnych.
Rodzaje zespołów dyslokacyjnych
W większości literatura medyczna Opisano 4 rodzaje zespołów dyslokacyjnych (1-4), które mają najwyższa wartość V praktyka kliniczna, gdyż może im towarzyszyć znaczne pogorszenie stanu pacjenta. Jednocześnie Wielka Encyklopedia Medyczna identyfikuje 8 zespołów dyslokacyjnych. Niektóre źródła opisują również zwichnięcie zewnętrzne (numer 9), czyli wybrzuszenie części mózgu na skutek urazowego uszkodzenia czaszki.
- Przemieszczenie półkul mózgowych w procesie sierpowatym
- Przemieszczenie czasowo-tentoryczne
- Przemieszczenie móżdżkowo-namiotowe
- Przemieszczenie migdałków móżdżku w otworze wielkim kości potylicznej
- Przemieszczenie mostu mózgowego przez otwór namiotu móżdżku
- Napełnianie zbiorników środkowych i bocznych mostu
- Stronniczość część tylna ciało modzelowate w kierunku grzbietowym do cysterny o tej samej nazwie
- Przemieszczenie zakrętów płata czołowego do cysterny skrzyżowania
- Zewnętrzne zwichnięcie mózgu
Przemieszczenie półkul mózgowych w procesie sierpowatym
Kiedy mózg jest ściskany z jednej strony przez ostry proces objętościowy, wraz ze wzrostem ciśnienia płynu mózgowo-rdzeniowego w jednej komorze bocznej z powodu ostrego wodogłowia okluzyjnego, powstaje różnica w ciśnieniu płynu mózgowo-rdzeniowego między prawą i lewą komorą boczną. Stwarza to warunki do przemieszczenia półkuli duży mózg w kierunku poprzecznym do szczeliny pomiędzy sierpem mózgu a ciałem modzelowatym. Obszar klinowany to głównie zakręt obręczy i obszary z nim sąsiadujące. W ten sposób zakręt obręczy wypełnia cysternę ciała modzelowatego. Zakręt obręczy, wybrzuszający się w przeciwnym kierunku, przemieszcza przednie tętnice mózgowe, dociskając je do wyrostka sierpowatego. Komora boczna i trzecia są zdeformowane. Obrzęk okołoogniskowy może uogólniać się na skutek spowolnienia krążenia krwi, w wyniku ucisku tętnic i żył. Wszystko to prowadzi do niedostatecznego zaopatrzenia tkanki mózgowej składniki odżywcze i tlenu, co prowadzi do powstania jeszcze większego obrzęku-obrzęku mózgu i jeszcze większego zwichnięcia. Procesy te mogą prowadzić do zablokowania odpływu cieczy. Płyn mózgowo-rdzeniowy wytwarzany w komorach bocznych, nie mający drogi odpływu, tworzy obszar wzdęcia w przestrzeni nadnamiotowej wraz z rozwojem przepukliny skroniowo-namiotowej, co prowadzi do ucisku śródmózgowia.
Przepuklina skroniowo-namiotowa i móżdżkowo-tętnicza
Te 2 zespoły dyslokacyjne można łączyć ze względu na wspólność dotkniętych struktur i odpowiednio rozwijającą się klinikę. Różnią się lokalizacją (pod lub nadnamiotową) obszaru wzdęcia. Przepuklina skroniowo-namiotowa jest występem w otworze namiotowym (szczelina Bishata) okolicy płat skroniowy mózg, a przede wszystkim przyśrodkowe obszary zakrętu hipokampa, częściowo część przednia zakręt językowy i przesmyk zakrętu sklepionego. Zaklinowany pomiędzy wolną krawędzią namiotu móżdżku a ustnymi częściami pnia mózgu, obszar płata skroniowego może zajmować różne pozycje w stosunku do tułowia: przedni - gdy znajduje się przed tułowiem; przednio-boczny - gdy znajduje się przed tułowia i wzdłuż jego przedniego kwadrantu, tylno-boczny, tylny. Przepuklina obszarów mózgu do otworu namiotowego może wystąpić nie tylko z boku półkule mózgowe mózgu, ale także w przeciwnym kierunku, czyli od tyłu dół czaszki. W takich przypadkach część móżdżku wystaje pomiędzy wolną krawędzią namiotu a obszarem czworobocznym. To klinowanie nazywa się namiot móżdżku. Występuje z powodu procesów patologicznych w tylnym dole czaszki. Występowanie przepuklin skroniowo-namiotowych i móżdżkowo-namiotowych nieuchronnie wiąże się z przemieszczeniem tułowia w przeciwnym kierunku, co zależy od wielkości i charakterystyki przepukliny.
Nerw okoruchowy po tej samej stronie jest uciskany - źrenica rozszerza się po krótkotrwałym zwężeniu źrenicy.
Przyczyny bocznego przemieszczenia homolateralnego zakrętu przyhipokampowego śródmózgowie przesuń się przez linię środkową w kierunku przeciwległej krawędzi namiotu. Ta niewielka zmiana w konfiguracji śródmózgowia może obniżyć poziom świadomości pacjenta i spowodować ukierunkowane pobudzenie.
Ostatecznie gałka blada, torebka wewnętrzna i wzgórze wzrokowe po stronie homolateralnej poruszają się ogonowo, a zakręt przyhipokampowy wystaje poza krawędź namiotu do przestrzeni podnamiotowej. Ciała sutkowe są wciśnięte w zwężony dół międzykonopny. W tych warunkach śródmózgowie ulega intensywnemu uciskowi, co powoduje rozwój śpiączki. Śródmózgowie może zostać dociśnięte do przeciwległej krawędzi namiotu tak mocno, że uszkodzą zstępujące włókna motoryczne w ściśniętej konarach mózgu. Porażenie połowicze spowodowane tego typu przepukliną nie jest przeciwne, ale homolateralne w stosunku do wyrostka wolumetrycznego - Zespół szypułki mózgu Kernoghana . Z powodu ucisku dochodzi do krwotoków w obszarach dolno-skroniowych i potylicznych mózgu, śródmózgowia, co często może prowadzić do nieodwracalne skutki i śmierć pacjenta
Przepuklina migdałków móżdżku do otworu wielkiego
Migdałki móżdżku, przechodząc do otworu wielkiego, czasami osiągają poziom drugiego kręg szyjny. Zaklinowane pomiędzy ogonową częścią rdzenia przedłużonego, przylegającą częścią rdzenia kręgowego i pierścieniem potyliczno-szyjnym, szczelnie otulają i uciskają tę część tułowia od powierzchni grzbietowej.
To powoduje zakłócenia krążenie mózgowe, co nieuchronnie prowadzi do niedotlenienia i jeszcze większego wzrostu obrzęku mózgu. W ten sposób zamyka się błędne koło, co prowadzi do postępującego ucisku pnia mózgu, co prowadzi do zaburzenia pracy osadzonych w nim ośrodków życiowych krążenia i oddychania, a w konsekwencji do śmierci mózgu. pacjent.
Przemieszczenie mostu mózgowego przez otwór namiotu móżdżku
Most przesuwa się w kierunku jamy ustnej do spłuczki międzykonopnej.
Napełnianie zbiorników środkowych i bocznych mostu
Dochodzi do niego w wyniku dociśnięcia mostu mózgowego do nachylenia podstawy czaszki.
Przemieszczenie tylnej części ciała modzelowatego w kierunku grzbietowym do cysterny o tej samej nazwie
Występuje przy zamkniętym wodogłowiu mózgu, które może również wystąpić przy powyższych zespołach dyslokacyjnych. Wskutek wysokie ciśnienie krwi w komorach ciało modzelowate zostaje przemieszczone do cysterny o tej samej nazwie. Wolna krawędź sierpa tworzy nacięcie na ciele modzelowatym. Ponieważ zespół ten występuje na tle głębokich zaburzeń funkcji życiowych organizmu, rzadko jest opisywany w literaturze poświęconej temu problemowi.
Zaburzenia krążenia płynu mózgowo-rdzeniowego
Zwichnięcia mózgu są niebezpieczne nie tylko ze względu na rozwój wypadków naczyniowo-mózgowych. Dochodzi także do przemieszczenia i ucisku przestrzeni zawierających płyn mózgowo-rdzeniowy, zarówno w całości, jak i w poszczególnych ich częściach, zwłaszcza w wodociągu mózgu, komorze czwartej itp. Ucisk prowadzi do zaburzenia krążenia płynu mózgowo-rdzeniowego. Normalny stan dróg płynu mózgowo-rdzeniowego zostaje zakłócony na skutek ich zwężenia na poziomie otworu namiotowego lub otworu wielkiego, co prowadzi do rozwoju wodogłowia. Naturalnie, jeśli odpływ płynu mózgowo-rdzeniowego z komór zostanie zakłócony, pomiędzy komorami a workiem kręgowym wystąpi gradient ciśnienia. Ta różnica ciśnień prowadzi do jeszcze większych przemieszczeń pnia mózgu w kierunku ogonowym, co prowadzi do rozwoju nowych zespołów dyslokacyjnych.
Klinika
Na przepukliny skroniowo-namiotowe i móżdżkowo-namiotowe pojawiają się zaburzenia okulomotoryczne (oczopląs poziomy, rotacyjny, pionowy, oczopląs rozbieżności) gałki oczne objaw Hertwiga-Magendiego, częściowy lub całkowity niedowład wzroku w górę lub na boki lub całkowity unieruchomienie gałek ocznych, osłabienie lub brak reakcji źrenic na światło itp.). Jednostronna niewydolność piramidowa, która pojawia się podczas ostrego procesu zajmowania przestrzeni (zespół szypułki mózgu Kernohana), staje się obustronna. Fakt ten wskazuje na udział drugiej nogi mózgu w procesie patologicznym. Obraz kliniczny tego typu zwichnięć zależy od tego, które tętnice do jakich obszarów mózgu są uciskane w otworze namiotowym.
Ucisk naczyń prowadzących do zwoje podstawne układu pozapiramidowego, prowadzi do rozregulowania napięcie mięśniowe najpierw w postaci zwiększonego napięcia prostowników, pojawienia się objawów koła zębatego. Następnie rozwija się hormetonia, sztywność mięśni w konsekwencji atonia mięśni jest dowodem odłączenia śródmózgowia od leżących nad nim części. Zaburzenia międzymózgowia wykrywane są w postaci tachykardii, która zastępuje bradykardię. Rejestrowane jest EKG różne kształty zaburzenia rytmu, niedokrwienie przypominające zawał i inne zaburzenia o charakterze czynnościowym, wtórne do patologii mózgu, które po wyeliminowaniu znikają bez śladu ostry okres. Występuje również przyspieszony oddech, hipertermia, u niektórych pacjentów do 39-40°C, przekrwienie i tłustość skóra itp. Świadomość pacjentów jest przygnębiona, aż do śpiączki różnym stopniu wyrazistość.
Przemieszczenie migdałków móżdżku do otworu wielkiego klinicznie jest najcięższa. W tym przypadku cierpią ośrodki życiowe, przede wszystkim ośrodki oddychania i krążenia. Występują problemy z oddychaniem geneza centralna w różnym stopniu, które zależy od tempa rozwoju, stopnia i czasu trwania przepukliny. Zaburzenia te wykrywane są w przypadku przyspieszonego oddechu (na początku procesu), który następnie rozwija się w głębsze formy patologiczne, aż do oddechu Cheyne’a-Stokesa, bioty, typy terminali i bezdech. Równolegle z zaburzeniami oddychania zwiększa się głębokość zaburzeń świadomości i rozwijają się zaburzenia anaboliczne. Połykanie jest znacznie upośledzone, odruch gardłowy zmniejsza się lub zanika - rozwija się zespół opuszkowy. Zmniejsza się napięcie naczyniowe. Rozwija się niedociśnienie tętnicze.
Diagnostyka
Metody diagnostyczne:
- Echoencefalografia - określa stopień przemieszczenia struktur linii środkowej w tym czy innym kierunku. Należy wziąć pod uwagę, że według danych Echo-EG można założyć jedynie przemieszczenie boczne (przemieszczenie półkul mózgowych pod wyrostkiem sierpowatym), gdyż według tych danych nie można zdiagnozować przemieszczenia osiowego mózgu.
- znieczulenie barbiturowe
- umiarkowana hipotermia
- okresowa głęboka hiperwentylacja
- glukokortykoidy
- Wielka encyklopedia medyczna. Główny wyd. B.V. Pietrowski. wyd. 3. M., „Sow. Encyklopedia”, 1977 s. 347-349
- Duus P. Diagnostyka miejscowa w neurologii Anatomia. Fizjologia. Klinika - M. IPC "Vazar-Ferro", 1995 s. 173-179
- Lebedev V.V., Bykovnikov L.D., Kariev M. Diagnoza awaryjna i asystencja w neurochirurgii - T.: Medycyna 1988 s. 2-3. 44-67
- Lebedev V.V., Krylov V.V. Neurochirurgia ratunkowa: przewodnik dla lekarzy. - M.: Medycyna, 2000 s. 103-141
- Misyuk N. S., Evstigneev V. V., Rogulchenko S. M. Przemieszczenia i naruszenia pnia mózgu. Mińsk, „Białoruś”, 1968
- Neurotraumatologia. Katalog / Redakcja: Akademik Rosyjskiej Akademii Nauk Medycznych A.N. Konovalov, profesor L.B. Likhterman, profesor A.A. Potapow. - M.: IPC „Vazar-Ferro”, 1993
- Neurochirurgia praktyczna: Poradnik dla lekarzy / wyd. B.V. Gaidar. - Petersburg: Hipokrates, 2002
Leczenie
Pierwszym i niezbędnym warunkiem leczenia zwichnięcia jest wyeliminowanie przyczyny, która go spowodowała.
Metody niechirurgiczne stosowane w przypadku zespołów dyslokacyjnych obejmują:
Operacją ratującą życie w przypadku rozwoju obrzęku mózgu i procesów prowadzących do przemieszczenia niektórych części mózgu w stosunku do innych jest kraniotomia dekompresyjna. W celu usunięcia ogniska patologicznego wykonuje się szeroką (minimum 5-6 x 6-7 cm) kraniotomię dekompresyjną, która niekoniecznie musi być resekcyjna, ale zdecydowanie dekompresyjna. W przypadku przepukliny skroniowo-namiotowej trepanację wykonuje się w okolicy skroniowo-ciemieniowej jak najniżej. W przypadku objawów obustronnych trepanację dekompresyjną wykonuje się obustronnie. Po usunięciu ogniska patologicznego opony twardej nie zszywa się.
Ponadto, aby zmniejszyć ciśnienie wewnątrzczaszkowe i, w związku z tym, zmniejszyć ryzyko wystąpienia zagrażających życiu procesów przepuklinowych, wykonuje się drenaż układu komorowego. Nakłuwa się róg przedni lub tylny standardowe punkty(Kohera lub Dandy). Efekt nakłucia komór mózgu jest silniejszy, jeśli drenaż zostanie przeprowadzony częściej wczesne etapy kliny. Przy bocznym przemieszczeniu komór nie jest łatwo dostać się do przemieszczonej i ściśniętej komory mózgu. Nakłucie komory wodogłowia po stronie przeciwnej do zmiany („zdrowej”) z pozostałym ogniskiem patologicznym jest obarczone wzrostem zwichnięcia i wzrostem zaburzeń życiowych.
Literatura
Mózg, w przeciwieństwie do np. narządów jama brzuszna Lub klatka piersiowa, znajduje się w jamie czaszki, której objętość jest statyczna i nie może się zwiększyć w razie potrzeby. Kości czaszki tworzą sztywną „ramę”, dzięki czemu wraz ze wzrostem ciśnienia wewnątrz czaszki wzrasta miękkie struktury znajdujące się w nim, są odpychane i ściskane w otworach i pod naroślami twardymi opony mózgowe. Należy rozróżnić pojęcia „przemieszczenie” i „klinowanie”. W pierwszym przypadku o czym mówimy o przemieszczeniu struktur mózgowych pod wpływem jakiegoś procesu objętościowego, który wytwarza nadciśnienie po przeciwnej stronie (bez naruszenia), w drugim - przemieszczenie mózgu do naturalnych otworów czaszki lub pod naroślami błony z możliwymi naruszenie.
Przyczyny prowadzące do dyslokacji mózgu
- Udar niedokrwienny. Zwichnięcia o godz udar niedokrwienny od małego do umiarkowanego, w zależności od wielkości zmiany i nasilenia cytotoksycznego obrzęku mózgu. Jednak nawet niewielkie zwichnięcie, np. podczas udaru zlokalizowanego w móżdżku, może powodować problemy z oddychaniem i pracę serca na skutek ucisku rdzenia przedłużonego.
Udar niedokrwienny prawej komory środkowej tętnica mózgowa. Tomografia komputerowa mózgu. Opisując to, należy zauważyć, że cały płat ciemieniowy i czołowy po prawej stronie znajduje się w obrzęku, w wyniku czego prawa komora boczna i trzecia komora są całkowicie ściśnięte. Widoczne jest lekkie przemieszczenie struktur środkowych w lewo.
- Udar krwotoczny. Krwiaki śródmózgowe prowadzą do bardziej wyraźnych przemieszczeń struktur mózgu, wyraźnie widocznych w tomografii komputerowej i rezonansie magnetycznym. Stopień przemieszczenia zależy od wielkości krwiaka i nasilenia okołoogniskowego obrzęku mózgu. 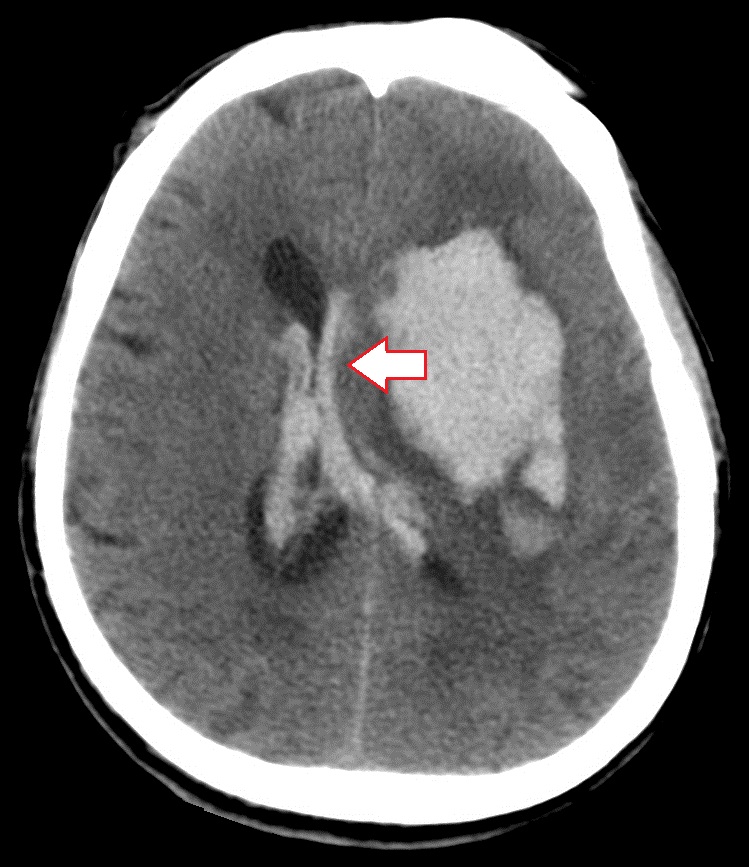
Objawy tomografii komputerowej zespołu zwichnięcia bocznego w udar krwotoczny(lewy). Lewa komora boczna i trzecia komora mózgu są ściśnięte, prawa komora boczna w obu przypadkach wydaje się poszerzona. Wyraźne przemieszczenie struktur środkowych na prawą stronę.
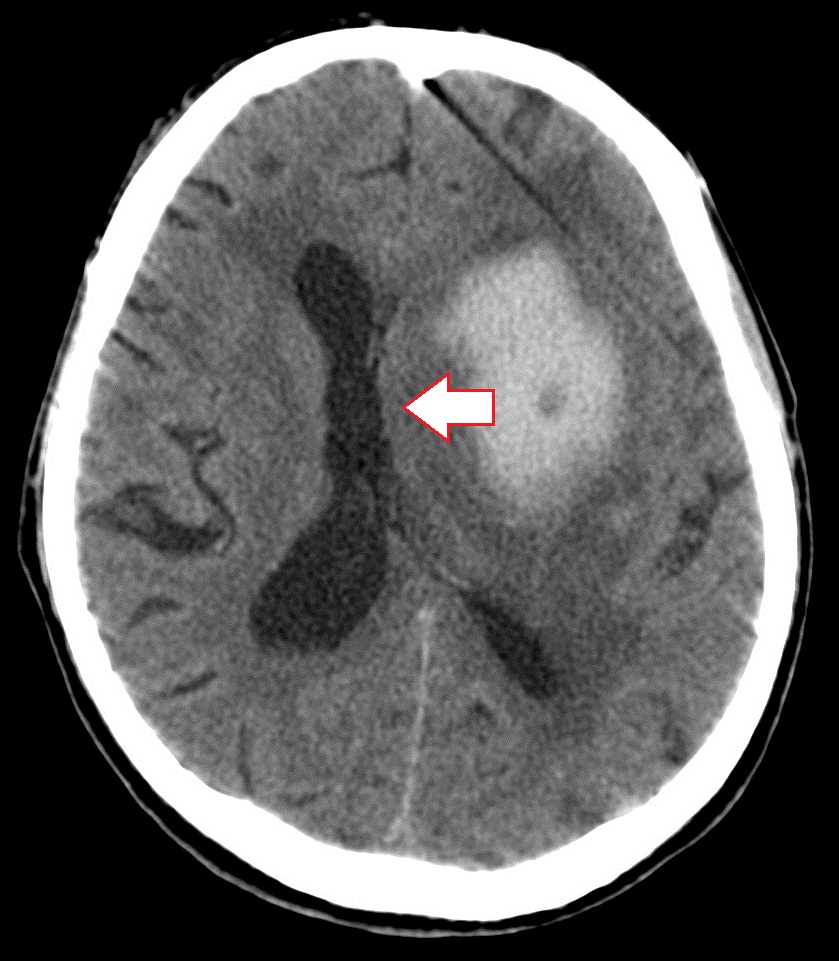
- Krwiak podtwardówkowy. Powoduje znaczne przemieszczenia struktur mózgu, ponieważ objętość krwi w krwiakach podtwardówkowych jest duża i może sięgać kilkuset ml. Zarówno ostre, jak i przewlekłe krwiaki podtwardówkowe prowadzą do przemieszczeń struktur linii pośrodkowej i innych typów zwichnięć.


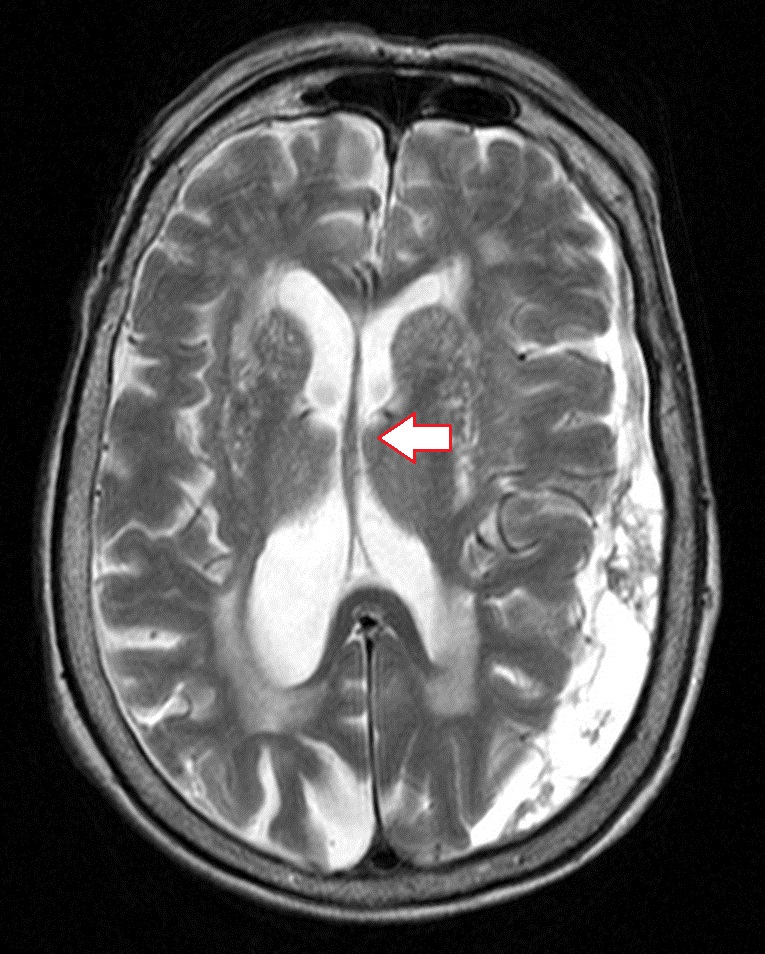
Zespół dyslokacyjny (kierunek przemieszczenia wskazany strzałką) z ostrym krwiakiem podtwardówkowym po lewej stronie (obrazek po lewej stronie). Wyraźne przesunięcie komór mózgu w prawo. Obraz pośrodku przedstawia przemieszczenie struktur mózgu spowodowane przewlekłym krwiakiem podtwardówkowym; obraz po prawej stronie przedstawia rezonans magnetyczny mózgu; dekodowanie ujawniło niewielkie przesunięcie struktur środkowych w prawo z powodu przewlekłego krwiaka podtwardówkowego.
- Krwiak nadtwardówkowy. Zwykle występuje przy złamaniach kości czaszki, prowadzi do pojawienia się lokalnych przemieszczeń i prawie nigdy nie powoduje znacznych przemieszczeń, ponieważ objętość krwi napływającej do przestrzeni nadtwardówkowej jest niewielka - rzadko osiąga 100 ml.
- Stłuczenie mózgu. Z natury ogniskiem stłuczenia jest krwiak śródmózgowy w połączeniu z obszarami zmiażdżenia substancji mózgowej oraz obszarami niedokrwienia wynikającymi z uszkodzenia tętnic. Nasilenie dyslokacji struktur mózgowych w badaniach CT i MRI zależy od objętości krwiaka, a także wielkości obszaru obrzęku okołoogniskowego.
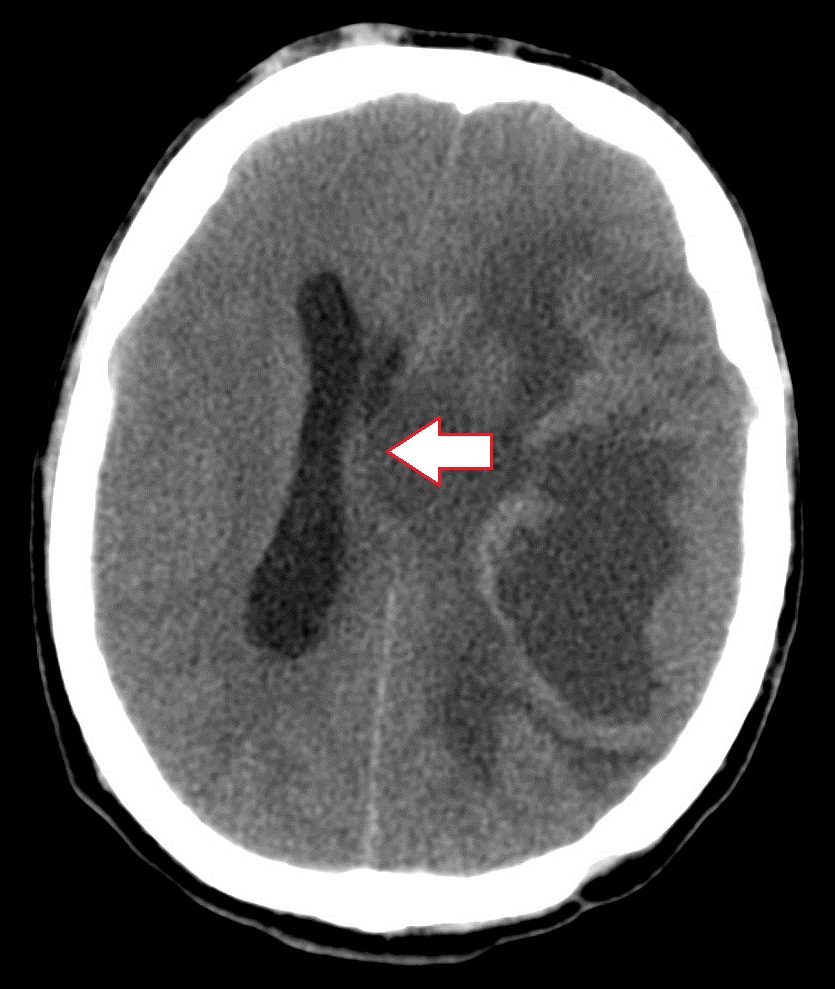
Tomografia komputerowa mózgu. Podczas dekodowania guz po lewej stronie płat ciemieniowy, „efekt masy”, przesunięcie komór mózgu w lewo
- Guz mózgu. Dyslokacje są spowodowane objętością tkanka patologiczna, a także obrzęk mózgu. Im większa objętość guza i większy obrzęk– im większe przemieszczenie. Guzy opon mózgowych (oponiaki) zachowują się podobnie do krwiaków nadtwardówkowych - powodują minimalne przemieszczenie mózgu na ograniczonym obszarze.
— wodogłowie jednokomorowe (spowodowane niedrożnością przewodów płynu mózgowo-rdzeniowego). Poszerzenie prawej lub lewej komory bocznej prowadzi do przemieszczenia przegrody przezroczystej i innych struktur linii środkowej mózgu w przeciwnym kierunku.
Klasyfikacja przemieszczeń i przepuklin struktur mózgu w tomografii komputerowej i rezonansie magnetycznym
Boczne zwichnięcie struktur linii środkowej mózgu (zespół bocznego zwichnięcia). Rodzaj przemieszczenia najczęściej wykrywany w tomografii komputerowej i rezonansie magnetycznym głowy. Pomiarów dokonuje się zwykle w odniesieniu do przezroczystej przegrody i falxcerebri (lub konwencjonalnej linii środkowej głowy). Zwichnięciom struktur linii pośrodkowej bardzo często towarzyszy ucisk komory bocznej z jednej strony i rozszerzenie z drugiej. 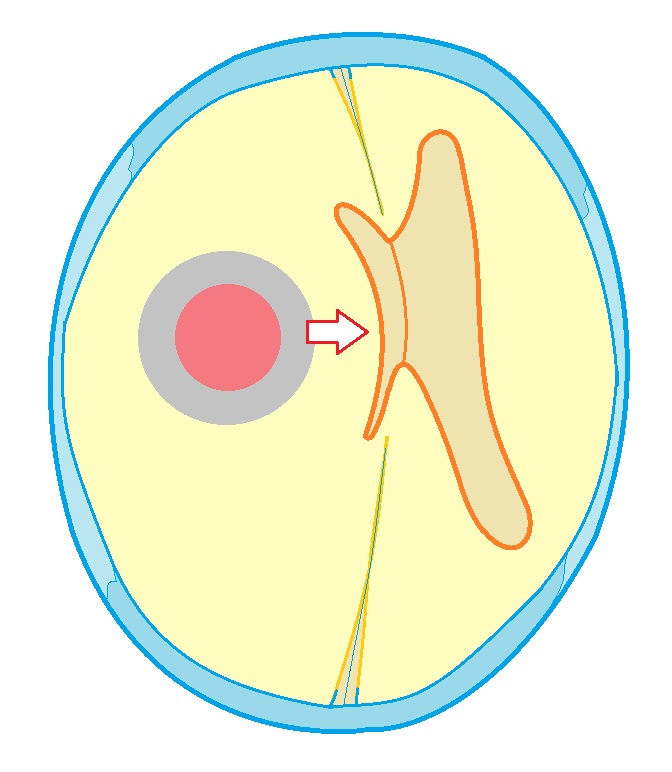 Schematyczne przedstawienie zmian w zespole zwichnięcia bocznego. Ognisko patologiczne zaznaczono na czerwono, strzałka wskazuje kierunek nacisku. Falxcerebri i komory boczne przesunięty na bok, wodogłowie wielokomorowe występuje na tle ucisku komory najbliżej procesu patologicznego.
Schematyczne przedstawienie zmian w zespole zwichnięcia bocznego. Ognisko patologiczne zaznaczono na czerwono, strzałka wskazuje kierunek nacisku. Falxcerebri i komory boczne przesunięty na bok, wodogłowie wielokomorowe występuje na tle ucisku komory najbliżej procesu patologicznego.
Przepuklina płata czołowego pod sierpem mózgu następuje w wyniku procesów zajmujących przestrzeń zlokalizowaną w płacie czołowym mózgu. W rezultacie jeden z zakrętów (lub kilka) płata czołowego po stronie przyśrodkowej zostaje zaklinowany i ściśnięty pod „sierpem” mózgu.
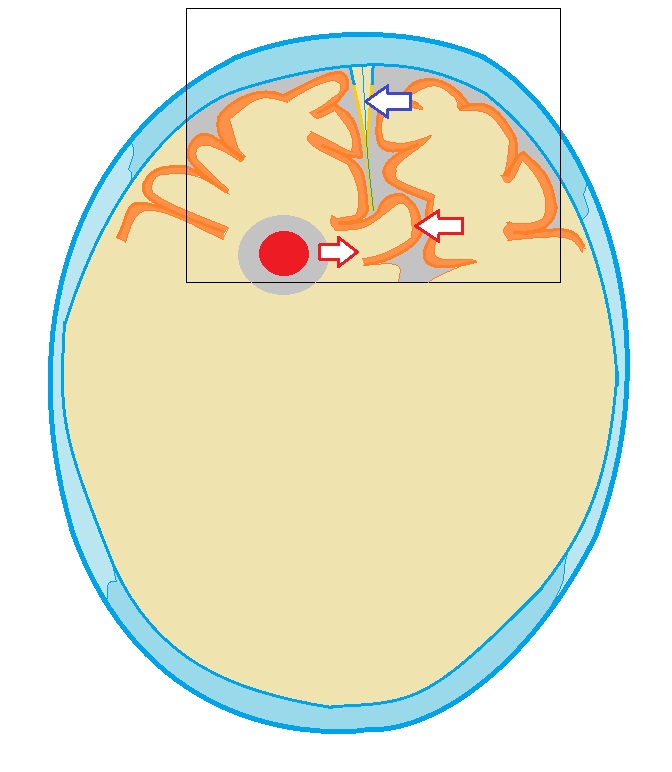 Przepuklina zakrętu przyśrodkowego płata czołowego pod „księżycem” mózgu. Wolumetryczny proces patologiczny, który spowodował przepuklinę, jest zaznaczony na czerwono, strzałka z niego wskazuje kierunek przemieszczenia, a niebieska strzałka wskazuje „sierp” mózgu.
Przepuklina zakrętu przyśrodkowego płata czołowego pod „księżycem” mózgu. Wolumetryczny proces patologiczny, który spowodował przepuklinę, jest zaznaczony na czerwono, strzałka z niego wskazuje kierunek przemieszczenia, a niebieska strzałka wskazuje „sierp” mózgu.
Przepuklina skroniowo-namiotowa. W przypadku procesów wolumetrycznych w środkowym dole czaszki może wystąpić przemieszczenie płata skroniowego i przepuklina hipokampa pod namiotem móżdżku.
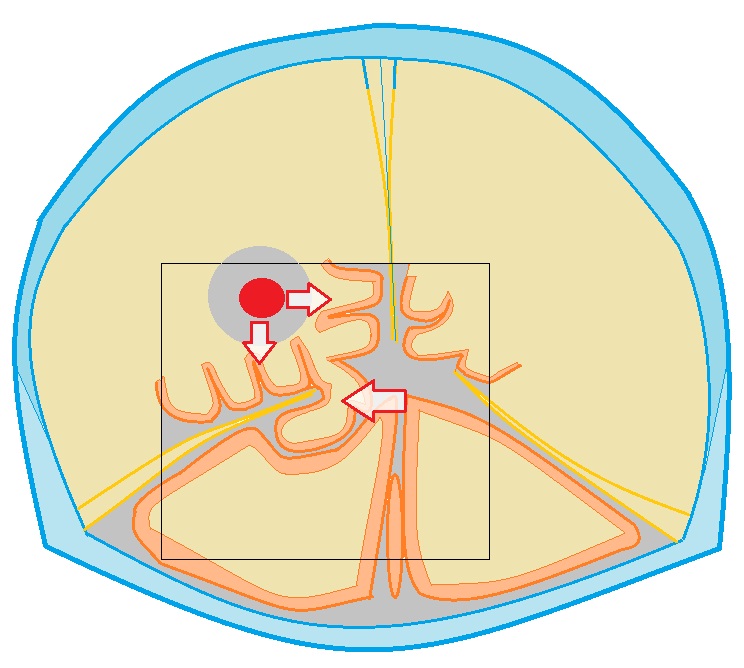
Przepuklina skroniowo-namiotowa (schemat). Wolumetryczny proces patologiczny zaznaczono na czerwono, strzałki wskazują kierunek przemieszczenia. Odnotowano także zakręt płata skroniowego przemieszczony pod namiotem
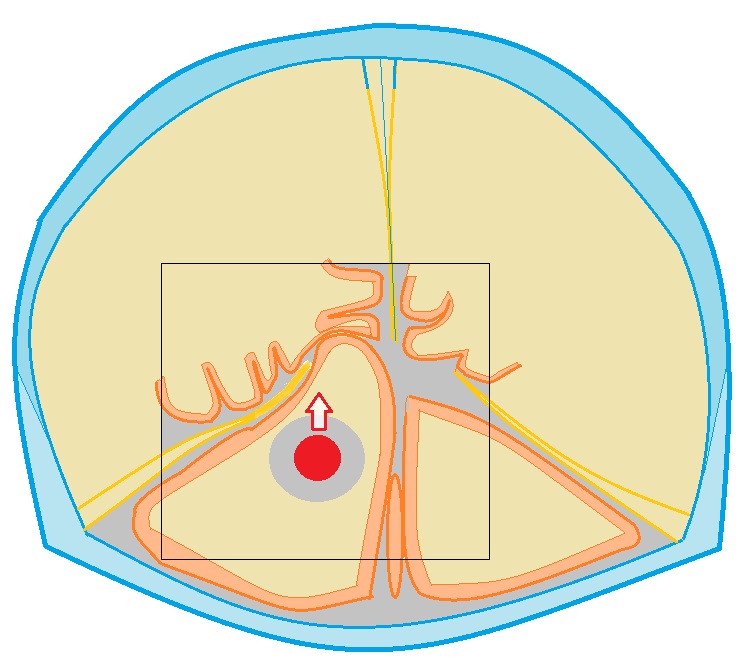
Przepuklina móżdżkowo-namiotowa: jedna z półkul móżdżku jest przesunięta w górę i znajduje się powyżej namiotu, ściśle przylegając do płat skroniowy mózg
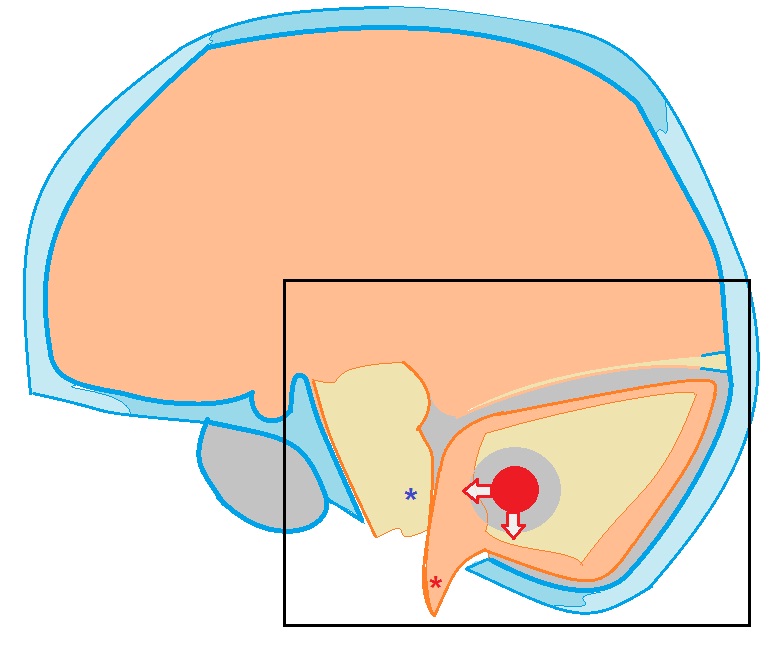
Przepuklina migdałków móżdżku do otworu wielkiego kość potyliczna może wystąpić z procesami zajmującymi przestrzeń (guzami) móżdżku, z udarami zlokalizowanymi w móżdżku, krwiakami móżdżku. Migdałki (oznaczone czerwoną gwiazdką) wystają do lejka opony twardej i znajdują się poniżej płaszczyzny otworu wielkiego. Komora czwarta jest ściśnięta i zdeformowana. Stan ten jest również niebezpieczny ze względu na możliwość ucisku pnia mózgu (oznaczonego gwiazdką). niebieski) z rozwojem zaburzeń układu oddechowego i serca).
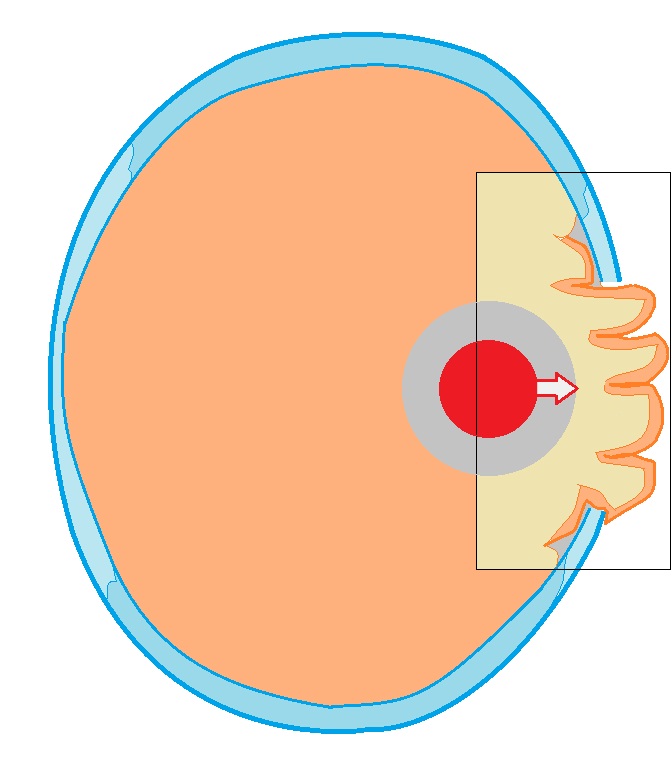
Zewnętrzne przemieszczenie mózgu (schemat). Występuje po resekcyjnej kraniotomii. Obszar mózgu wybrzusza się w otworze zadziorowym i może zostać ściśnięty przez jego krawędzie
(późnołacińskie przemieszczenie dislocatio, ruch)
przemieszczenie mózgu w wyniku zmian topografii wewnątrzczaszkowej podczas różnych procesów patologicznych w ośrodkowym układzie nerwowym. Przyczynami D. g. m. jest wzrost ciśnienia wewnątrzczaszkowego, zwiększenie objętości mózgu lub deformacja jego różnych części. W przypadku guza lub krwiaka śródczaszkowego, ropnia mózgu, urazowego uszkodzenia mózgu z towarzyszącym obrzękiem mózgu, syntopia struktur mózgowych zmienia się i ulega redystrybucji ciśnienie wewnątrzczaszkowe w przestrzeniach oddzielonych namiotem móżdżku i wyrostkiem falciform większym opony twardej (falx cerebri). Zwichnięciu mózgu może towarzyszyć wypadanie i ucisk migdałków móżdżku w otworze wielkim i części górnej kanał kręgowy wraz z rozwojem zagrażającego życiu zespołu przepukliny karkowej ( ryż. 1
). Jest typowy dla guzów tylnego dołu czaszki, ale może również rozwijać się z guzami zlokalizowanymi powyżej namiotu móżdżku. Obraz kliniczny w tym zespole jest spowodowane przede wszystkim uciskiem rdzenia przedłużonego i związanym z nim naruszeniem funkcji życiowych ważne funkcje. W przypadku przepukliny potylicznej gwałtownie się nasila ból głowy, szczególnie w okolicy potylicznej; odnotowuje się wymioty, zawroty głowy, które nasilają się wraz ze zmianą pozycji głowy i ciała, wymuszone ułożenie głowy, co pomaga zmniejszyć bóle głowy, zespół oponowy, dławienie się podczas przyjmowania płynnego pokarmu, czkawka, wzmożona potliwość, nasilające się zaburzenia rytmu oddychania (arytmiczne, przerywane, typu Cheyne’a-Stokesa) i aktywności układ sercowo-naczyniowy. Objawy nadciśnienia wewnątrzczaszkowego są wyrażone (patrz Nadciśnienie wewnątrzczaszkowe) -
postępujący letarg, zatkane dyski nerwy wzrokowe, podwójne widzenie, osłabienie odruchów rogówkowych, węchu, słuchu itp. Gwałtowne nasilenie zjawisk przepuklinowych prowadzi do rozwoju śpiączki i zatrzymania oddechu. W przypadku guzów płata skroniowego mózgu, a rzadziej w przypadku guzów płatów czołowych lub potylicznych, mózg może zostać przesunięty od przodu do tyłu i przyśrodkowo. W tym przypadku środkowe części półkul są wciskane w otwór namiotu móżdżku, ściskając pień mózgu przechodzący przez ten otwór ( ryż. 2
). Taka przepuklina namiotowa, w zależności od stopnia i symetrii ucisku pnia mózgu, może początkowo objawiać się klinicznie zespołem nadciśnienia wewnątrzczaszkowego i objawami jednostronnego uszkodzenia pnia mózgu. Wkrótce jednak objawy pnia mózgu stają się obustronne, nasilają się bóle głowy i wymioty, a zaburzenia świadomości pogłębiają się. Zespół pnia przepukliny namiotu charakteryzuje się niedowładem spojrzenia w górę, brakiem odruchu źrenic na światło, osłabieniem zbieżności, obecnością obustronnych patologicznych odruchów piramidowych itp. Ucisk u podstawy nerwu okoruchowego mózgu powoduje opadanie powiek, zez, rozszerzenie źrenicy po uszkodzonej stronie. Postęp zjawiska przepukliny namiotu prowadzi do rozwoju paraliżu, sztywności odmózgowej (sztywność Decerebrata) ,
śpiączka. Zwichnięcie mózgu spowodowane obrzękiem w okolicy urazu mózgu, krwiak wewnątrzczaszkowy, guz ciemieniowy, płat czołowy itp., może wiązać się z bocznym przemieszczeniem struktur środkowych (wokół komory trzeciej itp.) mózgu i przyśrodkowych części półkul mózgowych. W tym przypadku przepuklina występuje pod dużym procesem falowatym opony twardej. Przemieszczenie struktur środkowych mózgu pogarsza nasilenie objawów klinicznych wywołanych procesem ogniskowym i nasila zaburzenia wegetatywno-naczyniowe, hormonalno-metaboliczne i metaboliczne. Rozwój D. g.m. należy podejrzewać w przypadku ostrego pogorszenia stanu pacjentów z towarzyszącymi procesami wewnątrzczaszkowymi, głównie o charakterze nowotworowym nadciśnienie wewnątrzczaszkowe, wodogłowie (wodogłowie) ,
zespół okluzyjny (zespół okluzyjny) .
Echoencefalografia pomaga wyjaśnić diagnozę. tomografia komputerowa głowy, kraniografia. Diagnostyczny nakłucie lędźwiowe przeciwwskazane ze względu na możliwość zwiększonego zwichnięcia mózgu. Podejrzenie przepukliny potylicznej lub mackowej wymaga natychmiastowego podania środków odwadniających i pilnej decyzji o konieczności operacji neurochirurgicznej, co jest jedynym radykalnym rozwiązaniem środek terapeutyczny. Kwestia charakteru interwencja chirurgiczna należy zająć się zanim pojawią się objawy życiowe. Boczne zwichnięcie mózgu można czasami wyeliminować za pomocą środków objawowych (kortykosteroidy i leki odwadniające), nakłucia komór mózgowych, a następnie operacji neurochirurgicznej lub radioterapii. Rokowanie jest zawsze bardzo poważne, w zależności od lokalizacji i charakteru głównego procesu, który spowodował przemieszczenie mózgu. Bibliografia: Blinkov S.M. i Smirnov N.A. Przemieszczenia i deformacje mózgu, L., 1967; Choroby układ nerwowy, wyd. P.V. Melnichuk, t. 1-2, M., 1982; Wielotomowy przewodnik po chirurgii, wyd. B V. Petroński, t. 3, książka. 1. s. 87, M., 1968.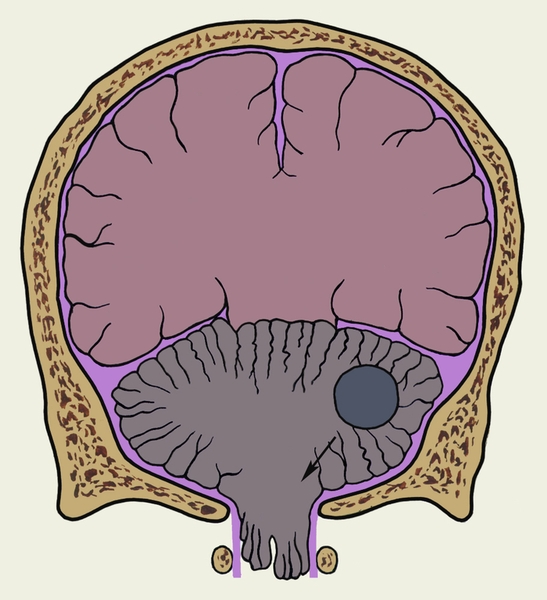
- - przemieszczenie mózgu związane z deformacją i przemieszczeniem rdzeń pod wpływem zwiększonego ciśnienia śródczaszkowego, obrzęku mózgu, wodogłowia, krwotoku, nowotworu i...
- - Ropień powstający w tkance mózgowej w wyniku przedostania się do niej patogenów ropna infekcja z innych ognisk lub z urazowym uszkodzeniem mózgu...
Encyklopedia medyczna
- - ropień mózgu z przerzutami, w którym źródłem przerzutów jest zapalenie wsierdzia; występuje u dzieci z wady wrodzone serca typu niebieskiego, głównie z tetralogią Fallota...
Encyklopedia medyczna
- - Ropień mózgu powstający w wyniku rozprzestrzeniania się czynników zakaźnych z pobliskiego ogniska ropnego zapalenia...
Encyklopedia medyczna
- - patrz Wodogłowie...
Encyklopedia medyczna
- - nazwa zwyczajowa jamy zlokalizowane w mózgu, pokryte wyściółką, komunikujące się ze sobą oraz z przestrzenią podpajęczynówkową i zawierające płyn mózgowo-rdzeniowy...
Encyklopedia medyczna
- - patrz Ucisk mózgu...
Encyklopedia medyczna
- - zamknięte uszkodzenie mózg, charakteryzujący się pojawieniem się ogniska zniszczenia jego tkanki i objawiający się objawami neurologicznymi i psychopatologicznymi w zależności od lokalizacji ogniska...
Encyklopedia medyczna
- - znaczny wzrost objętości mózgu, któremu towarzyszy zwiększone ciśnienie wewnątrzczaszkowe i dysfunkcja ośrodków nerwowych...
Encyklopedia medyczna
- - proces patologiczny charakteryzujący się nadmierna kumulacja płyny w tkance mózgowej. Wynikający z tego wzrost objętości mózgu prowadzi w większości przypadków do wzrostu ciśnienia wewnątrzczaszkowego...
Encyklopedia medyczna
- - cm....
Encyklopedia medyczna
- - patrz Półkula mózgowa...
Encyklopedia medyczna
- - połączenie objawów zwiększonego ciśnienia wewnątrzczaszkowego z ogniskiem objawy neurologiczne, spowodowane obecnością formacji zajmującej przestrzeń w jamie czaszki...
Encyklopedia medyczna
- - postać klinicznałagodne zamknięte uszkodzenie czaszkowo-mózgowe, charakteryzujące się przewagą odwracalnego zmiany funkcjonalne mózg - patrz Urazowe uszkodzenie mózgu...
Encyklopedia medyczna
- - część podstawy mózgu zawierająca jądra nerwy czaszkowe i ważne ośrodki...
Encyklopedia medyczna
- - patrz Stłuczenie mózgu...
Encyklopedia medyczna
„Zwichnięcie mózgu” w książkach
Dziadek Mateusz
Z książki Pan będzie rządził autor Aleksander AwdyuginDziadek Matvey Dziadek Matvey stary. Sam mówi: „Teraz już tak długo nie żyją”. Pewnie dobrze to mówi, bo w okolicy nie ma już ludzi w jego wieku, zwłaszcza tych, którzy przeżyli wojnę: z okopami, atakami, ranami i innymi strachami, które teraz możemy sądzić tylko z książek
5. Levi Matvey
Z książki Woland i Margarita autor Pozdniajewa Tatyana5. Lewi Mateusz U podnóża Góry Oliwnej, w Betfage, Jeszua Ha-Nozri spotkał swojego jedynego ucznia, Lewiego Mateusza. Jeszua opowiada o tym podczas przesłuchania i chociaż topografia Jeruszalaim nie wskazuje na bliskość tej małej wioski do Oliwy
Matvey
Z książki Sekret imienia autor Zima DmitryMatvey Znaczenie i pochodzenie imienia: od hebrajskiego imienia Mateusz - Boży dar, nadane przez Pana Energia i Karma imienia: dziś imię Matvey jest dość rzadkie, choć możliwe, że wkrótce stanie się modne. Przynajmniej dzisiaj są
MATWEJ
Z książki 100 najszczęśliwszych rosyjskich imion autor Iwanow Nikołaj NikołajewiczMATVEY Pochodzenie imienia: „dane przez Boga” (żydowskie). Imieniny (nowy styl): 13 lipca; 22 sierpnia; 11 października 18; 29 listopada. Pozytywne cechy charakteru: spokój, odpowiedzialność, harmonia, brak sprzeczności, kompleksy. Matvey jest niezawodny,
Matvey Paryżanin
Z książki Wojna rosyjsko-inflancka 1240–1242 autor Shkrabo DMateusz z Paryża Mateusz z Paryża, francuski autor I poł. XIII w., pisał, że król duński wysłał książąt Knuta i Abla z armią i osadnikami, aby zasiedlili zniszczone przez Tatarów posiadłości nowogrodzkie. Połączył dwa wydarzenia: kampanię niemiecko-duńską 1240 roku
Kot Matvey
Z książki Dziane zabawki autor Kamińska Elena AnatolijewnaKot Matvey Taki dziergany kot może nie tylko stać się ulubioną zabawką Twojego dziecka, ale także wspaniałym prezentem dla przyjaciela z okazji narodzin dziecka.
Matvey
Kot Matvey Będziesz potrzebował 50 g włóczki w głównym kolorze, 20 g białej włóczki na twarz i łapy, Z książki Wszyscy monarchowie świata. autor Europa Zachodnia Ryżow Konstantin Władysławowicz autor Z książki Imiona ortodoksyjne autor . Wybór imienia. Niebiańscy patroni. ŚwięciPeczerska Anna Iwanowna
Matvey Znaczenie imienia: ze starożytnego języka hebrajskiego. Mattityahu - „dar Jahwe” („dany przez Pana”) Główne cechy: uczciwość, skromność, cechy charakteru. W rodzinie Matvey jest zwykle długo oczekiwanym dzieckiem; rodzice pokładają w nim duże nadzieje. On Zwichnięcie mózgu (zespół dyslokacji) to patologia powstająca w wyniku przemieszczenia tkanki mózgowej w stosunku do solidne formacje
. Powoduje to ograniczenie i podział przestrzeni wewnątrz czaszki.
Co powoduje dyslokację mózgu?
- Rozwój choroby jest spowodowany procesami zwiększającymi ciśnienie wewnątrz czaszki:
- ropnie;
- nowotwory;
- obrzęk mózgu;
krwiaki.
- W niektórych przypadkach obserwuje się przepukliny czaszkowe, których charakter jest wrodzony. Wyróżnia się trzy etapy zespołu dyslokacyjnego:
- występ;
- klinowanie;
 naruszenie. Kiedy pewien obszar tkanki mózgowej wystaje do dużego otworu znajdującego się z tyłu głowy lub w pęknięciach, których granicą jest opona twarda mózgu, rozwija się zastój żylny . Również do numeru możliwe konsekwencje
naruszenie. Kiedy pewien obszar tkanki mózgowej wystaje do dużego otworu znajdującego się z tyłu głowy lub w pęknięciach, których granicą jest opona twarda mózgu, rozwija się zastój żylny . Również do numeru możliwe konsekwencje
obejmują miejscowy obrzęk i niewielkie wylewy krwi.
W obszarze zaklinowanym wzrost lokalnego obrzęku nie ustaje, w wyniku czego zwiększa się jego rozmiar i kształt staje się przepuklinowy.
- Patologia, o której mowa, występuje w dwóch typach:
- Zwichnięcie boczne. W warunkach dosłownego procesu nadnamiotowego obszar mózgu zostaje przesunięty w procesie falciform.
Zwichnięcie osiowe (mózg przemieszcza się wzdłuż osi do otworu namiotu móżdżku i do otworu wielkiego w okolicy potylicznej).
Formy dyslokacji mózgu
Rozważmy formy zespołu dyslokacyjnego, którego znaczenie jest decydujące.
Przemieszczenie móżdżku do cysterny móżdżkowo-rdzeniowej
- Z reguły proces ten wskazuje na nowotwory tylnego dołu czaszki. Znane są przypadki jego rozwoju, gdy występuje obrzęk mózgu. Istnieją oznaki zwiększonego ciśnienia wewnątrzczaszkowego:
- silny ból głowy;
- wymiotować;
mdłości.
Przemieszczenie części płata skroniowego (podstawnego) do otworu namiotu móżdżku
Skutkiem tego typu zwichnięć jest spłaszczenie i ucisk sąsiadujących części śródmózgowia.
Oddziaływania tego rodzaju mogą być obustronne lub jednostronne. W przypadku tej postaci zespołu dyslokacyjnego ciśnienie wewnątrzczaszkowe gwałtownie wzrasta. Możliwe są kryzysy okluzyjne. Oprócz tego do negatywne konsekwencje Obejmuje to opadanie powiek, rozszerzenie źrenic.
Objawy dyslokacji mózgu
 W przypadku tej patologii osoba w większości przypadków znajduje się w śpiączce, ale nie zawsze następuje utrata przytomności - na przykład, jeśli przyczyną zaburzenia jest nagły proces, infekcje ośrodkowego układu nerwowego i obrzęk mózgu.
W przypadku tej patologii osoba w większości przypadków znajduje się w śpiączce, ale nie zawsze następuje utrata przytomności - na przykład, jeśli przyczyną zaburzenia jest nagły proces, infekcje ośrodkowego układu nerwowego i obrzęk mózgu.
Zespół dyslokacji może również rozwinąć się z innych powodów, gdy struktury przesuwają się w wolniejszym tempie. Procesowi temu towarzyszą następujące objawy:
- drgawki;
- silne bóle głowy;
- przejściowe lub trwałe pogorszenie widzenia;
- powtarzające się wymioty i nudności.
Metody diagnostyczne
Zwichnięcie mózgu diagnozuje się za pomocą następujących metod:
- Echoencefalografia. Określa stopień przesunięcia struktur linii środkowej w dowolną stronę. Dane Echo-EG pozwalają zidentyfikować jedynie zwichnięcie boczne, w którym półkule mózgowe ulegają przemieszczeniu w wyniku wyrostka sierpowatego.
- Angiografia to metoda rentgenowskiego badania kontrastowego naczyń krwionośnych.
- Tomografia komputerowa to metoda nieniszczącego badania warstwa po warstwie obiektu, a dokładniej jego struktury wewnętrznej.
- Rezonans magnetyczny – metoda diagnostyka radiologiczna, która w sposób nieinwazyjny pozwala na uzyskanie obrazu struktury wewnętrzne ludzkie ciało.
Leczenie
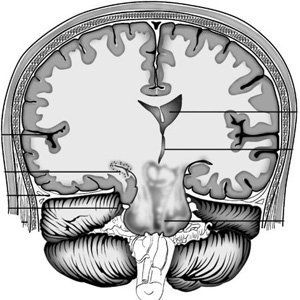 W celu wyeliminowania ogniska patologicznego wykonuje się szeroką kraniotomię, która obowiązkowy jest dekompresyjny. Jednak nie może to być resekcja. Przepuklina skroniowo-namiotowa jest wskazaniem do trepanacji w dolnym obszarze okolicy skroniowo-ciemieniowej. Jeżeli objawy są obustronne, wykonuje się trepanację dekompresyjną obustronnie. Opona twarda mózgu nie jest zszywana po wyeliminowaniu źródła patologii.
W celu wyeliminowania ogniska patologicznego wykonuje się szeroką kraniotomię, która obowiązkowy jest dekompresyjny. Jednak nie może to być resekcja. Przepuklina skroniowo-namiotowa jest wskazaniem do trepanacji w dolnym obszarze okolicy skroniowo-ciemieniowej. Jeżeli objawy są obustronne, wykonuje się trepanację dekompresyjną obustronnie. Opona twarda mózgu nie jest zszywana po wyeliminowaniu źródła patologii.
Prowadzić do normalny stan ciśnienie wewnątrzczaszkowe i minimalizują prawdopodobieństwo procesów przepuklinowych, zagrażające życiu układ komorowy ulega drenażowi.
Skuteczność nakłucia komór mózgowych można zwiększyć poprzez wykonanie drenażu wczesne etapy kliny. Jeśli przemieszczenie komór jest boczne, wejście do komory mózgu (wciśnięte i przemieszczone) jest trudne.
Ponadto w przypadku zespołu dyslokacyjnego można zastosować szereg środków niechirurgicznych: hiperwentylację, znieczulenie barbiturowe, glukokortykoidy, umiarkowaną hipotermię. W niektórych przypadkach boczne zwichnięcie mózgu można wyeliminować za pomocą leczenie objawowe(narkotyki).
Na koniec zwracamy uwagę na film o guzie mózgu - najbardziej powszechny powód rozwój zespołu dyslokacyjnego:
Według klasycznych koncepcji objawy przepukliny powstają na skutek ucisku materii mózgowej przemieszczonej do sztywnych otworów czaszki (przepuklina) (w wyniku działania zmiany zajmującej przestrzeń lub zwiększonego ICP) na inne struktury czaszki. centralny układ nerwowy. Pomysły te zostały poddane krytyce w oparciu o hipotezę, że przepuklina może być epifenomenem, który rozwija się w późniejszym życiu. proces patologiczny i nie jest przyczyną obserwowanych zmian. Jednakże wzorce przepukliny są używane jako przydatne przybliżenie.
Istnieje kilka zespołów przepukliny, z których 5 jest najczęstszych:
1. przepuklina centralna (przeznaczyniowa).
2. przepuklina skroniowa (haczyk płata skroniowego)
3. przepuklina zakrętu obręczy: zakręt obręczy można zaklinować pod sierpem (tzw. przepuklina pod sierpem). Zwykle bezobjawowy, dopóki ACA nie załamie się i nie zamknie, co spowoduje obustronny zawał płaty czołowe. Zwykle jest to sygnał grożącej przepukliny międzynamiotowej
4. przepuklina móżdżkowa górna
5. przepuklina migdałków móżdżku
(1, 2 - przepuklina nadnamiotowa, 4, 5 - przepuklina podnamiotowa)
Śpiączka z tworzeniem się masy nadnamiotowej
Przepuklina centralna i skroniowa przyczyna różne kształty pogorszenie dziobowo-ogonowe. Przepuklina centralna prowadzi do kolejnych uszkodzeń międzymózgowia, śródmózgowia, mostu i rdzenia przedłużonego. „Klasyczne” objawy zwiększonego ICP (podwyższone ciśnienie krwi, bradykardia, zmiany w sposobie oddychania) są zwykle obserwowane w przypadku zmian PCF, ale mogą nie występować w wolno rozwijających się formacjach nadnamiotowych.
Rozróżnienie między przepukliną centralną a przepukliną skroniową jest trudne, gdy zaburzenia docierają do śródmózgowia i dolnych obszarów. Określenie lokalizacji zmiany na podstawie zespołu dyslokacyjnego jest zawodne.
Objawy kliniczne w celu rozróżnienia przepuklin skroniowych i centralnych
Zaburzenia poziomu świadomości obserwuje się m.in wczesny okres z przepukliną centralną i późno z przepukliną skroniową
. przepuklina skroniowa rzadko powoduje sztywność dekortykacyjną
Diagnostyka różnicowa przyczyn przepukliny nadnamiotowej
1. naczyniowe: NMC, ICH, SAH
2. zapalne: ropień mózgu, ropniak podtwardówkowy, opryszczkowe zapalenie mózgu
4. urazowe: EDH, SDH, złamanie czaszki w depresji
Śpiączka spowodowana tworzeniem się masy podnamiotowej
Uwaga: bardzo ważna jest identyfikacja pacjentów uszkodzenia pierwotne ZCHYA, ponieważ mogą wymagać pilnej operacji.
Diagnostyka różnicowa przyczyn przepukliny podnamiotowej
1. naczyniowe: zawał pnia mózgu (w tym niedrożność OA), zawał móżdżku lub krwiak
2. zapalne: ropień móżdżku, mielinoliza centralnego mostu, zapalenie pnia mózgu
3. guz: pierwotny lub mts
4. traumatyczne: EDH lub SDH
Wyższa przepuklina móżdżku
Czasami obserwowane z formacje wolumetryczne PCF może ulec pogorszeniu w wyniku ventriculostomii. Robak móżdżkowy unosi się ponad namiot, ściska śródmózgowie i może uciskać PCA → zawał. Może sprężać dopływ wody → HCF.
Przepuklina migdałków móżdżku
Migdałki móżdżku wciskają się w korę mózgową, ściskając rdzeń przedłużony→ zatrzymanie oddechu. Śmierć zwykle następuje szybko.
Obserwuje się to zarówno w przypadku formacji zajmujących przestrzeń nadnamiotową i podnamiotową, jak i w przypadku ICP. Może zostać wywołany przez LP. W wielu przypadkach może wystąpić po prostu ucisk na pień mózgu bez rzeczywistej przepukliny. Zdarzają się przypadki znacznego przepukliny migdałków do tarczycy, gdy pacjent pozostaje przytomny.
Greenberga. Neurochirurgia

