A szürkeállomány heterotópia kezelésének jelei. Subkortikális heterotópia: lissencephalia
Kulcsszavak: epilepszia, fokális kérgi diszplázia, szürkeállomány heterotópia, kortikográfia
Cél: az agykéregben károsodott idegsejtek migrációjával rendelkező betegek epilepszia sebészeti kezelésének eredményeinek értékelése.
Anyagok és metódusok: 4 20-37 éves (2 férfi és 2 nő) beteget operáltak, akiknek az agykéreg különböző fejlődési rendellenességei okozta epilepsziás betegek.
eredmények: a klinikai képben szereplő összes betegnek voltak másodlagos generalizációval járó részleges rohamai a kórházi kezelés előtt 6-22 évig. Az agy MRI-je három betegnél fokális kérgi diszpláziát, egy betegnél pedig az agy szürkeállományának diffúz periventrikuláris heterotópiáját tárta fel. Három FCD-ben szenvedő betegnél kortikográfiai elektródákat ültettek be, hogy meghatározzák a görcsrohamok kialakulásáért felelős kéreg területét. FCD-ben szenvedő betegeknél intraoperatív corticográfiával, periventricularis heterotópiás betegnél a jobb frontális lebeny lobectomiája esett át. A beavatkozások után fertőző és neurológiai szövődményeket nem figyeltek meg. A készítmények morfológiai vizsgálata 2 betegnél Taylor típusú FCD-t, egy betegnél nem Taylor típusú FCD-t, egy betegnél pedig diffúz periventrikuláris heterotópiát mutatott ki a szürkeállományban. A posztoperatív periódus 12 hónapja után három FCD-s betegnél a műtéti kezelés eredménye az Engel-skála szerint IA osztályú (a rohamok teljes mentesülése), egy szürkeállomány heterotópiás betegnél az Engel-skála szerint II. (a rohamok gyakoriságának 50%-os csökkenése)
következtetéseket. Gyógyszerrezisztens epilepsziában szenvedő betegeknél figyelembe kell venni a kérgi neuronok migrációjában fellépő zavarok lehetséges etiopatogenetikai szerepét. A sebészeti kezelés lehetőség lehet a betegek stabil klinikai remissziójának és szociális adaptációjának elérésére.
A skizencefália a kéreg szerkezetének rendellenessége. Ez az agy fejlődésének megsértése miatt fordul elő a terhesség 2-5 hetében. A betegség a neuronok agykéregbe történő migrációjának zavarával jár az agyi neurális hálózatok kialakulása során.
Tartalom:
Mi az a skizencefália?
Az elégtelen vaszkuláris táplálkozás vagy annak hiánya miatt az agyszövet egy része nem képződik. A szkizencefália nem a szövetpusztulás folyamata, hanem alulfejlődésének következménye (az agyszövet lineáris hibája, amelyet a szürkeállomány sejtek hiánya jellemez).
A tünetek megjelenésének medián életkora 4 év (3-4 hét és 12 év között).
A schizencephalia kétféle.
Zárt hasadék - 1 típus. Jellemzője az agykéreg egy- vagy kétoldali lineáris szakasza, tökéletlen szerkezettel. A hasadékok falai záródnak, a kamrák kommunikálnak a subarachnoidális térrel. A hasadék üreg egy kis barázda, amelyet ependyma epithelium és pókhálós agyhártya borít. Nem telített liquorral, ezért a patológia diagnosztizálása a prenatális fejlődési periódusban neuroszonográfiával lehetetlen.
Nyitott (nyitott) hasadék - 2-es típus. Az egyik vagy mindkét oldalon látható. A hiba falait CSF-vel töltött lumen választja el egymástól. Hossza: a kamrák falától a subarachnoidális térig. Az ultrahangon a nyitott szkizencephaliát a kamrák növekedése észleli.
Tünetek
A zárt skizencephalia az összes diagnosztizált eset több mint 50%-át teszi ki. Az esetek 30% -ában a betegség progresszív hydrocephalussal kombinálódik, amelyet kamrai söntéssel küszöbölnek ki.A tünetek száma és súlyossága a skizencefália típusától függ: egy- vagy kétoldali, a kérgi defektus lokalizációjától.
Egyoldalú a hasadékok parézist, részleges vagy teljes bénulást okoznak a test egyik oldalán. A legtöbb gyerek felnőttkorában átlagos szellemi képességekkel rendelkezik, a fizikai képességek szintje megközelíti a normálisat.
Az egyoldali zárt skizencefália jelei a legtöbb betegnél az ilyen fejlődési rendellenességekre korlátozódnak: kezdeményezőkészség hiánya, egyenrangú gyermekek szellemi és fizikai lemaradása (nyilván a közös játékok során), mérsékelt beszédészlelési zavarok. A mozgások koordinációjának zavarai a test érintett területtel ellentétes oldalán figyelhetők meg.
kétoldalú a hasadékok súlyosabb tünetekkel járnak: elmarad a testi és szellemi fejlődés, nehézségekbe ütközik a nyelvtanulás és az alaptárgyak iskolai tanítása. Az agy és a gerincvelő közötti tökéletlen kapcsolat miatt a motoros funkciók korlátozottsága lehetséges. Kétoldali koordináció lehetséges bilaterális (kétoldali) szkizencephaliával, még kis méretű hasadékok esetén is.
A schizenzfalia egyéb jelei:
- alacsony izomtónus;
- hydrocephalus (folyadék felhalmozódása az agy kamráiban);
- mikrokefália (a fej a normálnál kisebb), néha makrokefália (hidrocephalus miatt);
- gyakori rohamok.
Egy év alatti, vízfejű újszülött fejkörfogata 3 hónapos korban a normál 40 cm helyett 50-75 cm-re, évente pedig 47 cm-re nőhet.
Minden skizencefáliás gyermeknél fokális epilepsziát diagnosztizálnak.(világosan meghatározott epiaktivitási zóna).
A rohamok típusai:
- Komplex gócos rohamok - homályos tudat, a fej elfordítása, a tekintet mozdulatlan rögzítése, az alsó végtagok myoclonusa (görcsös izomrángás). Általában csak a test egyik oldalán látható.
- Komplex rohamok másodlagos generalizációval (amelyet aura vagy fokális roham előz meg).
- Egyszerű rohamok.
Kevésbé gyakoriak a myoklonus (az izomcsoportok ritmikus rándulásai, amelyek akaratlan mozgásokat váltanak ki) és a tónusos (váratlan izomlazulás) rohamok. Havonta 4-8 alkalommal vagy ritkábban ismétlődnek, néha csak néhány alkalommal fordulnak elő az élet során.
Az epilepsziás rohamok gyakorisága és súlyossága nem a skizencefália típusától függ, hanem a kortikális diszplázia (az agykéreg rendellenes szerkezete) szegmenseinek jelenlététől.
Az esetek 100% -ában a skizencephaliát a magasabb kérgi funkciók megsértése jellemzi: különböző súlyosságú látás, hallás, érzékenység (szaglás, tapintás, ízlelés). A mozgási zavarok kifejezettebbek a hasadékok frontális lokalizációjával.
A skizencefália ritkán önálló patológia. Általában észlelik anomáliák csoportjával kombinálva, amely szintén a terhesség alatti ontogenezis (a test fejlődése) folyamatainak megsértése miatt alakul ki:
- diszgenezis(alulfejlettség) vagy a corpus callosum hiánya;
- ventriculomegalia(a kamrák megnagyobbodása a cerebrospinális folyadék kiáramlásának megsértésével);
- cerebelláris hypoplasia(felelős a motoros funkciókért és a koordinációért);
- polymicrogyria(sok extra csavarodás, az agykéreg rétegeinek helytelen elrendezése);
- szürkeállomány heterotópia(rendellenes felhalmozódás és helytelen lokalizáció);
- tágulás(elmozdulás) vagy falhibák, fejletlenség az agykamrák szarvai.
A skizencefália klinikai képét kiegészítik az agyi rendellenesség következményei:
- a fej vízfejű alakja (rendellenesen magas homlok, megnagyobbodott a koponya felső része, erősen kirajzolódó és előre tolódva felső ciliális gerincek, a homlokon erősen kifejezett vénás mintázat);
- a szemgolyók mozgását biztosító izmok beidegzésének megsértése, a szem belső izmai és a szemhéjak;
- rendellenes arckifejezések vagy ezek hiánya az arc izmainak nem megfelelő beidegzése miatt;
- bulbáris bénulás (beszédzavarok, nyelés, képtelenség irányítani (mozgatni) az arc izmait);
- fokozott izomtónus;
- spasztikus tetraparesis (minden végtag parézise, aszimmetria és károsodott izomtónus);
- a feltétel nélküli reflexek hiánya vagy megsértése;
Néha a skizencefália neurológiai jelei kevésbé súlyosak, mint ahogyan az orvosok az MRI-n először gyanítják.
Mi okozza a skizencefáliát?
A skizencefália pontos oka nem tisztázott. A legtöbb kutató genetikai és érrendszeri rendellenességekkel kapcsolatos elméleteket terjesztett elő.
Mutációk a homeobox génekben A neuroblasztok (az idegsejtek elődjei) növekedéséért és migrációjáért felelősek sok, de nem minden skizencefáliában szenvedő gyermekben. Az előfordulás genetikai elméletét a testvéreknél előforduló skizencefáliás esetek támasztják alá.
A betegség kialakulását befolyásolhatja fertőzések (például citomegalovírus) és gyógyszerek .
Milyen folyamatok váltják ki a tér megjelenését a szürkeállományban?
Mások eltérő véleményt fogalmaznak meg: a szürkeállományban hasadékok keletkeznek ennek következtében érelzáródás . A belső carotis vagy a középső agyi artériák elzáródása vagy hiánya ischaemiás stroke-hoz, majd agynekrózishoz vezet.
Diagnosztika
A pszicho-neurológiai osztályon a vizsgálatot és a tüneti kezelést végzik.Az orvosok a következő műszeres diagnosztikai módszereket használják:
- Mágneses rezonancia képalkotás.
- Röntgen-számítógépes tomográfia.
- Az elektroencefalográfiát szemnyitással és becsukással, fotostimulációval és hiperventillációval végzett tesztekkel egészítik ki (a gyermeket arra kérik, hogy gyorsan és mélyen lélegezzen be és lélegezzen ki).
Minden skizencefáliában szenvedő gyermeknél az EEG a háttértevékenység lelassulását, valamint a két változás egyikét mutatja:
- helyi epilepsziás aktivitás a frontotemporális régiókban;
- mindenütt jelenlévő epilepsziás aktivitás specifikus fókusz nélkül.
A hydrocephalus jelenléte miatt a nyílt skizencephalia hasonló a porencephalia , azonban a második esetben a hasadékot nem hám, hanem kötő- vagy glia (segéd)szövet borítja. A betegség összetéveszthető holoprosencephalia (az előagy féltekékre való felosztásának teljes vagy részleges hiánya).
A CT-t ritkán alkalmazzák a skizencefália diagnosztizálására, mivel az MRI teljesebb képet ad a patológiáról.

A mágneses rezonancia képalkotás segítségével az agy fejlődésének egyidejű rendellenességeit észlelik:
- szürkeállomány heterotópia (gócok a szürkeállományban a kamrák bélése alatt);
- látóideg hypoplasia (az axonok, a neuronok szerkezeti egységeinek elégtelen száma);
- a septum pellucidum agenesise a schizencephaly frontális lokalizációjában;
- septo-opticus dysplasia (az agyalapi mirigy, a septum pellucidum, a látóideg fejlődési rendellenességei).
Kezelés
A skizencefália tüneti kezelése biztosított.
Tetraparesis, hemiparesis, görcsök, izomgörcsök, pszichomotoros retardáció, az agy elektromos stimulációjával vagy mikropolarizációjával, pszichoterápiával, epilepszia elleni gyógyszerekkel, botulinum terápiával (a nem kívánt jelek idegektől az izom felé történő átvitelének blokkolása), ortopédiai kezeléssel kezelik.
Az enyhe szkizencefáliában szenvedő betegeknél nem jelentkeznek visszaesések az epilepszia elleni kezelés megkezdése után.
A neurológuson és az idegsebészen kívül milyen orvosok segíthetnek a gyermeken?
Az orvosok legalább 3 szakterületen segíthetnek az életminőség javításában:
- Gyógytornász terápiát fog felírni a motoros készségek fejlődésének prognózisának javítására, nevezetesen: az ülő- és állásképesség (súlyos esetekben). Az enyhe tünetekkel küzdő gyermekek számára hasznosak lehetnek a karjukban és lábukban lévő izmok erősítésére irányuló gyakorlatok.
- Szolgáltatások foglalkozási terapeuta akkor lesz szükség, ha a gyermek nem tud olyan tevékenységeket végrehajtani, amelyek jól fejlett finom motoros készségeket igényelnek: enni, öltözni önállóan. A munkaterápia lehetővé teszi a teljes életet és a funkciók ellátását otthon, óvodában, iskolában.
- Beszédterapeuta fejleszti a beszéd- és nyelési készségeket.
Mi a prognózis?
A schizencephaly túlnyomórészt kedvező prognózisú az életre. Az újraélesztési és/vagy rehabilitációs intézkedések és az azt követő kezelés időben történő biztosítása esetén remisszió következik be. A motoros aktivitással kapcsolatos problémák egy életen át fennállnak, fennáll a mentális retardáció veszélye, de a legtöbb beteg teljes mértékben a társadalomban élhet.A skizencefáliás betegeknél az epilepszia mellett a hydrocephalus jelenti a fő problémát. A folyadék mennyiségének állandó növekedése mellett egyrészt a kamrák elmozdulása és a környező szövetek összenyomódása következik be, beleértve a medulla oblongata-t (szabályozza a szív és a légzésfunkciót). A mérsékelt vízfejűséget gyógyszeres kezeléssel kezelik, de az orvosok nem mindig tudnak más lehetőséget kínálni a bypass műtéten kívül.
Egy kis beteg története: egy fiú, 2 éves.
Anya - 25 éves, apa - 29 éves, első terhesség, kielégítő egészségi állapot, káros környezeti tényezők hiánya a lakóhelyen és a munkahelyen.
A hydrocephalust először ultrahang javasolta a 34. héten. A körzeti klinikáról a beteget a regionális perinatális központba irányították.
A magzat mérete a fetometrián megfelelt a terhességi kornak. A jobb féltekén lévő agy vizsgálatakor folyékony tartalmú üreget észleltünk. A benne lévő vaszkuláris glomerulusok lehetővé tették, hogy megbizonyosodjanak arról, hogy kialakulásának oka nem ciszta. Willis nyitott körén kívül más változást nem találtunk.
A klinikai diagnózis: 2-es típusú skizencephalia (nyitott hasadékkal). 5 hét után fiúgyermek született. Súly: 3450 g, 7 pont az Apgar-skálán. Közvetlenül a születés után NSG-t végeztek, a diagnózis beigazolódott. Az anyát és gyermekét a 4. napon hazaengedték a kórházból.
2 év telt el. A gyermek a pszichomotoros fejlődésben (statika, motoros készségek, szenzoros reakciók, beszéd, társas interakció) messze elmarad társaitól, a motoros képességek korlátozottak. Van egy görcsös szindróma és a gerincreflexek csökkenése.
A vizuálisan is látható craniofacialis anomáliák jelenléte negatív prognosztikai értékkel bír: mikrokefália, vízfejű fejforma. Hasonló eltérések alakulhatnak ki nyílt skizencefáliás gyermekben is.
A zárt skizencefáliában szenvedő gyermek életre szóló kedvező prognózist kap. A szürkeállományban lévő nyitott hasadékok éppen ellenkezőleg, a mentális vagy pszicho-beszédfejlődés (ZPR vagy ZPRR) késleltetéséhez, mozgászavarokhoz vezetnek.
Felnőtt beteg története: 20 év.
Torticollis panaszok (zaj és fülcsengés), epilepsziás rohamok beszédautomatizmussal (a szavak ellenőrizetlen kiejtése), tónusos-klónusos görcsök kezelése. Az epilepsziás rohamok eszméletvesztéshez vezetnek.
A születés pillanatától az utolsó roham utáni kórházi felvételig, ami az egyetemi órán történt, nem feltételezték a skizencefália diagnózisát.
Rövid anamnézis. Születéskor nem észleltek rendellenességet, a fejlődési késés 9 hónapos korban kezdődött, a jobb oldal hirtelen megszűnt engedelmeskedni. Gyermekneurológussal való kapcsolatfelvétel után MRI és CT vizsgálatot végeztek, agyi bénulást diagnosztizáltak (később kiderült, hogy téves a diagnózis). Vasoaktív és neurometabolikus gyógyszerek kúráját írták elő, bár nem volt megfelelő indikáció.
Az első epilepsziás roham 8 évesen jelentkezett. Ezt követően rohamokat figyeltek meg hallási aurával és súlyos görcsökkel, de eszméletvesztés nélkül. Sok gyógyszert írtak fel, köztük antiepileptikumokat is, de a betegség előrehaladt.
A közelmúltban a rohamok néhány nappal a menstruáció előtt vagy annak elején kezdődtek. Az epilepszia kezelésére egy Depakine-kúrát írtak elő Lamictal-lal kombinálva. Csökkent a rohamok száma, de ha elkezdődtek, akkor naponta többször volt roham.
A diagnosztikai eredmények a regionális klinikai kórházzal való kapcsolatfelvétel során. Az EEG mérsékelt változást mutatott a bioelektromos aktivitásban, szabálytalan alfa ritmust, epiaktivitást a bal félteke temporális régiójában. Az MRI kép a skizencefáliára jellemző.
Megjelenési hibák: divergens strabismus, a nasolabialis zóna aszimmetriája, gótikus (magas és keskeny, ívelt) szájpadlás, a fogívek alakja törött, ichthyosis (száraz, hámló bőr) a sípcsontban, a jobb kar és láb 2-vel és 2,5-tel rövidül cm.
Neurológiai problémák: asztigmatizmus (a képkontúrok részleges elmosódása, homályos látás), a test jobb oldalán az ínreflexek fokozódása (izomgörcsök nyújtás közben), paraparesis (az izomaktivitás csökkenése), az érzékenység csökkenése. Bizonytalan Romberg pozícióban (egyenesen állva, kinyújtott karokkal). Polineuropathia (csökkent érzékenység a karokban a könyök alatt, túlérzékenység a lábakban a térd alatt).
Pesszimista prognózist kapnak a gyógyszerrezisztens epilepsziában szenvedő gyermekek (vagyis olyan görcsrohamokkal, amelyeket gyógyszerekkel nem lehet kontrollálni). A társbetegségek jelenléte rontja az életminőséget, csökkenti a rendelkezésre álló lehetőségeket.
Halálos kimenetel lehetséges akut fertőzésekkel (beleértve a krónikussá váltakat is), anyagcserezavarokkal, súlyos toxikózissal és több szervi elégtelenséggel.
Szubependimális heterotópia(periventricularis heterotopia) a szürkeállomány (SG) heterotópia leggyakoribb formája, amelyet közvetlenül az oldalkamrák ependimája alatt elhelyezkedő SG csomók jellemeznek. A morfológia szerint a következőkre oszthatók:
- egyoldali fókusz
- kétoldali fókusz
- kétoldali diffúz: a kamrákat körülvevő SW hullámos csík.
Járványtan
A legtöbb eset szórványos, néhány esetben X-hez kötött recesszív (Xq28). A nőknek viszonylag enyhe kognitív károsodásuk van, ami ezt követően epilepsziát okoz. Fiúk esetében spontán vetélés fordul elő, általában a szív- és érrendszeri rendellenességek miatt. A túlélők súlyosan rokkantak.
Klinikai kép
Leggyakrabban a szubependimális heterotópia epilepsziával és fejlődési késleltetéssel jár.
Patológia
Más típusú heterotópiákhoz hasonlóan ez a típus a neuronális migráció megsértésének eredménye. Egyes esetekben a szubependimális heterotópia kialakulásának oka a sejtproliferáció megsértése.
A szürkeállomány csomói neuronok és gliasejtek klasztereiből állnak. Érdekes megjegyezni, hogy leggyakrabban a jobb oldalon találhatók, feltehetően a neuroblasztok későbbi jobb oldali migrációja miatt.
Az X-hez kötött esetek mutációkat mutatnak a filamin-1 génjében, egy olyan fehérjében, amely keresztkötéseket köt az intracelluláris aktint. Emellett a filamin-1 az érrendszeri fejlődésben is fontos szerepet játszik.
Diagnosztika
Az MRI a választott módszer, bár periventrikuláris heterotópia látható CT-n és ultrahangon (ha a méret nagyon nagy).
ultrahang
A szubependimális SW csomók a normál fehérállományhoz képest általában hyperechoikusak, és a kamrai lumenbe is kinyúlhatnak (kamrai hullámok).
CT
A CT-vizsgálat során a szubependimális heterotópia nem meszesedett szöveti területként jelenik meg, amely nem halmoz fel kontrasztanyagot, a normál szürkeállományhoz hasonló sűrűségben az oldalkamrák körül.
MRI
Szülés előtti MRI
A terhesség késői szakaszában a szubependimális heterotópia diagnózisa viszonylag egyértelmű. A terhesség 26. hete előtt a normális teleencephalicus periventrikuláris germinális mátrix jelenléte megnehezíti a felismerést, csakúgy, mint a magzati mozgás.
Szülés utáni MRI
Az ependimális rétegben kis szürkeállomány csomók figyelhetők meg, amelyek eltorzítják a kamrák kontúrját. Leggyakrabban a lokalizáció a háromszög és az occipitalis szarvak régiójában található. Az agy más területei normálisnak tűnnek.
A szürkeállomány csomók minden szekvencián láthatók, beleértve a kontraszt utániakat is, ahol a normál szürkeállományhoz hasonlóan nem halmoznak fel kontrasztanyagot.
Megkülönböztető diagnózis
- norma
- caudatus magok
- thalamus
- szubependimális óriássejtes asztrocitóma
- kifejezett kontrasztfelhalmozódása van
- a Monroe-i foramen közelében található
- szubependimális csomópontok tuberosus sclerosisban
- általában elmeszesedett (kivéve kisgyermekkorban)
- magasabb T2 jel, mint a szürkeállomány jel
- szubependiális vérzés ultrahangon és születés előtti MRI-n
- bár a kép hasonló lehet, de a vérzéses esetek kontrollvizsgálata meghatározza a változások alakulását
Ez az egyes agyi struktúrák vagy az agy egészének kialakulásában a prenatális időszakban fellépő zavarok eredménye. Gyakran nem specifikus klinikai tüneteik vannak: túlnyomórészt epilepsziás szindróma, mentális és mentális retardáció. A klinika súlyossága közvetlenül korrelál az agykárosodás mértékével. Szülés előtti ultrahanggal, születés után diagnosztizálják őket - EEG, neurosonográfia és agy MRI segítségével. Tüneti kezelés: antiepileptikum, kiszáradás, metabolikus, pszichokorrektív.
ICD-10
Q00 Q01 Q02 Q04

Általános információ
Anomáliák az agy fejlődésében - hibák, amelyek az agyi struktúrák anatómiai szerkezetének kóros változásaiból állnak. Az agyi anomáliákat kísérő neurológiai tünetek súlyossága jelentősen eltérő. Súlyos esetekben a fejlődési rendellenességek okozzák a születés előtti magzati halálozást, ezek teszik ki a méhen belüli halálozások 75%-át. Ezenkívül súlyos agyi rendellenességek okozzák az újszülöttek halálozásának mintegy 40%-át. A klinikai tünetek megjelenésének időpontja eltérő lehet. A legtöbb esetben az agyi rendellenességek a gyermek születése utáni első hónapokban jelentkeznek. De mivel az agy kialakulása 8 éves korig tart, számos rendellenesség klinikailag az 1. életév után debütál. Az esetek több mint felében az agyi rendellenességek a szomatikus szervek fejlődési rendellenességeivel kombinálódnak. Az agyi anomáliák prenatális felderítése a gyakorlati nőgyógyászat és szülészet sürgős feladata, posztnatális diagnosztikája és kezelése a modern neurológia, neonatológia, gyermekgyógyászat és idegsebészet kiemelt kérdése.

Az okok
A méhen belüli fejlődési rendellenességek legjelentősebb oka a terhes nő szervezetére és a magzatra gyakorolt hatás, különböző káros tényezők, amelyek teratogén hatásúak. A monogén öröklődés következtében fellépő anomália csak az esetek 1%-ában fordul elő. Az agyhibák legbefolyásosabb okát külső tényezőnek tekintik. Számos aktív kémiai vegyület, radioaktív szennyeződés és bizonyos biológiai tényezők teratogén hatásúak. Nem kis jelentőségű itt az emberi környezet szennyezésének problémája, amely mérgező vegyi anyagok bevitelét okozza egy terhes nő szervezetében.
Különféle embriotoxikus hatások kapcsolódhatnak a terhes nő életmódjához: például dohányzás, alkoholizmus, drogfüggőség. A terhes nők anyagcserezavarai, mint például a cukorbetegség, a pajzsmirigy túlműködése stb., szintén okozhatnak magzati agyi rendellenességeket. Számos olyan gyógyszer is teratogén hatású, amelyet egy nő a terhesség korai szakaszában szedhet, nem ismerve a szervezetében zajló folyamatokat. Erőteljes teratogén hatást fejtenek ki a terhes nők által hordozott fertőzések vagy a magzat méhen belüli fertőzései. A legveszélyesebbek a citomegalia, listeriosis, rubeola, toxoplazmózis.
Patogenezis
A magzati idegrendszer felépítése szó szerint a terhesség első hetétől kezdődik. Már a terhesség 23. napjára véget ér a neurális csővég kialakulása, melynek elülső végének hiányos összeolvadása súlyos agyi anomáliákkal jár. Körülbelül a terhesség 28. napjára kialakul az elülső agyi vezikula, amely ezt követően 2 oldalsó részre oszlik, amelyek az agyféltekék alapját képezik. Továbbá kialakul az agykéreg, annak konvolúciói, a corpus callosum, bazális struktúrák stb.
A neuroblasztok (csíra idegsejtek) differenciálódása a szürkeállományt alkotó neuronok és a fehérállományt alkotó gliasejtek kialakulásához vezet. A szürkeállomány felelős az idegi aktivitás magasabb folyamataiért. A fehérállományban különféle utak vannak, amelyek az agyi struktúrákat egyetlen működő mechanizmusba kötik. Az időskorban született újszülöttnek ugyanannyi idegsejtje van, mint egy felnőttnek. De az agy fejlődése folytatódik, különösen intenzíven az első 3 hónapban. élet. Növekszik a gliasejtek száma, a neuronális folyamatok elágazása és mielinizációjuk.
A kudarcok az agy kialakulásának különböző szakaszaiban fordulhatnak elő. Ha az első 6 hónapban jelentkeznek. terhesség esetén a kialakult neuronok számának csökkenéséhez, a differenciálódás különböző zavaraihoz és az agy különböző részeinek hipopláziájához vezethetnek. Egy későbbi időpontban egy normálisan képződött agyi anyag károsodása és halála következhet be.
Az agyi anomáliák típusai
Anencephalia- Az agy hiánya és az acrania (koponyacsontok hiánya). Az agy helyét kötőszöveti növedékek és cisztás üregek foglalják el. Bőrrel vagy meztelenül borítható. A patológia összeegyeztethetetlen az élettel.
encephalocele- agyi szövetek és membránok prolapsusa a koponya csontjainak hibája miatt, annak nem záródása miatt. Általában a középvonal mentén alakul ki, de lehet aszimmetrikus is. Egy kis encephalocele cefalohematomát utánozhat. Ilyen esetekben a koponya röntgenfelvétele segít a diagnózis felállításában. A prognózis az encephalocele méretétől és tartalmától függ. Kis kiemelkedéssel és méhen kívüli idegszövet jelenlétével az üregében az encephalocele műtéti eltávolítása hatékony.
Kisfejűség- az agy térfogatának és tömegének csökkenése fejlődésének késése miatt. 5 ezer újszülöttenként 1 eset fordul elő. Csökkent fejkörfogat és az arc/agykoponya aránytalan aránya kíséri, az első túlsúlyával. A mikrokefália az összes mentális retardáció körülbelül 11%-át teszi ki. Súlyos mikrokefália esetén idiotizmus lehetséges. Gyakran nem csak a ZPR, hanem a fizikai fejlődés lemaradása is.
Makrokefália- az agy térfogatának és tömegének növekedése. Sokkal kevésbé gyakori, mint a mikrokefália. A makrokefáliát általában károsodott agyarchitektonikussal, fokális fehérállomány heterotópiával kombinálják. A fő klinikai megnyilvánulás a mentális retardáció. Előfordulhat görcsös szindróma. Részleges makrokefália van, amely csak az egyik féltekén növekszik. Általában a koponya agyi részének aszimmetriája kíséri.
Cisztás agyi diszplázia- az agy többszörös cisztás üregei jellemzik, amelyek általában a kamrai rendszerhez kapcsolódnak. A ciszták mérete eltérő lehet. Néha csak egy féltekén lokalizálódik. Több agyi ciszta olyan epilepsziával jár, amely ellenáll a görcsoldó terápiának. Az egyedi ciszták méretétől függően szubklinikai lefolyásúak lehetnek, vagy intracranialis magas vérnyomás kísérheti; fokozatos felszívódásukat gyakran megjegyzik.
Holoprosencephalia- a féltekék szétválásának hiánya, aminek következtében egyetlen félgömb képviseli őket. Az oldalkamrák egyetlen üreggé alakulnak. Az arckoponya durva diszpláziája és szomatikus hibák kísérik. A halvaszületést vagy a halált az első napon észlelik.
fokális kortikális diszplázia(FKD) - kóros területek jelenléte az agykéregben óriási neuronokkal és rendellenes asztrocitákkal. Kedvenc helye - az agy időbeli és frontális területei. Az epilepsziás rohamok megkülönböztető jellemzője a PKD-ben a rövid távú komplex paroxizmusok jelenléte gyors generalizációval, amelyet kezdeti fázisukban demonstratív motoros jelenségek kísérnek gesztusok formájában, egy helyen taposva stb.
Heterotopia- a neuronok felhalmozódása a neuronok migrációjának szakaszában, késve haladva a kéreg felé. A heterotopionok lehetnek egyszeresek és többszörösek, csomópontos és szalag alakúak. Fő különbségük a gumós szklerózistól a kontraszt felhalmozódásának hiánya. Az agy fejlődésének ezen anomáliái episzindrómában és oligofréniában nyilvánulnak meg, amelyek súlyossága közvetlenül korrelál a heterotopiók számával és méretével. Magányos heterotópiával az epilepsziás rohamok általában 10 éves kor után jelentkeznek.
Diagnosztika
A súlyos agyi rendellenességek gyakran vizuális vizsgálattal diagnosztizálhatók. Más esetekben a ZPR, az újszülöttkori izom hipotenzió, a görcsös szindróma előfordulása az első életévben lehetővé teszi az agyi anomália gyanúját. Kizárható az agykárosodás traumás vagy hipoxiás jellege, ha nem áll rendelkezésre adat az újszülött születési traumájáról, magzati hipoxiájáról vagy az újszülött fulladásáról. A magzati fejlődési rendellenességek prenatális diagnosztizálása ultrahang szűréssel történik a terhesség alatt. A terhesség első trimeszterében végzett ultrahanggal megelőzhető a súlyos agyi rendellenességgel küzdő gyermek születése.
A csecsemők agyhibáinak kimutatásának egyik módszere a fontanelen keresztüli neurosonográfia. Bármilyen korú gyermekeknél és felnőtteknél sokkal pontosabb adatok nyerhetők az agy MRI-jével. Az MRI lehetővé teszi az anomália természetének és lokalizációjának, a ciszták, heterotópiák és más kóros területek méretének meghatározását, differenciáldiagnózis elvégzését hipoxiás, traumás, daganatos, fertőző agyi elváltozásokkal. A görcsös szindróma diagnosztizálása és az antikonvulzív terápia kiválasztása EEG-vel, valamint hosszan tartó EEG-videó megfigyeléssel történik. Agyi anomáliák családi esetei esetén hasznos lehet genetikussal konzultálni genealógiai kutatással és DNS-elemzéssel. A kombinált anomáliák azonosítása érdekében a szomatikus szervek vizsgálatát végzik: szív ultrahang, hasüreg ultrahang, mellkasi szervek röntgenfelvétele, vesék ultrahangja stb.
Agyi rendellenességek kezelése
Az agy fejlődési rendellenességeinek terápiája túlnyomórészt tüneti, gyermekneurológus, neonatológus, gyermekorvos, epileptológus végzi. Görcsös szindróma jelenlétében görcsoldó terápiát végeznek (karbamazepin, levetiracetám, valproátok, nitrazepam, lamotrigin stb.). Mivel az agyfejlődési rendellenességeket kísérő gyermekek epilepsziája általában rezisztens a görcsoldó monoterápiával szemben, 2 gyógyszer kombinációját írják elő (például levetiracetám lamotriginnel). A hydrocephalus esetén dehidratációs terápiát végeznek, a jelzések szerint bypass műtétet alkalmaznak. A normálisan működő agyszövetek anyagcseréjének javítása érdekében, bizonyos mértékig kompenzálva a meglévő veleszületett rendellenességet, lehetőség van neurometabolikus kezelés elvégzésére glicin, vitaminok gr. B stb. Nootrop gyógyszereket csak episzindróma hiányában alkalmaznak a kezelésben.
Mérsékelt és viszonylag enyhe agyi anomáliák esetén javasolt a gyermek átfogó pszichológiai támogatása, az idősebb gyermekek speciális iskolákban való tanítása. Ezek a módszerek elősegítik az önkiszolgáló készségek elsajátítását, az oligofrénia súlyosságának csökkentését és lehetőség szerint az agyi rendellenességgel küzdő gyermekek társadalmi adaptációját.
Előrejelzés és megelőzés
A prognózist nagymértékben meghatározza az agyi anomália súlyossága. Kedvezőtlen tünet az epilepszia korai megjelenése és a folyamatban lévő terápiával szembeni rezisztenciája. Az egyidejű veleszületett szomatikus patológia jelenléte bonyolítja a prognózist. Hatékony megelőző intézkedés az embriotoxikus és teratogén hatások kizárása a nőknél a terhesség alatt. A terhesség megtervezésekor a jövőbeli szülőknek meg kell szabadulniuk a rossz szokásoktól, genetikai tanácsadáson kell részt venniük, és ki kell vizsgálniuk a krónikus fertőzéseket.

Az agy fő morfológiai részei
- az előagy (végső) agy két agyféltekéből áll.
- A diencephalon a thalamusból, epithalamusból, hipotalamuszból, agyalapi mirigyből áll, amely nem szerepel a diencephalonban, de külön mirigybe van izolálva.
- a középagy az agy lábaiból és a quadrigemina tetejéből áll. A quadrigemina tetejének felső dombjai a kéreg alatti látóközpont, az alsó dombok pedig a kéreg alatti hallásközpont.
- a hátsó agy a hídból és a kisagyból áll.
- csontvelő. A medulla oblongata és a gerincvelő találkozása a foramen magnum.
A középső, a hátsó agy és a velő egy agytörzsben egyesül.

Az agyféltekék belső szerkezete.
- szürkeállomány
- fehér anyag
A szürkeállomány a kéregből áll, amely teljesen lefedi az agyféltekéket. A fehérállomány az agy szürkeállománya alatt található. A szürkeállományú területek azonban a fehérállományban is jelen vannak - az idegsejtek klaszterei. Ezeket magoknak (magoknak) nevezik. Normális esetben egyértelmű határ van a fehér és a szürkeállomány között. A fehér és a szürkeállomány megkülönböztetése lehetséges CT-n, de jobban megkülönböztethető MRI-n.

Kortikális diszplázia
Kortikális diszpláziában a fehér és a szürkeállomány közötti határok elmosódnak. Ilyen esetben a szekvencia T1 helyreállítási inverzióját is kell használni. Ezeken a képeken a határok láthatóak lesznek, kivéve a kérgi diszpláziás területeket.

szívroham
Az agyi infarktus első perceiben kialakuló citotoxikus ödémával a fehér és a szürkeállomány közötti különbség is megszűnik, ami az agyi infarktus korai CT jele.







Nagy agyféltekék
Az agyféltekéket egy nagy falciform folyamat választja el egymástól. Mindegyik féltekén 4 lebeny található:
- homloklebeny.
- parietális lebeny
- nyakszirti lebeny
A homloklebenyet a parietálistól egy központi vagy raland horony választja el, amely tökéletesen látható mind axiális, mind a szagittális szakaszon.
A homloklebenyet a halántéklebenytől egy laterális barázda választja el, amely mind sagittalis, mind axiális, mind pedig frontális metszeteken kiválóan látható.
A füllebenyet az occipitalis lebenytől az azonos nevű parietális-occipitalis sulcus választja el. Ez a vonal még mindig elválasztja a carotis és a basilaris medencéket.
Egyes szerzők egy külön barázdába helyeznek egy szigetet, amely a kéreg nagy területe, amely felülről és oldalról lefedi a szigetet, operculumot (latinul pars opercularis) alkot, és a szomszédos frontális, temporális és parietális lebenyek egy részéből alakul ki. .
Oszd meg a határokat


Oszd meg a határokat
A frontális és a parietális lebeny határai.
Omega -?
központi sulcus
bajusz tünet- Postcentrális gyrus.
cinguláris gyrus – posztcentrális gyrus.
A frontális és parietális lebeny határának helyes meghatározásához először megtaláljuk a központi barázdát. A szimbólum ebbe a horonyba van beírva Omega -? axiális szakaszokon.
A középvonalra merőlegesen elhelyezkedő bajusz tünete és a posztcentrális barázdának megfelelő kép is segít. A posztcentrális gyrus előtt, illetve a központi sulcus található.
Övbarázda.
A sagittalis metszeteken meg kell találni a corpus callosumot felette egy cinguláris barázda található, amely hátulról és felfelé a posztcentrális barázdába folytatódik, amelytől elöl a centrális vagy Roland sulcus helyezkedik el.

homloklebeny
A homloklebeny nagy, és az egyik fő gyrus a precentrális gyrus, amely a kérgi mozgásközpont. A homloklebenyben a felső, a középső és az alsó gyrus is megfigyelhető. A felsorolt konvolúciók fentről lefelé és egymással párhuzamosan haladnak.
A homloklebeny alsó felületén egyenes és orbitális gyrusok találhatók, amelyek között a szaglópályák és a hagymák találhatók. Ezeket a területeket trauma károsítja.

A homloklebeny traumás sérülése
Ennél a betegnél mindkét homloklebeny bazális szakaszának szimmetrikus károsodását észleljük, ami a poszttraumás elváltozásoknak felel meg.

Broca környéke
Szintén fontos terület a Broca területe, amely az alsó frontális gyrus disztális részein található. Lokalizációja fontos az idegsebészeti beavatkozások tervezésekor. Ezt a zónát könnyű megtalálni, emlékezve a McDonald's ikonjára.

Infarktus a kóros folyamatban való részvétellel Broca területén
Ez a beteg akut infarktust szenved a bal MCA elülső M2 ágának elzáródása miatt. A homloklebeny károsodása a Broca területének kóros folyamatában való részvétellel.

parietális lebeny
A központi sulcus mögött található a posztcentrális gyrus, amely az általános és proprioceptív érzékenység kérgi elemzőjeként szolgál.
Hátul vannak a felső és alsó parietális lebenyek.
A felső parietális lebenyben található a bőranalizátor magja, amely a sztereognóziáért felelős - a tárgyak érintéssel történő felismerésének képességéért.
Az alsó parietális lebenyben egy motoros elemző található, amely az apraxiáért - céltudatos és akaratlagos mozgásokért - felelős.
sztereognózia- tárgyak tapintással történő felismerésének képessége.
Apraxia- önkényes cselekmények megsértése.

A precuneus atrófiája
A precuneus sorvadása az Alzheimer-kór korai tünete, még a halántéklebenyek kéregének és a hippocampusnak a sorvadása előtt.
A precuneus a parietális lebeny mindkét agyfélteke belső felszínén lévő szakasza, amely a corpus callosum felett és előtt helyezkedik el.

halántéklebeny
A halántéklebenyben kiválasztódik
felső temporális gyrus
Középső temporális gyrus
Inferior temporális gyrus. Ez a három konvolúció párhuzamos egymással és vízszintes síkban helyezkedik el.
A Geschl-féle konvolúciók a felső temporális gyrus felszínén helyezkednek el. Ők a hallás kérgi központja.
A parahippocampalis gyrus a temporális lebenyek alsó felületén található a mediális régiókban. A horog a hippocampusszal együtt felelős a szaglásért. Ha a hippocampus sérült, akkor elsősorban a memória romlik.
Wernicke környéke. Wernicke területe a felső temporális gyrus disztális részein található. Ez egy szenzoros beszédzóna.

Nyakszirti lebeny
Az occipitalis lebenyekben szabálytalan barázdák és kanyarulatok határozhatók meg, de a legállandóbb a nyakszirti lebeny mediális felületén található sarkantyú. A sarkantyúbarázda körül 17, 18 és 19 Brodmann-mező található, amelyek a látás kortikális központja.

A PCA elzáródása
Ennél a betegnél klinikailag látásromlást figyeltek meg az occipitalis lebeny károsodása miatt, melynek oka szívroham volt (a PCA elzáródása).
kéreg alatti szürkeállomány







kéreg alatti szürkeállomány
A szubkortikális szürkeállomány a következőket tartalmazza:
- thalamus
- törzsdúcok
- caudatus mag
- lencse alakú mag, amelyben a héj és a sápadt golyó el van izolálva.
- héj
A belső kapszula az elülső combból, a térdből és a comb hátsó részéből áll.
Hogyan lehet megtalálni a hátsó combot?
A talamusz és a lencse alakú mag között hiperintenzív fókuszt találunk, amely egy piramis alakú traktus. Ebből a hiperintenzív fókuszból egy vonalat húzunk a térdig, amely a belső tok hátsó combcsontjának vetülete lesz.
Megjegyzés - Ne keverje össze a hátsó térdét a sápadt labdával.
Az intracerebrális vérzések osztályozása során a kéreg alatti szürkeállományban, a belső kapszulához viszonyított elhelyezkedéstől függően, a vérzéseket a következőkre osztják:
- oldalsó
- középső
- vegyes
FEHÉR ANYAG
Kommiszális rostok, amelyek összekötik a féltekéket.
Corpus callosum (legnagyobb commissura)
Elülső commissura
Posterior commissure (a fornix commissure)

Elülső commissura
Az elülső commissura a corpus callosum csőrje alatt helyezkedik el a véglemez mögött, és a szaglóagy egyes részeit köti össze: a gyrus hippocampust, a halántéklebeny bal és jobb kampóit.
Hátsó commissura
A hátsó commissura az epithalamushoz tartozik, az epiphysis gyökerénél található, és összeköti a középagy és a diencephalon megfelelő részeit.
Gyakorlati érték:
A sagittalis síkban lévő bicommissuralis vonalat a corpus callosum értékelésére használják. A bicommissuralis vonal az elülső commissura felső szélén és a hátsó commissura alsó élén keresztül húzódik.

kérgestest
A corpus callosum a következőkből áll:
Törzs vagy test (elülső és hátsó)
Mindegyik szakasz az agy homolaterális szakaszát köti össze.
A corpus callosum kialakulása.
A corpus callosum speciális sorrendben fejlődik:
A térdtől, majd a test, a görgő és a végén a csőr fejlődik.
A corpus callosum myelinizációja a hátsó részből az elülső régiók felé halad.
Ez a tudás segít szűkíteni a differenciáldiagnózist a corpus callosum patológiáiban.

A corpus callosum dysgenesise és atrófiája
A corpus callosum dysgenesisével a térd és a corpus callosum elülső része jól kialakult, de a gerinc és a csőr hiányzik. Ez a patológia veleszületett. A patológia a bal oldalon látható.
A corpus callosum atrófiájával a corpus callosum hátsó részei (a test hátsó része és a görgő) jól kialakultak, de a csőr, a térd és a test elülső része csökkent. Ezeket a változásokat megszerzik.
Számos betegség érinti a corpus callosumot, így az elváltozások jelenléte nem patognomikus egy adott betegségre.

Marchiafava-Bignami betegség
Marchiafava-Bignami betegség (a corpus callosum központi degenerációja, Marchiafava-szindróma, extrapontin myelinolízis).
Azoknál az embereknél fordul elő, akik túlélik az alkoholt. Ezeknél az egyéneknél az MRI a corpus callosum törzsének (testének) gerincének és hátsó részeinek elváltozását tárja fel.
A Marchiafava-Bignami betegség krónikus stádiumában a corpus callosum szendvics formájában jelenik meg, amelyben a corpus callosum felső és alsó rétege megmarad, de a középső rétegek elhalása mellett.
fehér anyag
Fehér anyag:
- periventricularis
- mély szakaszok (félig középpontok)
- U-szálak
A periventrikuláris fehérállomány az agy laterális kamráinak közvetlen közelében található.
U-szálak kötik össze a közeli gyri vagy a szubkortikális fehérállomány kéregét.
A fehérállomány mély részei, amelyek a periventrikuláris és a szubkortikális fehérállomány között helyezkednek el.
Elváltozások a fehérállományban:
A fehérállományi elváltozásokat helyük szerint osztályozzák:
- periventricularis
- juxtacorticalis
- szubkortikális
- elváltozások a mély fehérállományban

Periventricularis elváltozások
periventrikuláris (egyszeres vagy többszörös, kicsi vagy nagy, egymással egyesülve)

Juxtacorticalis elváltozások
juxta - kb. Ezek a gócok az u-szálakban lokalizálódnak, és közvetlenül a szürkeállomány mellett helyezkednek el, vagyis nincs fehérállományréteg a lézió és a szürkeállomány között.
Formájukban ezek a gócok különbözőek, hogyan lehet megismételni az u-szálak alakját, lehetnek lekerekítettek és szabálytalan alakúak is. Ez a lokalizáció patognomonikus az SM-re.

Szubkortikális elváltozások
A szubkortikális gócok olyan gócok, amelyek az agykéreg közelében helyezkednek el, ugyanakkor a fókusz és a kéreg között fehérállományi réteg található.

Mélyfehér anyagban lévő gócok.
Ezek a gócok az agy különböző betegségeiben találhatók.




AZ AGY KAMRA
Az oldalsó kamrák a következőkből állnak:
- elülső (elülső) szarvak
- hátsó (occipitalis) szarvak
- alsó (temporális) szarvak
Az oldalkamrákat a harmadik kamrával a Monro páros foramen köti össze.
A harmadik kamra a zsebek jelenléte miatt szabálytalan alakú. A harmadik kamra nyílása az interthalamicus commissura-nak felel meg.
A harmadik kamrát egy szilvi vízvezeték köti össze a negyedik kamrával. A negyedik kamrából a CSF a bazális ciszternákba jut be a Luschka páros nyílásain és a Mogendi páratlan nyílásán keresztül.
A kamrák értékelésénél érdemes figyelni a kamrai szarvokra, mivel az olyan degeneratív betegségekben, mint az Alzheimer-kór, a hippocampus sorvadása a halántékszarvak tágulásával jár. FLAIR módban a hátsó (occipitalis) szarvak jele megnövekszik, ami normális, valamint a szarvak aszimmetriája.
HARMADIK KAMRA.
A harmadik kamra a vizuális gumók közötti középvonalban található. A Monroe nyílásain keresztül kapcsolódik az oldalkamrákhoz, az agy vízvezetékén keresztül pedig a negyedik kamrához.
A harmadik kamra zsebei:
- suprachiasmaticus
- Infundibulláris
- Suprapineális
- Pineal
Általában ezeknek a zsebeknek éles sarkai vannak, de a nyomás növekedésével a zsebek kinyílnak.
Az agy negyedik kamrája.
A negyedik kamra a hátsó agy ürege, és a páros Luschka és a páratlan Magendie lyuk segítségével kapcsolódik a bazális ciszternákhoz.

Vaszkuláris plexusok
A CSF-et termelő plexusok az agy minden kamrájában megtalálhatók, így a plexus érhártya meszesedése, amely gyakrabban látható az oldalkamrák hátsó szarvaiban, mind a harmadik, mind a negyedik kamrában megfigyelhető.

gumós szklerózis.
Nem szabad összetéveszteni a kóros állapotokkal a coroid plexusok meszesedését, ami a norma. Például az oldalkamrák meszesedésével - periventrikuláris gumók gumós szklerózisban.

Heterotóp szürkeállomány
Fontos megjegyezni, hogy az egyetlen szürkeállomány, amely az oldalkamrákat határolja, a caudatus magok, amelyek világos, egyenletes kontúrokkal rendelkeznek. A további szürkeállomány-struktúrák, amelyek deformálják az oldalkamrák kontúrját, a szürkeállomány heterotópiára jellemző kóros elváltozások.

A kamrák szerkezetének változatai
- az átlátszó szeptum ürege, amely a legtöbb újszülöttnél megfigyelhető (idővel bezárul), és háromszög alakúnak tűnik az elülső oldalkamra testei között. Ez az üreg soha nem keresztezi Monroe nyílásait.
- a köztes vitorla ürege. Az üreg egyik fala, amely a harmadik kamra tetejét képezi.
- A Verge-üreg egy kiterjesztett üreg az oldalkamrák testei között.

kolloid ciszta
A strukturális változatokat meg kell különböztetni a kolloid cisztától, amely szinte minden impulzusszekvenciában eltér a cerebrospinális folyadékból érkező jel intenzitásától. A kontrasztanyag bevezetése után a kolloid ciszták nem halmozzák fel a kontrasztot, ami jóindulatú folyamatnak felel meg.

MRI norma - medián sagittalis szakasz. CSF - tartályok.
A - VÉGLEMEZ TARTÁLY
B – CASTERN OF KIASZMA
C - Interpeduncular ciszterna
D - Bypass tartály
E - Quadrigeminális ciszterna
F - Cisternocerebellaris ciszterna
G - Cisternocerebellaris ciszterna Prepontine pontocerebellaris
H - OLDALSÓ KEREBELLOMEDULLÁRIS CASTERNA
I - TANK MAGNA
A kép jóvoltából Dr. Coenraad J. Hattingh
AZ AGY KONZERE
Az agy negyedik kamrájából az agy-gerincvelői folyadék a bazális ciszternákba kerül a páros Luschka és a páratlan Magendie lyuk segítségével.
A tartályok neve a lokalizáció alapján:
Szagittális síkban:
- Suprasellar ciszterna
- Hídciszterna, amelyben a fő artéria halad át.
- Négy domb ciszterna
- Az agy nagy vagy bazális ciszternája
Axiális síkban:
- Interpeduncular ciszterna
- A bypass ciszterna köti össze az interpeduncularis és a quadrigeminalis ciszternát. Ezenkívül a szárnyakat megkülönböztetik a bypass tartálytól: jobb és bal.


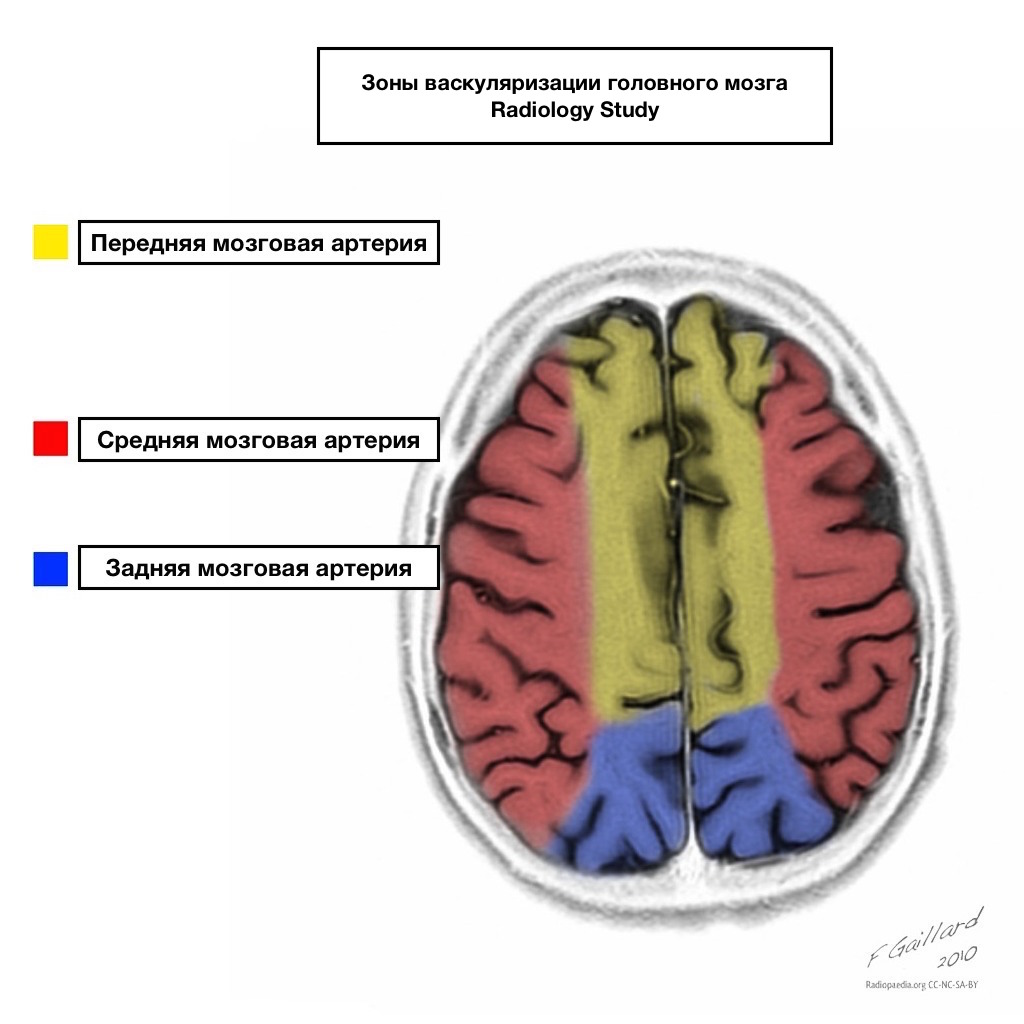







A vérellátás medencéinek világos határai vannak.

A szomszédos vérellátás területei
A szomszédos vérellátás zónái a vérellátási zónák metszéspontjában:
elülső agyi artéria
középső agyi artéria
Hátsó agyi artéria.
Leggyakrabban ezeken a területeken az infarktusok hemodinamikai jellegűek, vagyis akkor fordulnak elő, amikor a vérnyomás csökken.

Az agy héjai
Az agyat három membrán borítja.
- A puha héj szorosan kapcsolódik az agyhoz, bemegy az összes repedésbe és barázdába, és véredények találhatók benne. Bizonyos helyeken behatol az agy kamráiba, és kialakítja a plexus érhártyát.
- Az arachnoid vagy arachnoid membrán a barázdák felett fekszik, és egyik gyrusról a másikra terjed.
- A belülről érkező kemény héj kibéleli a koponya üregeit, szorosan tapad hozzájuk, és vénás melléküregeket és folyamatokat képez, amelyek elválasztják egymástól az agy egyes struktúráit.
Normális esetben az agy membránja nem látható MRI-n, de a kontraszt bevezetése után a dura mater kontrasztja történik.

Változások a lágy agyhártyában.
Leptomeningealis carcinomatosisban a T1 és T2 nem kontrasztos felvételeken az agyhártya felől érkező jel fokozódik, a kontraszt bevezetése után pedig javítja a vizualizációt.

Agyhártyagyulladás
Az agyhártya elváltozásait gyakran találják gyulladásos elváltozásokban is, például tuberkulózisos leptomeningitisben.

Dura változás
A dura mater változása koponyán belüli hipotenzió esetén következik be. Ezzel a patológiával egy megvastagodott dura mater látható, amely intenzíven felhalmozódik a kontraszton. A diagnózis további kritériumai az agyalapi mirigy méretének növekedése, a kisagyi mandulák prolapsusa a foramen magnumba.

A dura mater változásai a pachymeningealis carcinomatosisban is előfordulnak, ami a dura mater megvastagodásával, kontrasztanyag intenzív felhalmozódásával és a homloklebeny szomszédos részeinek vazogén ödémájával nyilvánul meg.

Shell terek.
A héjterek az agy héjai közötti terek.
- A subarachnoidális tér a pia mater és az arachnoid közötti tér. Normális esetben a cerebrospinális folyadék intenzitásának kell lennie.
- A szubdurális tér az arachnoidea és a dura közötti tér.
- Az epidurális tér a dura és a koponya csontjai közötti tér, amely általában nem látható, mivel a dura a koponya csontjaihoz kapcsolódik.

Változás a subarachnoidális térben
Változás a subarachnoidális térben
Szűkítés. Ezek a változások volumetrikus expozíció (tumor, infarktus) során jelentkeznek.
Kiterjesztés. Ezek a változások a poszttraumás időszakban, szívroham után vagy sorvadás során jelentkeznek.



Shell vérzések
A héjvérzésekkel tökéletesen azonosítani tudjuk a héjakat.
A héjvérzés típusai:
epidurális vérzés. Általában lencsének tekintik, és nem nyúlnak túl a varratokon, de áthaladhatnak az agy melléküregein, ami különbözik a szubdurális vérzésektől, amelyek soha nem keresztezik az agy melléküregeit.
Subduralis vérzés. A leggyakoribb ok a felületes vénák felszakadása az agy trauma során bekövetkező elmozdulása következtében. Ha ilyenkor a szubarachnoidális membrán is megreped, akkor ilyenkor a cerebrospinalis folyadék a szubdurális térbe kerül.
Subarachnoidális vérzés. FLAIR módban az agy-gerincvelői folyadék jelének növekedése észlelhető. A subarachnoidális vérzés leggyakoribb oka az aneurizma ruptura, mivel az agyat ellátó artériák a subarachnoidális térben lokalizálódnak.

A kagylók patológiás folyamataiban a lebenyek kifejezést nem használják, hanem a terület kifejezést használják. Például ennek a betegnek frontális meningiomája van.

