A legrosszabb égési fokozat. Bőrégések – Égési sérülések jellemzői, Diagnózis, Sürgősségi ellátás
Az égési sérülések bizonyos típusú sérülések, amelyeket külső hatások okoznak. Ezek termikus, kémiai, sugárzási, elektromos. Különböző fokú égési sérülések is léteznek, az elváltozás súlyosságától függően.
Égési besorolás
Két általánosan elfogadott osztályozás létezik. A felosztást a sérülést okozó hatástól függően hajtják végre. Ezenkívül az égési sérüléseket az égési sérülések fokozataira osztják, a bőr és a lágy szövetek károsodásának súlyosságától és mélységétől függően.
Termikus

Ez a típus a leggyakoribb az ilyen sérülések között. A szilárd anyagokból, folyadékokból vagy gőzökből származó magas hőmérsékletnek való kitettség az összes ilyen károsodás körülbelül 94%-át teszi ki.
Leggyakrabban az emberek otthon kapnak ilyen sérüléseket. Az esetek körülbelül fele nyílt lánggal való érintkezés eredményeként következik be.
Pihenés- a testfelületek forró folyadékokkal, gőzzel, forró szilárd tárgyakkal való kölcsönhatása miatt. A testfelület egyharmadát elfoglaló 2-3 fokos hőégés halálhoz vezethet.
Amikor termikus égési sérülések keletkeznek, az ilyen égési sérülések súlyossága több tényezőtől függ. Az expozíciós hőmérséklet számít.
A 45 fok feletti hőmérséklet traumatikus. Ennek a mutatónak a növekedésével a kár súlyosbodik. A hatást kifejtő anyag hővezető képessége is fontos szerepet játszik. Például fürdőzés közben egyesek szeretik a levegőt 90 fokra és magasabbra melegíteni, és nem történik sérülés.
A gáznemű anyagok hővezető képessége sokkal kisebb, mint a folyékony és szilárd anyagoké. A 90 fokos víznek való kitettség minden bizonnyal égési sérüléshez vezet. Ezenkívül fontos szerepet játszik a traumás tényezőnek való kitettség időtartama.
Elektromos

Az ilyen sérüléseket elektromos sérüléseknek nevezzük. Előfordulhatnak otthon, munkahelyen a berendezés meghibásodása vagy a biztonsági előírások figyelmen kívül hagyása miatt. Számos tulajdonság jellemzi őket. Az áram behatol a testbe, és nem csak a bőr felszíni rétegeit károsítja.
Ezenkívül az elektromosság távolról is megégetheti, anélkül, hogy érintkezne a forrással. Az ilyen sérüléseknél a károsodás súlyossága a bőr vastagságától és nedvességtartalmától függ. Ne érintse meg nedves kézzel az elektromos készülékeket, még akkor sem, ha azok jó állapotban vannak.
Az áramütés gyakran fájdalommentes az idegvégződések megsemmisülése miatt. Ruhatűz esetén az elektromos sérülés hőégéssel párosulhat. Ezenkívül az emberek gyakran mechanikai sérüléseket szenvednek az áramütés utáni leesés következtében.
Ezek közé tartoznak a törések, a TBI, a horzsolások és a karcolások. Az ilyen elváltozások ritkán enyhék.
Kémiai

Az ilyen típusú sérülések bizonyos kémiai vegyületeknek való kitettség eredményeként jelentkeznek. Ide tartoznak a savak, lúgok,
Leggyakrabban laboratóriumokban vagy meghatározott iparágakban szenvednek el ilyen sérüléseket, de ez otthoni körülmények között is előfordulhat.
A legsúlyosabbak a lúgnak való kitettségből eredő égési sérülések. Az ilyen sérüléseknek jellegzetes jelei vannak: hosszú ideig gyógyulnak, mélyen behatolnak, néha a belső szerveket érintik.
Sugár

Az ilyen típusú sérülések sugárzás hatására következnek be. Jellemzőik és szakaszaik az adagolástól, valamint a sugárnyaláb típusától függenek.
Ez a legritkább égési sérülés akkor fordulhat elő, ha egy adott gyártólétesítményben sugárzással összefüggő baleset, röntgen és sugárterápia során történik.
A kár súlyossága. Égési fokok

Az elváltozás súlyosságától függően több fokozatú égési sérülés létezik, összesen négy. A fokozatok szerinti osztályozás lehetővé teszi az orvosok számára, hogy előre jelezzék a helyzet alakulását. Az is számít, hogy az emberi test teljes területének hány százaléka sérült.
A besorolás alapja a terápiás intézkedések szükséges mennyiségének meghatározása, valamint a szövetek sebészeti beavatkozás nélküli regenerációjának lehetősége.
Első fokozat

Mindannyian élete során többször kaptunk elsőfokú égési sérülést.
A termikus égési sérülések első fokát enyhe bőrpír, kellemetlen égő érzés és enyhe duzzanat jellemzi. A sérülés pár nap múlva elmúlik. Ha otthon megéget, akkor folyó, hideg vízzel egyszerűen kezelheti a bőr sérült területét. Ez enyhíti a gyulladást és a fájdalmat.
1 fokos hőégés esetén a bőr károsodása minimális, csak az epidermisz felső rétegei érintettek. Normális körülmények között folyamatosan elpusztulnak, ez a leggyakoribb élettani folyamat.
Az elsőfokú égési sérülések nem igényelnek különösebb kezelést, gyorsan elmúlnak, ráadásul teljesen nyomtalanul. A legtöbb esetben kis károsodási területük van.
A nagy kiterjedésű felületi elváltozások rendkívül ritkák. Ha ez megtörténik, akkor leggyakrabban az 1. fokú égést mélyebb elváltozásokkal kombinálják.
Másodfokú

A másodfokú égési sérülések jelentősebb bőrkárosodást mutatnak. A traumás behatás folyadékkal töltött hólyagok kialakulásához vezet. Néha egy idő után megjelennek. Az ilyen elváltozások nagyon kedvező prognózisúak, nyomok nélkül haladnak el, észrevehető hegek a bőrön.
A második szakaszt az epidermisz és a dermis legfelső rétegének pusztulása jellemzi. Ugyanakkor olyan tüneteket észlelnek, mint a súlyos fájdalom, hiperémia és ödéma.
Égő fájdalmak, érintésre súlyosbítva, meglehetősen hosszúak. A hólyagok körüli vörösség előfordulhat, vagy nem.
A hólyagokat az epidermisz elhalt sejtjei képezik, és a vér - plazma folyékony frakciójával vannak feltöltve, és behatolnak a sérült legkisebb edényekből.
Az ilyen típusú sérülések nem igényelnek orvosi ellátást és speciális terápiás intézkedéseket. A regenerációs folyamat akár két hétig is eltarthat. Felgyorsítása és a fájdalom szindróma enyhítése érdekében speciális gyógyszertári kenőcsöket vagy géleket használhat.
Soha ne kezelje a sérült területeket olajjal. Ez a módszer megzavarja a sejtlégzést, jelentősen lelassítja a gyógyulást.
Az ilyen károsodás veszélye az, hogy a felnyíló hólyagok nyitott kaput jelentenek a fertőzések számára. Ha az érintett terület nagy, jobb, ha orvoshoz fordul. Gyógyszereket fog javasolni a fertőzés megelőzésére.
A második és harmadik fokozat közötti különbségtétel a fájdalom azonosítása segítségével történik. Mindkét szakaszra jellemző a hólyagok kialakulása, de a másodikban fájdalom jelentkezik, a harmadikban pedig nem, mivel az idegvégződések sérültek.
Harmadik fokozat

A három fokozatú égési sérüléseket általában két alfajra osztják. 3A - ez a dermis megsértése a mély rétegekhez, amelyek közül a legalacsonyabb érintetlen marad.
Ilyen mélységű behatolás mellett továbbra is lehetséges a független regeneráció, sebészeti beavatkozás nélkül.
Ez csak a meglehetősen kisebb sebekre vonatkozik. A peremzónákból a hám növekedése miatt késhetnek. A 3B fokozatot mély károsodás jellemzi, amely megragadja a dermis összes rétegét, elérve a bőr alatti zsírréteget.
Ez a bőrréteg nem rendelkezik azokkal a szerkezeti elemekkel, amelyek az epidermisz és a dermis sejtjeinek regenerálódásához szükségesek. Ezért az ilyen fokú égési sérülésekkel járó szövetek ön-helyreállítása és növekedése nem következik be.
A fő jelek a különböző méretű, véres tartalommal töltött hólyagok kialakulása, valamint a fájdalom hiánya érintéskor. A sebből nagy mennyiségű nyálkás folyadék szabadul fel vérszennyeződésekkel. A seb körüli hibák, erős duzzanat, bőrpír, megnövekedett helyi hőmérséklet. A sérült terület gyulladt.
Ilyen mély elváltozások esetén számos gyakori tünet figyelhető meg. A klinikán az általános hőmérséklet emelkedése, a vérnyomás csökkenése, a szívműködés megszakadása, a tachycardia és a felületes légzés nehézségei vannak.
Az égési sérülés harmadik szakasza az áldozat azonnali kórházi kezelését igényli. A betegek műtétet és gyógyszeres kezelést igényelnek.
A prognózis attól függ, hogy a test területének hány százalékát foglalja el az elváltozás. Fontos prognosztikai értéke van annak, hogy milyen gyorsan történik az orvosi ellátás.
Ezenkívül a prognózis az áldozat általános állapotától is függ. Például a tűz során kapott termikus égési sérüléseknél a szén-monoxid-mérgezés mértéke játszik szerepet.
4

Az ilyen típusú sérülések legritkább típusa. Ez az elváltozás legsúlyosabb típusa, amelyet még kis sebfelület esetén is kedvezőtlen prognózis jellemez.
Ilyen mélységű sérüléseknél még kis területen belül is nagy a valószínűsége a sérült végtag halálának vagy elidegenedésének.
Az emberi test mély rétegei érintettek: a bőr megég, az izomszövetek, az inak, sőt a csontok is károsodnak. A 4. fokú égés az érintett területen található idegvégződések és erek többségének megsemmisülésével jár.
A negyedik fokozat a hosszan tartó magas hőmérsékleti expozíció, a sav- vagy lúgkárosodás, valamint az elektromosság következtében jelentkezhet.
Az ilyen súlyosságú sebek azonnal láthatóak, nem téveszthetők össze semmivel. A 4 fokos égést az elszenesedés jellemzi, azaz elhúzódó égési reakció, amely a szöveti sejtek kémiai szerkezetének megváltozásához vezet. Az égési hely sötét, néha feketévé válik. Az áldozatok állapota rendkívül súlyos.
Általában az emberek sokkos vagy kómában vannak. Ha a sebhibának jelentős területe van, sürgősen orvosi ellátást kell biztosítani, a számlálás percekig tart. Ennek ellenére a halál valószínűsége nagyon magas.
Azokban az esetekben, amikor ilyen sérülések fordulnak elő, súlyosságuk és besorolásuk meghatározása csak az egészségügyi szakemberek számára szükséges. Amikor megégett vagy valaki vereséget szenvedett a szeme láttára, nem a kár felmérése szükséges, hanem az elsősegélynyújtás.
Ha az áldozat súlyos állapotban van, az időben megtett terápiás intézkedések megmenthetik az életét.
Égési sérülések: égési sérülések fajtái és fokozatai, égési sérülések kezelése GUARDIAN balzsammal
égési sérüléseket a test szöveteinek hőnek vagy vegyi anyagoknak való kitettség által okozott károsodása. Az áramütés, valamint az ionizáló sugárzás (ultraibolya, röntgen stb., beleértve a napsugárzást is) szintén égési sérülést okozhat.
Az égési sérüléseket gyakran a növény irritáló hatása által okozott bőrelváltozásoknak is nevezik (csalánégetés, disznófű-égés, csípős paprikaégés), bár valójában ez nem égés, hanem fitodermatitisz.
A szövetkárosodás területétől függően az égési sérüléseket bőr-, szem-, nyálkahártya-, légúti égési sérülésekre, nyelőcsőre, gyomorra stb. A leggyakoribbak természetesen a bőr égési sérülései, ezért a jövőben figyelembe vesszük ezt a bizonyos típusú égési sérülést.
súlyossága éget a szövetkárosodás mélysége és területe határozza meg. Az "égési terület" fogalmát a bőrelváltozások területének jellemzésére használják, és százalékban fejezik ki. Az égés mélységének osztályozására az "égési fok" fogalmát használják.
Az égési sérülések típusai
A károsító tényezőtől függően a bőrégések a következőkre oszthatók:
- termikus,
- kémiai,
- elektromos,
- napfény és egyéb sugárzás okozta égések (ibolyántúli és más típusú sugárzásból)
Termikus égés
A termikus égési sérülések a magas hőmérsékletnek való kitettség következményei. Ez a leggyakoribb otthoni sérülés. Nyílt tűznek, gőznek, forró folyadéknak (forrásban lévő víz, forró olaj), forró tárgyaknak való kitettség következtében keletkezhet. A legveszélyesebb természetesen a nyílt tűz, mivel ebben az esetben a látószervek, a felső légutak károsodhatnak. A forró gőz a légutakra is veszélyes. A forró folyadékok vagy izzó tárgyak által okozott égési sérülések általában nem túl nagy területűek, de mélyek.
kémiai égés
Kémiai éget kémiailag aktív anyagok: savak, lúgok, nehézfémek sóinak bőrrel való érintkezésének eredményeként jelentkezik. Veszélyes nagy károsodással, valamint ha vegyszerek a nyálkahártyákra és a szemekre kerülnek.
elektromos égési sérülések
Az áramütést kis területű, de nagy mélységű égési sérülések jelenléte jellemzi. A voltíves égések felületesek, hasonlóak a lángégetésekhez, és rövidzárlatok során keletkeznek anélkül, hogy áram haladna át az áldozat testén.
A sugárzás éget
Az ilyen típusú égési sérülések közé tartoznak a fénynek vagy ionizáló sugárzásnak való kitettségből eredő égési sérülések. Tehát a napsugárzás a jól ismert leégést okozhatja. Az ilyen égés mélysége általában 1., ritkán 2. fok. Hasonló égést mesterséges ultraibolya besugárzás is okozhat. A sugárzási égési sérülések mértéke a sugárzás hullámhosszától, intenzitásától és expozíciójának időtartamától függ.
Az ionizáló sugárzás okozta égési sérülések általában sekélyek, de kezelésük nehézkes, mivel az ilyen sugárzás mélyen behatol és károsítja a mögöttes szerveket, szöveteket, ami csökkenti a bőr regenerációs képességét.
A bőr égési foka
Az égési sérülés mértékét a bőr különböző rétegeinek károsodásának mélysége határozza meg.
Emlékezzünk vissza, hogy az emberi bőr az epidermiszből, a dermiszből és a bőr alatti zsírból (hipodermából) áll. A felső réteg, az epidermisz pedig 5 különböző vastagságú rétegből áll. Az epidermisz melanint is tartalmaz, amely színezi a bőrt és barnító hatást vált ki. A dermis vagy maga a bőr 2 rétegből áll - a felső papilláris réteg kapilláris hurkokkal és idegvégződésekkel, valamint a retikuláris réteg, amely vér- és nyirokereket, idegvégződéseket, szőrtüszőket, mirigyeket, valamint rugalmas, kollagén és simaizomzatot tartalmaz. rostok, így a bőr erős és rugalmas. A bőr alatti zsír kötőszövet-kötegekből és zsírfelhalmozódásokból áll, amelyekbe véredények és idegrostok hatolnak be. Táplálkozást biztosít a bőrnek, a test hőszabályozására és a szervek további védelmére szolgál.
Az égési sérülések klinikai és morfológiai osztályozása, amelyet az 1961-es XXVII. Sebészkongresszuson fogadtak el, 4 fokot különböztet meg. éget.
1. fokú égés
Az I. fokú égési sérüléseket a bőr legfelszínibb rétegének (epidermisz) károsodása jellemzi, amely hámsejtekből áll. Ebben az esetben bőrpír, enyhe duzzanat (ödéma) és az égési területen a bőr fájdalma jelentkezik. Az ilyen égés 2-4 nap alatt gyógyul, az égés után nincs nyom, kivéve az enyhe viszketést és a bőr hámlást - a hám felső rétege elhal.
Másodfokú égés
A másodfokú égést mélyebb szövetkárosodás jellemzi - az epidermisz részben a teljes mélységben, egészen a csírarétegig károsodik. Nemcsak bőrpír és duzzanat jelentkezik, hanem sárgás folyadékkal hólyagok is kialakulnak a bőrön, amelyek maguktól felrobbanhatnak, vagy épségben maradhatnak. Buborékok keletkeznek közvetlenül az égés után vagy egy idő után. Ha a buborékok felrobbannak, élénkvörös erózió képződik, amelyet vékony barna kéreg borít. A másodfokú égési sérüléssel járó gyógyulás általában 1-2 héten belül megtörténik, a megőrzött növekedési réteg miatti szöveti regenerációval. Nem marad nyoma a bőrön, azonban a bőr érzékenyebbé válhat a hőmérsékleti hatásokra.
Harmadfokú égés
A III fokú égést az epidermisz teljes elhalása az érintett területen és a dermis részleges vagy teljes károsodása jellemzi. Szöveti nekrózis (nekrózis) és égési nyálkaképződés figyelhető meg. Az elfogadott besorolás szerint a III fokú égési sérüléseket a következőkre osztják:
- III A fokozat, amikor a dermisz és a hám részlegesen sérült, és lehetséges a bőrfelület öngyógyulása, ha az égést fertőzés nem bonyolítja,
- és III B fokozat - a bőr teljes elhalása a bőr alatti zsírba. Ahogy gyógyul, hegek keletkeznek.
IV fokú égés
Az égési sérülés negyedik foka a bőr összes rétegének, az alatta lévő szöveteknek a teljes elhalása, az izmok és csontok elszenesedése.
Égési sérülések esetén a sérülés területének meghatározása
Hozzávetőleges területbecslés éget kétféleképpen lehet megtenni. Az első út az úgynevezett „kilenc szabály”. E szabály szerint a felnőtt bőrének teljes felülete feltételesen tizenegy, egyenként 9% -os részre oszlik:
- fej és nyak - 9%,
- felső végtagok - egyenként 9%,
- alsó végtagok - egyenként 18% (2-szer 9%),
- a test hátsó felülete - 18%,
- a test elülső felülete - 18%.
A testfelület fennmaradó egy százaléka a perineális régióban található.
A második módszer - a tenyér módszere - azon a tényen alapul, hogy egy felnőtt tenyerének területe a bőr teljes felületének körülbelül 1% -a. Helyi égési sérülések esetén a sérült bőrterületek területét tenyérrel, kiterjedt égési sérülések esetén a nem érintett területek területét mérik.
Minél nagyobb a terület és minél mélyebb a szövetkárosodás, annál súlyosabb az égési sérülés lefolyása. Ha a mély égési sérülések a testfelület több mint 10-15%-át, vagy akár a sekély teljes területét is elfoglalják. égési sérüléseket a testfelület több mint 30%-át teszi ki, az áldozat égési betegségben szenved. Az égési betegség súlyossága az égési sérülések területétől (különösen a mélytől), az áldozat életkorától, az egyidejű sérülések, betegségek és szövődmények jelenlététől függ.
Égési helyreállítási prognózis
A lézió súlyosságának felmérésére és a betegség további fejlődésének előrejelzésére különféle prognosztikai mutatókat alkalmaznak. Ezen indexek egyike a lézió súlyossági indexe (Frank index).
Ennek az indexnek a kiszámításakor az égési terület minden százaléka 1-4 pontot ad - az égési sérülés mértékétől függően a légúti égés légzési károsodás nélkül - további 15 pontot, megsértés esetén - 30 pontot. a következőképpen értelmezik:
- < 30 баллов - прогноз благоприятный
- 30-60 - feltételesen kedvező
- 61-90 - kétséges
- > 91 - kedvezőtlen
Ezenkívül a felnőttek égési sérülésének prognózisának értékelésére a "százak szabályát" alkalmazzák: ha a beteg életkora (években) és a lézió teljes területének (százalékban) összege meghaladja a 100, a prognózis kedvezőtlen. A légúti égési sérülések jelentősen rontják a prognózist, és annak érdekében, hogy figyelembe vegyék a „százak szabályára” gyakorolt hatását, feltételesen feltételezzük, hogy ez a test mély égésének 15% -ának felel meg. Az égés a csontok és a belső szervek károsodásával, szén-monoxid-mérgezéssel, füsttel, mérgező égéstermékekkel vagy ionizáló sugárzásnak való kitettséggel együtt rontja a prognózist.
A gyermekek égési betegségei, különösen a fiatalabbak, a testfelület 3-5% -ának károsodásával alakulhatnak ki, idősebb gyermekeknél - 5-10%, és minél súlyosabb, annál fiatalabb a gyermek. A testfelület 10%-át kitevő mély égési sérülések kritikusnak számítanak kisgyermekeknél.
Égési kezelés
égési sérüléseket Az I-es és II-es fokozatok felületesnek számítanak, műtét nélkül gyógyulnak. A III A fokú égési sérülések a határvonalak, a III B és IV fokok pedig mélyek. A III A fokú égési sérüléseknél nehéz a szövetek öngyógyítása, a III B és IV fokú égési sérülések sebészeti beavatkozás nélkül történő kezelése pedig lehetetlen - bőrátültetésre van szükség.
Az önkezelés orvosi konzultáció nélkül csak I-II fokú égési sérülések esetén lehetséges, és csak akkor, ha az égési terület kicsi. Ha a másodfokú égési sérülés átmérője meghaladja az 5 cm-t, orvoshoz kell fordulni. Az első fokú, akár kiterjedt égési sérülésekkel rendelkező felnőtt betegek ambuláns ellátása is lehetséges. Súlyosabb égési sérülések esetén a felnőtt betegek ambuláns ellátása akkor lehetséges, ha az arc, az alsó végtagok vagy a gát bőre nem érintett, és az égési terület nem haladja meg:
- II fokú égési sérülésekkel - a testfelület 10% -a;
- égési sérülésekkel III A fok - a testfelület 5%-a.
Az égés kezelésének módja függ annak típusától, az égési sérülés mértékétől, az elváltozás területétől és a beteg életkorától. Tehát a kisgyermekek kis égési sérülései is kötelező orvosi beavatkozást, és gyakran fekvőbeteg kezelést igényelnek. Az égési sérüléseket és az időseket is nehéz elviselni. A 60 év feletti, korlátozott, II-IIIA fokú égési sérülésekkel rendelkező áldozatokat, tartózkodási helyüktől függetlenül, kórházi körülmények között kell ellátni.
Mindenekelőtt égési sérülés esetén sürgősen meg kell szüntetni a károsító tényező (magas hőmérséklet, vegyszer) bőrre gyakorolt hatását. Felületes termikus égés esetén - forrásban lévő vízzel, gőzzel, forró tárggyal - az égett területet 10-15 percig hideg vízzel bőven lemossuk. Savval végzett vegyi égés esetén szódaoldattal, lúgos égés esetén gyenge ecetsavoldattal mossuk le a sebet. Ha a vegyszer pontos összetétele nem ismert, öblítse le tiszta vízzel.
Ha az égési sérülés kiterjedt, az áldozatnak legalább 0,5 liter vizet kell inni, lehetőleg 1/4 teáskanál szódabikarbónát és 1/2 teáskanál konyhasót feloldva. Belül adjunk 1-2 g acetilszalicilsavat és 0,05 g difenhidramint.
 Megpróbálhatja egyedül kezelni az első fokú égést. De ha az áldozat jelentős II. fokú égési sérülést szenved (5 cm vagy annál nagyobb átmérőjű buborékfólia), és még inkább III. fokú égési sérüléseket szenved, sürgősen orvoshoz kell fordulnia.
Megpróbálhatja egyedül kezelni az első fokú égést. De ha az áldozat jelentős II. fokú égési sérülést szenved (5 cm vagy annál nagyobb átmérőjű buborékfólia), és még inkább III. fokú égési sérüléseket szenved, sürgősen orvoshoz kell fordulnia.
A IIIA fokú égési sérüléseknél a kezelést nedvesen száradó kötszerekkel kezdjük, amelyek elősegítik a vékony varasodás kialakulását. Száraz szár alatt a IIIA fokú égési sérülések gennyedés nélkül gyógyulhatnak. A varasodás elutasítása és eltávolítása, valamint a hámképződés megkezdése után olajos-balzsamos kötszereket használnak.
Az I-II fokú égési sérülések kezelésére, valamint a III A fokozatú égési sérülések epithelizációjának szakaszában a Guardian balzsam jó eredményeket mutatott. Fájdalomcsillapító, gyulladáscsökkentő, fertőtlenítő, regeneráló tulajdonságokkal rendelkezik. A Balm Keeper enyhíti a gyulladást, felgyorsítja a bőr regenerálódását, elősegíti a sebek gyógyulását, megakadályozza a hegek kialakulását. Közvetlenül az érintett területre alkalmazzák, vagy kenőcsként aszeptikus kötszerként használják.
Az égési sérülések okai nagyon sokfélék lehetnek.
Mik azok az égési sérülések, hány fokos égési sérülés létezik, és hogyan határozható meg az égés mértéke - ma megtudjuk.
Az égés önmagában az emberi test szöveteinek maradandó károsodása, ha valamilyen külső tényező hatásának van kitéve.
És éppen ettől a tényezőtől függ az égési sérülések etiológiájának osztályozása. Tehát az eredet alapján a következő típusú égési sérüléseket különböztetjük meg:
- Termikus égés- az emberi test felületének kitettsége emelt hőmérsékleten: gőz, forrásban lévő víz, forró olaj, forró tárgy megérintése, nyílt tűz expozíciója az emberi testen.
- Égess elektromosan- az elektromos kisülés emberi testre gyakorolt hatása, amely elektromágneses tér által a belső szerveket is károsítja.
- Kémiai égés - az emberi test kölcsönhatása olyan vegyi anyagokkal, amelyek nemcsak az epidermiszt, hanem a bőr alatti rétegeket is érinthetik.
- Sugárzási égés- az epidermisz és néha a szubkután réteg károsodása ultraibolya vagy infravörös sugárzás hatására.
Az égési sérülések fok szerinti osztályozása és jellemzői
Minden égés egyedi a maga módján, mert a károsodás mértéke minden alkalommal egyedi - minden azoktól a külső tényezőktől függ, amelyek okozzák. A kezelés az égési sérülések mértékétől és előjeleitől is függ, ezért is olyan fontos az égési sérülések fokozat szerinti osztályozása.
Csak négyféle égési sérülés létezik fokban. Az égési sérülések minden foka és jelei a szöveti elváltozás jellemzőitől és a lézió területének szintjétől függenek.
1. fokú égés. Az égési sérülés legenyhébb formája (vagy fokozata). Az érintett felület vörössége és nagyon enyhe duzzanata van. A fájdalom nem nagy, és az égés utáni felépülés szó szerint a 4. vagy az 5. napon következik be. Nincsenek látható nyomok vagy hegek.
 |
| 1. fokú égés fotója |
2. fokú égés. A kipirosodott bőrön hólyagok képződnek, és előfordulhat, hogy nem jelennek meg azonnal – akár egy nappal az égés után. Mindegyik buborék sárgás folyadékot tartalmaz, és amikor eltörnek, a bőr vöröses felülete látható, amely a buborék alatt van. Ha a repedés helyére fertőzés került, a gyógyulás tovább tart, de hegek és hegek utólag nem keletkeznek.
 |
| fénykép égés 2. fok |
3. fokú égés. Ilyen elváltozás esetén a bőr érintett területének nekrózisa következik be. Helyén varasodás képződik, amely szürkés árnyalatot kap. Néha ezt a varasodást fekete kéreg borítja, amely aztán leesik, és alatta egy nagyon vékony bőrréteg vöröses területe van.
 |
| fénykép égés 3 fok |
4. fokú égés. Ez nemcsak a bőr és az epidermisz rétegeinek külső sérülése, hanem a szövetek mélyebb szakaszaiba való behatolás, sőt azok elszenesedése is. Az elhalt szövetek nagy része részben megolvad, majd leválik. Nemcsak az izomszövet károsodik, hanem az inak, sőt a csontok is.
A 4. fokú égés gyógyulási folyamata nagyon hosszú, nem csak hegek keletkeznek az elváltozás helyén, hanem hegek is, amelyek gyakran torzuláshoz vezetnek. Az ízületi táskákban cicatricial kontraktúrák képződnek, amelyek akadályozzák az ízületek mozgékonyságát. Ez az égési sérülések legsúlyosabb foka, amely szükségszerűen szakemberek felügyeletét és hosszú és nehéz kezelést igényel.
 |
| fénykép égés 4 fok |
Az égési sérülések típusától és mértékétől függően speciális kezelési módszerek léteznek. Ezenkívül az égési sérülések fokozatos osztályozása univerzális az egész világ orvosi közössége számára, és ez a „referenciapont” a kezelés és az égési sérülések utáni gyógyulás módjának meghatározásához.
Szinte minden ember életében legalább egyszer extrém helyzetekbe került, vagy életveszélyes helyzetbe került. Ennek eredményeként különféle sérüléseket kaphat, amelyek jelentős egészségkárosodást okoznak. A cikkben elemezzük, milyen fokozatok vannak, segítünk az ilyen sérülésekben.
Mik azok az égési sérülések
Ilyen sérülést akár otthon is kaphat, a gyártásról nem is beszélve. Az égés olyan bőrkárosodás, amelyet termikus, vegyi, elektromos vagy sugárterhelés okoz. A legtöbb esetben az ilyen károsodás a bőr felső rétegeit érinti, de súlyos helyzetekben az izmok, az erek, sőt a csontok is érintettek lehetnek.
Ha felteszi magának a kérdést, hogyan gyógyíthatja meg az égést, akkor a válasz a károsodás mértékétől és mértékétől függ. Egyes esetekben meg lehet boldogulni otthoni gyógymódokkal, és néha komoly szakorvosi segítségre van szükség.
Égési sérülések okai
Az égési sérüléseket sokféle ok okozhatja, amelyeket megnyilvánulásaik és károsodási jeleik jellemeznek. Az égési sérüléseket a következők okozhatják:
- termikus tényezők;
- kémiai;
- elektromosság;
- sugárterhelés;
- baktériumok (ún. bakteriális égés).
Mindezek a tényezők különböző mértékben befolyásolhatják, így az égésnek megvannak a maga megnyilvánulásai, és egyéni megközelítést igényel a kezelés.
Az égési sérülések típusai
A leggyakoribbak a termikus égési sérülések, vagyis azok, amelyek a következő hatások következtében keletkeznek:
- Tűz. Nagyon gyakran sérült felső légutak, arc. Ha a testrészek sérülését észlelik, a ruhák eltávolítása az égett területekről nagy nehézséget okoz.
- Forrásban lévő víz. Ezt szinte mindenki tapasztalta. A terület kicsi lehet, de a mélység jelentős.
- Pár. Egy ilyen vereség általában nem okoz sok problémát.
- Forró tárgyak: ezek hajlamosak éles széleket és mély sérüléseket hagyni.
Termikus égés esetén a károsodás mértéke több tényezőtől függ:
- hőfok;
- az expozíció időtartama;
- hővezető képesség foka;
- az áldozat általános egészségi állapota és bőrállapota.
A kémiai égés különböző agresszív anyagoknak való kitettség következtében fellépő bőrkárosodás, például:

A vezető anyagokkal való érintkezés elektromos égési sérüléseket okozhat. Az áram elég gyorsan terjed az izmokon, a véren, a cerebrospinális folyadékon keresztül. Az emberre a 0,1 A-t meghaladó feszültségnek való kitettség veszélyt jelent.
Az elektromos lézió megkülönböztető jellemzője a belépési és kilépési pont jelenléte. Ez az úgynevezett aktuális jel. Az érintett terület általában kicsi, de mély.
A sugárzási égési sérülések összefüggésbe hozhatók:
- Ultraibolya fénnyel. Ilyen égési sérüléseket könnyen szerezhetnek a déli napozás szerelmesei. Az érintett terület általában nagy, de gyakran otthoni gyógymódokkal kezelhető.
- Ionizáló sugárzásnak való kitettséggel. Ebben az esetben nemcsak a bőr érintett, hanem a szomszédos szervek és szövetek is.
- Infravörös fénnyel. Gyakran égési sérüléseket okoz a szaruhártyán, a retinán és a bőrön. A vereség a negatív tényezőnek való kitettség időtartamától függ.
Az égési sérülések másik fajtája pedig a bakteriális égés, amelyet bizonyos típusú mikroorganizmusok okozhatnak. A súlyossága a kis csomós elváltozásoktól az olyan állapotokig is változik, amelyek akár az ember életét is veszélyeztethetik, mint például a staphylococcus okozta leforrázott bőr szindróma kialakulása.
Az égési sérülések mértéke és megnyilvánulása
Az égési sérülések lehetnek nagyon enyhék és olyanok is, amelyek sürgős kórházi kezelést igényelnek. Az elváltozás összetettségétől függően a következmények is jelentősen eltérhetnek egymástól. Az égési sérüléseknek több fokozata van:

Leggyakrabban az égés nem egy fokozat, hanem több kombinációja. A helyzet súlyosságát az érintett terület is meghatározza. Ettől függően az égési sérülések a következők:
- Kiterjedt, amelyben a bőr több mint 15%-a érintett.
- Nem terjedelmes.
Ha az égés kiterjedt, és a bőr több mint 25%-a érintett, akkor nagy az égési betegség valószínűsége.
Mi az égési betegség?
Ennek a szövődménynek a lefolyása és súlyossága számos tényezőtől függ:
- Az áldozat életkora.
- Az érintett terület elhelyezkedése.
- Égési fok.
- sérülési terület.
Az égési betegség kialakulása a következő szakaszokon megy keresztül:
1. Sokk. Több órától több napig tarthat, minden a károsodás területétől függ. A sokknak több fokozata van:
- Az elsőt égető fájdalom, normál nyomás és percenként 90 ütésen belüli szívverések száma jellemzi.
- A második fokban a szív még gyakrabban összehúzódik, a nyomás csökken, a testhőmérséklet csökken, szomjúságérzet jelentkezik.
- Ha a bőr több mint 60%-a érintett, 3. fokozatú sokk figyelhető meg. A pulzus alig tapintható, a nyomás alacsony.
2. Égési toxémia. Ez a szöveti bomlástermékek szervezetre gyakorolt hatása miatt fordul elő. Általában néhány nappal az elváltozás után következik be, és 1-2 hétig tart. Ilyenkor a személy gyengeséget, hányingert érez, lehet hányás, láz.
3. Septicotoxemia. A 10. napon kezdődik és több hétig tart. Fertőzés észlelhető. Ha a kezelés dinamikája negatív, akkor az végzetes. Ez akkor figyelhető meg, ha 4. fokú égés vagy mély bőrelváltozás volt.
5. Rekonvaleszcencia. A hatékony gyógyszeres kezelés az égési sebek gyógyulásával és a belső szervek helyreállításával ér véget.
Az égési betegség kialakulásának megelőzése érdekében az égési sérülés áldozatát kórházba kell szállítani. Az orvosok képesek lesznek felmérni a sérülések súlyosságát és hatékony segítséget nyújtani.
Elsősegély égési sérülések esetén
Az égést okozó tényezőtől függetlenül először a következő lépéseket kell végrehajtani:

Nagyon fontos, hogy ne keveredjünk bele a kialakult helyzetbe, és mielőbb szüntessük meg a károsító tényezőt, vagy vigyük biztonságos helyre az illetőt. Ez a bőr károsodásának mértékétől függ. A gyors hűtés segít megelőzni az egészséges szövetek károsodását. Ha az égés 3. fokú, akkor ilyen intézkedést nem hajtanak végre.
A károsító tényezőtől függően az elsősegélynyújtási intézkedéseknek saját árnyalatai lehetnek. Tekintsük őket tovább.
Elsősegélynyújtás termikus égési sérülésekhez
Szinte mindenki találkozik ilyen sérülésekkel az életében, ezért tudnia kell, hogyan segíthet magának vagy szeretteinek egy ilyen helyzetben. Az ilyen típusú égési sérülések otthoni gondozása a következő:
- A károsító tényező hatását mielőbb szüntesse meg, azaz távolítsa el a tűzzónából, távolítsa el vagy oltsa el az égő ruházatot.
- Ha az égés kicsi, akkor az érintett területet folyó víz alatt 10-15 percig le kell hűteni, majd tiszta, nedves ruhával kell felvinni.
- Súlyosabb égési sérülések esetén a hűtés nem szükséges, de az égési területet kendővel le kell takarni.
- Lehetőleg távolítsa el az ékszereket.
- Vegyen be fájdalomcsillapítót, például Ibuprofent, Paracetamolt.
Hőégés esetén tilos:
- Tépje le a ruhát, ha a sebhez tapadt.
- Törik fel a hólyagokat.
- Érintse meg az érintett területeket.
- Kenje be a sebeket olajjal, krémmel, jóddal, peroxiddal és más anyagokkal.
- Nem lehet vattát, jeget, tapaszt alkalmazni.
Ha az égési sérülés súlyos, orvosi ellátásra lesz szükség.
kémiai égés
Gyakran ilyen elváltozások keletkeznek a vegyiparban, de lehetséges egy kémiaórán is, ha nem tartják be a biztonsági óvintézkedéseket. Vegyi anyaggal érintkezve gyorsan semlegesíteni kell a hatását.
Segítség a kémiai égési sérüléseknél, ha a sebet szódaoldattal vagy szappanos vízzel kezeljük. Ha lúgnak van kitéve, először alaposan le kell öblíteni vízzel, majd 2%-os ecet- vagy citromsavoldattal kell kezelni.
Súlyosabb vegyi égési sérülések esetén szakember segítségét kell kérnie.
Segítség elektromos égési sérüléseknél
Otthoni vagy munkahelyi áramütést kaphat. Mindenekelőtt semlegesíteni kell a károsodás forrását. Csak tegye ezt a biztonsági óvintézkedésekkel. A sebet szalvétával kell lefedni.
Enyhe sérülést kaphat, és elég lesz meleg teát inni és nyugtatót adni az áldozatnak. Súlyos sérülések esetén eszméletvesztés léphet fel. Ebben az esetben további segítségnyújtási intézkedésekhez kell folyamodnia:
- Keressen kényelmes pozíciót az áldozat számára.
- Ügyeljen a friss levegő utánpótlásra.
- Tisztítsa meg a légutakat a felesleges ruházattól.
- Fordítsa oldalra a fejét.
- A mentő megérkezése előtt ellenőrizze a pulzust és a légzést.
- Ha a sérülés olyan súlyos, hogy szívmegállás történt, akkor sürgősen mesterséges lélegeztetésre van szükség a szívizom közvetett masszázzásával.
Emlékeztetni kell arra, hogy vannak olyan helyzetek, amelyekben az ember élete az elsősegélynyújtás sebességétől függ.
Sugárégési sérülések és elsősegélynyújtás
Az ilyen károsodásokat ultraibolya, infravörös és sugárzás hatására lehet elérni. Ez a fajta égési sérülés jelentősen eltér a többitől abban, hogy szöveti ionizáció lép fel, ami a fehérjemolekula szerkezetében változást okoz.

A sugárzási égésnek megvan a maga bonyolultsági foka:
- Az első fokozatot bőrpír, viszketés és égés jellemzi.
- A második fokban hólyagok jelennek meg.
- A harmadik fokozat a felsorolt tünetek mellett magában foglalja a szöveti nekrózist és a szövődmények hozzáadását.
A sugárégés utáni elsősegélynyújtáskor tilos:
- Érintse meg a sebet a kezével, vagy tegyen rá nem steril tárgyakat.
- Ha buborékok jelennek meg, akkor azokat nem lehet átszúrni.
- Használjon kozmetikumokat a sebek kezelésére.
- Vigyen fel jeget. Ez nem csak fagyáshoz vezethet, hanem égési sokkot is okozhat az éles hőmérsékletcsökkenés miatt.
Szemégés
A szem égésének oka a fentebb tárgyalt összes tényező lehet. A lokalizáció eltérő lehet, ettől függően megkülönböztetik:
- retina;
- lencse.
A károsodás mértéke eltérő lehet, és ha az első otthon is jól kezelhető és kedvező kimenetelű, akkor a súlyosabb sérülések kórházi ápolást igényelnek, és a következmények a legszomorúbbak lehetnek.
A szem égési sérülésére utaló jelek a következők:
- Vörösség és duzzanat.
- Erős fájdalomérzet.
- Könnyezés.
- Félelem a világtól.
- Csökkent látásélesség.
- Az intraokuláris nyomás bármely irányú változása.
Ha sugárzás történt, előfordulhat, hogy a fenti jelek némelyike nem jelenik meg.
Vegyszerekkel való érintkezés esetén sürgősen 15 percig folyó vízzel kell öblíteni. Csepp fertőtlenítő cseppek, például "Floxal". A szem körül a bőr kenhető, szalvétával letakarható és elküldhető a szemésznek.

A sugárzásra utaló hegesztési égés nem azonnal, hanem néhány órával az expozíció után jelentkezhet. Az ilyen elváltozás jellemző jelei a következők:
- súlyos vágási fájdalom a szemekben;
- könnyezés;
- a látás éles csökkenése;
- félelem az erős fénytől.
Szemkárosodás esetén azonnal segítséget kell nyújtani. Ez határozza meg a kezelés hatékonyságát.
Égési kezelés
Mivel az égési sérülések súlyossága eltérő lehet, kétféle kezelés létezik:
- konzervatív;
- működőképes.
A terápia kiválasztása több tényezőtől függ:
- a sérülés teljes területe;
- égési mélység;
- a sérülés helye;
- az égést okozó ok;
- égési betegség kialakulása;
- az áldozat életkora.
Ha az égési sérülések kezelésére zárt módszert tekintünk, akkor azt úgy hajtják végre, hogy a sebre gyógyászati készítménnyel ellátott kötést helyeznek fel. Ha sekély és enyhe égés van, akkor az ilyen kötést nem is kell gyakran cserélni - a seb gyorsan gyógyul.
Második fokozat jelenlétében antiszeptikus hatású kenőcsöket, baktericid kenőcsöket alkalmaznak az égési helyre. , például "Levomikol" vagy "Sylvatsin". Megakadályozzák a baktériumok szaporodását. Ezt a kötést kétnaponta cserélni kell.
A 3-as és 4-es fokú égési sérüléseknél kéreg képződik, ezért eleinte fertőtlenítőszerrel kell kezelni a környéket, majd a kéreg eltűnése után (és ez általában 2-3 hét után következik be) baktériumölő kenőcsök használhatók.

A zárt kezelési módszernek megvannak a maga előnyei és hátrányai. Az elsők a következőket tartalmazzák:
- A kötés megakadályozza a fertőzés bejutását a sebbe.
- Megvédi a sebet a mechanikai sérülésektől.
- A gyógyszerek elősegítik a gyorsabb gyógyulást.
A hiányosságok között a következők szerepelnek:
- A kötés cseréjekor a beteg kellemetlen érzést tapasztal.
- A haldokló szövetek mérgezést válthatnak ki.
Zárt kezelési módszerrel speciális technikákat alkalmaznak, például ultraibolya besugárzást, baktericid szűrőket. Általában speciális égési központokban kaphatók.
Ez a kezelési módszer hozzájárul a száraz kéreg gyors kialakulásához. Leggyakrabban az arc, a perineum, a nyak égési sérüléseire használják.
Sebészeti kezelés
Bizonyos esetekben, amikor az égési sérülések nagyfokúak és nagy területeket foglalnak el, sebészeti beavatkozást kell alkalmazni. A következő típusokat használják:
- Nekrotómia. Az orvos levágja a varasodást, hogy biztosítsa a szövetek vérellátását. Ha ez nem történik meg, nekrózis alakulhat ki.
- Necrectomia. Leggyakrabban 3. fokú égési sérülésekkel történik az elhalt szövetek eltávolítása érdekében. A seb jól meg van tisztítva, a gennyedés megelőzhető.
- Szakaszos necrectomia. Mély égési sérülésekre készült, és kíméletesebb az előző módszerhez képest. A szövetek eltávolítása több alkalommal történik.
- Amputálás. A legsúlyosabb esetek: ha a kezelés sikertelen, a végtagot el kell távolítani, hogy megakadályozzuk a nekrózis további terjedését.
A sebészeti beavatkozás minden módszere, az utolsó kivételével, bőrátültetéssel végződik. Leggyakrabban lehetőség van a beteg saját bőrének átültetésére, amelyet más területről vettek.
Népi jogorvoslatok égési sérülésekre
Sokan kíváncsiak, hogyan lehet otthon gyógyítani az égést? Ami a 3. és 4. fokozatú károsodást illeti, a kérdést itt nem is tárgyaljuk - a kezelést csak kórházban szabad elvégezni. A könnyebb égési sérüléseket otthon is lehet kezelni.
Számos bevált módszer létezik a hagyományos gyógyítók számára, ezek közül a legnépszerűbbek és leghatékonyabbak:
- Ha megszerezzük, akkor a szódabikarbóna tökéletesen segít megbirkózni vele.
- Egy erős tea borogatása is enyhítheti az áldozat állapotát.
- Készítsen készítményt 1 evőkanál keményítőből és egy pohár vízből, és vigye fel naponta többször az érintett területekre.
- Ha egy gézszalvétát átitatsz homoktövis olajjal, és felkened vele az égési helyre, akkor a gyógyulás gyorsabban megy végbe.
- Egyesek úgy vélik, hogy a 2. fokú égés gyorsan gyógyítható nyers burgonyával. Friss burgonyaszeleteket 3 percenként kell alkalmazni. A hólyagok nem jelennek meg, ha az ilyen kezelést közvetlenül a sérülés után kezdik meg.
- Készítsen kenőcsöt 3 evőkanál napraforgóolajból és 1 evőkanál méhviaszból. Alkalmazza ezt a készítményt naponta 3-4 alkalommal.
Nem szabad megfeledkezni arról, hogy csak könnyű égési sérülésekkel lehet egyedül megbirkózni egészségügyi következmények nélkül. A súlyos sérülések orvosi ellátást igényelnek.
Égési sérülések szövődményei
Bármilyen égés esetén nemcsak a sérülések keltenek aggodalmat, különösen nagy területen, hanem egy fertőzés is, amely bármikor csatlakozhat. A kockázati tényezők a következők:
- Ha a testfelület több mint 30%-a érintett.
- Az égés megragadja a bőr minden rétegét.
- Csecsemő és időskor.
- A fertőzést okozó baktériumok antibakteriális rezisztenciája.
- A seb nem megfelelő kezelése és gondozása.
- A transzplantáció után kilökődés következett be.
Az összes szövődmény valószínűségének csökkentése érdekében a kezelést speciális klinikákon kell elvégezni. Az égési sérülés meglehetősen súlyos sérülés, különösen a gyermekek számára, akik súlyos lelki traumát is kapnak.
Az égési kezelés prognózisa mindig több tényezőtől függ, de minél gyorsabban kerül az áldozat a klinikára, annál hatékonyabb lesz a terápia, a gyógyulás gyorsabban és minimális szövődményveszély mellett történik. Az égési sérülés következményei visszafordíthatatlanok lehetnek, ha nem nyújtanak időben segítséget.
RCHD (Kazah Köztársaság Egészségügyi Minisztériumának Köztársasági Egészségfejlesztési Központja)
Verzió: A Kazah Köztársaság Egészségügyi Minisztériumának klinikai jegyzőkönyvei - 2016
A testfelület 50-59%-ának hőégetése (T31.5), a testfelület 60-69%-ának hőégetése (T31.6), a testfelület 70-79%-ának hőégetése (T31.7), a hőégetés a testfelület 80-89%-ának (T31.8), a testfelület 90%-ának vagy annál nagyobb részének termikus égése (T31.9)
égéstan
Általános információ
Rövid leírás
Jóváhagyott
Az egészségügyi szolgáltatások minőségével foglalkozó vegyes bizottság
A Kazah Köztársaság Egészségügyi és Szociális Fejlesztési Minisztériuma
2016. június 28-án kelt jegyzőkönyv 6. sz
égési sérüléseket -
a testszövetek károsodása magas hőmérsékletnek, különféle vegyszereknek, elektromos áramnak és ionizáló sugárzásnak való kitettség következtében.
Felületes és határos égési sérülések (II- IIIAMűvészet.)- károsodás, a dermális vagy papilláris réteg megőrzésével, a bőr önregenerálódásának lehetőségével.
mély égési sérülések- teljes vastagságú bőrelváltozások. Az öngyógyítás nem lehetséges. A bőr helyreállításához sebészeti beavatkozás szükséges - bőrátültetés, necrectomia.
Égési betegség - ez egy kóros állapot, amely kiterjedt és mély égési sérülések következtében alakul ki, a központi idegrendszer funkcióinak, az anyagcsere-folyamatoknak, a szív- és érrendszeri, légzőszervi, húgyúti, vérképzőrendszer működésének sajátos megsértésével, valamint a gyomor-bél traktus károsodásával. , máj, DIC kialakulása, endokrin rendellenességek stb. d.
dátumfejlődésjegyzőkönyv: 2016
Protokollhasználók: égetőgyógyászok, traumatológusok, sebészek, aneszteziológusok-újjáélesztők, háziorvosok, sürgősségi és sürgősségi orvosok.
Bizonyítéki szint skála:
Asztal 1
| DE | Kiváló minőségű metaanalízis, az RCT-k szisztematikus áttekintése, vagy nagyon alacsony (++) torzítási valószínűségű nagy RCT-k, amelyek eredményei általánosíthatók a megfelelő populációra. |
| NÁL NÉL | A kohorsz- vagy eset-kontroll tanulmányok magas színvonalú (++) szisztematikus áttekintése, vagy nagyon alacsony torzítási kockázatú magas színvonalú (++) kohorsz- vagy eset-kontroll vizsgálatok, vagy alacsony (+) torzítási kockázatú RCT-k eredményei. amely általánosítható a megfelelő populációra . |
| TÓL TŐL |
Kohorsz- vagy eset-kontroll vagy kontrollált vizsgálat randomizálás nélkül, alacsony torzítási kockázattal (+). Amelyek eredményei általánosíthatók a megfelelő populációra vagy RCT-kre, ahol nagyon alacsony vagy alacsony a torzítás kockázata (++ vagy +), amelyek eredményei közvetlenül nem általánosíthatók a megfelelő populációra. |
| D | Esetsorozat vagy ellenőrizetlen tanulmány vagy szakértői vélemény leírása. |
Osztályozás
Az égési sérülések osztályozása 4 fok szerint(1960-ban, a XXXVII. Sebészszövetségi Kongresszuson fogadták el):
I. fokozat - tiszta kontúrú bőrpír, néha ödémás alapon, az epidermisz nem érintett. Néhány óra vagy 1-2 nap alatt eltűnik.
II fokozat - vékony falú hólyagok jelenléte átlátszó folyékony tartalommal. A bőséges váladékozás 2-4 napig fennáll. Az önhámképződés 7-14 nap múlva következik be.
III-A fokozat - vastag falú hólyagok jelenléte zselészerű plazmatartalommal, részben kinyitva. A seb feneke nedves, rózsaszín, fehér és piros színű területekkel - maga a bőr papilláris rétege, amelyet gyakran vékony, fehéresszürke, lágy varasodás borít, petechiális vérzések, a fájdalomérzékenység megmarad, az érrendszeri reakció gyakran hiányzik. Az önhámképződés 3-5 hét után következik be.
· III-B fokozat - a bőr teljes vastagságának veresége koagulációs (száraz) vagy koagulációs (nedves) nekrózis kialakulásával. Száraz nekrózis esetén a varasodás sűrű, száraz, sötétvörös vagy barna-sárga, szűk hyperemia zónával és enyhe perifokális ödémával. Nedves nekrózis esetén az elhalt bőr ödémás, tésztaszerű állagú, a megmaradt vastag falú hólyagokban vérzéses váladék lehet, a seb alja tarka, fehértől sötétvörösig hamvas vagy sárgás, kiterjedt perifokális ödéma. Érrendszeri és fájdalomreakciók hiányoznak.
IV fok - nemcsak a bőr, hanem a bőr alatti szövetek alatti képződmények - izmok, inak, csontok - nekrózisa is kíséri. Jellemző a sűrű, száraz vagy nedves, fehéres, sárgásbarna vagy fekete tésztaszerű varasodás kialakulása. Alatta és a kerületben szöveti ödéma van kifejezett, az izmok „főtt húsnak” tűnnek.
Az égési sérülés mértékének (mélységének) osztályozása az ICD-10 szerint
Az égési fokozatok ICD-10 szerinti osztályozásának aránya a Szovjetunió XXVII. Sebészkongresszusának osztályozásával 1960-ban
2. táblázat
| Jellegzetes | A Szovjetunió XXVII. Sebész Kongresszusának osztályozása | Osztályozás az ICD-10 szerint | Égési mélység |
| Bőr hiperémia | І fokozat | І fokozat | Felületes égés |
| Hólyagosodás | II fokozat | ||
| bőrnekrózis | III-A fokozat | II fokozat | |
| Teljes bőrelhalás | III-B fokozat | III fokozat | mély égés |
| A bőr és az alatta lévő szövetek nekrózisa | IV fokozat |
Az égési betegségek osztályozása (OB)
· Égési sokk (OS) - akár 12-72 óráig tart, a sérülés súlyosságától, premorbid háttértől, a kórház előtti szakasz időtartamától, terápiától függően.
· Akut égési toxémia (BOT) – a sérülés pillanatától számított 2-3 naptól 7-14 napig terjed.
Szepticotoxémia - a varasodás pillanatától a bőr teljes helyreállításáig tart.
Reconvalescence - a bőr teljes helyreállítása után kezdődik és több évig tart.
OB áramlás.
A KÖRNYEZETI periódus lefolyásának három fokozata van, súlyos és rendkívül súlyos (mint égési sokknál). Ennek megfelelően az OOT és a septicotoxémia az égési területtől függően enyhe, súlyos és rendkívül súlyosra osztható.
Diagnosztika (ambulancia)
DIAGNOSZTIKA járóbeteg SZINTEN
Diagnosztikai kritériumok
Panaszok:
Égő fájdalmak esetén termikus ágensekkel, vegyi anyagokkal való érintkezés területén.
Anamnézis:
· Magas hőmérsékletnek, savaknak, lúgoknak való kitettség.
Fizikális vizsgálat:
· Az általános állapot felmérése; külső légzés (légzésszám, légzésszabadság felmérése, légutak átjárhatósága); pulzusszámot határoznak meg, vérnyomást mérnek.
Helyi állapot:
Felmérik a sebek megjelenését, az epidermisz leválásának meglétét, az epithelializációs területeket, a varasodást (leírják a varasodás jellegét - nedves, száraz), a seb eredetének előírását, lokalizációját, területét. .
Laboratóriumi vizsgálatok: nem.
Hangszeres tanulmányok: sz.
Diagnosztikai algoritmus:
Történelem - az égési sérülések körülményei és helye.
· Szemrevételezés.
· Légzési frekvencia, pulzusszám (HR), vérnyomás (BP) meghatározása.
Légzési nehézség vagy rekedtség meghatározása
Diagnosztika (mentő)
DIAGNOSZTIKA A SEGÉLYSEGÉLYNYÚJTÁS SZAKASZÁBAN
Diagnosztikai intézkedések:
Panaszok és anamnézis gyűjtése;
fizikális vizsgálat (vérnyomás, hőmérséklet mérés, pulzusszámlálás, légzésszám számolás) az általános szomatikus állapot felmérésével;
Az elváltozás helyének vizsgálata az égés területének és mélységének felmérésével;
A termikus inhalációs sérülés jeleinek megléte vagy hiánya: rekedtség, az oropharynx nyálkahártyájának hiperémia, az orrjáratok nyálkahártyájának kormosodása, szájüreg, légzési elégtelenség.
Diagnosztika (kórház)
DIAGNOSZTIKA STATIONÁRIS SZINTEN
Diagnosztikai kritériumok kórházi szinten
Panaszok:
égés és fájdalom égési sebek, hidegrázás, láz területén;
Anamnézis:
Magas hőmérsékletnek, savaknak, lúgoknak való kitettség története. Ki kell deríteni a károsító típusát, időtartamát, a sérülés idejét és körülményeit, kísérő betegségeket, allergiás anamnézist.
Fizikális vizsgálat:
· Az általános állapot felmérése; külső légzés (légzésszám, károsodás és légzésszabadság felmérése, légutak átjárhatósága), tüdő auskultációja; pulzusszámot, auskultációt határoznak meg, vérnyomást mérnek. Megvizsgálják a szájüreget. Leírják a nyálkahártya megjelenését, a korom jelenlétét a légutakban, a szájüregben, a nyálkahártya égésének jelenlétét.
Laboratóriumi kutatás
A laboratóriumi vizsgálatokhoz szükséges vérvétel az intenzív osztályon vagy a sürgősségi osztály intenzív osztályán történik.
Teljes vérkép, glükóz, kapilláris véralvadási idő, vércsoport és Rh faktor meghatározása, vér kálium/nátrium, összfehérje, kreatinin, maradék nitrogén, karbamid, koagulogram (protrombin idő, fibrinogén, trombin idő, plazma fibrinolitikus aktivitás, APTT, INR), sav-bázis egyensúly, hematokrit, mikroreakció, vizeletvizsgálat, ürülék féregpetékhez.
Instrumentális kutatás(UD A):
EKG - a szív- és érrendszer állapotának felmérése és a műtét előtti vizsgálat (LE A);
Mellkasröntgen - toxikus tüdőgyulladás és termikus inhalációs léziók (LEA) diagnosztizálására;
Bronchoszkópia - termoinhalációs elváltozásokkal (UD A);
A hasüreg és a vesék ultrahangja, a mellhártya ürege - a belső szervek toxikus károsodásának felmérése és a háttérbetegségek azonosítása (LE A);
· FGDS - égési stressz diagnosztizálására Curling fekélyek, valamint transzpylorus szonda beállítására gyomor-bél traktus parézisében (UD A);
Egyéb kutatási módszerek
· A javallatok szerint kísérő betegségek és sérülések jelenlétében. Vér HIV, hepatitis B, C (gyógyszerek és vérkomponensek befogadói számára). Bakteriális tenyészet a sebből a mikroflóra és az antibiotikum-érzékenység, bakteriális vértenyésztés a sterilitás érdekében.
Diagnosztikai algoritmus:, UD A (séma)






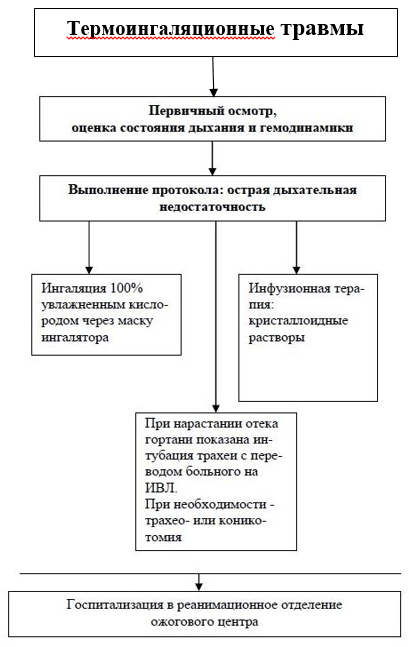
· Anamnézis - égési sérülések körülményei és helye - elsősegélynyújtás, tetanusz elleni védőoltások megléte.
Élettörténet és szomatikus betegségek jelenléte.
· Szemrevételezés.
Légzési nehézség vagy hangrekedtség, légzésszám, tüdőhallgatás meghatározása.
Pulzus, vérnyomás, pulzusszám, auskultáció meghatározása.
Szájüreg, nyelv vizsgálata, nyálkahártya állapotának felmérése, has tapintása.
Az égési sérülések mélységének és területének meghatározása.
Laboratóriumi vizsgálatok értelmezése
Műszeres vizsgálatok eredményeinek értelmezése
A fő diagnosztikai intézkedések listája:
1. Teljes vérkép, glükóz, kapilláris véralvadási idő, vércsoport és Rh faktor, vér kálium/nátrium, összfehérje, kreatinin, karbamid, koagulogram (protrombin idő, fibrinogén, trombin idő, APTT, INR), sav- bázis egyensúly, hematokrit, vizeletvizsgálat, ürülék féregpetékhez, EKG
2. Az égés mélységének és területének meghatározása.
3. A légutak károsodásának diagnosztizálása
4. Égési sokk diagnózisa
További diagnosztikai intézkedések listája, (UD A) :
Bakteriális tenyésztés sebekből - indikációk szerint vagy antibiotikum-terápia megváltoztatásakor (LE A);
· Mellkas röntgenvizsgálata indikációk szerint - toxikus tüdőgyulladás és termoinhalációs elváltozások diagnosztizálására (LE A);
FBS - termoinhalációs elváltozásokkal (UD A);
FGDS - égési stressz diagnosztizálására Curling fekélyek, valamint transzpilorikus szonda felállítására a gyomor-bél traktus parézisében (LE A).
Az égési terület meghatározása
A legelfogadhatóbb és meglehetősen pontos módszerek az égett felület méretének meghatározására az A. Wallace (1951) által javasolt módszerrel, az úgynevezett kilences szabályokkal, valamint a tenyér szabályával, a amely a testfelület 1-1,1%-ának felel meg.
"Kilenc szabálya" (a módszert javasolta A.Wallace, 1951)
Abból a tényből kiindulva, hogy az egyes anatómiai régiók területe százalékban 9 többszöröse:
- fej és nyak - 9%
- a test elülső és hátsó felülete - egyenként 18%.
- minden felső végtag - 9%
- minden alsó végtag - 18%
- perineum és nemi szervek - 1%.
"Pálmaszabály" (J.
Yrazer, 1997)
Az antropometriai vizsgálatok eredményeként J. Yrazer és munkatársai arra a következtetésre jutottak, hogy egy felnőtt tenyérfelülete a teljes testfelület 0,78%-a.
Az égési sérülés felületére illeszkedő tenyérszám határozza meg az érintett terület százalékos arányát, ami különösen kényelmes a test több részének korlátozott égési sérülései esetén. Ezek a módszerek könnyen megjegyezhetők, és bármilyen környezetben használhatók.

A gyermekek égési sérüléseinek területének mérésére egy speciális táblázatot javasolnak, amely figyelembe veszi a testrészek arányát, amelyek a gyermek életkorától függően különböznek (4. táblázat).
Terület az anatómiai régiók felületének teljes testfelületének százalékában életkor szerint
4. táblázat
| Anatómiai terület | újszülöttek | 1 év | 5 év | 10 év | 15 év | Felnőtt betegek |
| Fej | 19 | 17 | 13 | 11 | 9 | 7 |
| Nyak | 2 | 2 | 2 | 2 | 2 | 2 |
| A test elülső felülete | 13 | 13 | 13 | 13 | 13 | 13 |
| A test hátsó felülete | 13 | 13 | 13 | 13 | 13 | 13 |
| Félfenék | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
| Ágyék | 1 | 1 | 1 | 1 | 1 | 1 |
| Csípő | 5,5 | 6,5 | 8 | 8,5 | 9 | 9,5 |
| Lábszár | 5 | 5 | 5,5 | 6 | 6,5 | 7 |
| Láb | 3,5 | 3,5 | 3,5 | 3,5 | 3,5 | 3,5 |
| Váll | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
| Alkar | 3 | 3 | 3 | 3 | 3 | 3 |
| Kefe | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
OH diagnosztika
Minden olyan beteg, akinek a teljes égési területe meghaladja az 50%-ot, a mély égési sérülések több mint 20%-a súlyos vagy rendkívül súlyos VAGY klinikára kerül (5.
Az égési sokk súlyossága felnőtteknél
5. táblázat
OR a hemodinamikai rendellenességek hipovolémiás típusára utal. Az égési sokkot a következők jellemzik:
1. Tartós hemokoncentráció a keringő vérmennyiség folyékony részének elvesztése miatt („fehér vérzés”).
2. A plazma veszteség az égési sokk teljes időtartama alatt (12-72 óra) folyamatosan jelentkezik.
3. Kifejezett nociceptív impulzus.
4. A legtöbb esetben a hemodinamika hiperdinamikus típusa nyilvánul meg.
5. Az első 24 órában jelentősen megnő az érfal permeabilitása, amelyen keresztül nagy molekulák (albumin) tudnak átjutni, ami a paranecrosis zóna intersticiális ödémájához, a szövetek „egészségéhez” vezet, és súlyosbítja a hypovolemiát.
6. A sejtek pusztulását (beleértve az összes vörösvértest 50%-át) hyperkalaemia kíséri.
Nál nél könnyű OR foka (az égési terület kevesebb, mint 20%), a betegek súlyos fájdalmat és égést tapasztalnak az égési helyeken. Az első percekben, órákban lehet izgalom. Tachycardia 90-ig. A vérnyomás normális vagy enyhén emelkedett. Nincs légszomj. A diurézis nem csökken. Ha a kezelést 6-8 órával késik, vagy nem végzik el, oliguria és mérsékelt hemokoncentráció figyelhető meg.
Nál nél nehéz VAGY (20-50% b.t.) a letargia és az adynámia gyorsan fokozódik a tudat megőrzésével. A tachycardia kifejezettebb (legfeljebb 110), a vérnyomás csak infúziós terápia és kardiotonikus gyógyszerek bevezetése esetén stabil. A betegek szomjasak, dyspeptikus tünetek (hányinger, hányás, csuklás, puffadás) figyelhetők meg. Gyakran megfigyelhető a gyomor-bél traktus parézise, a gyomor akut tágulása. Csökkenti a vizeletürítést. A diurézist csak gyógyszerek alkalmazása biztosítja. A hemokoncentráció kifejeződik - a hematokrit eléri a 65-öt. A sérülés utáni első óráktól mérsékelt metabolikus acidózist határoznak meg légzési kompenzációval. A betegek lefagynak, a testhőmérséklet a normál alatt van. A sokk 36-48 óráig vagy tovább tarthat.
3-án (rendkívül súlyos) fokú OR (égés több mint 50% b. t.) az állapot rendkívül súlyos. A sérülés után 1-3 órával a tudat zavarttá válik, letargia és kábulat lép fel. A pulzus fonalas, a vérnyomás 80 Hgmm-re csökken. Művészet. és alacsonyabb (az infúziós terápia hátterében, a kardiotonikus, hormonális és egyéb eszközök bevezetése). Légszomj, felületes légzés. Gyakran előfordul hányás, amely megismételhető, a "kávézacc" színe. A gyomor-bél traktus kifejezett parézise. A vizelet az első adagokban mikro- és makrohematuria jeleivel, majd sötétbarna üledékkel. Anuria gyorsan beáll. A hemokoncentráció 2-3 óra elteltével észlelhető, a hematokrit 70-re vagy többre emelkedik. Növeli a hyperkalaemiát és a dekompenzált vegyes acidózist. A testhőmérséklet 36 fok alá csökken. A sokk akár 3 napig is eltarthat. és több, különösen a légúti égési sérülések (OD) esetén.
A termoinhalációs sérülés (TIT) diagnózisa.
A TIT diagnosztikai kritériumai az előfordulás gyakorisága szerint:
· A fibrobronchoszkópia (FBS) adatai - az esetek 100%-ában;
· Anamnézis (zárt helyiség, megégett ruha, eszméletvesztés tűz közben) - az esetek 95%-ában;
Az arc, a nyak, a szájüreg égési sérülései - 97% -ban;
· Az orrjáratok szőrének éneklése - 73,3%-ban;
Köhögés kormos köpetben - 22,6% -ban;
Dysphonia (hangrekedtség) - 16,8% -ban;
Stridor (zajos légzés), hörgőgörcs, tachypnea - az esetek 6,9% -ában.
A diagnosztikai FBS ellátása és indikációi a kórházba történő felvételkor(A bizonyíték kategória) , LE A
6. táblázat
| Javallatok | Biztonság |
| A TIT anamnesztikus adatai |
Helyi érzéstelenítésben, kivéve a helyi érzéstelenítők intoleranciáját, kifejezett alkoholmérgezés, pszichomotoros izgatottság, asztmás állapot és aspirációs szindróma |
| Dysphonia | |
| Korom az oropharynxban vagy a köpetben | |
| Öntudat< 9 баллов по шкале Глазго | Légcső intubációval |
| Stridor, légszomj | |
| Mély égési sérülések az arcon és a nyakon | |
| PaO2/FiO2< 250 |
A TIT súlyossága az FBS szerint(A. V. Visnevszkijről elnevezett Sebészeti Intézet, 2010):
1. A nyálkahártya hiperémiája és enyhe duzzanata, az érrendszeri mintázat kiemelése vagy "elmosódása", a légcsőgyűrűk súlyossága, nyálkahártya-váladék (kis mennyiségben).
2. Súlyos hiperémia és nyálkahártya-ödéma, erózió, magányos fekélyek, fibrin plakk, korom, nyálkahártya, nyálkahártya-gennyes vagy gennyes titok (a nyálkahártya-ödéma miatt a légcsőgyűrűk és a főhörgők nem láthatók).
3. Súlyos nyálkahártya hiperémia és ödéma, töredezettség és vérzés, többszörös eróziók és fekélyek jelentős mennyiségű fibrinnel, korom, nyálkahártya, nyálkahártya-gennyes vagy gennyes szekréció, a nyálkahártya sápadt és icterusos területei.
4. A tracheobronchialis fa teljes elváltozása, halványsárga nyálkahártya, érképtelenség, az alatta lévő szöveteken megtapadt sűrű koromlerakódás, korai (1-2 napos) hámlás lehetséges.
Diagnosztikai intézkedések az intenzív osztályon (PRIT), (UD A)
7. táblázat
| Esemény | Betegkategória | |||
| 1. napon a sérülés után | 2. napon a sérülés után | 3. napon a sérülés után | 4. és azt követő napok | |
| Panaszgyűjtés | Minden beteg | Minden beteg | Minden beteg | Minden beteg |
| Anamnézis gyűjtemény | Minden beteg | - | - | - |
| Az égés területének és mértékének értékelése | Minden beteg | Minden beteg | - | - |
| A tudat értékelése a glasgow-i skálán | Minden beteg | Minden beteg | Minden beteg | Minden beteg |
| A bőr nedvességtartalmának és turgorának felmérése | Minden beteg | Minden beteg | Minden beteg | Minden beteg |
| Testhőmérséklet | Minden beteg | Minden beteg | Minden beteg | Minden beteg |
| HR, HR, BP | Minden beteg | Minden beteg | Minden beteg | Minden beteg |
| CVP | Minden beteg | Minden beteg | Minden beteg | Minden beteg |
| SpO2 | Minden beteg | Minden beteg | Minden beteg | Minden beteg |
| Diurézis | Minden beteg | Minden beteg | Minden beteg | Minden beteg |
|
EKG |
Minden beteg | A jelzések szerint | A jelzések szerint | A jelzések szerint |
|
röntgen WGC grafika |
Minden beteg | TITS-ben, SOPL-ben szenvedő betegek | TIT-ben, ARDS-ben szenvedő betegek | ARDS-ben szenvedő betegek |
| Diagnosztikai FBS | táblázat szerint 3 | - | - | - |
| Diagnosztikai FGDS | - | - | GI betegek | GI betegek |
| Általános vérvizsgálat | Minden beteg | - | Minden beteg | Minden beteg |
| Hb, Ht vér 8 óránként | Minden beteg | Minden beteg | GI betegek | GI betegek |
| Általános vizelet elemzés | Minden beteg | - | Minden beteg | Minden beteg |
| A vizelet fajsúlya 8 óránként | Minden beteg | Minden beteg | - | - |
| ALT, AST vér | Minden beteg | - | Szepszisben szenvedő betegek | Szepszisben szenvedő betegek |
| teljes vér bilirubin | Minden beteg | - | Szepszisben szenvedő betegek | Szepszisben szenvedő betegek |
| Véralbumin | Minden beteg | Minden beteg | Minden beteg | Minden beteg |
| vércukorszint | Minden beteg | - | Szepszisben szenvedő betegek | Szepszisben szenvedő betegek |
| vér karbamid | Minden beteg | - | Szepszisben szenvedő betegek | Szepszisben szenvedő betegek |
| Vér kreatinin | Minden beteg | - | Szepszisben szenvedő betegek | Szepszisben szenvedő betegek |
| A vér elektrolitjai | - | - | Szepszisben szenvedő betegek | Szepszisben szenvedő betegek |
| APTT, INR, vér fibrinogén | - | Minden beteg | Szepszisben szenvedő betegek | Szepszisben szenvedő betegek |
| A vér gázösszetétele | TIT-ben szenvedő betegek | TIT-ben szenvedő betegek | Súlyos TIT-ben szenvedő betegek | Súlyos TIT-ben szenvedő betegek |
| Vizelet mioglobin | Az izomszövet károsodásával | - | - | |
| A vér karboxihemoglobinja | A Glasgow-i skálán ≤ 13 pontos eszméletvesztést szenvedő betegek tüzelése | - | - | - |
| Vér- és vizeletalkohol | Betegek, akiknek eszméletvesztése ≤ 13 pont a glasgow-i skálán; alkoholmérgezés jeleivel | - | - | - |
Az intenzív osztályon az alábbiakat kell kezelni:
OH-ban szenvedő betegek;
súlyos akut égési toxémiában szenvedő betegek, akiknek a testfelületének több mint 20% -a égési területe van;
érintett sTIT a légzési elégtelenség jeleinek teljes megszűnéséig;
Elektromos sérülést szenvedett betegek a szívkárosodás kizárása előtt;
Szepszisben, gyomor-bélrendszeri vérzésben, pszichózisban, égési kimerültségben, tudatzavarban szenvedő betegek;
Többszervi elégtelenség jeleit mutató betegek.
Kielégítő állapotú, felületes égési sérüléssel rendelkező betegek, akiknél enyhe VAGY az első 8-12 órában véget ért, nincs magas láz és leukocitózis, a gyomor-bél traktus motilitása nem szenved, és a diurézis nem kevesebb, mint 1/ ml/kg/óra, további intenzív terápia nem szükséges.
Terápiás tevékenységek az intenzív osztályon
8. táblázat
| Intenzív terápia | Betegkategória | ||||
| 1. napon a sérülés után | 2. napon a sérülés után | 3. napon a sérülés után | 4. és azt követő napok | ||
| Promedol 2% - 1 ml 4 óránként IV (gyermekeknél 0,1-0,2 mg / kg / óra IV) - I lehetőség | Minden beteg (egy vagy több lehetőség) | Minden beteg (egy lehetőség) | Fájdalomban szenvedő betegek (egy lehetőség) | Súlyos fájdalom szindrómában szenvedő betegek (az egyik lehetőség) | |
| Tramadol 5% - 2 ml 6 óránként IV (gyermekeknél 1 év után, 2 mg / kg 6 óránként IV) - II lehetőség | |||||
| Ketorolac 1 ml 8 óránként (kivéve 15 év alatti gyermekeket) IM 5 napig - III lehetőség | |||||
| Metamizol-nátrium 50% - 2 ml 12 óránként IV, IM (gyermekeknél analgin 50% 0,2 ml / 10 kg 8 óránként IV, IM) - IV lehetőség | Minden beteg | Minden beteg | |||
| Dekompressziós csíkos nekrotómia | A nyak, a mellkas, a has, a végtagok mély körkörös égési sérüléseivel rendelkező betegek | - | |||
| Prednizolon 3 mg/ttkg/nap IV | Enyhe OH-ban szenvedő betegek | - | - | - | |
| Prednizolon 5 mg/ttkg/nap IV | Súlyos OH-ban szenvedő betegek | Súlyos OH-ban szenvedő betegek | - | - | |
| Prednizolon 7 mg/ttkg/nap IV | Rendkívül súlyos OH-ban szenvedő betegek | Rendkívül súlyos OH-ban szenvedő betegek | - | - | |
| Prednizolon 10 mg/ttkg/nap IV | TIT-ben szenvedő betegek | TIT-ben szenvedő betegek | - | - | |
| Aszkorbinsav 5% - 20 ml 6 óránként IV csepegtető | Minden beteg | Kivéve az enyhe OH-ban szenvedő betegeket | - | - | |
| Furoszemid 0,5-1 mg/kg IV 8-12 óránként IV infúziós sebességgel | Diurézisben szenvedő betegek< 1 мл/кг/час | Diurézisben szenvedő betegek< 1 мл/кг/час | Diurézisben szenvedő betegek< 1 мл/кг/час | Diurézisben szenvedő betegek< 1 мл/кг/час | |
| Heparin 1000 egység/óra IV (gyermekeknél - 100-150 egység/kg/nap s/c) heparin inhaláció nélkül | Kivéve az enyhe OH-ban szenvedő betegeket | Kivéve az enyhe OH-ban szenvedő betegeket | - | - | |
| Enoxaparin 0,3 ml (vagy Nadroparin 0,4 ml, Cibor 0,2 ml), kivéve 18 év alatti gyermekeket naponta 1 alkalommal s/c | - | - | Szepszisben szenvedő betegek | Szepszisben szenvedő betegek | |
| Inzulin (Rapid) 6 óránként s.c. | ≥ 10 mmol/l vércukorszintű betegek | ≥ 10 mmol/l vércukorszintű betegek | ≥ 10 mmol/l vércukorszintű betegek | ||
| Omeprazol 40 mg (gyermekeknél 0,5 mg/kg) 1 alkalommal éjszakánként IV csepegtetve | Kivéve az enyhe OH-ban szenvedő betegeket | Kivéve az enyhe OH-ban szenvedő betegeket | Minden beteg | Minden beteg | |
| Omeprazol 40 mg (gyermekeknél 0,5 mg/ttkg) 12 óránként IV csepegtetve | - | - | GI betegek | GI betegek | |
| (felnőtt A bizonyíték kategóriájában) | |||||
| Sterofundin Iso (Ringer, Disol, nátrium-klorid 0,9%) | táblázat szerint 9 | táblázat szerint 9 | - | - | |
| szterofundin G-5 (Ringer, Disol, nátrium-klorid 0,9%) | - | táblázat szerint 9 | - | - | |
| Ő C | táblázat szerint 9 | táblázat szerint 9 | - | - | |
| Albumin 20% | - | táblázat szerint 9 | táblázat szerint 9 | Betegek, akiknek albumintartalma ≤ 30 g/l (összfehérje ≤ 60 g/l) | |
| Normofundin G-5 (legfeljebb 40 ml / kg / nap) | - | - | táblázat szerint 9 | Minden beteg | |
| Reamberin 400-800 ml (gyermekeknél 10 ml/kg) naponta 11 napig | - | - | - | Minden beteg | |
| III generációs cefalosporinok IV, IM | - | Minden beteg | Minden beteg | Minden beteg | |
| Ciprofloxacin 100 ml 12 óránként (gyermekek kivételével) | - | - | Szepszisben szenvedő betegek | Szepszisben szenvedő betegek | |
| Amikacin 7,5 mg/kg 12 óránként (gyermekeket is beleértve) IV, IM | - | - | |||
| PSS 3000 egység | - | - | - | Az Orosz Föderáció Egészségügyi Minisztériumának 1999. május 17-én kelt 174. számú rendeletének 12. függeléke szerint | |
| PSFI | - | - | - | ||
| SA | - | - | - | ||
| DTP | - | - | - | ||
| Invazív lélegeztetés | Eszméletvesztésben szenvedő betegek< 9 баллов по шкале Глазго (категория доказательности А); глубоким ожогом >40% (A bizonyítási kategória); mély égési sérülések az arcon és progresszív lágyrész-ödéma (B bizonyítási kategória); súlyos TIT a gége károsodásával és az elzáródás kockázatával (A bizonyíték kategória); égéstermékek által okozott súlyos TIT (B bizonyítási kategória); ARDS | ||||
| Adrenalin 0,1% 2 óránként belélegzés 7 napig | TIT-ben szenvedő betegek | TIT-ben szenvedő betegek | Súlyos TIT-ben szenvedő betegek | Súlyos TIT-ben szenvedő betegek | |
| ASS 3-5 ml 4 óránként belélegzés 7 napig | TIT-ben szenvedő betegek | TIT-ben szenvedő betegek | Súlyos TIT-ben szenvedő betegek | Súlyos TIT-ben szenvedő betegek | |
| (B bizonyítási kategória) | |||||
| Heparin 5000 egység 3 ml fiz. oldatot 4 óránként (2 órával az ASS után) inhaláció után 7 napig | TIT-ben szenvedő betegek | TIT-ben szenvedő betegek | Súlyos TIT-ben szenvedő betegek | Súlyos TIT-ben szenvedő betegek | |
| (B bizonyítási kategória) | |||||
| Higiénés FBS 12 óránként | Az égéstermékek által okozott TIT-ben szenvedő betegek | Az égéstermékek által okozott súlyos TIT-ben szenvedő betegek | - | ||
| BL felületaktív anyag 6 mg/kg 12 óránként endo-bronchiálisan vagy inhalálva 3 napig | Súlyos TIT-ben szenvedő betegek | Súlyos TIT-ben szenvedő betegek | ARDS-ben szenvedő betegek | ARDS-ben szenvedő betegek | |
| Regidron a szondában | táblázat szerint 9 | - | - | - | |
| Enterális fehérjekeverék csőbe legfeljebb 45 kcal / kg / nap térfogatban (A bizonyíték kategória) infúziós pumpán keresztül | 800 gr | táblázat szerint 9 | táblázat szerint 9 | Olyan betegek, akik nem tudnak vagy nem akarnak enni | |
| 3 komponensű zacskó parenterális tápláláshoz akár 35 kcal/kg/nap infúziós pumpán keresztül | - | - |
Betegek, akik nem tolerálják az enterálist keverék |
Olyan betegek, akik nem tudnak vagy nem akarnak enni, és nem tolerálják az enterális tápszert | |
| Immunovenin 25-50 ml (gyermekeknél 3-4 ml / kg, de legfeljebb 25 ml) 1 alkalommal 2 napon belül 3-10 napig | - | - | Súlyos szepszisben szenvedő betegek | Súlyos szepszisben szenvedő betegek | |
| Glutamin enterálisan 0,6 g/ttkg/nap vagy IV 0,4 g/kg/nap | - | Minden beteg (A bizonyíték kategória) | |||
| eritrocita tömeg | Krónikus vérszegénységben és 70 g/l alatti hemoglobin esetén az eritrocita tartalmú vérkomponensek transzfúziójának indikációi az anémiás szindróma klinikailag kifejezett jelei (általános gyengeség, fejfájás, tachycardia nyugalomban, légszomj nyugalomban, szédülés, ájulási epizódok) , amely a patogenetikai terápia következtében rövid időre nem küszöbölhető ki. A hemoglobin szintje nem a fő kritérium a javallatok jelenlétének meghatározásához. Az eritrocita tartalmú vérkomponensek transzfúziójának indikációit a betegeknél nemcsak a vér hemoglobinszintje alapján lehet meghatározni, hanem az oxigén szállítását és fogyasztását is. Vörösvértest tartalmú komponensek transzfúziója jelezhető a hemoglobin 110 g/l alá, a normál PaO2 és a kevert vénás vér (PvO2) oxigénfeszültségének 35 Hgmm alá csökkenésével, vagyis az oxigénkivonás 60 feletti növekedésével. %. A javallat szövege „az oxigénszállítás csökkentése vérszegénység esetén, Hb ____g/l, PaO2 ____ Hgmm, PvO2 ______ Hgmm. Művészet. Ha a hemoglobin bármely szintjén a vénás vér oxigénellátásának mutatói a normál tartományon belül maradnak, akkor a transzfúzió nem javasolt. (A Kazah Köztársaság Egészségügyi Miniszterének 2012. július 26-i 501. sz. rendelete) | ||||
| FFP |
Az FFP transzfúziójának indikációi a következők: 1) hemorrhagiás szindróma a véralvadási hemosztázis faktorok laboratóriumilag igazolt hiányával. A véralvadási hemosztázis faktorok hiányának laboratóriumi jelei a következő mutatók bármelyikével meghatározhatók: protrombin index (PTI) kevesebb, mint 80%; protrombin idő (PT) több mint 15 másodperc; nemzetközi normalizált arány (INR) több mint 1,5; fibrinogén kevesebb, mint 1,5 g/l; aktív parciális trombin idő (APTT) több mint 45 másodperc (korábbi heparinterápia nélkül). .(A Kazah Köztársaság egészségügyi miniszterének 2012. július 26-i 501. sz. rendelete) |
||||
Összefoglaló táblázat az OH időszak alatti rehidratációról
9. táblázat
| Napok a sérülés óta | 1. nap | 2. nap | 3. nap | |||
| 8 óra | 16 óra | 24 óra | 24 óra | |||
|
Térfogat, ml Összetett |
2 ml x kg x % égés* |
2 ml x kg x % égés* |
2 ml x kg x % égés* |
35-45 ml/kg (in / in + peros + egy szondán keresztül) |
||
|
A szterofundin izotóniás. Sterofundin G-5 (a 2. napon) |
100% hangerő | Fennmaradó térfogat |
többi hangerő |
- | ||
| Ő C | - |
10 - 20 - 30 ml/kg |
10 - 15 ml/kg |
- | ||
| Albumin 20% (ml) | - | - |
0,25 ml x kg x % égés |
véralbuminnal ≤ 30 g/l | ||
| Normofundin G-5 | - | - | - | legfeljebb 40 ml/kg | ||
| parenterális táplálás | - | - | - | jelzések szerint | ||
| A szondán keresztül | Regidron | 50-100 ml/óra | 100-200 ml/óra | - | - | |
| Enterális fehérje táplálkozás (EP) | 800 gr | - | 50 ml/óra x 20 óra |
75 ml/óra x 20 óra |
||
| Diéta | Könnyű VAGY | ital | ATS | ATS | ATS | |
| Súlyos OH | Regidron | Regidron | EP vagy WBD | EP vagy WBD | ||
| Rendkívül súlyos OH | Regidron | Regidron | EP | EP | ||
* - ha az égési terület több mint 50%, a számítás 50% -nál történik
** - figyelembe lehet venni az enterálisan beadott folyadékot
*** - A vér albuminszintjének a teljes vérfehérje tartalmának ½ fele megengedett. Számítsa ki az albumin oldat térfogatát a következő képlettel:
Albumin 10% (ml) \u003d (35 - véralbumin, g / l) x BCC, l x 10
ahol BCC, l \u003d FMT, kg: 13
Javallatok az intenzív osztályról az égési osztályra történő áthelyezésre.
Az áldozatok égési osztályra szállítása megengedett:
1. az OR időszak lejárta után, általában a sérülés pillanatától számított 3-4. napon, az életfenntartó funkció tartós megsértésének hiányában.
2. OT időszakában septicotoxemia légúti zavarok hiányában vagy kompenzációjában, szívműködés, központi idegrendszer, parenchymás szervek, gasztrointesztinális működés helyreállítása.
Nem gyógyszeres kezelés, UD A ;
· 11. táblázat, 1., 2. mód. Nazogasztrikus szonda beépítése, hólyagkatéterezés, centrális véna katéterezése.
10. táblázat
| Berendezések / készülékek | Javallatok | Napok száma |
| Enterális fehérjetáplálás (táplálkozási támogatás) | Kiterjedt égési sérülések, önmagukban képtelenség pótolni a veszteségeket | 5-30 nap |
|
Fluidizált égéságyon való tartózkodás (Redactron vagy "SAT" típusú) |
Kiterjedt égési sérülések a test hátsó részén | 7 - 80 |
|
A beteg elhelyezése 30-33*C-ig laminárisan fűtött légáramlású, légionizáló egységgel, decubitus matracokkal ellátott osztályokon, hőszigetelő takaróval letakarva. |
A test kiterjedt égési sérülései | 7-40 nap |
| Argon többcélú szike. | Sebészeti beavatkozások során | |
| VLOK | Kiterjedt égési sérülések, mérgezés | |
| UFOK | Kiterjedt égési sérülések, mérgezés | A toxémia és a septicotoxémia időszaka |
| Ózonterápia | Kiterjedt égési sérülések, mérgezés | A toxémia és a septicotoxémia időszaka |
infúziós terápia. Az égési sérülések IT-t klinikai indikációk jelenlétében végzik - a sebfelületen keresztüli kifejezett folyadékvesztés, magas hematokrit, a mikrokeringés normalizálása érdekében. Az időtartam az állapot súlyosságától függ, és több hónap is lehet. Fiziológiás sóoldatot, sóoldatot, glükózoldatot, aminosavoldatot, szintetikus kolloidokat, vérkomponenseket és -készítményeket, zsíremulziókat, enterális táplálásra szolgáló többkomponensű készítményeket használnak.
Antibakteriális terápia. Kiterjedt égési sérülésekkel az antibiotikum-terápiát a felvétel pillanatától írják elő. Félszintetikus penicillinek, I-IV generációs cefalosporinok, aminoglikozidok, fluorokinolonok, karbopenemek javallatok szerint használatosak.
Diszaggregátorok: p a javallatokról acetilszalicilsav, pentoxifillin, kis molekulatömegű heparinok stb. életkori adagokban.
Sebek helyi kezelése., (UD A).
A helyi kezelés célja az égési seb megtisztítása a nekrotikus varasodástól, a seb előkészítése az autodermoplasztikára, optimális feltételek megteremtése a felületes és határes égési sérülések epithelizációjához.
A felületi égési sérülések helyi kezelésére szolgáló gyógyszernek elősegítenie kell a hám reparatív képességeinek megvalósításához szükséges kedvező feltételek megteremtését: bakteriosztatikus vagy baktericid tulajdonságokkal kell rendelkeznie, nem lehet irritáló és fájdalmas hatása, allergiás és egyéb tulajdonságok, nem ragadhat. a sebfelületre, nedves környezetet kell tartani. Mindezeket a tulajdonságokat a gyógyszernek hosszú ideig meg kell őriznie.
Helyi kezelésre antiszeptikus oldatokkal, kenőcsökkel és gélekkel, vízben oldódó és zsíros alapú kötszerek (oktenidin)
dihidroklorid, ezüst-szulfadiazin, povidon-jód, többkomponensű kenőcsök (levomekol, oflomelid), különféle antibiotikus és antiszeptikus bevonatok, hidrogél bevonatok, poliuretánhab kötszerek, természetes, biológiai eredetű kötszerek.
A kötszereket 1-3 napon belül végezzük. A kötszerezés során csak a kötszer felső rétegeit kell óvatosan eltávolítani, miután steril vízzel, fertőtlenítő oldattal áztattuk. A sebre kerülő gézrétegeket csak azokon a területeken távolítják el, ahol gennyes váladék van. Nem praktikus a kötszer teljes cseréje, ha az nem válik szét szabadon. A géz alsó rétegeinek erőszakos eltávolítása megsérti az újonnan megjelent hám integritását, megzavarja a hámképződés normális folyamatát. Kedvező lefolyás esetén a seb elsődleges kötése után felhelyezett kötszer a teljes hámképződésig a sebben maradhat, cserét nem igényel.
Hatékony a sebfelület kezelése folyó steril víz zuhanyozásával mosófertőtlenítő oldatokkal, a sebfelületek tisztítása hidrosebészeti rendszerekkel, piezoterápia, valamint ultrahangos sebtisztítás ultrahangos eszközökkel. Mosás után a sebet kenőcsökkel, habosított poliuretánnal, antiszeptikumokkal ellátott, nem tapadó kötszerekkel zárják le.
Ha a korai műtéti necrectomia lehetősége korlátozott, akkor 20%-os vagy 40%-os benzoesav szalicilkenőccsel kémiai necrectomia is elvégezhető.
Az alapvető gyógyszerek listája, (LE A) (11. táblázat)
11. táblázat
| A gyógyszer, felszabadulási formák | Adagolás | Az alkalmazás időtartama | Valószínűség % | A bizonyítékok szintje | ||||
| Helyi érzéstelenítő szerek: | ||||||||
| Helyi érzéstelenítők (prokain, lidokain) | A kiadási űrlap szerint | A jelzések szerint | 100% | DE | ||||
| Eszközök az érzéstelenítéshez | DE | |||||||
| Antibiotikumok | ||||||||
| Cefuroxim | 1,5 g in / in, in / m, az utasításoknak megfelelően | A jelzések szerint, az utasítások szerint | DE | |||||
|
Cefazolin |
1-2 g, az utasítás szerint |
A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| Ceftriaxon | 1-2 gr az utasítás szerint | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| Ceftazidim | 1-2 g IM, IV, az utasítás szerint | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| cefepim | 1-2 g, i / m / in / in az utasítás szerint | A jelzések szerint, az utasítások szerint | DE | |||||
|
Amoxicillin/klavulanát |
600 mg iv az utasítások szerint | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| Ampicillin/szulbaktám | 500-1000 mg, in, m, in / in, naponta 4 alkalommal | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| Vankomicin | por / liofilizátum oldatos infúzióhoz 1000 mg, az utasításoknak megfelelően | A jelzések szerint, az utasítások szerint | 50% | DE | ||||
| Gentamicin | 160 mg IV, IM, az utasításoknak megfelelően | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| Ciprofloxacin, oldatos intravénás infúzió | 200 mg 2-szer / in, az utasításoknak megfelelően | A jelzések szerint, az utasítások szerint | 50% | DE | ||||
| Levofloxacin | oldatos infúzió 500 mg / 100 ml, az utasításoknak megfelelően | A jelzések szerint, az utasítások szerint | 50% | DE | ||||
| karbapenemek | utasítások szerint | A jelzések szerint, az utasítások szerint | DE | |||||
| Fájdalomcsillapítók | ||||||||
|
Tramadol oldatos injekció 100 mg/2 ml, 2 ml ampullákban 50 mg-os kapszula, tabletta |
50-100 mg. be/be, szájon keresztül. a maximális napi adag 400 mg. |
A jelzések szerint, az utasítások szerint | DE | |||||
| Metamizol-nátrium 50% | 50% - 2,0 intramuszkulárisan, legfeljebb 3 alkalommal | A jelzések szerint, az utasítások szerint |
80% |
DE | ||||
| Ketoprofen | utasítások szerint | A jelzések szerint, az utasítások szerint | DE | |||||
| Egyéb NSAID-ok | utasítások szerint | A jelzések szerint, az utasítások szerint | DE | |||||
| Narkotikus fájdalomcsillapítók (promedol, fentanil, morfium) | A jelzések szerint, az utasítások szerint | 90% | DE | |||||
| Diszaggregánsok és antikoagulánsok | ||||||||
| Heparin | 2,5-5 tonna ED - napi 4-6 alkalommal | A jelzések szerint, az utasítások szerint | 30% | DE | ||||
| Nadroparin kalcium injekció | 0,3, 0,4, 0,6 U s/c | A jelzések szerint, az utasítások szerint | 30% | DE | ||||
| Enoxaparin injekció fecskendőben | 0,4, 0,6 6 egység s/c | A jelzések szerint, az utasítások szerint | 30% | DE | ||||
| Pentoxifillin 5% - 5,0 | be/be, szájon keresztül | A jelzések szerint, az utasítások szerint | 30% | DE | ||||
| Acetilszalicilsav 0,5 | a szájon keresztül | A jelzések szerint, az utasítások szerint | 30% | DE | ||||
| Gyógyszerek helyi kezelésre | ||||||||
| Povidon-jód | 1 literes palack | A jelzések szerint, az utasítások szerint | 100% | DE | ||||
| Klórhexedin | 500 ml-es üveg | A jelzések szerint, az utasítások szerint | 100% | DE | ||||
| Hidrogén-peroxid | 500 ml-es üveg | A jelzések szerint, az utasítások szerint | 100% | DE | ||||
| Oktenidin-dihidroklorid 1% |
350 ml-es üveg, 20 gr |
A jelzések szerint, az utasítások szerint | 100% | DE | ||||
| Kálium-permanganát | Vizes oldat elkészítéséhez | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| Vízben oldódó és zsír alapú kenőcsök (ezüst tartalmú, antibiotikum és antiszeptikum tartalmú, többkomponensű kenőcsök) | Csövek, palackok, tartályok | A jelzések szerint, az utasítások szerint | 100% | DE | ||||
| kötszerek | ||||||||
| Géz, gézkötések | méter | A jelzések szerint, az utasítások szerint | 100% | DE | ||||
| Orvosi kötszerek | PCS. | A jelzések szerint, az utasítások szerint | 100% | DE | ||||
| Elasztikus kötszerek | PCS. | A jelzések szerint, az utasítások szerint | 100% | DE | ||||
| Sebkötöző anyagok (hidrogél, film, hidrokolloid stb.) | tányérok | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| Xenogén sebkötöző szerek (sertésbőr, borjúbőr, szívburok, hashártya, belek alapú készítmények) | tányérok | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| Tetemes emberi bőr | tányérok | A jelzések szerint, az utasítások szerint | 50% | DE | ||||
| Biotechnológiai módszerekkel tenyésztett bőrsejtek szuszpenziói | fiolák | A jelzések szerint, az utasítások szerint | 50% | DE | ||||
| Infúziós készítmények | ||||||||
| Nátrium-klorid oldatos infúzió 0,9% 400 ml | 400 ml-es palackok | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| Ringer-laktát oldat | 400 ml-es palackok | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| Nátrium-klorid, kálium-klorid, nátrium-acetát, | 400 ml-es palackok | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| Nátrium-klorid, kálium-klorid, nátrium-hidrogén-karbonát | 400 ml-es palackok | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| glükóz 5, 10% | 400 ml-es palackok | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| glükóz 10% | Ampullák 10 ml | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| glükóz 40% | 400 ml-es palackok | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| Dextrán, 10%-os oldatos infúzió | 400 ml | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| Egyéb gyógyszerek (a jelzések szerint) | ||||||||
| B vitaminok | ampullák | A jelzések szerint, az utasítások szerint | 50% | DE | ||||
| C vitaminok | ampullák | A jelzések szerint, az utasítások szerint | 50% | DE | ||||
| A csoport vitaminok | ampullák | A jelzések szerint, az utasítások szerint | 50% | DE | ||||
| Tokoferolok | kapszulák | A jelzések szerint. utasítások szerint | 80% | DE | ||||
| H2-blokkolók és protonpumpa-gátlók | ampullák | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| Etamzilát, oldatos injekció ampullában 12,5% | 2 ml-es ampullák | A jelzések szerint, az utasítások szerint | 50% | DE | ||||
| Aminokapronsav | fiolák | A jelzések szerint, az utasítások szerint | 50% | DE | ||||
| Difenhidramin | Ampullák 1-1 ml | A jelzések szerint, az utasítások szerint | 50% | DE | ||||
| Prednizolon | 30 mg-os ampullák | A jelzések szerint, az utasítások szerint | 50% | DE | ||||
| metoklopramid | Ampullák 0,5-2 ml | A jelzések szerint, az utasítások szerint | 50% | DE | ||||
| humán inzulin | Palackok 10ml/1000e | A jelzések szerint, az utasítások szerint | 90% | DE | ||||
| aminofillin | Ampullák 2,5-5 ml | A jelzések szerint, az utasítások szerint | 50% | DE | ||||
| Ambroxol | 15 mg-2 ml | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| Furoszemid | Ampullák 2 ml | A jelzések szerint, az utasítások szerint | 50% | DE | ||||
| Nystatin | tabletek | A jelzések szerint, az utasítások szerint | 50% | DE | ||||
| Ambroxol | Szirup 30mg/5ml 150ml | A jelzések szerint, az utasítások szerint | 80% | DE | ||||
| Nandrolon-dekanoát | Ampullák 1 ml | A jelzések szerint | 50% | DE | ||||
|
Enterális fehérjetáplálás (tápláló tápanyag) Steril keverék fehérje arányban 7,5 g, Zsírok - 5,0 g, szénhidrátok - 18,8 g. Napi mennyiség 500 ml-től 1000 ml-ig. |
800 gr-os zacskók | A jelzések szerint | 100% | DE | ||||
| 3 komponensű zacskó parenterális tápláláshoz akár 35 kcal/kg/nap 70/180, 40/80 infúziós pumpán keresztül | Zsákok térfogata 1000, 1500 ml | A jelzések szerint | 50% | DE | ||||
*Az OB az emberi szervezet minden szervének és rendszerének károsodásával fordul elő, ezért különféle gyógyszercsoportok (pl. gyomor-, agyvédő szerek) alkalmazását igényli. A fenti táblázat nem fedi le az égési betegségek kezelésére használt gyógyszerek teljes csoportját. Ezért a táblázat a leggyakrabban használt gyógyszereket mutatja be.
Műtéti beavatkozás
1. Műtét - Égési seb elsődleges műtéti kezelése.
Minden betegnél az égési seb elsődleges sebészeti kezelését végezték el. (PHOR).
A művelet célja - A sebfelületek tisztítása és a baktériumok számának csökkentése a sebben.
Javallatok- Égési sebek jelenléte.
Ellenjavallatok.
PHOR technika: antiszeptikus oldatokkal (povidon-jód oldat, nitrofurán, oktenidin-hidroklorid, klórhexedin) megnedvesített tampon, az égési hely körüli bőrt megtisztítják a szennyeződésektől, az idegen testeket és a hámréteget eltávolítják az égett felületről, a feszült nagy hólyagokat bemetszik, és tartalmukat kiengedik. . A sebeket antiszeptikus oldatokkal (povidon-jód oldat, oktenidin-dihidroklorid, nitrofurán, klórhexidin) kezelik. Antiszeptikus oldatokkal, hidrogéllel, hidrokolloid biológiai és természetes bevonatokkal ellátott kötszereket alkalmaznak.
2. Nekrotómia.
A művelet célja- hegek boncolása dekompresszió és a végtag vérellátásának helyreállítása céljából, mellkasi kirándulás
Javallatok. Körkörös kompresszió sűrű nekrotikus varasodással a mellkason, a végtagokon keringési zavarok jeleivel.
Ellenjavallatok. A kompresszió klinikája és a végtag nekrózisának veszélye esetén nincs ellenjavallat.
A műtéti terület háromszori povidon-jód oldattal történő feldolgozása után az égési varasodás hosszirányú boncolását végezzük az egészséges szövetekre. 2 vagy több vágás lehet. Ebben az esetben a bemetszés széleinek el kell térniük, nem kell zavarniuk a végtag vérellátását és a mellkas mozgását.
2. Műtét – Necrectomia
A necrectomia a következő típusokra oszlik határidők szerint.
RHN - korai műtéti necrectomia 3-7 nap.
PCN-késői műtéti necrectomia 8-14 nap.
HOGR - granuláló seb 15 napnál későbbi sebészeti kezelése.
Az eltávolítandó szövet mélysége.
Érintő.
Fascial.
Kezdetben a közelgő necrectomia időpontját, a közelgő műtéti beavatkozás típusát és mennyiségét tervezik. A necrectomia átlagos ideje 3-14 nap.
Az eltávolítandó szövet mélysége.
Érintő.
Fascial.
A műtét traumás, költséges, tömeges komponensek és vérkészítmények transzfúzióját igényli, allogén, xenogén, biológiai, szintetikus sebtakarók, magasan képzett aneszteziológusok, újraélesztők, combustiolok jelenlétét.
Figyelembe véve e műtétek során a szövetek súlyos traumatizálódását és végrehajtásuk során a 300 ml-t is elérő masszív vérveszteséget az eltávolított bőr egy százalékából, 5%-ot meghaladó necrectomia tervezésekor szükséges az utánpótlás kialakítása. egycsoportos FFP és eritrocita tömeg. A vérveszteség csökkentése érdekében hemosztatikumokat kell alkalmazni mind helyileg - aminokapronsav, mind általános - trinixánsav, etamzilát.
A művelet célja- Az égési seb kimetszése a seb megtisztítása és a bőrátültetésre való felkészülés, a fertőző szövődmények, mérgezés csökkentése érdekében.
Javallatok. Nekrotikus varasodás jelenléte a seb felületén.
Ellenjavallatok. A beteg rendkívül súlyos állapota, égési sebek súlyos fertőzése, légzőszervek károsodásával szövődött masszív égési sérülések, égési sérüléssel járó súlyos máj-, vese-, szív-, központi idegrendszeri károsodás, dekompenzált formában lévő diabetes mellitus, vérzés a gyomor-bél traktusból, a betegben mérgezési pszichózis állapota, a normál hemodinamika tartós megsértése, a véralvadás megsértése.
Az eljárás/beavatkozás módszertana:
A necrectomia a műtőben, általános érzéstelenítésben történik.
A műtéti terület 3-szoros povidon-jódos oldatos kezelését követően a szubkután zsír indikációi szerint injekciót végeznek a tehermentesítés kiegyenlítése és a vérveszteség csökkentése érdekében.
Nekrotóm segítségével: nekrotómként használhatunk elektrodermatómákat, Gambdi késeket, ultrahangos, rádióhullámos, különböző gyártók típusú hidrosebészeti deszekorokat, argon multifunkcionális szikét.
Az életképes szöveteken belül necrectómiát végeznek. A jövőben hemosztázist végeznek, mind helyi (aminokapronsav, hidrogén-peroxid, elektrokoaguláció), mind általános (trinixánsav, FFP, koagulációs faktorok).
A jövőben a stabil hemosztázis kialakulása után a korlátozott necrectomia során legfeljebb 3% -os területen, és a beteg stabil állapota esetén az autodermoplasztikát szabad hasított autograftokkal végezzük, amelyeket a dermatóm vett át a donor helyekről.
3%-nál nagyobb területen végzett necrectomia esetén nagy a kockázata a nekrotikus szövetek nem radikális eltávolításának, a sebfelületeket természetes (allogén bőr, xenogén bevonatok), biológiai vagy szintetikus sebkötözőkkel zárják le. , a bőr elvesztett barrier funkciójának helyreállítása érdekében.
A sebfelület teljes megtisztítása után a bőrt bőrátültetéssel helyreállítják.
Műtét – Granuláló seb (HOGR) sebészeti kezelése
Cél: kóros granulátumok kimetszése és hasadt bőrgraftok beültetésének javítása.
Javallatok.
1. Égési sebek granulálása
2. Nem gyógyuló maradék sebek
3. Patológiás granulációkkal járó sebek
Ellenjavallatok. A beteg rendkívül súlyos állapota, a normál hemodinamika tartós megsértése.
Az eljárás/beavatkozás módszertana:
A kiterjedt égési sérülések HOGR esetén előfeltétele az elektromos dermatóma, egy Gumby-kés jelenléte. Hatékonyabb és kevésbé traumatikus a granulálás hidrosebészeti eszközökkel történő kezelése.
A műtéti területet povidon-jód, klórhexidin és más antiszeptikumok oldatával kezelik. A kóros granulátumok kivágását végezzük. Erős vérzéssel a műtétet komponensek és vérkészítmények bevezetése kíséri. A műtét eredménye lehet xenotranszplantáció, bőr allotranszplantáció, keratinocita rétegek átültetése, 2-4 generációs sebtakarás.
Működés - Autodermoplasztika (ADP).
Ez a fő művelet mély égési sérülések esetén. Az ADP 1-5-6 (vagy több) alkalommal végezhető, amíg az elveszett bőr teljesen helyreáll.
A művelet célja- az égési sérülésekből származó sebet megszüntetni vagy részben csökkenteni a beteg sértetlen testrészeiről levágott szabad vékony bőrlebenyek átültetésével.
Javallatok.
1. Kiterjedt granuláló égési sebek
2. Sebek műtéti necrectomia után
3. Mozaik sebek, maradék sebek a testfelület 4 x 4 cm 2 -nél nagyobb területen
4. kiterjedt, 3A fokos égési sérülésekkel tangenciális necrectomia után az égési sebek hámképződésének felgyorsítása érdekében.
Ellenjavallatok.
Az eljárás/beavatkozás módszertana:
Kiterjedt égési sérüléseknél az ADP előfeltétele az elektromos dermatóma, a bőrperforátor jelenléte. A kézi bőrvételi módszerek a donor hely elvesztéséhez ("károsodásához") vezetnek, ami megnehezíti a későbbi kezelést.
A donor helyek háromszori kezelése alkohollal 70%, 96%, povidon-jód oldattal, klórhexidinnel, oktenidin-dihidrokloriddal, bőrfertőtlenítőkkel. A 0,1-0,5 cm 2 vastagságú, kettéhasadt bőrlebenyet elektrodermatómmal távolítjuk el 1500-1700 cm2-es területen. Antiszeptikus oldattal vagy filmmel, hidrokoloiddal, hidrogél sebkötözővel ellátott gézkötést helyeznek a donor helyre.
Az osztott bőrgraftokat (ha jelezzük) 1:1, 5, 1:2, 1:3, 1:4, 1:6 perforációs arányban perforáljuk.
A perforált graftok átkerülnek az égési sebbe. A sebhez való rögzítést (ha szükséges) tűzővel, varratokkal, fibrin ragasztóval végezzük. A beteg súlyos állapota esetén a sebzáródási terület növelése érdekében kombinált autoallodermoplasztika, autoxenodermoplasztika (hálóban háló, transzplantáció metszetben stb.), laboratóriumilag növesztett bőrsejtek - fibroblasztok - transzplantációja. , keratinociták, mezenchimális őssejtek - végezzük.
A sebet antiszeptikus oldatos gézkötéssel, zsír- vagy vízoldható alapú kenőccsel és szintetikus sebkötözővel zárják le.
Műtét - xenogén bőr, szövetek átültetése.
A művelet célja
Javallatok.
Ellenjavallatok. A beteg rendkívül súlyos állapota, égési sebek súlyos fertőzése, a normál hemodinamika tartós megsértése.
Az eljárás/beavatkozás módszertana:
A műtéti terület kezelése antiszeptikus oldattal (povidon-jód, alkohol 70%, klórhexidin). A sebeket antiszeptikus oldatokkal mossuk. Egész vagy perforált xenogén bőr (szövet) lemezeket ültetnek át a sebek felületére. A hasított autobőr és a xenogén bőr (szövet) kombinált transzplantációja során a xenogén szövetet a perforált autobőrre helyezik magas perforációs aránnyal (háló a hálóban). A sebet kenőccsel vagy antiszeptikus oldattal ellátott gézkötéssel zárják le.
Műtét - Allogén bőr átültetése.
A művelet célja- Ideiglenes sebzárás a sebfelszíni veszteségek csökkentése, a mikroorganizmusok elleni védelem, a regeneráció optimális feltételeinek megteremtése érdekében.
Javallatok.
1. mély égési sérülések (3B-4 fokozat) a testfelület több mint 15-20%-án, amikor az egyidejű bőrautotranszplantáció nem lehetséges a necrectomia során fellépő erős vérzés miatt. Bőrátültetések vágásakor a sebek teljes területe egy ideig növekszik, amíg a sebek epithelizálódnak a vágott autograftok helyén, és meg nem történik az átültetett graftok beültetése;
2. a donor bőr erőforrások hiánya;
3. az egyidejű bőrautotranszplantáció lehetetlensége a beteg állapotának súlyossága miatt;
4. ideiglenes burkolatként az autoskin transzplantáció szakaszai között;
5. mély égési sérülésekkel járó granuláló sebek előkészítése során bőrautotranszplantációra súlyos kísérőbetegségben szenvedő betegeknél, lomha sebfolyamatnál, CT változással minden kötszernél;
6. kiterjedt, 3A fokos égési sérülésekkel tangenciális necrectomia után az égési sebek hámképződésének felgyorsítása érdekében.
7. kiterjedt határvonali égési sérülésekkel az égési seb okozta veszteségek csökkentése, a fájdalom csökkentése, a mikrobiális szennyeződés megelőzése érdekében
Ellenjavallatok. A beteg rendkívül súlyos állapota, égési sebek súlyos fertőzése, a normál hemodinamika tartós megsértése.
Az eljárás/beavatkozás módszertana:
A műtéti terület kezelése antiszeptikus oldattal (povidon-jód, alkohol 70%, klórhexidin). A sebeket antiszeptikus oldatokkal mossuk. Egész vagy perforált allogén bőrlemezeket ültetnek át a sebek felületére. A hasított autobőr és az allogén (cadaveric) bőr kombinált transzplantációja során a holttestbőrt a perforált autobőr tetejére helyezik magas perforációs aránnyal (háló a hálóban). A sebet kenőccsel vagy antiszeptikus oldattal ellátott gézkötéssel zárják le.
Egyéb kezelések
Tenyésztett fibroblasztok transzplantációja, tenyésztett keratinociták transzplantációja, tenyésztett bőrsejtek és autoskin kombinált transzplantációja.
A szakértői tanácsok jelzései
12. táblázat
Az intenzív osztályra történő áthelyezés és az újraélesztés indikációi:
1. A beteg állapotának romlása légúti, szív- és érrendszeri, máj- és veseelégtelenség megjelenésével.
2. Égési betegség szövődménye - vérzés, szepszis, többszörös szervi elégtelenség
3. Súlyos állapot kiterjedt bőrautoplasztika után
A kezelés hatékonyságának mutatói
A seb megtisztítása a nekrotikus szövetektől, a seb klinikai felkészültsége a bőrtranszplantáció észlelésére, a bőrgraft beültetésének százalékos aránya, a fekvőbeteg kezelés időtartama. rehabilitáció;
a motoros funkciók és a bőr érintett szegmensének érzékenységének helyreállítása;
sebek epithelizációja;
a fekvőbeteg-kezelés időtartama. rehabilitáció;
További irányítás.
Miután a beteget kiengedték a kórházból, a sebész, a traumatológus és a terapeuta megfigyelés alatt áll, a klinikán kezelik.
Megkülönböztető diagnózis
Ismert anamnézissel, kiterjedt égési sérülések tényével, differenciáldiagnózist nem végeznek.
Kezelés külföldön

