نحوه بهبود گردش خون جفت در دوران بارداری انواع اختلالات جریان خون رحمی جفتی، چیست، چه باید کرد
در دوران بارداری بدن زنشروع به بازسازی می کند. بنابراین، در این دوره بسیار مهم است که وضعیت زن و جنین تحت کنترل باشد. طبق آمار پزشکی، تعداد نسبتا زیادی از زنان باردار دچار اختلال در جریان خون می شوند. موارد اضافی که در بدن ایجاد می شوند نیاز به نظارت مداوم توسط متخصصان دارند. نقض آن می تواند منجر به مرگ جنین شود و این ممکن است در هر مرحله از بارداری اتفاق بیفتد. بیایید سعی کنیم بفهمیم که چرا جریان خون در دوران بارداری مختل می شود.
کمی تئوری
همه می دانند که جفت به عنوان رابطی بین بدن زن و جنین عمل می کند. در این سیستم پیچیده، دو نوع گردش خون وجود دارد - جفتی و جنینی. هر گونه تخلف از یکی از آنها می تواند منجر به کاملاً شود عواقب غم انگیز، از جمله ایجاد بیماری های مختلف. فقط یک پزشک می تواند شدت مشکل را ارزیابی کند.
در این صورت خانمی که در هفته سی ام بارداری است باید تحت درمان ویژه قرار گیرد تشخیص سونوگرافی، که در آن رگ های جفت در یک تصویر سه بعدی به وضوح قابل مشاهده است. اگر تخلفی وجود داشته باشد، پزشک قطعا آن را مشاهده می کند، زیرا تغییری در رابطه فضایی گردش خون رحم و جنین-جفت وجود دارد. این خیلی شرایط خطرناکبدن، همانطور که ظلم رخ می دهد عملکرد تنفسی، و رشد جنین به حالت تعلیق در می آید.
درجات نقص
پزشکی سه درجه از شدت این آسیب شناسی را تشخیص می دهد. زمانی که گردش خون ناکافی هنوز به مقادیر بحرانی خود نرسیده باشد، ساده ترین درجه اول در نظر گرفته می شود. در این حالت همودینامیک جنین در وضعیت رضایت بخشی قرار دارد. اختلال در جریان خون رحمی جفت 1 درجه و گردش خون جنین-جفت ناکافی 1 درجه B وجود دارد.
درجه دوم با بدتر شدن خون رسانی به جنین مشخص می شود. در 50 درصد موارد، حداکثر سرعت حرکت خون در تمام دریچه های قلب کاهش می یابد و چنین تخلفی هم در جنین و هم در شریان های رحمی مشاهده می شود.
اغلب برای دوره کوتاهزمانی که درجه دوم به درجه سوم می رسد. در این حالت عملا جریان خون به سمت جنین متوقف می شود که می تواند باعث هیپوکسی شود. احتمال کاهش جریان خون دیاستولیک در آئورت زیاد است و در برخی موارد ممکن است به طور کامل ناپدید شود.
دلایل
اگر در دوران بارداری اختلال جریان خون درجه یک وجود داشته باشد، دلایل منجر به آن ممکن است متفاوت باشد. متعدد عوامل نامطلوبقادرند جفت را نه تنها در طول تشکیل آن، بلکه در تاریخ بعدی نیز تحت تأثیر قرار دهند. عمل پزشکیاولیه و ثانویه را تشخیص می دهد که به دلیل آن عملکرد جفت که به عنوان یک اندام حمل و نقل، محافظ، ایمنی، متابولیک و غدد درون ریز عمل می کند، مختل می شود.
بنابراین، اختلال در جریان خون درجه 1 A در دوران بارداری ممکن است به دلایل زیر رخ دهد:
- تومور رحم؛
- نقص ژنتیکی؛
- عواقب سقط جنین؛
- بیماری های عفونی؛
- فشار خون بالا؛
- بیماری های غدد فوق کلیوی و غده تیروئید؛
- ناهنجاری های ساختاری؛
- اختلالات هورمونی؛
- ترومبوز، آترواسکلروز؛
- دیابت قندی.
اگر این آسیب شناسی به موقع از بین نرود، پس از 6 هفته یک اختلال جزئی در جریان خون می تواند به مرحله سوم پیشرفت کند. اگر مشکلی در هفته 30 تشخیص داده شود، پزشک هنوز زمان کافی برای انجام اقدامات مناسب برای بازگرداندن گردش خون طبیعی دارد.
علائم
هر آسیب شناسی با آن مشخص می شود تصویر بالینی، به لطف آن پزشک می تواند نتیجه گیری مناسب را انجام دهد. فقدان همودینامیک منجر به تغییراتی در عملکرد جفت می شود و به همین دلیل است که جنین شروع به رنج می کند. لوازم مورد نیاز به مقدار محدود به او می رسد. مواد مغذیو اکسیژن و دفع محصولات متابولیک کند می شود. علائم شروع به ظاهر شدن می کنند که در نتیجه رشد داخل رحمی به حالت تعلیق در می آید.
بنابراین، اگر اختلال جریان خون در دوران بارداری رخ دهد، علائم این وضعیت به صورت زیر ظاهر می شود:
- ضربان قلب سریع؛
- کاهش یا افزایش فعالیت حرکتی جنین؛
- اختلاف بین حجم شکم و مرحله خاص بارداری.

چنین علائمی معمولاً در موارد عدم جبران رخ می دهد جریان خون رحمدر دوران بارداری 1 درجه A یا 1 B، این علائم هنوز ظاهر نمی شوند، زیرا همودینامیک جبران می شود. معمولاً در طی مطالعات تشخیصی تشخیص داده می شود.
تشخیص
برای تشخیص اختلال جریان خون 1 درجه در دوران بارداری باید یک سری معاینات انجام شود که با کمک آنها نوع و درجه تغییرات ایجاد شده مشخص می شود و وضعیت جنین مشخص می شود. در این مورد، پزشک اقدامات زیر را تجویز می کند:
- آزمایش خون برای هورمون هایی مانند استروژن، گنادوتروپین جفتی انسانپروژسترون؛
- کاردیوتوکوگرافی؛
- معاینه سونوگرافی;
- داپلر.
در برخی موارد، پزشک از قبل قادر است اختلالی را که در طول معاینه ایجاد شده است، با تمرکز بر ضربان قلب کودک، که در حین سمع محاسبه می شود، تعیین کند. اما بیشترین نتایج قابل اعتمادمعمولا پس از معاینه آزمایشگاهی و ابزاری بدست می آید.
درمان
اختلال در جریان خون جفتی رحمی با هر درجه ای که باشد باید درمان شود. بیشتر اقدامات درمانیهدف آنها جلوگیری از پیشرفت بیشتر آسیب شناسی است. همودینامیک تنها در صورتی عادی می شود که اختلال جریان خون 1 درجه B تشخیص داده شود.
در دوران بارداری با ناهنجاری ها از آنها استفاده می شود وسایل مختلف، بهبود وضعیت جنین. عمدتا استفاده می شود روش های محافظه کارانهدرمان مداخله جراحیفقط در صورت بروز عوارض و تهدید کننده زندگی امکان پذیر است نشانه های مهم. هنگام عادی سازی اختلالات جریان خون، مجموعه ای از اقدامات استفاده می شود - درمان بیماری زا، اتیوتروپیک و علامتی.
درمان دارویی
اغلب، اختلالات جریان خون درجه 1 A در دوران بارداری با کمک داروها اصلاح می شود. هنگام شناسایی نشانه های اولیهاختلالات به صورت سرپایی درمان می شوند. نارسایی شدیدتر گردش خون نیاز به بستری شدن در بیمارستان دارد.

برای درمان از داروهای زیر استفاده می شود:
- ضد اسپاسم - "Eufillin"، "No-shpa"؛
- عروقی - "Actovegin"؛
- عوامل ضد پلاکت - "Curantil"؛
- ویتامین ها و ریز عناصر - "اسید اسکوربیک"، "Magne B6"؛
- محافظ کبد - "Hofitol"، "Essentiale"؛
- توکولیتیک ها - "Partusisten"، "Ginipral"؛
- بهبود میکروسیرکولاسیون خون - "Trental"؛
- ضد هیپوکسان - "اینستنون"؛
- متابولیک - "ATP".
معمولاً برای بهبود وضعیت، دو دوره درمان انجام می شود - بلافاصله پس از تشخیص و در هفته 32-34. پس از این، پزشک در مورد روش زایمان تصمیم می گیرد. اگر اختلال گردش خون شدید باشد، این امر به ویژه مهم است. اگر جریان خون تا درجه 1 مختل شود، زایمان طبیعی انجام می شود.
درمان جراحی

اگر اختلال جریان خون تلفظ شود، زایمان اورژانسی انجام می شود. در صورت شکست درمان محافظه کارانه، حتی در مورد ریهتخلفات، تصمیم گیری ظرف دو روز گرفته می شود. معمولا انجام می شود سزارین. اگر در سن حاملگی کمتر از 32 هفته برنامه ریزی شود، وضعیت جنین و زنده ماندن آن ارزیابی می شود.
اقدامات پیشگیرانه
برای جلوگیری از این وضعیت پاتولوژیکبه عنوان اختلال جریان خون 1 درجه در دوران بارداری باید اقدامات پیشگیرانه انجام شود. زنی که در انتظار بچه دار شدن است باید محصولات حاوی ویتامین های ضروریریز و درشت عناصر، چربی ها، کربوهیدرات ها و پروتئین ها. هر روز باید حداقل 1.5 لیتر مایع بنوشید، اما به شرطی که تورم شما را آزار ندهد.

همچنین مهم است که وزن خود را تحت کنترل داشته باشید. در دوران بارداری، افزایش وزن توصیه شده نباید بیش از 10 کیلوگرم باشد. به زنانی که در معرض خطر هستند، داروها برای تداخل بین سیستم بدن مادر و جنین و جلوگیری از افراط و تفریط، پروفیلاکسی داده می شود. اختلال عملکرد خطرناکگردش خون رحمی جفتی روش اصلاح شده به موقع مدیریت کار نیز نقش مهمی ایفا می کند. اما باید به خاطر داشت که حتی رعایت این اقدامات نیز از بروز عوارض شدید عصبی جلوگیری نمی کند.
نتیجه گیری
بنابراین، کنترل جریان خون در دوران بارداری بسیار مهم است. دلایل ممکن است متفاوت باشد. نکته اصلی این است که مراقب سلامتی خود باشید و تشخیص به موقعآسیب شناسی به پیشگیری کمک می کند عواقب شدیدبرای کودک متولد نشده
در این مقاله در مورد چنین موضوعی صحبت خواهیم کرد که بسیاری از دختران باردار را به عنوان نقض جریان خون رحمی جفت نگران می کند. علل اختلالات گردش خون در سیستم مادر و جنین، علائم آنها، خطرات تخلفات مشابهو گزینه های درمانی
اختلالات جریان خون رحمی جفتی به درستی اصطلاح "اختلال در جریان خون رحمی جنین" نامیده می شود، زیرا به طور مشروط گردش خون در سیستم مادر و جنین را می توان به دو بخش تقسیم کرد:
- جریان خون رحم جفتی.
- جریان خون جنین جفتی.
اختلالات جریان خون در هر یک از این سیستم ها یا در هر دوی آنها بلافاصله در زنان و زایمان اختلالات جریان خون رحمی- جنینی نامیده می شود.
مرز معمولی بین این دو سیستم را می توان جفت نامید - یک اندام موقت بارداری که با رشد پرزهای کوریونی جنین در غشای مخاطی دیواره رحم تشکیل می شود. جفت فیلتری متشکل از پیوندهای متعدد عروق چند سطحی است که در آن خون مادر، بدون مخلوط شدن با خون جنین، اکسیژن و مواد مغذی را وارد جریان خون جنین می کند و مواد مضر و محصولات متابولیک را پس می گیرد.
جفت مهمترین عضو برای جنین است که عملکرد طبیعی او را تضمین می کند
بیایید سعی کنیم این سیستم پیچیده جریان خون را درک کنیم:
- از سمت رحم، جفت توسط شریان های مادر تغذیه می شود - شریان های رحمیو شریان های مارپیچی آنها اجزای تشکیل دهنده اولین سطح خون رسانی به رحم و جنین باردار هستند.
- شریان های مارپیچی جفت را تغذیه می کنند و به طور مستقیم جریان خون جفت را تشکیل می دهند.
- جفت بند ناف یا بند ناف - مجموعه ای از سه رگ - دو شریان و یک ورید را تشکیل می دهد که توسط یک ماده ژله مانند خاص احاطه شده است. توسط ورید نافیخون غنی از اکسیژن و مواد مغذی به سمت حلقه نافجنین، خون را بیشتر به کبد و سایر اندام های حیاتی جنین می رساند. جریان خون در رگ های ناف دومین جزء گردش خون در سیستم مادر و جنین را تشکیل می دهد.
- عروق بزرگ جنین در حیاتی است اندام های مهم- آئورت و شریان مغزی سومین جزء گردش خون را تشکیل می دهند.
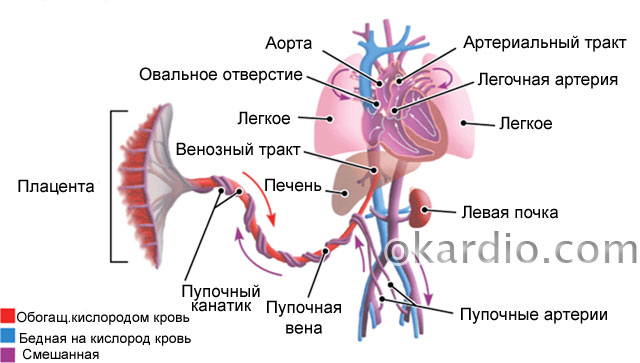 گردش خون جنین. برای بزرگنمایی روی عکس کلیک کنید
گردش خون جنین. برای بزرگنمایی روی عکس کلیک کنید اگر جریان خون در هر سطحی مختل شود، جنین مواد مغذی و اکسیژن کافی دریافت نمی کند - هیپوکسی داخل رحمی جنین یا آن گرسنگی اکسیژن. هیپوکسی داخل رحمی می تواند حاد و به سرعت منجر به مرگ جنین شود، یا مزمن - طولانی مدت و کند، که علامت اصلی آن تاخیر در رشد جنین است (به اختصار FGR).
بسته به شدت و درجه اختلالات جریان خون، می توان وضعیت را مشاهده کرد و به صورت محافظه کارانه درمان کرد (زمانی که خیلی خطرناک نیست) یا می توان زن را در هر مرحله از بارداری به صورت اورژانسی برای نجات جان کودک به دنیا آورد.
مشکل اختلالات جریان خون در سیستم "مادر-جنین" توسط متخصص زنان و زایمان در تماس نزدیک با پزشکان سونوگرافی پری ناتال رسیدگی می شود، زیرا وظیفه اصلی تعیین اختلالات فوری و درجه آنها متعلق به پزشکان سونوگرافی است.
علل اختلالات گردش خون در سیستم مادر و جنین
- اختلالات جفت - تشکیل و عملکرد جفت. چنین اختلالاتی می تواند اولیه باشد - در مرحله بارداری - جدا شدن جفت، کمبود پروژسترون، مخاط ناقص رحم. جفت از قبل تشکیل شده نیز ممکن است آسیب ببیند. این به دلیل اختلال در سیستم انعقادی، عفونت و ضربه به جفت است.
- اختلالات سیستم انعقادی - ترومبوز خود به خود و القایی. لخته های خون شاخه های بزرگ و کوچک رگ های رحم و جفت را مسدود می کند.
- عفونت های داخل رحمی به جفت آسیب می زند و باعث تشکیل لخته های خون می شود.
- عوارض بارداری - درگیری Rh، ژستوز، سندرم سرقت دوقلو، جدا شدن جفت، زایمان زودرس.
- کمبود مواد مغذی و ویتامین ها - به ویژه، کمبود آهن - کم خونی.
- بیماری های مادر - دیابت شیرین، فشار خون بالا، ترومبوفیلی، نقایص عروقی و دیواره عروقی، بیماری های قلبی و ریوی.
- تاثیر عوامل مضر محیط خارجی – شرایط مضردر محل کار، اثر مواد مخدر، سیگار کشیدن، اعتیاد به الکل، اعتیاد به مواد مخدر.
- استرس و فشار عصبی.
 گلوکومتر برای اندازه گیری سطح قند خون. وجود دیابت در مادر می تواند منجر به مشکلات گردش خون در سیستم مادر و جنین شود
گلوکومتر برای اندازه گیری سطح قند خون. وجود دیابت در مادر می تواند منجر به مشکلات گردش خون در سیستم مادر و جنین شود علائم اصلی بیماری
این علائم را خارجی می نامند زیرا روش اصلی برای تشخیص اختلالات جریان خون جفت و جنین، روش سونوگرافی با داپلر است که در ادامه در قسمتی جداگانه به آن پرداخته خواهد شد.
چگونه می توان قبل از انجام سونوگرافی به درد جنین مشکوک شد؟
- رشد ناکافی یا غیبت کاملافزایش شاخص های اصلی اندازه گیری شکم زن باردار در قرار بعدی - ارتفاع فوندوس رحم و دور شکم. این دو اندازه است که پزشک در هر مراجعه به خانم باردار با یک نوار سانتی متر اندازه می گیرد.
- نتایج نامطلوب گوش دادن به قلب جنین توسط پزشک در حین معاینه. هر معاینه مادر باردار با گوش دادن به صداهای قلب جنین با استفاده از یک لوله مخصوص - گوشی پزشکی زنان و زایمان همراه است. اگر پزشک متوجه تغییر در ضربان قلب جنین، صداهای خفه شده یا عدم پاسخ انقباضات قلب به حرکات شود، باید به پزشک هشدار دهد.
- مشخصات حرکتی نامطلوب جنین. این علامت به وضوح توسط خود زن مشخص شده است. یک زن باردار ممکن است از ضعیف شدن حرکات، دوره های طولانی "سکوت" جنین یا حرکات بیش از حد خشن شکایت کند. ساده ترین تست برای فعالیت حرکتیجنین یک آزمایش "شمار تا ده" خواهد داشت. در این حالت، یک زن باردار باید حداقل 10 حرکت جداگانه جنین را در عرض 12 ساعت بشمارد.
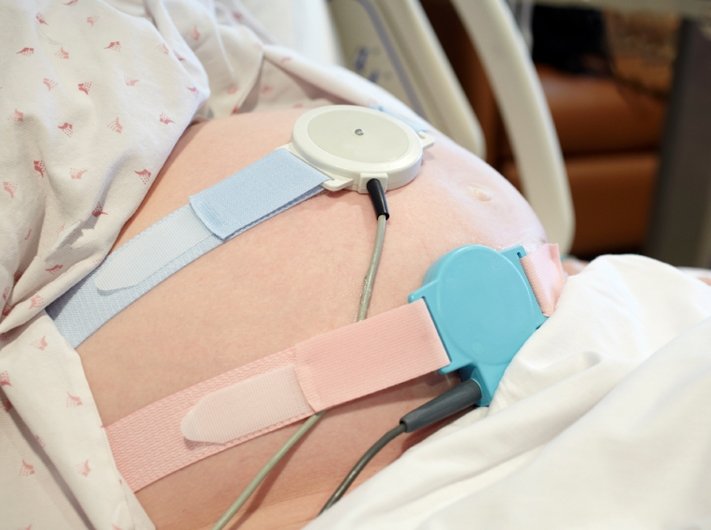
- انواع نامطلوب یا هشدار دهنده CTG - کاردیوتوکوگرافی. این روش برای ثبت فعالیت الکتریکی قلب جنین در هر قرار ملاقات انجام می شود. کلینیک قبل از زایمان، از هفته 28 تا 30 شروع می شود. CTG روشی بسیار حساس برای ارزیابی وضعیت جنین است، بنابراین در صورت وجود ناهنجاری های کاردیوتوکوگرام، بررسی اجباری سونوگرافی جنین و جریان خون آن ضروری است.
اینها چهار نقطه اصلی هستند که در آنها دلایل عینی برای مشکوک شدن به یک یا آن نقض خون رسانی به رحم و جنین وجود دارد. نیز وجود دارد قرائت های نسبیبرای انجام اضافی اقدامات تشخیصیدر مورد جریان خون رحم- جنین:
- حاملگی چند قلو، به خصوص در حضور دوقلوهای تک کوریونی. چنین دوقلوهایی یک جفت مشترک دارند، بنابراین جفت دومی اغلب نمی تواند با چنین باری کنار بیاید، به خصوص در اواخر بارداری.
- ناهنجاری در ساختار جفت - هیپوپلازی جفت، جفت رول شکل، و همچنین پیری زودرس آن.
- ناهنجاری در ساختار بند ناف یا وجود آن گره های واقعی- چنین گره هایی زمانی تشکیل می شوند که جنین به طور فعال حرکت می کند.
- وجود عفونت داخل رحمی - ویروسی، باکتریایی یا دیگران.
- تضاد Rh بین مادر و جنین بر اساس فاکتور Rh یا گروه خونی. چنین درگیری در درجه اول با وجود آنتی بادی در خون مادر تشخیص داده می شود.
- دیابت بارداری مادر که در یک بارداری موجود ایجاد شده است، یا دیابت شیرین از قبل موجود.
- پره اکلامپسی یکی از عوارض اواخر بارداری است که با افزایش مشخص می شود فشار خون، تورم و پیدایش پروتئین در ادرار.
- فشار خون مادر.
- هر قلبی یا آسیب شناسی عروقیمادر
- اختلالات لخته شدن خون - به ویژه تمایل به ترومبوز. چنین اختلالاتی شامل ترومبوفیلی ارثی و سندرم آنتی فسفولیپید است.
همه این عوامل به طور قابل توجهی خطر ابتلا به اختلالات جریان خون را در سیستم مادر و جنین افزایش می دهند و بنابراین تحت نظارت دقیق قرار دارند.
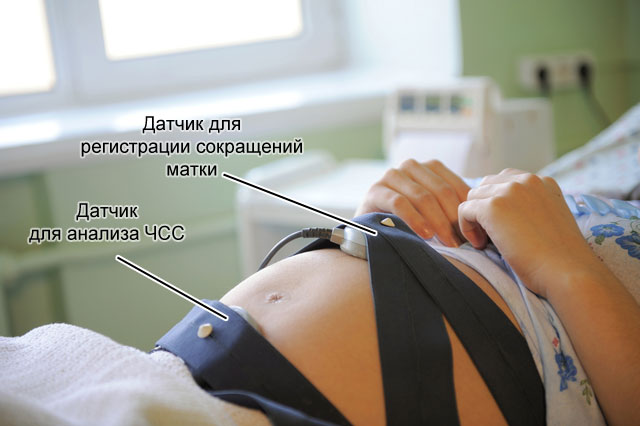 از کاردیوتوکوگرافی می توان برای ارزیابی ضربان قلب جنین در حالت استراحت، در حین حرکت و در حین انقباضات رحمی استفاده کرد.
از کاردیوتوکوگرافی می توان برای ارزیابی ضربان قلب جنین در حالت استراحت، در حین حرکت و در حین انقباضات رحمی استفاده کرد. تشخیص اختلالات جریان خون
استاندارد طلایی برای تشخیص اختلالات جریان خون پری ناتال، بررسی سونوگرافی جنین با اندازه گیری های داپلر اجباری است. روش داپلر بر اساس اندازه گیری سرعت، شاخص های مقاومت و سایر شاخص های جریان خون در عروق است. جامعه پزشکی جهانی توسعه یافته است مقدار زیادیجداول و نمودارهای اندازه گیری داپلر هر رگ.
در مامایی، گردش خون جنین با استفاده از عروق زیر ارزیابی می شود:
- شریان های رحمی - ارزیابی اولین پیوند سیستم "مادر-جنین". توجه دقیق به شاخص های شریان های رحمی به زنان باردار مبتلا به بیماری های قلبی و عروقی، کم خونی، فشار خون شریانی، بارداری و دیابت بارداری می شود.
- عروق بند ناف - ارزیابی سیستم مادر و جنین - شاخص های جریان خون از جفت به کودک. رایج ترین شاخص های جریان خون ارزیابی شده، شریان نافی است.
- شریان مغزی میانی یا میانی یک رگ قدرتمند در مغز جنین است. شاخص های جریان خون در این رگ در وجود تضاد در سیستم Rh یا گروه های خونی، کم خونی جنینی و همچنین در موارد مشکوک به ناهنجاری های جنینی بسیار مهم و قابل توجه است.
پزشک چندین بار شاخص های جریان خون را اندازه گیری می کند و مقادیر به دست آمده را با جداول مرتبط می کند. اینها شاخص های بسیار متغیری هستند که بسته به عوامل خارجی و داخلی می توانند به طور قابل توجهی نوسان داشته باشند:
- دوره بارداری تا یک هفته است.
- تعداد جنین ها و جفت ها - دوقلوها و سه قلوها اندازه گیری داپلر خاص خود را دارند.
- فشار خون مادر - پزشک سونوگرافی همیشه به اعداد فشار خون زن باردار علاقه مند است.
- سطح هموگلوبین مادر - با کم خونی، شاخص های جریان خون می تواند به طور قابل توجهی تغییر کند.
- سیگار کشیدن و سایر عادات بد مادر.
- داروها.
- تن رحم - هم هیپرتونیک طبیعی و هم انقباضات منظم، به عنوان مثال، در هنگام زایمان.
 تن رحم (هیپرتونیک) - انقباض لایه عضلانی رحم
تن رحم (هیپرتونیک) - انقباض لایه عضلانی رحم علاوه بر اندازه گیری های داپلر، پزشک به اصطلاح جنین سنجی را انجام می دهد - اندازه جنین را اندازه گیری می کند و وزن تخمینی آن را محاسبه می کند. اگر رشد جنین از حد متوسط به طور قابل توجهی تاخیر داشته باشد، پزشک حق دارد "محدودیت رشد جنین" یا FGR را تشخیص دهد. تاخیر مشابهی در رشد جنین با هیپوکسی مزمن مشاهده می شود - یعنی جنین اکسیژن و مواد مغذی کافی دریافت نمی کند. برای مدت طولانی- چندین هفته و حتی ماه.
بر اساس شاخص های به دست آمده، پزشک تشخیص سونوگرافی تشخیص می دهد: "اختلال در جریان خون رحمی جنین" و درجه را نشان می دهد. در صورت وجود محدودیت رشد جنین، تشخیص با فرمول "FGR" تکمیل می شود.
اکنون به تفصیل در مورد طبقه بندی درجات اختلالات جریان خون صحبت خواهیم کرد.
سه درجه آسیب شناسی
سه درجه اصلی اختلال در جریان خون رحمی جنین وجود دارد:
- درجه I - اختلالات جزئی در یکی از سیستم های گردش خون مشروط. درجه اول دارای دو درجه فرعی است:
- I A - اختلال در جریان خون رحمی جفتی با حفظ جریان خون جنین جفتی. این به معنای نقض گردش خون در سیستم شریان رحم است.
- I B - نقض جریان خون جنینی-جفتی با حفظ جریان خون رحمی جفتی. در این مورد، شریان های رحمی به طور کامل عملکرد خود را انجام می دهند، اما اختلالاتی در سطح پس از جفت وجود دارد.
درمان اختلالات جریان خون جنین-رحمی
تقریباً تمام درجات اختلالات جریان خون نیاز به درمان اجباری دارند. سوال این است که چه درجه ای از اختلالات جریان خون تشخیص داده می شود و آیا با تاخیر رشد جنین همراه است یا خیر.
"بی ضررترین" اختلالات جریان خون رحمی جفتی در درجه 1a است. درک این نکته مهم است که این نوع اختلال گاهی اوقات یک یافته تصادفی در طول سونوگرافی بعدی است. این وضعیت می تواند در پس زمینه افزایش فشار خون در مادر، اضطراب، خستگی یا کاهش سطح هموگلوبین او رخ دهد. این درجه همیشه نشان دهنده رنج جنین نیست و اغلب در عرض چند ساعت پس از استراحت یا پیاده روی خود به خود از بین می رود. هوای تازه. با این حال، این بدان معنا نیست که شما باید از تشخیص "تسلیم شوید". یک زن باردار باید بعد از 5 تا 7 روز تحت سونوگرافی بعدی قرار گیرد و در طول هفته چندین بار اسکن CTG را ثبت کند.
روش های اساسی درمان اختلالات جریان خون جنین:
- عادی سازی سبک زندگی و تغذیه یک زن باردار. پیاده روی زیاد در هوای تازه، حداقل 8 ساعت خواب شبانه و تلاش برای استراحت حداقل یک ساعت در روز بسیار مهم است. برای مدت طولانی نشستن V موقعیت ناراحت کننده، زیاد حرکت کنید، معمولی و مغذی بخورید.
- کنترل فشار خون یکی از مهمترین پارامترهای تعیین کننده جریان خون رحم است. مشروط به در دسترس بودن فشار خون شریانیشما باید به طور مداوم داروهای تجویز شده توسط پزشک خود را مصرف کنید و فشار خون خود را کنترل کنید.
- درمان عفونت داخل رحمی داروهای ضد ویروسیو آنتی بیوتیک ها
- درمان آسیب شناسی خارج تناسلی - عادی سازی سطح قند، عادی سازی سطح هموگلوبین، کنترل وزن بدن، اصلاح سیستم انعقاد خون. مورد دوم شامل مصرف داروها می شود هپارین با وزن مولکولی کم- Fragmina، Fraxiparina و دیگران.
- استفاده از داروهای ضد اسپاسم - No-shpy، Drotaverine، Papaverine. این داروها دیواره رحم و شریان های مارپیچی را شل می کنند و جریان خون را افزایش می دهند.
- مصرف مکمل های منیزیم - منیزیم اثر آرام بخش بر دیواره رحم و اثر محافظتی قوی بر روی قسمت مرکزی دارد. سیستم عصبیجنین آخرین عامل در ایجاد هیپوکسی مهم است.
- استفاده از داروهای "عروقی" - گروه بزرگجداکننده ها، آنژیوپروتکتورها و داروهایی که میکروسیرکولاسیون و تروفیسم بافت را بهبود می بخشند. رایج ترین داروها در مامایی پنتوکسی فیلین، دی پیریدامول، اکتووژین و مشتقات آنها هستند.
- در صورت تضاد Rh، پلاسمافرزیس تجویز می شود - تصفیه خون مادر با استفاده از دستگاه مخصوص برای کاهش مقدار آنتی بادی هایی که به گلبول های قرمز جنین آسیب می زند.
- در صورت هیپوکسی حاد جنین در پس زمینه اختلالات جریان خون II و درجه III، ناکارآمدی درمان محافظه کارانهو همچنین تاخیر شدید رشد جنین، زایمان زودرس بدون توجه به سن حاملگی توصیه می شود. بیشتر اوقات ، آنها به سزارین متوسل می شوند ، زیرا القای زایمان بار اضافی برای جنینی است که از قبل رنج می برد. اصل "بیرون بهتر از درون است" برای این شرایط عالی است.

جفت پس از بارداری در رحم تشکیل می شود. اتصال بدن مادر و کودک با یک گردش خون ضروری است. با کمک جفت، اکسیژن و مواد مغذی لازم برای رشد و تشکیل اندام ها به جنین می رسد. در سمت معکوسمواد غیر ضروری تشکیل شده در نتیجه فرآیندهای بیوشیمیایی از بین می روند.
اختلال در جریان خون رحمی جفتی باعث ایجاد وضعیتی به نام نارسایی جفت می شود. این منجر به مرگ جنین و سقط جنین می شود.
به مدت 36 هفته، سه سونوگرافی اجباری انجام می شود. این به شما امکان می دهد تا به سرعت اختلال را شناسایی کنید، برنامه ای برای مدیریت بارداری و زایمان تهیه کنید، درمان را تجویز کنید و از مرگ و رشد غیرطبیعی کودک جلوگیری کنید.
الزامات مدرن متخصصان زنان و زایمان با هدف بررسی زنان باردار با استفاده از روش های ایمنبرای ارزیابی جریان خون رحم جفتی بر اساس حجم.
گردش خون بین مادر و جنین چگونه است؟
سیستم گردش خون مادر و جنین بر این اساس استوار است تشکیلات تشریحیمانند جفت، شریانهای نافی، سیاهرگها.
خون از طریق شریان های رحمی وارد جفت می شود. ساختار دیواره آنها با وجود یک لایه عضلانی که می تواند منقبض شده و لومن را مسدود کند متمایز می شود. قبل از وقوع بارداری، این مکانیسم به کاهش از دست دادن خون در دوران قاعدگی کمک می کند.
در هفته های 4-5 از تثبیت تخمک بارور شده (فرایند حاملگی)، لایه ماهیچه ای ناپدید می شود. جریان خون به جفت دیگر به انقباض عروقی بستگی ندارد. و در هفته شانزدهم، شریان ها برای خون رسانی ثابت تغییر شکل می دهند. هنگامی که خونریزی رخ می دهد خطرناک است، زیرا متوقف کردن آن با کاهش لومن عروق غیرممکن است.
در شرایط عادیجفت به آن متصل است سطح داخلیرحم با کمک پرزها به عمق ضخامت مخاط نفوذ می کند. آنها در دیواره رگ های خونی رشد می کنند و مستقیماً با خون مادر در تماس هستند.
آنچه در اینجا در سطح سلولی اتفاق می افتد:
- تبادل بین بدن مادر و جریان خون جنین؛
- دو جریان با جهت متفاوت ملاقات می کنند.
- انتقال در حال انجام است مواد لازم(نشر).
بخش دیگر گردش عمومیرگ های بند ناف را فراهم می کند (به طور معمول 2 شریان و یک ورید وجود دارد). حجم اصلی خون از طریق شریان ها به سمت جنین جریان می یابد و از طریق سیاهرگ ها به سمت جفت جریان می یابد.
با رشد رحم، شریان ها منبسط شده و آناستوموز تشکیل می دهند.
تحمل نقض جریان خون جنین-جفت سخت ترین است کودک در حال رشد. شرایطی را برای پیش بینی نامطلوب ساخت و ساز ایجاد می کند اندام های داخلیو سیستم ها، تولد بچه سالم.
چه دلایلی می تواند جریان خون بین مادر، جفت و جنین را قطع کند؟
علل اختلال در سیستم گردش خون بین بدن مادر و جنین (نارسایی جنین جفت) به خوبی بررسی شده است. برخی از عوامل فقط در دوران بارداری شکل می گیرند. دیگری بستگی دارد سلامت عمومیزنان
آسیب شناسی های بارداری عبارتند از:
- چسبندگی کم جفت (پزشکان زنان و زایمان می گویند سرراه، "جفت") - بخش های پایین تررحم ها نازک تر هستند لایه عضلانی. از طریق آن، خون کافی به جنین جریان نمی یابد. وضعیت مشابهی در مورد ارائه در منطقه ایجاد می شود اسکار بعد از عمل(مثلاً از سزارین).
- سمیت دیررس - همراه با آسیب کشتی های کوچکرحم، عارضه ترین است نقض مکررجریان خون
- کم خونی - سطح پایینهموگلوبین باعث تسریع ضربان قلب می شود، جریان خون از طریق شریان های رحمی افزایش می یابد تا کمبود اکسیژن را جبران کند. گردش خون نیز در دایره رحم جفتی تغییر می کند.
- ناسازگاری بین خون مادر و جنین بر اساس Rh - درگیری ایمنی با رشد ایجاد می شود بیماری همولیتیککودک، کم خونی همین وضعیت در هنگام انتقال گروه های خونی مختلف از یک اهدا کننده امکان پذیر است.
- بار روی کلیه ها به دلیل سمیت می تواند باعث افزایش فشار خون شود. این به تغییر جریان خون کمک می کند.
- آسیب شناسی شریان های بند ناف به ندرت تشخیص داده می شود. اگر فقط یک شریان نافی وجود داشته باشد، جریان خون کافی به جنین وجود ندارد.
- حاملگی چند قلو - جفت در اندازه افزایش می یابد و نیاز به افزایش تغذیه دارد. گاهی اوقات جریان خون از جنینی به جنین دیگر تغییر می کند.
معلوم می شود که فرزند اول یک اهداکننده دائمی برای دوقلو است، بدتر می شود، زیرا او خون را به برادرش منتقل می کند و خود او "سوء تغذیه" است.
چنین تغییراتی سندرم انتقال جنین نامیده می شود. اهداکننده وزن بدن کمتری دارد. و گیرنده توسعه می یابد افزایش بارروی قلب در حال رشد هر دو بچه مشکل دارند
خطرناک ترین بیماری ها برای زنان عبارتند از:
- عفونت های حاد در دوران بارداری - پاتوژن ها می توانند به سد جفت نفوذ کرده و شبکه عروقی را از بین ببرند.
- ناهنجاری های رحم - مهمترین آنها رحم "دو شاخ" است. در داخل حفره یک پارتیشن وجود دارد که آن را به 2 قسمت تقسیم می کند. بارداری فقط در یکی از آنها امکان پذیر است. نقض اصلی عامل فشرده سازی نیست (حفره توانایی کشش کافی را دارد)، بلکه عدم ارتباط بین شریان های رحمی، توسعه ناکافی شبکه عروقی و هیپوکسی جفت است.
- اندومتریوز - تغییراتی در پوشش داخلی رحم که پس از آن رخ می دهد بیماری های التهابی(از جمله عفونت های مقاربتی)، سقط های مکرر، کورتاژ تشخیصی. یکی از دلایل آن سیگار و الکل است.
- تومور رحم - اگر یک زن حتی یک فیبروم کوچک داشته باشد ( تومور خوش خیم) سپس بارداری رشد گره ها را تحریک می کند. آنها بخشی از جریان خون را در اختیار می گیرند و جریان خون جنین "دزدیده می شود". شکست مستقیماً به اندازه تومور بستگی دارد.
- دیابت بر دیواره رگ های خونی تأثیر می گذارد و اغلب در زنان با عوامل خطر در دوران بارداری رخ می دهد.
خون ناکافی جفت چگونه جنین را تهدید می کند؟
تمام اختلالات جفت رحمی و جنینی منجر به کمبود اکسیژنجنین (هیپوکسی). عوارض دقیقاً توسط این مکانیسم ایجاد می شود:
- تشکیل اندام های داخلی جنین مختل می شود، کمبود توده وجود دارد، به این می گویند "تاخیر". رشد داخل رحمی»;
- قلب با انقباضات سریع (تاکی کاردی) یا آریتمی، برادی کاردی واکنش نشان می دهد.
- ترکیب الکترولیت ها و تعادل اسید و باز مختل می شود.
- عملکرد مختل می شود سیستم غدد درون ریز، جنین دچار عدم تعادل هورمونی می شود.
- انبارهای چربی تشکیل نمی شود.
بیشترین عوارض شدید- مرگ جنین، تهدید به ختم بارداری.
گره های میوماتوز بخشی از شبکه عروقی را از جنین می گیرند تا رشد کنند
انواع اختلالات جریان خون در جفت
نارسایی جنین جفتی (بین جنین و جفت) و نارسایی رحمی جفتی وجود دارد.
هیپوکسی جنین جفتی ممکن است به صورت زیر رخ دهد:
- شکست حاد- در هر دوره از بارداری و در حین زایمان رخ می دهد. تماس می گیرد جدا شدن زودرسجفت، ترومبوز عروقی، انفارکتوس در ناحیه جفت، خونریزی. می تواند باعث مرگ کودک شود.
- مزمن - بیشتر رخ می دهد، از سه ماهه دوم ایجاد می شود، اما خود را تنها در سوم نشان می دهد. تغییرات در جفت هستند پیری زودرس، فیبرین در سطح پرزها رسوب می کند. نفوذپذیری به شدت کاهش می یابد، که باعث هیپوکسی جنین می شود.
در زمینه ایجاد نارسایی مزمن جفت، مراحل زیر قابل تشخیص است:
- غرامت - دوره مطلوب است، زیرا آنها کار می کنند مکانیسم های دفاعیبدن مادر و جبران کمبود تغذیه کودک، درمان موثر است، کودک به موقع متولد می شود، سالم است.
- جبران فرعی - بدن مادر قادر به جبران کامل خون "بی سود" به جنین نیست، لازم است درمان کاملممکن است کودک با عوارضی به دنیا بیاید که از نظر رشدی با تاخیر همراه باشد.
- جبران خسارت - آسیب شناسی به سرعت توسعه می یابد، مکانیسم های جبرانی ناکافی است، فعالیت قلب جنین مختل می شود، مرگ داخل رحمی امکان پذیر است.
- مرحله بحرانی- با تغییرات ساختاری واضح در جفت مشخص می شود، که عملکرد آن را مختل می کند، درمان نمی تواند وضعیت جنین را تغییر دهد، مرگ اجتناب ناپذیر است.
درجات اختلال در جریان خون
در نقض مشترک جریان خون جنینی و جفتی رحمی، 3 درجه مشخص می شود.
I - تغییرات جبران می شود ، جنین را تهدید نمی کند ، فقط بر جریان خون رحمی جفتی تأثیر می گذارد ، کودک به طور طبیعی رشد می کند. بسته به سطح تغییرات، موارد زیر وجود دارد:
- درجه Ia - اختلال در جریان خون رحمی جفتی به یکی از شریان های رحمی محدود می شود، تمام پارامترهای همودینامیک در محدوده طبیعی پایدار هستند.
- درجه Ib - جریان خون در سطح ارتباط بین جنین و جفت به دلیل رگ های بند ناف مختل می شود.
اگر تغییرات جزئی در مرحله اول تشخیص داده نشد و زن تحت درمان قرار نگرفت، پس از 3-4 هفته، اختلالات درجه دو رخ می دهد.
II - جریان خون در شریان های رحم و ناف تغییر می کند.
III - شاخص ها بحرانی هستند، جریان خون معکوس در شریان ها امکان پذیر است.
تشخیص چگونه انجام می شود؟
با دقت بیشتر به قرار دادن کمک می کند تشخیص صحیحو با استفاده از سونوگرافی داپلر میزان جریان خون مختل را شناسایی کنید. روش بسیار حساس و بسیار آموزنده است. حتی تغییرات کوچک را در مرحله اول نشان می دهد تظاهرات بالینی. یک مزیت مهم ایمنی برای جنین و مادر باردار است.
با استفاده از داپلروگرافی می توان جریان خون را از طریق شریان ها و وریدها بررسی کرد، یک تصویر گرافیکی رنگی به دست آورد و همودینامیک جنین را اندازه گیری کرد.
این امر نقش بسزایی در پیش بینی دوره بارداری دارد و شرایطی را برای تصمیم گیری در مورد اقدامات درمانی ایجاد می کند.
به روش های غیر مستقیمتشخیص شامل:
- توموگرافی کامپیوتری،
این روش ها به ما امکان می دهد کمبود وزن جنین و اختلال عملکرد جفت را شناسایی کنیم. این علائم ممکن است شواهدی از ایجاد هیپوکسی باشد.
مادر چه احساسی دارد و پزشک در معاینه چه چیزی را تشخیص می دهد؟
هیپوکسی فعالیت حرکتی جنین را تحریک می کند.
در یک قرار ملاقات با متخصص زنان و زایمان، پزشک به ضربان قلب جنین گوش می دهد و به فرکانس بالا، آریتمی یا برادی کاردی توجه می کند. این امر مستلزم ارجاع برای معاینه داپلر است.

یک زن باردار به افزایش حرکات، لرزش توجه می کند
درمان اختلالات
تعیین درجه اختلال در جریان خون رحمی جفتی برای انتخاب تاکتیک های مدیریت بارداری ضروری است.
- اعتقاد بر این است که حفظ بارداری در درجه اول ممکن است (الف و ب).
- درجه دوم مرزی در نظر گرفته می شود که نیاز به نظارت مداوم دارد.
- در درجه سوم زایمان فوری با روش های جراحی الزامی است.
گزینه های درمانی تمام بخش های آسیب شناسی را هدف قرار می دهند:
- برای بهبود میکروسیرکولاسیون، از پنتوکسی فیلین، Actovegin استفاده کنید.
- برای حمایت از سرعت و فشار کم جریان خون در عروق، از Stabizol، Venofundin، Infucol استفاده می شود (سنتز شده بر اساس محلول نشاسته، قادر به حفظ مایع در عروق).
- گشاد کننده عروق داروهامانند Eufillin، No-shpa اسپاسم شریان های متوسط و کوچک را از بین می برد.
- با کاهش تن رحم، می توان بر اسپاسم عروقی تأثیر گذاشت، درجه هیپوکسی را کاهش داد، استفاده کرد. سولفات منیزیم, Magne B6, Ginipral;
- آنتی اکسیدان ها اثرات هیپوکسی را از بین می برند، محصولات تجزیه را از بین می برند، توکوفرول، ترکیبی از ویتامین E و اسید اسکوربیک، هوفیتول;
- Essentiale فراهم می کند اثر محافظتیبا افزایش سطح فسفولیپیدهای مفید در خون، عملکرد کبد را بهبود می بخشد.
- کورانتیل در دوران بارداری در برابر پس زمینه فیبروم های رحمی تجویز می شود، مشخص شده است اقدام مثبتدر میکروسیرکولاسیون و پیشگیری از ترومبوز.
متخصصان زنان و زایمان به استفاده از کوکربوکسیلاز در عمل ادامه می دهند که متخصصان قلب آن را رها کرده اند. اما متخصصان زنان این دارو را برای بازگرداندن تنفس بافتی موثر می دانند.

دستگاه های جوجه کشی برای درمان و مراقبت از نوزادان به عنوان نشان داده شده استفاده می شود.
پیش بینی و پیامدها
برای تحقیق آماریشاخصی مانند "مرگ و میر پری ناتال" استفاده می شود. این شامل تمام مرگ و میرهای رخ داده در جنین از هفته بیست و دوم بارداری و در میان نوزادان در هفته اول زندگی است. اعتقاد بر این است که به طور کامل تأثیر عامل حاملگی و زایمان را منعکس می کند. محاسبه به ازای هر 1000 فرزند متولد شده است.
در حال حاضر 13.3 درصد از کودکان به دلیل درجه دوم اختلال گردش خون رحمی جفتی و تا 47 درصد در درجه سوم جان خود را از دست می دهند. سزارین به موقع مرگ و میر را کاهش می دهد.
در مراقبت های ویژهنیاز:
- 35.5 درصد از نوزادان با درجه اول؛
- 45.5٪ - از دوم؛
- 88.2٪ - از سوم.
پیامدهای حفظ و درمان کودکان متولد شده در شرایط هیپوکسی پاتولوژیک. متخصصان اطفال و روانپزشکان به تأثیر بی قید و شرط آن بر رشد جسمی و ذهنی اشاره می کنند.
تشخیص و درمان شرایط مرتبط با اختلال در سد رحمی جفتی تنها می تواند توسط متخصصان با تجربه. به تنهایی قابل مصرف نیست داروهایا از توصیه های افراد کم سواد استفاده کنید. این وضعیت نه تنها برای جنین، بلکه برای زن نیز می تواند بحرانی شود.
یک سیستم "مادر-جفت-کودک" که به وضوح کار می کند، کلید سلامت زنی است که منتظر اضافه شدن جدید به خانواده و نوزادش است. نقص در این سیستم که منجر به اختلال در جریان خون می شود، می تواند منجر به پیامدهای منفیبرای یک کودک، که برگشت پذیری آن اغلب به سادگی غیرممکن است. نقض مملو از تاخیر در رشد جنین در رحم است. عواقب اختلال در جریان خون در دوران بارداری نیز شامل هیپوکسی، ناهنجاری ها و حتی مرگ جنین است.
یک دایره اضافی از گردش خون در یک زن باردار نیاز به معاینه اضافی توسط متخصص دارد. این معاینه سونوگرافی داپلر نامیده می شود. داپلر یک تشخیص اولتراسوند شدت جریان خون در داخل است رگ های مختلف. تشخیص در سه ماهه سوم بارداری انجام می شود. در این زمان است که داپلر تقریباً 100٪ نتایج قابل اعتماد را نشان می دهد. در برخی موارد، اندازه گیری داپلر در بیست هفتگی انجام می شود.
با مقایسه اطلاعات دریافتی بر روی دستگاه و با هدایت استانداردهای جریان خون، تشخیص دهنده تعیین می کند که آیا کودک گرسنگی اکسیژن را تجربه می کند یا خیر.
تست داپلر استانداردهای تایید شده خود را دارد که عبارتند از: شاخص مقاومت عروقی رحم، بند ناف، آئورت و شریان مغزیجنین رمزگشایی از خودو مقایسه دادههای بهدستآمده پس از تشخیص و اندازهگیریهای داپلر کار بیشکری است. فقط یک پزشک می تواند شاخص مقاومت عروقی را با استفاده از فرمول مناسب محاسبه کند.
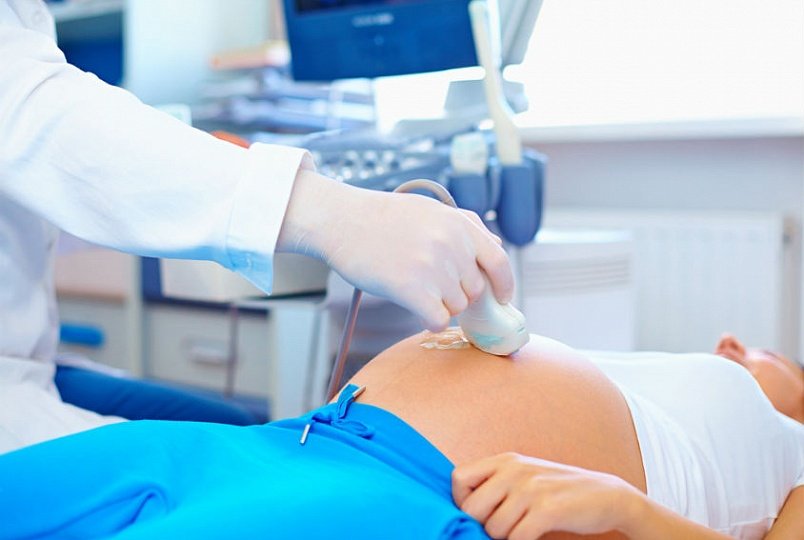
اگر پزشک با رمزگشایی داده های داپلر و مقایسه آن با هنجارها، متوجه نقض جریان خون زن باردار شود، چه کاری باید انجام دهید؟ خوب، قطعاً نترسید یا عصبی نشوید. برای کودک هم خوب نخواهد بود. درمان به موقع تجویز شده به طور موثر با بیماری های جریان خون مبارزه می کند.
اختلالات گردش خون عروق خونیدر دوران بارداری از نظر شدت متفاوت است.
در درجه اول، اختلال جریان خون به مقادیر بحرانی نمی رسد. همودینامیک جنین مثبت است.
همودینامیک جنین در درجه دوم بیماری مختل می شود. نصف وقت حداکثر سرعتحرکت خون در تمام دریچه های قلب کاهش می یابد. در این حالت، جریان خون هم در کودک و هم در شریان های رحم مادر باردار مختل می شود. در یک دوره بسیار کوتاه، درجه دوم می تواند به سوم تبدیل شود.
درجه سوم برای کودک مخرب است. تشخیص او بیان می کند وضعیت بحرانیخون رسانی به جنین همودینامیک داخل قلبدر این مرحله تغییرات عمیقی وجود دارد. هیپوکسی جنین در این مورد به احتمال زیاد است.
آیا یک زن باردار می تواند مشکلات جریان خون را تجربه کند؟ علائم خاصی وجود دارد. اما مثلاً در مرحله اول نارسایی جفت به هیچ وجه خود را نشان نمی دهد. فقط با سونوگرافی قابل تشخیص است. یک علامت درجه دوم تغییر در رفتار کودک است. او یا بیش از حد فعال است یا برعکس، غیر فعال. علائم ثانویه بیماری جریان خون ممکن است شامل دفع پروتئین در ادرار، مقادیر ناکافی یا بیش از حد باشد. مایع آمنیوتیکتورم، ژستوز (سمومیت دیررس)، افزایش فشار، افزایش وزن ناگهانی.
ترشحات خونی از کانال تولد- بیشتر علامت خطراختلالات مرتبط با جدا شدن جفت در این شرایط فقط آمبولانسمتخصصان
اگر درمان به موقع تجویز نشود، عواقب اختلال در جریان خون بسیار ناراحت کننده است. این حداقل تند است یا هیپوکسی مزمنو همچنین تاخیر رشد داخل رحمی. عوارض شدیدتر: زایمان زودرس. محو شدن بارداری؛ سقط جنین؛ توسعه آسیب شناسی های مادرزادیاز جمله موارد ناسازگار با زندگی؛ مرگ داخل رحمی جنین
برای جلوگیری از عواقب فاجعه بار اختلال در جریان خون، قبل از هر چیز به پیشگیری کامل نیاز داریم.
برای اینکه کودک به طور کامل تغذیه شود، یک زن باید یک رژیم غذایی متعادل در دوران بارداری مصرف کند. اینها محصولاتی با حداکثر هستند شماره ممکنویتامین ها و میکرو عناصر پروتئین ها، کربوهیدرات ها و چربی های با کیفیت بالا. مصرف مکرر آب (بیش از یک لیتر) نیز لازم است. مگر در مواردی که مادر باردار مستعد ورم است.

پیشگیری از اختلالات جریان خون شامل نظارت بر تغییرات وزن در دوران بارداری است. افزایش بیش از 10 کیلوگرم تا پایان بارداری بیش از حد تلقی می شود.
اگر زن باردار در معرض خطر باشد (زیر 17 سال یا بالای 36 سال؛ با عادت های بد; داشتن بیماری های مزمنو غیره)، سپس پیشگیری باید شامل مصرف باشد داروها، از بیماری های جریان خون جلوگیری می کند.
زنی که آرزو دارد در آینده مادر یک نوزاد سالم شود، باید در طول برنامه ریزی بارداری، سبک زندگی خود را تجزیه و تحلیل کند و در صورت امکان خطرات احتمالی را از بین ببرد.
ویدئو در مورد موضوع مقاله

