Το πιο σοβαρό έγκαυμα. Δερματικά εγκαύματα - Χαρακτηριστικά εγκαυμάτων, Διάγνωση, Επείγουσα φροντίδα
Τα εγκαύματα είναι ορισμένοι τύποι τραυματισμών που προκύπτουν από εξωτερικές επιρροές. Μπορούν να είναι θερμικά, χημικά, ακτινοβολίας, ηλεκτρικά. Υπάρχουν επίσης διαφορετικοί βαθμοί εγκαυμάτων ανάλογα με τη σοβαρότητα του τραυματισμού.
Ταξινόμηση εγκαυμάτων
Υπάρχουν δύο γενικά αποδεκτές ταξινομήσεις. Η διαίρεση πραγματοποιείται ανάλογα με την κρούση που προκάλεσε τη ζημιά. Τα εγκαύματα χωρίζονται επίσης σε βαθμούς εγκαυμάτων, ανάλογα με τη σοβαρότητα και το βάθος της βλάβης στο δέρμα και τους μαλακούς ιστούς.
Θερμικός

Αυτός ο τύπος είναι ο πιο κοινός μεταξύ τέτοιων τραυματισμών. Η έκθεση στη θερμότητα από στερεά, υγρά ή ατμό ευθύνεται για το 94% περίπου όλων αυτών των τραυματισμών.
Τις περισσότερες φορές, οι άνθρωποι δέχονται τέτοιους τραυματισμούς στο σπίτι. Περίπου οι μισές περιπτώσεις συμβαίνουν ως αποτέλεσμα επαφής με ανοιχτή φλόγα.
Υπόλοιπο- λόγω της αλληλεπίδρασης των επιφανειών του σώματος με ζεστά υγρά, ατμό και θερμά στερεά αντικείμενα. Ένα θερμικό έγκαυμα 2ου ή 3ου βαθμού που καταλαμβάνει το ένα τρίτο της περιοχής του σώματος μπορεί να οδηγήσει σε θάνατο.
Όταν συμβαίνουν θερμικά εγκαύματα, η σοβαρότητα των εγκαυμάτων εξαρτάται από διάφορους παράγοντες. Η θερμοκρασία της έκθεσης έχει σημασία.
Οι θερμοκρασίες άνω των 45 βαθμών είναι επικίνδυνες. Καθώς αυτός ο δείκτης αυξάνεται, η ζημιά επιδεινώνεται. Η θερμική αγωγιμότητα της ουσίας που προκαλεί το αποτέλεσμα παίζει επίσης σημαντικό ρόλο. Για παράδειγμα, ενώ βρίσκονται σε ένα λουτρό, σε μερικούς ανθρώπους αρέσει να ρυθμίζουν τη θερμοκρασία του αέρα στους 90 βαθμούς ή υψηλότερη και δεν προκύπτουν τραυματισμοί.
Οι αέριες ουσίες έχουν πολύ χαμηλότερη θερμική αγωγιμότητα από τα υγρά και τα στερεά. Η έκθεση σε νερό σε θερμοκρασία 90 βαθμών σίγουρα θα οδηγήσει σε εγκαύματα. Επιπλέον, σημαντικό ρόλο παίζει η διάρκεια της έκθεσης στον τραυματικό παράγοντα.
Ηλεκτρικός

Μια τέτοια βλάβη ονομάζεται ηλεκτρικός τραυματισμός. Μπορεί να εμφανιστούν στο σπίτι ή στην εργασία λόγω δυσλειτουργίας του εξοπλισμού ή παράβλεψης των κανόνων ασφαλείας. Χαρακτηρίζονται από πολλά χαρακτηριστικά. Το ρεύμα διεισδύει στο εσωτερικό του σώματος, καταστρέφοντας όχι μόνο τα επιφανειακά στρώματα του δέρματος.
Επιπλέον, μπορεί να καείτε από ηλεκτρισμό από απόσταση, χωρίς επαφή με την πηγή. Με τέτοιους τραυματισμούς, η σοβαρότητα της βλάβης εξαρτάται από το πάχος του δέρματος και την περιεκτικότητά του σε υγρασία. Μην αγγίζετε ηλεκτρικές συσκευές με βρεγμένα χέρια, ακόμα κι αν λειτουργούν σωστά.
Οι ηλεκτρικοί τραυματισμοί είναι συχνά ανώδυνοι λόγω της καταστροφής των νευρικών απολήξεων. Εάν τα ρούχα πιάσουν φωτιά, ο ηλεκτρικός τραυματισμός μπορεί να συνδυαστεί με θερμικό έγκαυμα. Επίσης, οι άνθρωποι συχνά υφίστανται μηχανικούς τραυματισμούς ως αποτέλεσμα πτώσης μετά από ηλεκτροπληξία.
Αυτά περιλαμβάνουν κατάγματα, τραυματισμούς στο κεφάλι, εκδορές και γρατσουνιές. Τέτοιες βλάβες είναι σπάνια ήπιες.
Χημική ουσία

Αυτοί οι τύποι τραυματισμών συμβαίνουν ως αποτέλεσμα της έκθεσης σε ορισμένες χημικές ενώσεις. Αυτά περιλαμβάνουν οξέα, αλκάλια,...
Τις περισσότερες φορές, τέτοιοι τραυματισμοί υφίστανται οι εργαζόμενοι σε εργαστήρια ή συγκεκριμένες βιομηχανίες, αλλά αυτό μπορεί να συμβεί και σε οικιακές συνθήκες.
Τα πιο σοβαρά εγκαύματα είναι αυτά που προκαλούνται από την έκθεση σε αλκάλια. Τέτοιοι τραυματισμοί έχουν χαρακτηριστικά σημάδια: χρειάζονται πολύ χρόνο για να επουλωθούν, διεισδύουν βαθιά, μερικές φορές επηρεάζουν τα εσωτερικά όργανα.
Ακτίνα

Αυτοί οι τύποι τραυματισμών συμβαίνουν υπό την επίδραση της ακτινοβολίας. Τα χαρακτηριστικά και τα στάδια τους εξαρτώνται από τη δοσολογία, καθώς και από τον τύπο της δέσμης ακτινοβολίας.
Αυτός ο πιο σπάνιος τύπος εγκαυμάτων μπορεί να συμβεί σε ένα ατύχημα σε μια συγκεκριμένη μονάδα παραγωγής που περιλαμβάνει ακτινοβολία, κατά τη διάρκεια της ακτινογραφίας και της ακτινοθεραπείας.
Σοβαρότητα της βλάβης. Βαθμοί εγκαυμάτων

Υπάρχουν αρκετοί βαθμοί εγκαυμάτων ανάλογα με τη σοβαρότητα του τραυματισμού, είναι τέσσερις συνολικά. Η ταξινόμηση ανά πτυχίο επιτρέπει στους γιατρούς να προβλέψουν την εξέλιξη της κατάστασης. Σημασία έχει επίσης ποιο ποσοστό της συνολικής επιφάνειας του ανθρώπινου σώματος είναι κατεστραμμένο.
Η ταξινόμηση βασίζεται στον προσδιορισμό του απαιτούμενου όγκου των θεραπευτικών μέτρων, καθώς και στη δυνατότητα αναγέννησης των ιστών χωρίς χειρουργική επέμβαση.
Πρώτος βαθμός

Καθένας από εμάς έχει υποστεί έγκαυμα πρώτου βαθμού περισσότερες από μία φορές στη διάρκεια της ζωής του.
Ο πρώτος βαθμός θερμικού εγκαύματος χαρακτηρίζεται από ελαφριά ερυθρότητα, δυσάρεστη αίσθηση καψίματος και ήπιο πρήξιμο. Αυτός ο τύπος τραυματισμού υποχωρεί σε λίγες μέρες. Εάν καείτε στο σπίτι, μπορείτε απλά να εφαρμόσετε δροσερό τρεχούμενο νερό στην κατεστραμμένη περιοχή του δέρματος. Αυτό θα ανακουφίσει τη φλεγμονή και τον πόνο.
Όταν παρατηρείται ο 1ος βαθμός θερμικού εγκαύματος, η βλάβη του δέρματος είναι ελάχιστη, επηρεάζονται μόνο τα ανώτερα στρώματα της επιδερμίδας. Ακόμη και υπό κανονικές συνθήκες, πεθαίνουν συνεχώς αυτή είναι η πιο κοινή φυσιολογική διαδικασία.
Τα εγκαύματα πρώτου βαθμού δεν απαιτούν ειδική θεραπεία, περνούν γρήγορα και εντελώς χωρίς ίχνος. Στις περισσότερες περιπτώσεις, έχουν μια μικρή πληγείσα περιοχή.
Οι εκτεταμένες επιφανειακές βλάβες είναι εξαιρετικά σπάνιες. Εάν συμβεί αυτό, τότε πιο συχνά ένα έγκαυμα 1ου βαθμού συνδυάζεται με βαθύτερες βλάβες.
Δεύτερος βαθμός

Με έγκαυμα δεύτερου βαθμού, παρατηρείται πιο σημαντική βλάβη στο δέρμα. Το τραυματικό αποτέλεσμα οδηγεί στο σχηματισμό φυσαλίδων γεμάτων με υγρό. Μερικές φορές εμφανίζονται μετά από κάποιο χρονικό διάστημα. Τέτοιες βλάβες έχουν πολύ ευνοϊκή πρόγνωση και περνούν χωρίς να αφήνουν ίχνη ή εμφανείς ουλές στο δέρμα.
Το δεύτερο στάδιο χαρακτηρίζεται από την καταστροφή της επιδερμίδας και του εξωτερικού στρώματος του χορίου. Σε αυτή την περίπτωση, σημειώνονται συμπτώματα όπως έντονος πόνος, υπεραιμία και οίδημα.
Ο πόνος είναι καυστικός, επιδεινώνεται με την αφή και είναι αρκετά μακροχρόνιος. Ερυθρότητα γύρω από τις φουσκάλες μπορεί να υπάρχει ή να μην υπάρχει.
Οι φουσκάλες σχηματίζονται από νεκρά κύτταρα της επιδερμίδας, και γεμίζουν με το υγρό κλάσμα αίματος - πλάσματος, διεισδύοντας σε αυτές από κατεστραμμένα μικρά αγγεία.
Αυτοί οι τύποι τραυματισμών δεν απαιτούν ιατρική φροντίδα ή ειδικά θεραπευτικά μέτρα. Η διαδικασία αναγέννησης μπορεί να διαρκέσει έως και δύο εβδομάδες. Για να το επιταχύνετε και να ανακουφίσετε τον πόνο, μπορείτε να χρησιμοποιήσετε ειδικές φαρμακευτικές αλοιφές ή τζελ.
Μην επεξεργάζεστε τις κατεστραμμένες περιοχές με λάδι σε καμία περίπτωση. Αυτή η μέθοδος παρεμβαίνει στην κυτταρική αναπνοή και επιβραδύνει σημαντικά την επούλωση.
Ο κίνδυνος μιας τέτοιας βλάβης είναι ότι οι φουσκάλες που σκάνε είναι μια ανοιχτή πύλη για μολύνσεις. Εάν η πληγείσα περιοχή είναι μεγάλη, είναι καλύτερο να συμβουλευτείτε έναν γιατρό. Θα συστήσει φάρμακα για την πρόληψη της μόλυνσης.
Η διαφοροποίηση μεταξύ του δεύτερου και του τρίτου βαθμού πραγματοποιείται χρησιμοποιώντας την αναγνώριση του πόνου. Και τα δύο αυτά στάδια χαρακτηρίζονται από το σχηματισμό φυσαλίδων, αλλά στο δεύτερο υπάρχει πόνος και στο τρίτο δεν υπάρχει κανένας, αφού οι νευρικές απολήξεις είναι κατεστραμμένες.
Τρίτου βαθμού

Τα εγκαύματα τριών βαθμών συνήθως χωρίζονται σε δύο υποτύπους. Το 3Α είναι παραβίαση του χόριου προς τα βαθιά στρώματα, τα χαμηλότερα από τα οποία παραμένουν άθικτα.
Με τέτοιο βάθος διείσδυσης, είναι ακόμα δυνατή η ανεξάρτητη αναγέννηση, χωρίς χειρουργική επέμβαση.
Αυτό ισχύει μόνο για αρκετά μικρά τραύματα. Μπορεί να καθυστερήσουν λόγω της ανάπτυξης του επιθηλίου από τις οριακές ζώνες. Ο βαθμός 3Β χαρακτηρίζεται από βαθιά βλάβη, που περιλαμβάνει όλα τα στρώματα του χορίου, φτάνοντας στο στρώμα του υποδόριου λίπους.
Αυτό το στρώμα δέρματος δεν έχει τα δομικά στοιχεία που είναι απαραίτητα για την αναγέννηση των επιδερμικών και δερματικών κυττάρων. Επομένως, η ανεξάρτητη αποκατάσταση και ανάπτυξη του ιστού δεν συμβαίνει με τέτοιου βαθμού εγκαύματα.
Τα κύρια σημάδια είναι ο σχηματισμός φυσαλίδων διαφόρων μεγεθών γεμάτες με αιματηρό περιεχόμενο, καθώς και η απουσία πόνου κατά την επαφή. Από το τραύμα απελευθερώνεται μεγάλη ποσότητα βλεννώδους υγρού με ακαθαρσίες αίματος. Γύρω από τα ελαττώματα του τραύματος υπάρχει έντονο οίδημα, ερυθρότητα και αυξημένη τοπική θερμοκρασία. Η κατεστραμμένη περιοχή έχει φλεγμονή.
Με τέτοιες βαθιές βλάβες, σημειώνεται μια σειρά κοινών συμπτωμάτων. Η κλινική εικόνα περιλαμβάνει αύξηση της γενικής θερμοκρασίας, πτώση της αρτηριακής πίεσης, διακοπές της καρδιακής λειτουργίας, ταχυκαρδία και δύσκολη ρηχή αναπνοή.
Το τρίτο στάδιο του εγκαύματος απαιτεί άμεση νοσηλεία του θύματος. Οι ασθενείς χρειάζονται χειρουργική επέμβαση και φαρμακευτική θεραπεία.
Η πρόγνωση εξαρτάται από το ποσοστό της περιοχής του σώματος που καταλαμβάνει η βλάβη. Το πόσο γρήγορα παρέχεται η ιατρική φροντίδα έχει σημαντική προγνωστική σημασία.
Επιπλέον, η πρόγνωση εξαρτάται και από τη γενική κατάσταση του θύματος. Για παράδειγμα, σε περίπτωση θερμικών εγκαυμάτων που λαμβάνονται κατά τη διάρκεια πυρκαγιάς, παίζει ρόλο ο βαθμός δηλητηρίασης από μονοξείδιο του άνθρακα.
Τέταρτος

Ο πιο σπάνιος τύπος τραυματισμού αυτού του τύπου. Αυτός είναι ο πιο σοβαρός τύπος βλάβης, που χαρακτηρίζεται από δυσμενή πρόγνωση ακόμη και με μια μικρή περιοχή του τραύματος.
Με ζημιά τέτοιου βάθους, ακόμη και σε μικρή περιοχή, υπάρχει μεγάλη πιθανότητα θανάτου ή αποξένωσης του τραυματισμένου μέλους.
Τα βαθιά στρώματα του ανθρώπινου σώματος επηρεάζονται: το δέρμα καίγεται, ο μυϊκός ιστός, οι τένοντες, ακόμη και τα οστά καταστρέφονται. Ένα έγκαυμα 4ου βαθμού περιλαμβάνει την καταστροφή των περισσότερων νευρικών απολήξεων και αιμοφόρων αγγείων στην πληγείσα περιοχή.
Ο τέταρτος βαθμός μπορεί να εμφανιστεί ως αποτέλεσμα παρατεταμένης έκθεσης σε υψηλές θερμοκρασίες, βλάβη σε οξέα ή αλκάλια, καθώς και σε ηλεκτρισμό.
Οι πληγές τέτοιας σοβαρότητας είναι αμέσως ορατές και δεν μπορούν να συγχέονται με τίποτα άλλο. Τα εγκαύματα 4ου βαθμού χαρακτηρίζονται από απανθράκωση, δηλαδή μια μακροχρόνια αντίδραση καύσης που οδηγεί σε αλλαγή της χημικής δομής των κυττάρων των ιστών. Το σημείο του εγκαύματος γίνεται σκοτεινό, μερικές φορές μαύρο. Η κατάσταση των θυμάτων είναι εξαιρετικά σοβαρή.
Κατά κανόνα, οι άνθρωποι βρίσκονται σε κατάσταση σοκ ή κώματος. Εάν το ελάττωμα του τραύματος έχει σημαντική περιοχή, πρέπει να παρασχεθεί επειγόντως ιατρική φροντίδα, μετρώντας λεπτά. Ωστόσο, η πιθανότητα θανάτου είναι πολύ υψηλή.
Σε περιπτώσεις που συμβαίνουν τέτοιοι τραυματισμοί, ο προσδιορισμός της σοβαρότητας και η ταξινόμηση τους είναι απαραίτητος μόνο για επαγγελματίες του ιατρικού κλάδου. Όταν καείτε ή τραυματιστεί κάποιος μπροστά στα μάτια σας, είναι απαραίτητο να μην εκτιμήσετε τη ζημιά, αλλά να παράσχετε τις πρώτες βοήθειες.
Εάν το θύμα είναι σε σοβαρή κατάσταση, τα έγκαιρα θεραπευτικά μέτρα μπορούν να του σώσουν τη ζωή.
Εγκαύματα: είδη εγκαυμάτων και μοίρες, θεραπεία εγκαυμάτων με βάλσαμο KEEPER
Εγκαύματαείναι βλάβη στον ιστό του σώματος που προκαλείται από έκθεση σε υψηλές θερμοκρασίες ή χημικές ουσίες. Ένα έγκαυμα μπορεί επίσης να προκληθεί από ηλεκτροπληξία, καθώς και από έκθεση σε ιονίζουσα ακτινοβολία (υπεριώδη, ακτίνες Χ, κ.λπ., συμπεριλαμβανομένης της ηλιακής ακτινοβολίας).
Συχνά τα εγκαύματα ονομάζονται επίσης δερματικές βλάβες που προκαλούνται από την ερεθιστική δράση ενός φυτού (έγκαυμα τσουκνίδας, έγκαυμα χοιρινού χοιρινού, έγκαυμα καυτερής πιπεριάς), αν και στην ουσία αυτό δεν είναι έγκαυμα - είναι φυτοδερματίτιδα.
Ανάλογα με την περιοχή της βλάβης του ιστού, τα εγκαύματα χωρίζονται σε εγκαύματα του δέρματος, των ματιών, των βλεννογόνων, εγκαύματα της αναπνευστικής οδού, του οισοφάγου, του στομάχου κ.λπ. Τα πιο συνηθισμένα είναι φυσικά τα εγκαύματα του δέρματος, οπότε στο μέλλον θα εξετάσουμε αυτό το είδος εγκαύματος.
Βαρύτητα έγκαυμακαθορίζεται από το βάθος και την περιοχή της βλάβης του ιστού. Η έννοια της «περιοχής εγκαύματος» χρησιμοποιείται για να χαρακτηρίσει την περιοχή της βλάβης του δέρματος και εκφράζεται ως ποσοστό. Για την ταξινόμηση του βάθους ενός εγκαύματος, χρησιμοποιείται η έννοια «βαθμός εγκαύματος».
Είδη εγκαυμάτων
Ανάλογα με τον επιβλαβή παράγοντα, τα δερματικά εγκαύματα χωρίζονται σε:
- θερμικός,
- χημική ουσία,
- ηλεκτρικός,
- ηλιακά και άλλα εγκαύματα ακτινοβολίας (από υπεριώδη και άλλα είδη ακτινοβολίας)
Θερμικό έγκαυμα
Το θερμικό έγκαυμα είναι αποτέλεσμα έκθεσης σε υψηλή θερμοκρασία. Αυτός είναι ο πιο συνηθισμένος οικιακός τραυματισμός. Εμφανίζονται ως αποτέλεσμα της έκθεσης σε ανοιχτή φλόγα, ατμό, ζεστό υγρό (βραστό νερό, καυτό λάδι) ή καυτά αντικείμενα. Το πιο επικίνδυνο βέβαια είναι το ανοιχτό πυρ, αφού σε αυτή την περίπτωση μπορεί να προσβληθούν τα όργανα της όρασης και η ανώτερη αναπνευστική οδός. Ο ζεστός ατμός είναι επίσης επικίνδυνος για την αναπνευστική οδό. Τα εγκαύματα από ζεστά υγρά ή καυτά αντικείμενα συνήθως δεν είναι πολύ μεγάλα σε έκταση, αλλά βαθιά.
Χημικό έγκαυμα
Χημική ουσία έγκαυμαεμφανίζεται ως αποτέλεσμα της έκθεσης σε χημικά δραστικές ουσίες στο δέρμα: οξέα, αλκάλια, άλατα βαρέων μετάλλων. Είναι επικίνδυνα εάν η πληγείσα περιοχή είναι μεγάλη, καθώς και εάν χημικές ουσίες έρθουν σε επαφή με τους βλεννογόνους και τα μάτια.
Ηλεκτρικά εγκαύματα
Η ηλεκτροπληξία χαρακτηρίζεται από την παρουσία πολλών εγκαυμάτων μικρής περιοχής, αλλά μεγάλου βάθους. Τα εγκαύματα τόξου τάσης είναι επιφανειακά, παρόμοια με τα εγκαύματα από φλόγα και συμβαίνουν κατά τη διάρκεια βραχυκυκλωμάτων χωρίς ρεύμα να διέρχεται από το σώμα του θύματος.
Η ακτινοβολία καίει
Αυτός ο τύπος εγκαύματος περιλαμβάνει εγκαύματα που συμβαίνουν ως αποτέλεσμα έκθεσης σε φως ή ιονίζουσα ακτινοβολία. Έτσι, η ηλιακή ακτινοβολία μπορεί να προκαλέσει το γνωστό ηλιακό έγκαυμα. Το βάθος ενός τέτοιου εγκαύματος είναι συνήθως 1ου βαθμού, σπάνια 2ου βαθμού. Παρόμοιο έγκαυμα μπορεί επίσης να προκληθεί από τεχνητή υπεριώδη ακτινοβολία. Η έκταση της βλάβης από εγκαύματα ακτινοβολίας εξαρτάται από το μήκος κύματος, την ένταση της ακτινοβολίας και τη διάρκεια της έκθεσης.
Τα εγκαύματα από ιονίζουσα ακτινοβολία είναι συνήθως ρηχά, αλλά η αντιμετώπισή τους είναι δύσκολη, καθώς η ακτινοβολία αυτή διεισδύει βαθιά και βλάπτει τα υποκείμενα όργανα και τους ιστούς, γεγονός που μειώνει την ικανότητα του δέρματος να αναγεννηθεί.
Βαθμός εγκαύματος δέρματος
Ο βαθμός εγκαύματος καθορίζεται από το βάθος της βλάβης στα διάφορα στρώματα του δέρματος.
Θυμηθείτε ότι το ανθρώπινο δέρμα αποτελείται από επιδερμίδα, χόριο και υποδόριο λίπος (υπόδερμα). Το ανώτερο στρώμα, η επιδερμίδα, με τη σειρά του αποτελείται από 5 στρώματα ποικίλου πάχους. Η επιδερμίδα περιέχει επίσης μελανίνη, η οποία χρωματίζει το δέρμα και προκαλεί το μαυριστικό αποτέλεσμα. Το χόριο, ή το ίδιο το δέρμα, αποτελείται από 2 στρώματα - το άνω θηλώδες στρώμα με τριχοειδείς βρόχους και νευρικές απολήξεις και το δικτυωτό στρώμα που περιέχει αίμα και λεμφικά αγγεία, νευρικές απολήξεις, θύλακες τρίχας, αδένες, καθώς και ελαστικό, κολλαγόνο και λεία μυϊκές ίνες, δίνοντας στο δέρμα δύναμη και ελαστικότητα. Το υποδόριο λίπος αποτελείται από δέσμες συνδετικού ιστού και συσσωρεύσεις λίπους, που διεισδύουν από αιμοφόρα αγγεία και νευρικές ίνες. Παρέχει θρέψη στο δέρμα, χρησιμεύει για τη θερμορύθμιση του σώματος και την πρόσθετη προστασία των οργάνων.
Η κλινική και μορφολογική ταξινόμηση των εγκαυμάτων, που υιοθετήθηκε στο XXVII All-Union Congress of Surgeons το 1961, διακρίνει 4 βαθμούς έγκαυμα.
Έγκαυμα πρώτου βαθμού
Το έγκαυμα Ι βαθμού χαρακτηρίζεται από βλάβη στο πιο επιφανειακό στρώμα του δέρματος (επιδερμίδα), που αποτελείται από επιθηλιακά κύτταρα. Σε αυτή την περίπτωση, εμφανίζεται ερυθρότητα του δέρματος, ελαφρύ οίδημα (οίδημα) και ευαισθησία του δέρματος στην περιοχή του εγκαύματος. Ένα τέτοιο έγκαυμα επουλώνεται σε 2-4 ημέρες, δεν παραμένουν ίχνη μετά το έγκαυμα, εκτός από μικρή φαγούρα και ξεφλούδισμα του δέρματος - το ανώτερο στρώμα του επιθηλίου πεθαίνει.
Έγκαυμα δεύτερου βαθμού
Ένα έγκαυμα δεύτερου βαθμού χαρακτηρίζεται από βαθύτερη βλάβη των ιστών - η επιδερμίδα είναι μερικώς κατεστραμμένη σε όλο το βάθος, μέχρι το βλαστικό στρώμα. Δεν παρατηρείται μόνο ερυθρότητα και πρήξιμο, αλλά και σχηματισμός φυσαλίδων με κιτρινωπό υγρό στο δέρμα, οι οποίες μπορεί να σκάσουν από μόνες τους ή να παραμείνουν ανέπαφες. Οι φυσαλίδες σχηματίζονται αμέσως μετά το έγκαυμα ή μετά από κάποιο χρονικό διάστημα. Εάν οι φυσαλίδες σκάσουν, σχηματίζεται μια φωτεινή κόκκινη διάβρωση, η οποία καλύπτεται με μια λεπτή καφέ κρούστα. Η επούλωση για ένα έγκαυμα δεύτερου βαθμού συμβαίνει συνήθως σε 1-2 εβδομάδες, μέσω της αναγέννησης των ιστών λόγω του διατηρημένου βλαστικού στρώματος. Δεν υπάρχουν σημάδια στο δέρμα, αλλά το δέρμα μπορεί να γίνει πιο ευαίσθητο στις επιδράσεις της θερμοκρασίας.
Έγκαυμα τρίτου βαθμού
Το έγκαυμα III βαθμού χαρακτηρίζεται από πλήρη θάνατο της επιδερμίδας στην πληγείσα περιοχή και μερική ή πλήρη βλάβη στο χόριο. Παρατηρείται νέκρωση ιστού (νέκρωση) και σχηματισμός καψίματος. Σύμφωνα με την αποδεκτή ταξινόμηση, τα εγκαύματα III βαθμού χωρίζονται σε:
- βαθμός ΙΙΙ Α, όταν το χόριο και το επιθήλιο είναι μερικώς κατεστραμμένα και είναι δυνατή η ανεξάρτητη αποκατάσταση της επιφάνειας του δέρματος εάν το έγκαυμα δεν επιπλέκεται από μόλυνση,
- και βαθμός III B - πλήρης θάνατος του δέρματος μέχρι το υποδόριο λίπος. Καθώς επέρχεται η επούλωση, σχηματίζονται ουλές.
Έγκαυμα IV βαθμού
Ένα έγκαυμα τέταρτου βαθμού είναι η πλήρης καταστροφή όλων των στρωμάτων του δέρματος και των υποκείμενων ιστών, η απανθράκωση των μυών και των οστών.
Προσδιορισμός της περιοχής που έχει πληγεί από έγκαυμα
Κατά προσέγγιση εκτίμηση περιοχής έγκαυμαμπορεί να παραχθεί με δύο τρόπους. Η πρώτη μέθοδος είναι ο λεγόμενος «κανόνας των εννέα». Σύμφωνα με αυτόν τον κανόνα, ολόκληρη η επιφάνεια του δέρματος ενός ενήλικα χωρίζεται υπό όρους σε έντεκα τμήματα του 9% το καθένα:
- κεφάλι και λαιμός - 9%,
- άνω άκρα - 9% το καθένα,
- κάτω άκρα - 18% (2 φορές 9%) το καθένα,
- οπίσθια επιφάνεια του σώματος - 18%,
- πρόσθια επιφάνεια του σώματος - 18%.
Το υπόλοιπο ένα τοις εκατό της επιφάνειας του σώματος βρίσκεται στην περιοχή του περινέου.
Η δεύτερη μέθοδος - η μέθοδος της παλάμης - βασίζεται στο γεγονός ότι η περιοχή της παλάμης ενός ενήλικα είναι περίπου το 1% της συνολικής επιφάνειας του δέρματος. Για τοπικά εγκαύματα, χρησιμοποιήστε την παλάμη για να μετρήσετε την περιοχή των κατεστραμμένων περιοχών του δέρματος για εκτεταμένα εγκαύματα, μετρήστε την περιοχή των μη προσβεβλημένων περιοχών.
Όσο μεγαλύτερη είναι η περιοχή και βαθύτερη η βλάβη των ιστών, τόσο πιο σοβαρό είναι το έγκαυμα. Εάν τα βαθιά εγκαύματα καταλαμβάνουν περισσότερο από 10-15% της επιφάνειας του σώματος ή τη συνολική επιφάνεια ακόμη και ρηχών εγκαύματααποτελεί περισσότερο από το 30% της επιφάνειας του σώματος, το θύμα αναπτύσσει ασθένεια εγκαύματος. Η σοβαρότητα μιας ασθένειας εγκαυμάτων εξαρτάται από την περιοχή των εγκαυμάτων (ιδιαίτερα των βαθιών), την ηλικία του θύματος, την παρουσία συνοδών τραυματισμών, ασθενειών και επιπλοκών.
Πρόγνωση για αποκατάσταση από εγκαύματα
Για την εκτίμηση της σοβαρότητας της βλάβης και την πρόβλεψη της περαιτέρω εξέλιξης της νόσου χρησιμοποιούνται διάφοροι προγνωστικοί δείκτες. Ένας από αυτούς τους δείκτες είναι ο δείκτης σοβαρότητας της βλάβης (Frank index).
Κατά τον υπολογισμό αυτού του δείκτη, το καθένα για κάθε ποσοστό της περιοχής εγκαύματος δίνει από έναν έως τέσσερις βαθμούς - ανάλογα με τον βαθμό του εγκαύματος, ένα έγκαυμα της αναπνευστικής οδού χωρίς αναπνευστική ανεπάρκεια - 15 βαθμούς επιπλέον, με παραβίαση - 30. Ο δείκτης οι τιμές ερμηνεύονται ως εξής:
- < 30 баллов - прогноз благоприятный
- 30-60 - υπό όρους ευνοϊκό
- 61-90 - αμφίβολο
- > 91 - δυσμενής
Επίσης, για την εκτίμηση της πρόγνωσης του εγκαύματος σε ενήλικες, εφαρμόζεται ο «κανόνας των εκατό»: εάν το άθροισμα των αριθμών της ηλικίας του ασθενούς (σε χρόνια) και της συνολικής έκτασης της βλάβης (σε ποσοστό) υπερβαίνει το 100, το η πρόγνωση είναι δυσμενής. Τα εγκαύματα της αναπνευστικής οδού επιδεινώνουν σημαντικά την πρόγνωση και για να ληφθεί υπόψη η επιρροή του στον δείκτη «κανόνας των εκατοντάδων», είναι συμβατικά αποδεκτό ότι αντιστοιχεί στο 15% ενός βαθέως εγκαύματος του σώματος. Ο συνδυασμός εγκαύματος με βλάβες σε οστά και εσωτερικά όργανα, δηλητηρίαση από μονοξείδιο του άνθρακα, καπνό, τοξικά προϊόντα καύσης ή έκθεση σε ιονίζουσα ακτινοβολία επιδεινώνει την πρόγνωση.
Το έγκαυμα στα παιδιά, ιδιαίτερα στα μικρότερα, μπορεί να αναπτυχθεί όταν επηρεάζεται μόνο το 3-5% της επιφάνειας του σώματος, στα μεγαλύτερα παιδιά - 5-10%, και είναι πιο σοβαρή όσο μικρότερο είναι το παιδί. Τα βαθιά εγκαύματα του 10% της επιφάνειας του σώματος θεωρούνται κρίσιμα στα μικρά παιδιά.
Θεραπεία εγκαυμάτων
ΕγκαύματαΟι βαθμοί I και II θεωρούνται επιφανειακοί και θεραπεύονται χωρίς χειρουργική επέμβαση. Τα εγκαύματα III A βαθμού ταξινομούνται ως οριακά και τα III B και IV βαθμού είναι βαθιά. Σε περίπτωση εγκαυμάτων βαθμού III Α, η ανεξάρτητη αποκατάσταση ιστού είναι δύσκολη και η θεραπεία εγκαυμάτων βαθμών III B και IV χωρίς χειρουργική επέμβαση είναι αδύνατη - απαιτείται μόσχευμα δέρματος.
Η αυτοθεραπεία, χωρίς συμβουλή γιατρού, είναι δυνατή μόνο για εγκαύματα Ι-ΙΙ βαθμού και μόνο εάν η περιοχή του εγκαύματος είναι μικρή. Εάν η περιοχή του εγκαύματος δεύτερου βαθμού είναι μεγαλύτερη από 5 cm σε διάμετρο, θα πρέπει να συμβουλευτείτε γιατρό. Η θεραπεία ενηλίκων ασθενών με εγκαύματα πρώτου βαθμού, ακόμη και εκτεταμένα, μπορεί να πραγματοποιηθεί σε εξωτερικά ιατρεία. Για πιο σοβαρά εγκαύματα, οι ενήλικες ασθενείς μπορούν να υποβληθούν σε θεραπεία εξωτερικά σε περιπτώσεις όπου το δέρμα του προσώπου, των κάτω άκρων ή του περίνεου δεν έχει επηρεαστεί και η περιοχή του εγκαύματος δεν υπερβαίνει:
- για εγκαύματα δεύτερου βαθμού - 10% της επιφάνειας του σώματος.
- για εγκαύματα III Α βαθμού - 5% της επιφάνειας του σώματος.
Η μέθοδος αντιμετώπισης του εγκαύματος εξαρτάται από τον τύπο του, τον βαθμό του εγκαύματος, την πληγείσα περιοχή και την ηλικία του ασθενούς. Έτσι, ακόμη και τα εγκαύματα μικρής περιοχής σε μικρά παιδιά απαιτούν υποχρεωτική ιατρική παρέμβαση, και συχνά νοσοκομειακή περίθαλψη. Οι ηλικιωμένοι υποφέρουν επίσης από εγκαύματα με δυσκολία. Συνιστάται η θεραπεία θυμάτων άνω των 60 ετών με εγκαύματα περιορισμένου βαθμού ΙΙ-ΙΙΙΑ, ανεξάρτητα από την τοποθεσία τους, σε νοσοκομειακό περιβάλλον.
Πρώτα από όλα, σε περίπτωση εγκαύματος, πρέπει να σταματήσετε επειγόντως τη δράση του βλαβερού παράγοντα (υψηλή θερμοκρασία, χημική ουσία) στο δέρμα. Για ένα επιφανειακό θερμικό έγκαυμα - με βραστό νερό, ατμό ή ζεστό αντικείμενο - πλύνετε την καμένη περιοχή γενναιόδωρα με κρύο νερό για 10-15 λεπτά. Σε περίπτωση χημικού εγκαύματος με οξύ, το τραύμα πλένεται με διάλυμα σόδας και σε περίπτωση εγκαύματος με αλκάλιο - με ασθενές διάλυμα οξικού οξέος. Εάν η ακριβής σύνθεση της χημικής ουσίας είναι άγνωστη, πλύνετε με καθαρό νερό.
Εάν το έγκαυμα είναι εκτεταμένο, θα πρέπει να δοθεί στο θύμα τουλάχιστον 0,5 λίτρο νερό για να πιει, κατά προτίμηση με 1/4 κουταλάκι του γλυκού μαγειρική σόδα και 1/2 κουταλάκι του γλυκού επιτραπέζιο αλάτι διαλυμένο σε αυτό. Δώστε 1-2 g ακετυλοσαλικυλικού οξέος και 0,05 g διφαινυδραμίνης από το στόμα.
 Μπορείτε να προσπαθήσετε να αντιμετωπίσετε μόνοι σας ένα έγκαυμα πρώτου βαθμού. Αλλά εάν το θύμα έχει σημαντικό έγκαυμα δεύτερου βαθμού (φουσκάλα με διάμετρο 5 cm ή περισσότερο) και ακόμη περισσότερο με εγκαύματα τρίτου βαθμού ή υψηλότερο, πρέπει να συμβουλευτείτε επειγόντως έναν γιατρό.
Μπορείτε να προσπαθήσετε να αντιμετωπίσετε μόνοι σας ένα έγκαυμα πρώτου βαθμού. Αλλά εάν το θύμα έχει σημαντικό έγκαυμα δεύτερου βαθμού (φουσκάλα με διάμετρο 5 cm ή περισσότερο) και ακόμη περισσότερο με εγκαύματα τρίτου βαθμού ή υψηλότερο, πρέπει να συμβουλευτείτε επειγόντως έναν γιατρό.
Για εγκαύματα βαθμού ΙΙΙΑ, η θεραπεία ξεκινά με υγρούς-ξηρούς επιδέσμους που προάγουν το σχηματισμό μιας λεπτής ψώρας. Κάτω από μια ξηρή ψώρα, τα εγκαύματα βαθμού ΙΙΙΑ μπορούν να επουλωθούν χωρίς εξόγκωση. Μετά την απόρριψη και την αφαίρεση της ψώρας και την έναρξη της επιθηλιοποίησης, χρησιμοποιούνται επίδεσμοι λαδιού-βαλσαμικού.
Για την αντιμετώπιση των εγκαυμάτων Ι-ΙΙ βαθμού, καθώς και στο στάδιο της επιθηλιοποίησης στην αντιμετώπιση των εγκαυμάτων ΙΙΙ Α βαθμού, το βάλσαμο Guardian έδειξε καλά αποτελέσματα. Έχει αναλγητικές, αντιφλεγμονώδεις, αντισηπτικές, αναπλαστικές ιδιότητες. Το Balm Guardian ανακουφίζει από τη φλεγμονή, επιταχύνει την αναγέννηση του δέρματος, προάγει την επούλωση των πληγών και αποτρέπει το σχηματισμό ουλών. Εφαρμόστε απευθείας στην πληγείσα περιοχή ή χρησιμοποιήστε για ασηπτικούς επιδέσμους με αλοιφή.
Οι λόγοι που προκαλούν ένα έγκαυμα μπορεί να είναι πολύ διαφορετικοί.
Τι είδη εγκαυμάτων υπάρχουν, πόσοι βαθμοί εγκαυμάτων υπάρχουν και πώς να προσδιορίσετε τον βαθμό εγκαύματος - θα μάθουμε σήμερα.
Ένα έγκαυμα από μόνο του είναι μόνιμη βλάβη στους ιστούς του ανθρώπινου σώματος όταν εκτίθεται σε οποιονδήποτε εξωτερικό παράγοντα.
Και ακριβώς από αυτόν ακριβώς τον παράγοντα εξαρτάται η ταξινόμηση της αιτιολογίας των εγκαυμάτων. Έτσι, με βάση την προέλευσή τους, διακρίνονται οι ακόλουθοι τύποι εγκαυμάτων:
- Θερμικό έγκαυμα– έκθεση σε υψηλές θερμοκρασίες στην επιφάνεια του ανθρώπινου σώματος: ατμός, βραστό νερό, καυτό λάδι, άγγιγμα θερμού αντικειμένου, έκθεση σε ανοιχτή φωτιά στο ανθρώπινο σώμα.
- Ηλεκτρικό έγκαυμα– έκθεση σε ηλεκτρική εκκένωση του ανθρώπινου σώματος, η οποία προκαλεί επίσης βλάβη στα εσωτερικά όργανα από το ηλεκτρομαγνητικό πεδίο.
- Ένα χημικό έγκαυμα είναι η αλληλεπίδραση του ανθρώπινου σώματος με χημικές ουσίες που μπορούν να επηρεάσουν όχι μόνο την επιδερμίδα, αλλά και τα υποδόριο στρώματα.
- Έγκαυμα από ακτινοβολία– βλάβη της επιδερμίδας και μερικές φορές του υποδόριου στρώματος από έκθεση σε υπεριώδη ή υπέρυθρη ακτινοβολία.
Ταξινόμηση των εγκαυμάτων κατά βαθμό και τα χαρακτηριστικά τους
Κάθε έγκαυμα είναι μοναδικό με τον δικό του τρόπο, γιατί ο βαθμός της βλάβης είναι ατομικός κάθε φορά - όλα εξαρτώνται από τους ίδιους τους εξωτερικούς παράγοντες που το προκαλούν. Η θεραπεία εξαρτάται από τον βαθμό των εγκαυμάτων και τα συμπτώματά τους, γι' αυτό και η ταξινόμηση των εγκαυμάτων ανά βαθμό είναι τόσο σημαντική.
Υπάρχουν μόνο τέσσερις τύποι εγκαυμάτων ανάλογα με τους βαθμούς. Όλοι οι βαθμοί εγκαυμάτων και τα σημάδια τους εξαρτώνται από τα χαρακτηριστικά της βλάβης των ιστών και το επίπεδο της περιοχής αυτής της βλάβης.
Έγκαυμα 1ου βαθμού.Η πιο ήπια μορφή (ή βαθμός) εγκαύματος. Υπάρχει ερυθρότητα και πολύ ελαφρύ πρήξιμο της πληγείσας επιφάνειας. Ο πόνος δεν είναι μεγάλος και η ανάρρωση από αυτό το έγκαυμα γίνεται κυριολεκτικά την 4η ή 5η ημέρα. Δεν έχουν μείνει ξεκάθαρα σημάδια ή ουλές.
 |
| φωτογραφία εγκαύματος 1ου βαθμού |
Έγκαυμα 2ου βαθμού.Οι φουσκάλες σχηματίζονται στο κοκκινισμένο δέρμα και μπορεί να μην εμφανιστούν αμέσως - έως και μια ημέρα μετά το έγκαυμα. Κάθε φυσαλίδα περιέχει ένα κιτρινωπό υγρό και όταν σπάσουν, είναι ορατή η κοκκινωπή επιφάνεια του δέρματος που βρίσκεται κάτω από τη φυσαλίδα. Εάν εμφανιστεί μόλυνση στο σημείο της ρήξης, η επούλωση διαρκεί περισσότερο, αλλά στη συνέχεια δεν σχηματίζονται ουλές και ουλές.
 |
| φωτογραφία εγκαύματος 2ου βαθμού |
Έγκαυμα 3ου βαθμού.Με μια τέτοια βλάβη, εμφανίζεται νέκρωση της πληγείσας περιοχής του δέρματος. Στη θέση του σχηματίζεται μια ψώρα, η οποία παίρνει μια γκριζωπή απόχρωση. Μερικές φορές αυτή η ψώρα καλύπτεται με μια μαύρη κρούστα, η οποία στη συνέχεια πέφτει για να αποκαλύψει μια κοκκινωπή περιοχή ενός πολύ λεπτού στρώματος δέρματος.
 |
| φωτογραφία εγκαύματος 3ου βαθμού |
Έγκαυμα 4ου βαθμού. Αυτό δεν είναι μόνο εξωτερική βλάβη στα στρώματα του δέρματος και της επιδερμίδας, είναι διείσδυση στους εν τω βάθει ιστούς και ακόμη και απανθράκωση τους. Πολλοί από τους νεκρούς ιστούς λιώνουν εν μέρει και στη συνέχεια αφαιρούνται. Δεν έχει υποστεί βλάβη μόνο ο μυϊκός ιστός, αλλά και οι τένοντες, ακόμη και τα οστά.
Η διαδικασία επούλωσης ενός εγκαύματος 4ου βαθμού είναι πολύ μεγάλη, όχι μόνο σχηματίζονται ουλές στο σημείο της βλάβης, αλλά και ουλές, οι οποίες συχνά οδηγούν σε παραμόρφωση. Στις αρθρικές κάψουλες σχηματίζονται ουλές, οι οποίες εμποδίζουν την κινητικότητα της άρθρωσης. Αυτός είναι ο σοβαρότερος βαθμός εγκαύματος, ο οποίος απαιτεί απαραιτήτως ειδική επίβλεψη και μακρά και δύσκολη θεραπεία.
 |
| φωτογραφία εγκαύματος 4ου βαθμού |
Ανάλογα με τα είδη των εγκαυμάτων και τους βαθμούς τους, υπάρχουν ειδικές μέθοδοι θεραπείας. Επιπλέον, αυτή η ταξινόμηση των εγκαυμάτων κατά βαθμό είναι καθολική για ολόκληρη την παγκόσμια ιατρική κοινότητα και αποτελεί το «σημείο εκκίνησης» για τη θεραπεία και τον καθορισμό της μεθόδου αποκατάστασης μετά από έγκαυμα.
Σχεδόν κάθε άτομο τουλάχιστον μία φορά στη ζωή του έχει βρεθεί σε ακραίες καταστάσεις ή σε μια κατάσταση απειλητική για τη ζωή του. Ως αποτέλεσμα, μπορείτε να πάρετε διάφορους τραυματισμούς που προκαλούν σημαντική βλάβη στην υγεία. Στο άρθρο θα αναλύσουμε τι είναι τα πτυχία και θα βοηθήσουμε σε τέτοιους τραυματισμούς.
Τι είναι τα εγκαύματα
Μπορείτε να πάρετε έναν τέτοιο τραυματισμό ακόμα και στο σπίτι, για να μην αναφέρουμε στη δουλειά. Το έγκαυμα είναι βλάβη στο δέρμα που προκαλείται από θερμική, χημική, ηλεκτρική και έκθεση σε ακτινοβολία. Στις περισσότερες περιπτώσεις, αυτοί οι τραυματισμοί επηρεάζουν τα ανώτερα στρώματα του δέρματος, αλλά σε σοβαρές καταστάσεις μπορεί να επηρεαστούν οι μύες, τα αιμοφόρα αγγεία και ακόμη και τα οστά.
Εάν αναρωτιέστε πώς να θεραπεύσετε ένα έγκαυμα, η απάντηση θα εξαρτηθεί από το βαθμό και την έκταση της βλάβης. Σε ορισμένες περιπτώσεις, μπορείτε να τα βγάλετε πέρα με οικιακές θεραπείες, αλλά μερικές φορές απαιτείται σοβαρή εξειδικευμένη βοήθεια.
Αιτίες εγκαυμάτων
Τα εγκαύματα μπορεί να προκληθούν από διάφορους λόγους, ο καθένας με τις δικές του εκδηλώσεις και σημάδια βλάβης. Τα εγκαύματα μπορεί να προκληθούν από:
- θερμικοί παράγοντες?
- χημική ουσία;
- ηλεκτρικό ρεύμα;
- έκθεση σε ακτινοβολία?
- βακτήρια (η λεγόμενη πυρκαγιά).
Όλοι αυτοί οι παράγοντες μπορούν να επηρεάσουν σε διάφορους βαθμούς, επομένως ένα έγκαυμα θα έχει τις δικές του εκδηλώσεις και απαιτεί μια ατομική προσέγγιση στη θεραπεία.
Είδη εγκαυμάτων
Τα πιο συνηθισμένα είναι τα θερμικά εγκαύματα, δηλαδή αυτά που προκύπτουν από την έκθεση σε:
- Φωτιά. Πολύ συχνά η ανώτερη αναπνευστική οδός και το πρόσωπο είναι κατεστραμμένα. Όταν παρατηρείται βλάβη σε μέρη του σώματος, η διαδικασία αφαίρεσης των ρούχων από τις καμένες περιοχές γίνεται πολύ δύσκολη.
- Νερό που βράζει. Σχεδόν όλοι το έχουν αντιμετωπίσει αυτό. Η περιοχή μπορεί να είναι μικρή, αλλά το βάθος είναι σημαντικό.
- Ζεύγος. Μια τέτοια βλάβη συνήθως δεν προκαλεί πολλά προβλήματα.
- Καυτά αντικείμενα: τείνουν να αφήνουν σαφή όρια και βαθιές βλάβες.
Με ένα θερμικό έγκαυμα, ο βαθμός της βλάβης εξαρτάται από διάφορους παράγοντες:
- θερμοκρασία;
- διάρκεια έκθεσης·
- βαθμός θερμικής αγωγιμότητας.
- γενική κατάσταση της υγείας και του δέρματος του θύματος.
Ένα χημικό έγκαυμα είναι η βλάβη στο δέρμα ως αποτέλεσμα της έκθεσης σε διάφορες επιθετικές ουσίες, για παράδειγμα:

Ηλεκτρικά εγκαύματα μπορεί να συμβούν μετά από επαφή με αγώγιμα υλικά. Το ρεύμα εξαπλώνεται αρκετά γρήγορα μέσω των μυών, του αίματος και του εγκεφαλονωτιαίου υγρού. Η έκθεση σε περισσότερο από 0,1 A αποτελεί κίνδυνο για τον άνθρωπο.
Ένα χαρακτηριστικό γνώρισμα της ηλεκτρικής βλάβης είναι η παρουσία ενός σημείου εισόδου και εξόδου. Αυτό είναι το λεγόμενο τρέχον σήμα. Η πληγείσα περιοχή είναι συνήθως μικρή αλλά βαθιά.
Τα εγκαύματα από ακτινοβολία μπορεί να σχετίζονται με:
- Με υπεριώδη ακτινοβολία. Οι ηλιόλουστες μπορούν εύκολα να πάρουν τέτοια εγκαύματα το μεσημέρι. Η πληγείσα περιοχή είναι συνήθως μεγάλη, αλλά τις περισσότερες φορές μπορεί να αντιμετωπιστεί χρησιμοποιώντας οικιακές θεραπείες.
- Έκθεση σε ιονίζουσα ακτινοβολία. Σε αυτή την περίπτωση, δεν επηρεάζεται μόνο το δέρμα, αλλά και γειτονικά όργανα και ιστοί.
- Με υπέρυθρη ακτινοβολία. Συχνά προκαλεί εγκαύματα στον κερατοειδή, τον αμφιβληστροειδή και το δέρμα. Η βλάβη εξαρτάται από τη διάρκεια της έκθεσης σε αυτόν τον αρνητικό παράγοντα.
Και ένας άλλος τύπος εγκαύματος είναι ένα βακτηριακό έγκαυμα, το οποίο μπορεί να προκληθεί από ορισμένους τύπους μικροοργανισμών. Η βαρύτητα ποικίλλει επίσης από μικρές οζώδεις βλάβες έως καταστάσεις που μπορεί να απειλήσουν ακόμη και τη ζωή ενός ατόμου, όπως η ανάπτυξη συνδρόμου σταφυλοκοκκικού ζεματισμένου δέρματος.
Βαθμοί εγκαυμάτων και οι εκδηλώσεις τους
Το έγκαυμα μπορεί να είναι είτε πολύ μικρό είτε τέτοιο ώστε να απαιτείται επείγουσα νοσηλεία. Ανάλογα με την πολυπλοκότητα της βλάβης, οι συνέπειες μπορεί επίσης να διαφέρουν σημαντικά μεταξύ τους. Υπάρχουν διάφοροι βαθμοί εγκαύματος:

Τις περισσότερες φορές, ένα έγκαυμα δεν είναι ενός βαθμού, αλλά ένας συνδυασμός πολλών. Η σοβαρότητα της κατάστασης καθορίζεται επίσης από την περιοχή της βλάβης. Ανάλογα με αυτό, τα εγκαύματα είναι:
- Εκτεταμένη, στην οποία προσβάλλεται περισσότερο από το 15% του δέρματος.
- Όχι εκτεταμένο.
Εάν το έγκαυμα είναι εκτεταμένο και έχει προσβληθεί πάνω από το 25% του δέρματος, τότε υπάρχει μεγάλη πιθανότητα εγκαύματος.
Τι είναι η νόσος του εγκαύματος;
Η πορεία και η σοβαρότητα αυτής της επιπλοκής εξαρτάται από διάφορους παράγοντες:
- Ηλικία του θύματος.
- Θέση της πληγείσας περιοχής.
- Βαθμός εγκαύματος.
- Περιοχή ζημιάς.
Το έγκαυμα στην ανάπτυξή του περνά από τα ακόλουθα στάδια:
1. Σοκ. Μπορεί να διαρκέσει από αρκετές ώρες έως αρκετές ημέρες, όλα εξαρτώνται από την περιοχή της βλάβης. Υπάρχουν διάφοροι βαθμοί σοκ:
- Το πρώτο χαρακτηρίζεται από καυστικό πόνο, φυσιολογική αρτηριακή πίεση και καρδιακό ρυθμό εντός 90 παλμών ανά λεπτό.
- Στο δεύτερο βαθμό, η καρδιά συσπάται ακόμη πιο συχνά, η αρτηριακή πίεση πέφτει, η θερμοκρασία του σώματος μειώνεται και εμφανίζεται ένα αίσθημα δίψας.
- Όταν επηρεάζεται περισσότερο από το 60% του δέρματος, παρατηρείται σοκ 3ου βαθμού. Ο σφυγμός είναι μόλις ψηλαφητός, η πίεση είναι χαμηλή.
2. Τοξιναιμία εγκαυμάτων. Εμφανίζεται λόγω της επίδρασης των προϊόντων διάσπασης ιστών στο σώμα. Εμφανίζεται συνήθως λίγες μέρες μετά τη βλάβη και διαρκεί 1-2 εβδομάδες. Σε αυτή την περίπτωση, το άτομο αισθάνεται αδυναμία, ναυτία, πιθανώς εμετό και πυρετό.
3. Σηπτικοτοξαιμία. Ξεκινά τη 10η μέρα και διαρκεί αρκετές εβδομάδες. Σημειώνεται μόλυνση. Εάν η δυναμική της θεραπείας είναι αρνητική, αυτό μπορεί να οδηγήσει σε θάνατο. Αυτό συμβαίνει εάν υπήρξε έγκαυμα 4ου βαθμού ή βαθιά βλάβη στο δέρμα.
5. Ανάρρωση. Η αποτελεσματική φαρμακευτική θεραπεία τελειώνει με την επούλωση των εγκαυμάτων και την αποκατάσταση της λειτουργίας των εσωτερικών οργάνων.
Για να αποφευχθεί η ανάπτυξη εγκαυμάτων, είναι απαραίτητο να μεταφερθεί το θύμα εγκαυμάτων στο νοσοκομείο. Οι γιατροί θα είναι σε θέση να εκτιμήσουν τη σοβαρότητα των τραυματισμών και να παρέχουν αποτελεσματική βοήθεια.
Πρώτες βοήθειες για εγκαύματα
Όποιος κι αν είναι ο παράγοντας που προκάλεσε το έγκαυμα, πρέπει πρώτα να προβείτε στις ακόλουθες ενέργειες:

Είναι πολύ σημαντικό να μην μπερδευτείτε με την κατάσταση και να εξαλείψετε τον επιβλαβή παράγοντα όσο το δυνατόν γρηγορότερα ή να μεταφέρετε το άτομο σε ασφαλές μέρος. Ο βαθμός της βλάβης του δέρματος θα εξαρτηθεί από αυτό. Η γρήγορη ψύξη βοηθά στην αποφυγή βλάβης στον υγιή ιστό. Εάν το έγκαυμα είναι 3ου βαθμού, τότε δεν λαμβάνονται τέτοια μέτρα.
Ανάλογα με τον επιβλαβή παράγοντα, τα μέτρα πρώτων βοηθειών μπορεί να έχουν τις δικές τους αποχρώσεις. Ας τα εξετάσουμε περαιτέρω.
Παροχή πρώτων βοηθειών σε θερμικά εγκαύματα
Σχεδόν όλοι αντιμετωπίζουν τέτοιους τραυματισμούς στη ζωή τους, επομένως πρέπει να ξέρετε πώς να βοηθήσετε τον εαυτό σας ή τους αγαπημένους σας σε μια τέτοια κατάσταση. Η βοήθεια στο σπίτι για εγκαύματα αυτού του τύπου είναι η εξής:
- Εξαλείψτε την επίδραση του ζημιογόνου παράγοντα όσο το δυνατόν γρηγορότερα, δηλαδή αφαιρέστε από τη ζώνη πυρκαγιάς, αφαιρέστε ή σβήστε τα φλεγόμενα ρούχα.
- Εάν το έγκαυμα είναι μικρό, τότε είναι απαραίτητο να κρυώσετε την πληγείσα περιοχή κάτω από τρεχούμενο νερό για 10-15 λεπτά και στη συνέχεια να εφαρμόσετε ένα καθαρό, υγρό πανί.
- Για πιο σοβαρά εγκαύματα, δεν χρειάζεται ψύξη, αλλά θα πρέπει να καλύψετε την περιοχή του εγκαύματος με μια χαρτοπετσέτα.
- Αφαιρέστε τα κοσμήματα αν είναι δυνατόν.
- Πάρτε ένα αναλγητικό, για παράδειγμα, ιβουπροφαίνη, παρακεταμόλη.
Σε περίπτωση θερμικού εγκαύματος, απαγορεύεται:
- Αφαιρέστε τα ρούχα εάν είναι κολλημένα στην πληγή.
- Pop blisters.
- Αγγίξτε τις πληγείσες περιοχές.
- Εφαρμόστε λάδι, κρέμα, ιώδιο, υπεροξείδιο και άλλες ουσίες στις πληγές.
- Μην εφαρμόζετε βαμβάκι, πάγο ή επιδέσμους.
Εάν το έγκαυμα είναι σοβαρό, θα χρειαστεί ιατρική φροντίδα.
Χημικό έγκαυμα
Συχνά τέτοιοι τραυματισμοί συμβαίνουν σε χημικά εργοστάσια, αλλά μπορούν επίσης να συμβούν σε ένα μάθημα χημείας, εάν δεν ακολουθήσετε τις προφυλάξεις ασφαλείας. Εάν εκτεθείτε σε μια χημική ουσία, πρέπει να εξουδετερώσετε γρήγορα τις επιπτώσεις της.
Η βοήθεια για χημικά εγκαύματα με οξύ περιλαμβάνει τη θεραπεία της πληγής με διάλυμα σόδας ή σαπουνόνερου. Εάν εκτεθείτε σε αλκάλια, θα πρέπει πρώτα να ξεπλύνετε καλά με νερό και στη συνέχεια να κάνετε θεραπεία με διάλυμα οξικού ή κιτρικού οξέος 2%.
Εάν λάβετε πιο σοβαρά χημικά εγκαύματα, θα πρέπει να αναζητήσετε βοήθεια από ειδικούς.
Βοήθεια για ηλεκτρικά εγκαύματα
Μπορείτε να πάθετε ηλεκτρικό έγκαυμα στο σπίτι ή στη δουλειά. Πρώτα απ 'όλα, είναι απαραίτητο να εξουδετερωθεί η πηγή της ζημιάς. Απλώς κάντε το σύμφωνα με τα μέτρα ασφαλείας. Η πληγή πρέπει να καλύπτεται με χαρτοπετσέτα.
Μπορεί να πάθεις έναν ελαφρύ τραυματισμό και θα είναι αρκετό να δώσεις ζεστό τσάι και ηρεμιστικό στο θύμα. Σε περίπτωση σοβαρών τραυματισμών, μπορεί να συμβεί απώλεια συνείδησης. Σε αυτή την περίπτωση, θα πρέπει να καταφύγετε σε πρόσθετα μέτρα βοήθειας:
- Βρείτε μια άνετη θέση για το θύμα.
- Βεβαιωθείτε ότι υπάρχει ροή καθαρού αέρα.
- Καθαρίστε τους αεραγωγούς από τα υπερβολικά ρούχα.
- Γυρίστε το κεφάλι σας στο πλάι.
- Πριν φτάσει το ασθενοφόρο, παρακολουθήστε τον σφυγμό και την αναπνοή σας.
- Εάν ο τραυματισμός είναι τόσο σοβαρός που έχει συμβεί καρδιακή ανακοπή, τότε είναι επειγόντως απαραίτητη η τεχνητή αναπνοή με θωρακικές συμπιέσεις του καρδιακού μυός.
Πρέπει να θυμόμαστε ότι υπάρχουν καταστάσεις στις οποίες η ζωή ενός ατόμου εξαρτάται από την ταχύτητα παροχής πρώτων βοηθειών.
Εγκαύματα από ακτινοβολία και πρώτες βοήθειες
Τέτοιες βλάβες μπορεί να προκληθούν από έκθεση σε υπεριώδη, υπέρυθρη και ακτινοβολία. Αυτός ο τύπος εγκαύματος διαφέρει σημαντικά από άλλους στο ότι συμβαίνει ιονισμός του ιστού, ο οποίος προκαλεί αλλαγές στη δομή του μορίου της πρωτεΐνης.

Τα εγκαύματα από ακτινοβολία έχουν τους δικούς τους βαθμούς πολυπλοκότητας:
- Ο πρώτος βαθμός χαρακτηρίζεται από ερυθρότητα, κνησμό και κάψιμο.
- Στον δεύτερο βαθμό εμφανίζονται φουσκάλες.
- Ο τρίτος βαθμός, εκτός από τα συμπτώματα που αναφέρονται, περιλαμβάνει νέκρωση ιστού και επιπλοκές.
Κατά την παροχή πρώτων βοηθειών μετά από έγκαυμα από ακτινοβολία, απαγορεύονται τα ακόλουθα:
- Αγγίξτε την πληγή με τα χέρια σας ή εφαρμόστε σε αυτήν μη αποστειρωμένα αντικείμενα.
- Εάν εμφανιστούν φυσαλίδες, δεν μπορούν να τρυπηθούν.
- Χρησιμοποιήστε καλλυντικά για τη θεραπεία πληγών.
- Εφαρμόστε πάγο. Αυτό μπορεί όχι μόνο να οδηγήσει σε κρυοπαγήματα, αλλά και να προκαλέσει εγκαύματα από την ξαφνική αλλαγή θερμοκρασίας.
Εγκαύματα στα μάτια
Η αιτία των εγκαυμάτων των ματιών μπορεί να είναι όλοι οι παράγοντες που συζητήθηκαν παραπάνω. Ο εντοπισμός μπορεί να είναι διαφορετικός, ανάλογα με αυτό διακρίνουν:
- αμφιβληστροειδής χιτώνας;
- φακός
Ο βαθμός της βλάβης μπορεί να είναι διαφορετικός και εάν η πρώτη είναι πλήρως θεραπεύσιμη στο σπίτι και έχει ευνοϊκό αποτέλεσμα, τότε οι πιο σοβαροί τραυματισμοί απαιτούν παραμονή στο νοσοκομείο και οι συνέπειες μπορεί να είναι οι πιο τρομερές.
Τα σημάδια που υποδηλώνουν εγκαύματα στα μάτια είναι τα εξής:
- Ερυθρότητα και πρήξιμο.
- Έντονος πόνος.
- Σχίσιμο.
- Φόβος για το φως.
- Μειωμένη οπτική οξύτητα.
- Αλλαγές στην ενδοφθάλμια πίεση προς οποιαδήποτε κατεύθυνση.
Εάν εμφανιστεί έκθεση σε ακτινοβολία, μερικά από τα παραπάνω συμπτώματα μπορεί να μην εμφανιστούν.
Εάν εισέλθουν χημικά στα μάτια σας, θα πρέπει να τα ξεπλύνετε αμέσως με τρεχούμενο νερό για 15 λεπτά. Εφαρμόστε αντισηπτικές σταγόνες, για παράδειγμα, Floxal. Το δέρμα γύρω από τα μάτια μπορεί να λιπαίνεται, να καλυφθεί με χαρτοπετσέτα και να σταλεί το θύμα σε οφθαλμίατρο.

Ένα έγκαυμα συγκόλλησης, το οποίο ταξινομείται ως ακτινοβολία, μπορεί να μην εμφανιστεί αμέσως, αλλά αρκετές ώρες μετά την έκθεση. Τα χαρακτηριστικά σημεία μιας τέτοιας βλάβης είναι τα εξής:
- έντονος πόνος κοπής στα μάτια.
- δακρύρροια?
- απότομη μείωση της όρασης.
- φόβος για το έντονο φως.
Εάν τα μάτια είναι κατεστραμμένα, θα πρέπει να παρέχεται βοήθεια αμέσως. Η αποτελεσματικότητα της θεραπείας θα εξαρτηθεί από αυτό.
Θεραπεία εγκαυμάτων
Δεδομένου ότι η σοβαρότητα των εγκαυμάτων μπορεί να ποικίλλει, υπάρχουν δύο τύποι θεραπείας:
- συντηρητικός;
- επιχειρήσεων.
Η επιλογή των μεθόδων θεραπείας εξαρτάται από διάφορους παράγοντες:
- συνολική πληγείσα περιοχή·
- Βάθος καύσης?
- θέση του τραυματισμού?
- οι λόγοι που προκάλεσαν το έγκαυμα?
- ανάπτυξη ασθένειας εγκαυμάτων.
- ηλικία του θύματος.
Εάν λάβουμε υπόψη μια κλειστή μέθοδο θεραπείας εγκαυμάτων, πραγματοποιείται με την εφαρμογή ενός επίδεσμου με ένα φαρμακευτικό φάρμακο στην πληγή. Όταν το έγκαυμα είναι ρηχό και ήπιο, τότε ένας τέτοιος επίδεσμος δεν χρειάζεται καν να αλλάζει συχνά - η πληγή επουλώνεται γρήγορα.
Εάν υπάρχει δεύτερος βαθμός, εφαρμόζονται αλοιφές με αντισηπτική δράση και βακτηριοκτόνες αλοιφές στο σημείο του εγκαύματος. , για παράδειγμα, "Levomikol" ή "Silvacin". Αποτρέπουν την ανάπτυξη βακτηρίων. Αυτός ο επίδεσμος πρέπει να αλλάζει κάθε δύο ημέρες.
Με εγκαύματα 3ου και 4ου βαθμού, σχηματίζεται κρούστα, οπότε στην αρχή είναι απαραίτητο να επεξεργαστείτε την περιοχή γύρω από αντισηπτικούς παράγοντες και αφού εξαφανιστεί η κρούστα (και αυτό συμβαίνει συνήθως μετά από 2-3 εβδομάδες), μπορείτε να χρησιμοποιήσετε βακτηριοκτόνες αλοιφές.

Η κλειστή μέθοδος θεραπείας έχει τα πλεονεκτήματα και τα μειονεκτήματά της. Τα πρώτα περιλαμβάνουν τα ακόλουθα:
- Ο επίδεσμος αποτρέπει την είσοδο μόλυνσης στην πληγή.
- Προστατεύει την πληγή από μηχανικές βλάβες.
- Τα φάρμακα προάγουν την ταχύτερη επούλωση.
Οι ελλείψεις είναι οι εξής:
- Κατά την αλλαγή του επίδεσμου, ο ασθενής αισθάνεται δυσφορία.
- Ο ιστός που πεθαίνει μπορεί να προκαλέσει δηλητηρίαση.
Με μια κλειστή μέθοδο θεραπείας, χρησιμοποιούνται ειδικές τεχνικές, για παράδειγμα, υπεριώδης ακτινοβολία, βακτηριοκτόνα φίλτρα. Συνήθως διατίθενται σε εξειδικευμένα κέντρα εγκαυμάτων.
Αυτή η μέθοδος θεραπείας προάγει τον γρήγορο σχηματισμό ξηρής κρούστας. Τις περισσότερες φορές χρησιμοποιείται για εγκαύματα του προσώπου, του περίνεου και του λαιμού.
Χειρουργική θεραπεία
Σε ορισμένες περιπτώσεις, όταν τα εγκαύματα είναι σοβαρά και καλύπτουν μεγάλες περιοχές, είναι απαραίτητο να καταφύγουμε σε χειρουργική επέμβαση. Χρησιμοποιούνται οι παρακάτω τύποι:
- Νεκροτομή. Ο γιατρός κόβει την ψώρα για να εξασφαλίσει την παροχή αίματος στον ιστό. Εάν αυτό δεν γίνει, μπορεί να αναπτυχθεί νέκρωση.
- Νεκτομή. Πιο συχνά εκτελούνται σε εγκαύματα τρίτου βαθμού για την αφαίρεση νεκρού ιστού. Η πληγή καθαρίζεται καλά και αποτρέπεται η εξόγκωση.
- Σταδιακή νεκτομή. Εκτελείται για βαθιά εγκαύματα και είναι πιο ήπιο σε σύγκριση με την προηγούμενη μέθοδο. Η αφαίρεση ιστού πραγματοποιείται σε πολλά περάσματα.
- Ακρωτηριασμός. Οι πιο σοβαρές περιπτώσεις: όταν η θεραπεία δεν φέρει αποτελέσματα, το άκρο πρέπει να αφαιρεθεί για να αποφευχθεί η περαιτέρω εξάπλωση της νέκρωσης.
Όλες οι μέθοδοι χειρουργικής επέμβασης, εκτός από την τελευταία, ολοκληρώνονται με μεταμόσχευση δέρματος. Τις περισσότερες φορές, είναι δυνατή η μεταμόσχευση του δέρματος του ίδιου του ασθενούς από άλλες περιοχές.
Παραδοσιακές μέθοδοι αντιμετώπισης εγκαυμάτων
Πολλοί άνθρωποι αναρωτιούνται πώς να θεραπεύσετε ένα έγκαυμα στο σπίτι; Όσον αφορά τη βλάβη βαθμού 3 και 4, το θέμα δεν συζητείται καν εδώ - η θεραπεία πρέπει να πραγματοποιείται μόνο σε νοσοκομείο. Τα πιο ήπια εγκαύματα μπορούν να αντιμετωπιστούν στο σπίτι.
Υπάρχουν πολλές αποδεδειγμένες μέθοδοι μεταξύ των παραδοσιακών θεραπευτών, μεταξύ αυτών οι παρακάτω είναι οι πιο δημοφιλείς και αποτελεσματικές:
- Αν το πάρετε, η μαγειρική σόδα θα σας βοηθήσει να το αντιμετωπίσετε τέλεια.
- Μια κομπρέσα με δυνατό τσάι μπορεί επίσης να ανακουφίσει την κατάσταση του θύματος.
- Ετοιμάστε μια σύνθεση από 1 κουταλιά της σούπας άμυλο και ένα ποτήρι νερό και εφαρμόστε το αρκετές φορές την ημέρα στις πληγείσες περιοχές.
- Εάν εμποτίσετε μια γάζα με λάδι ιπποφαούς και την απλώσετε στο σημείο του εγκαύματος, η επούλωση θα προχωρήσει πιο γρήγορα.
- Μερικοί πιστεύουν ότι ένα έγκαυμα 2ου βαθμού μπορεί να θεραπευτεί γρήγορα με ωμές πατάτες. Είναι απαραίτητο να εφαρμόζετε φρέσκες φέτες πατάτας κάθε 3 λεπτά. Οι φουσκάλες δεν θα εμφανιστούν εάν ξεκινήσετε αυτήν τη θεραπεία αμέσως μετά τον τραυματισμό.
- Ετοιμάστε μια αλοιφή από 3 κουταλιές της σούπας ηλιέλαιο και 1 κουταλιά της σούπας κερί μέλισσας. Αυτή η σύνθεση πρέπει να εφαρμόζεται 3-4 φορές την ημέρα.
Πρέπει να θυμόμαστε ότι μπορείτε να αντιμετωπίσετε μόνο ελαφρά εγκαύματα χωρίς συνέπειες για την υγεία σας. Οι σοβαροί τραυματισμοί απαιτούν ιατρική παρέμβαση.
Επιπλοκές εγκαυμάτων
Με οποιοδήποτε έγκαυμα, όχι μόνο η βλάβη προκαλεί ανησυχία, ειδικά σε μια μεγάλη περιοχή, αλλά και μια μόλυνση που μπορεί να ενωθεί ανά πάσα στιγμή. Οι παράγοντες κινδύνου περιλαμβάνουν τις ακόλουθες περιπτώσεις:
- Εάν έχει προσβληθεί περισσότερο από το 30% της περιοχής του σώματος.
- Το έγκαυμα επηρεάζει όλα τα στρώματα του δέρματος.
- Βρεφική και μεγάλη ηλικία.
- Αντιβακτηριακή αντίσταση των βακτηρίων που προκάλεσαν τη μόλυνση.
- Λανθασμένη θεραπεία και φροντίδα του τραύματος.
- Μετά τη μεταμόσχευση, έγινε απόρριψη.
Για να μειωθεί η πιθανότητα όλων των επιπλοκών, η θεραπεία πρέπει να πραγματοποιείται σε εξειδικευμένες κλινικές. Ένα έγκαυμα είναι ένας αρκετά σοβαρός τραυματισμός, ειδικά για παιδιά που υφίστανται επίσης σοβαρό ψυχολογικό τραύμα.
Η πρόγνωση για τη θεραπεία των εγκαυμάτων εξαρτάται πάντα από πολλούς παράγοντες, αλλά όσο πιο γρήγορα το θύμα μεταφερθεί στην κλινική, τόσο πιο αποτελεσματική θα είναι η θεραπεία και η ανάρρωση θα συμβεί ταχύτερα και με ελάχιστο κίνδυνο επιπλοκών. Οι συνέπειες ενός εγκαύματος μπορεί να είναι μη αναστρέψιμες εάν δεν παρέχεται έγκαιρη βοήθεια.
RCHR (Δημοκρατικό Κέντρο για την Ανάπτυξη της Υγείας του Υπουργείου Υγείας της Δημοκρατίας του Καζακστάν)
Έκδοση: Κλινικά πρωτόκολλα του Υπουργείου Υγείας της Δημοκρατίας του Καζακστάν - 2016
Θερμικό έγκαυμα 50-59% της επιφάνειας του σώματος (Τ31,5), Θερμικό έγκαυμα 60-69% της επιφάνειας του σώματος (Τ31,6), Θερμικό έγκαυμα 70-79% της επιφάνειας του σώματος (Τ31,7), Θερμικό έγκαυμα 80-89% της επιφάνειας του σώματος (T31.8), Θερμικό έγκαυμα 90% ή περισσότερο της επιφάνειας του σώματος (T31.9)
Καυστικολογία
Γενικές πληροφορίες
Σύντομη περιγραφή
Εγκρίθηκε
Μεικτή Επιτροπή για την ποιότητα της υγειονομικής περίθαλψης
Υπουργείο Υγείας και Κοινωνικής Ανάπτυξης της Δημοκρατίας του Καζακστάν
με ημερομηνία 28 Ιουνίου 2016 Πρωτόκολλο αριθ. 6
Εγκαύματα -
βλάβες στους ιστούς του σώματος που προκύπτουν από έκθεση σε υψηλή θερμοκρασία, διάφορες χημικές ουσίες, ηλεκτρικό ρεύμα και ιονίζουσα ακτινοβολία.
Επιφανειακά και οριακά εγκαύματα (II- ΙΙΙΑΤέχνη.)- βλάβη, με διατήρηση της δερματικής ή θηλώδους στιβάδας, με δυνατότητα ανεξάρτητης αποκατάστασης του δέρματος.
Βαθιά εγκαύματα- δερματικές βλάβες πλήρους πάχους. Η αυτοθεραπεία δεν είναι δυνατή. Για την αποκατάσταση του δέρματος, είναι απαραίτητη η χειρουργική επέμβαση - μεταμόσχευση δέρματος, νεκτομή.
Ασθένεια εγκαυμάτων -Αυτή είναι μια παθολογική κατάσταση που αναπτύσσεται ως συνέπεια εκτεταμένων και βαθιών εγκαυμάτων, που συνοδεύεται από ιδιαίτερες δυσλειτουργίες του κεντρικού νευρικού συστήματος, μεταβολικές διεργασίες, δραστηριότητα του καρδιαγγειακού, αναπνευστικού, ουρογεννητικού, αιμοποιητικού συστήματος, βλάβη στο γαστρεντερικό σωλήνα, στο ήπαρ, ανάπτυξη του συνδρόμου διάχυτης ενδαγγειακής πήξης, ενδοκρινικών διαταραχών κ.λπ. δ.
Ημερομηνίαανάπτυξηπρωτόκολλο: 2016
Χρήστες πρωτοκόλλου: καυσσιολόγοι, τραυματολόγοι, χειρουργοί, αναισθησιολόγοι-ανανεωτήρες, γενικοί ιατροί, γιατροί ασθενοφόρων και επειγόντων περιστατικών.
Κλίμακα επιπέδου αποδεικτικών στοιχείων:
Πίνακας 1
| ΕΝΑ | Μια υψηλής ποιότητας μετα-ανάλυση, συστηματική ανασκόπηση των RCT ή μεγάλων RCT με πολύ χαμηλή πιθανότητα (++) μεροληψίας, τα αποτελέσματα της οποίας μπορούν να γενικευθούν σε έναν κατάλληλο πληθυσμό. |
| ΣΕ | Υψηλής ποιότητας (++) συστηματική ανασκόπηση μελετών κοόρτης ή περιπτωσιολογικού ελέγχου ή Υψηλής ποιότητας (++) μελέτες κοόρτης ή περιπτωσιολογικού ελέγχου με πολύ χαμηλό κίνδυνο μεροληψίας ή RCT με χαμηλό (+) κίνδυνο μεροληψίας, τα αποτελέσματα του που μπορεί να γενικευθεί σε κατάλληλο πληθυσμό . |
| ΜΕ |
Μελέτη κοόρτης ή περιπτωσιολογικού ελέγχου ή ελεγχόμενη δοκιμή χωρίς τυχαιοποίηση με χαμηλό κίνδυνο μεροληψίας (+). Τα αποτελέσματα των οποίων μπορούν να γενικευθούν στον σχετικό πληθυσμό ή σε RCT με πολύ χαμηλό ή χαμηλό κίνδυνο μεροληψίας (++ ή +), τα αποτελέσματα των οποίων δεν μπορούν να γενικευθούν άμεσα στον σχετικό πληθυσμό. |
| ρε | Σειρά περιπτώσεων ή ανεξέλεγκτη μελέτη ή γνώμη ειδικού. |
Ταξινόμηση
Ταξινόμηση των εγκαυμάτων σε 4 μοίρες(υιοθετήθηκε στο XXXVII All-Union Congress of Surgeons το 1960):
· I βαθμού - ερυθρότητα του δέρματος με καθαρά περιγράμματα, μερικές φορές σε οιδηματώδη βάση, η επιδερμίδα δεν επηρεάζεται. Εξαφανίζεται μετά από λίγες ώρες ή 1-2 ημέρες.
· Βαθμός II - η παρουσία φυσαλίδων με λεπτό τοίχωμα με διαφανές υγρό περιεχόμενο. Η βαριά εξίδρωση επιμένει για 2 - 4 ημέρες. Η ανεξάρτητη επιθηλιοποίηση εμφανίζεται μετά από 7-14 ημέρες.
· Βαθμός III-A - η παρουσία κυψελών με παχύ τοίχωμα με πλασματικό περιεχόμενο που μοιάζει με ζελέ, μερικώς ανοιγμένες. Ο εκτεθειμένος πυθμένας του τραύματος είναι υγρός, ροζ, με περιοχές λευκού και κόκκινου χρώματος - το θηλώδες στρώμα του ίδιου του δέρματος, συχνά καλυμμένο με μια λεπτή, υπόλευκο-γκρι, μαλακή ψώρα, πετεχειώδεις αιμορραγίες, διατηρείται η ευαισθησία στον πόνο, η αγγειακή αντίδραση συχνά απουσιάζει. Η αυτοεπιθηλιοποίηση εμφανίζεται μετά από 3-5 εβδομάδες.
· Βαθμός III-B - βλάβη σε ολόκληρο το πάχος του δέρματος με σχηματισμό νέκρωσης πήξης (ξηρή) ή υγροποίησης (υγρή). Στην ξηρή νέκρωση, η ψώρα είναι πυκνή, ξηρή, σκούρο κόκκινο ή καφέ-κίτρινο, με στενή ζώνη υπεραιμία και ελαφρύ περιεστιακό οίδημα. Με υγρή νέκρωση, το νεκρό δέρμα είναι πρησμένο και έχει μια υφή ζύμης, οι υπόλοιπες φλύκταινες με παχύ τοίχωμα μπορεί να περιέχουν αιμορραγικό εξίδρωμα, το κάτω μέρος του τραύματος είναι ποικίλο, από λευκό έως σκούρο κόκκινο, τέφρα ή κιτρινωπό και υπάρχει εκτεταμένο περιεστιακό οίδημα . Δεν υπάρχει αγγειακή αντίδραση ή αντίδραση πόνου.
· IV βαθμός - συνοδεύεται από νέκρωση όχι μόνο του δέρματος, αλλά και σχηματισμών που βρίσκονται κάτω από τον υποδόριο ιστό - μύες, τένοντες, οστά. Χαρακτηριστικός είναι ο σχηματισμός μιας παχύρρευστης, ξηρής ή υγρής, υπόλευκης, κιτρινωπό-καφέ ή μαύρης ψώρας με κολλώδη υφή. Κάτω από αυτό και στην περιφέρεια, το πρήξιμο του ιστού είναι έντονο, οι μύες έχουν την εμφάνιση "βρασμένου κρέατος".
Ταξινόμηση του βαθμού (βάθους) ενός εγκαύματος σύμφωνα με το ICD-10
Συσχέτιση της ταξινόμησης των βαθμών εγκαύματος σύμφωνα με το ICD-10 με την ταξινόμηση του XXVII Συνεδρίου Χειρουργών της ΕΣΣΔ το 1960.
Πίνακας 2
| Χαρακτηριστικός | Ταξινόμηση του XXVII Συνεδρίου Χειρουργών της ΕΣΣΔ | Ταξινόμηση σύμφωνα με το ICD-10 | Βάθος καύσης |
| Δερματική υπεραιμία | 1ου βαθμού | 1ου βαθμού | Επιφανειακό έγκαυμα |
| Σχηματισμός φυσαλίδων | II βαθμού | ||
| νέκρωση του δέρματος | ΙΙΙ-Α βαθμός | II βαθμού | |
| Πλήρης νέκρωση δέρματος | ΙΙΙ-Β βαθμός | III βαθμού | Βαθύ έγκαυμα |
| Νέκρωση του δέρματος και των υποκείμενων ιστών | IV βαθμός |
Ταξινόμηση της νόσου του εγκαύματος (BD)
· Εγκαύματα (BS) - διαρκεί έως και 12-72 ώρες ανάλογα με τη σοβαρότητα του τραυματισμού, το προνοσηρικό υπόβαθρο, τη διάρκεια του προνοσοκομειακού σταδίου και τη θεραπεία.
· Οξεία εγκαυματική τοξιναιμία (ΑΒΤ) - εμφανίζεται από 2-3 έως 7-14 ημέρες από τη στιγμή του τραυματισμού.
· Σηπτικοτοξαιμία - διαρκεί από τη στιγμή που η ψώρα φουσκώνει μέχρι να αποκατασταθεί πλήρως το δέρμα.
· Ανάρρωση - ξεκινά μετά την πλήρη αποκατάσταση του δέρματος και συνεχίζεται για αρκετά χρόνια.
Ρεύμα OB.
· Υπάρχουν τρεις βαθμοί της πορείας της ΟΒ περιόδου: ήπιος, σοβαρός και εξαιρετικά σοβαρός (όπως στο έγκαυμα). Αντίστοιχα, η ΟΟΤ και η σηπτικοτοξαιμία, ανάλογα με την περιοχή του εγκαύματος, χωρίζονται σε ήπια, σοβαρή και εξαιρετικά σοβαρή.
Διαγνωστικά (εξωτερικά ιατρεία)
ΕΞΩΤΕΡΙΚΗ ΔΙΑΓΝΩΣΤΙΚΗ
Διαγνωστικά κριτήρια
Παράπονα:
· Για καυστικό πόνο στην περιοχή που εκτίθεται σε θερμικούς παράγοντες ή χημικές ουσίες.
Αναμνησία:
· Έκθεση σε υψηλές θερμοκρασίες, οξέα, αλκάλια.
Σωματική εξέταση:
· Πραγματοποιείται αξιολόγηση της γενικής κατάστασης. εξωτερική αναπνοή (αναπνευστικός ρυθμός, αξιολόγηση της ελευθερίας της αναπνοής, βατότητα των αεραγωγών). Προσδιορίζεται ο σφυγμός και μετράται η αρτηριακή πίεση.
Τοπική κατάσταση:
· Εκτιμάται η εμφάνιση των τραυμάτων, η παρουσία αποκόλλησης της επιδερμίδας, οι περιοχές αποεπιθηλιοποίησης, η ψώρα (περιγράφεται η φύση της ψώρας - υγρή, ξηρή), πόσο καιρό προέκυψε το τραύμα, εντοπισμός, περιοχή.
Εργαστηριακές εξετάσεις: όχι.
Ενόργανες μελέτες: όχι.
Διαγνωστικός αλγόριθμος:
· Ιστορικό - περιστάσεις και τοποθεσία εγκαυμάτων.
· Εξωτερική επιθεώρηση.
· Προσδιορισμός αναπνευστικού ρυθμού, καρδιακού ρυθμού (HR), αρτηριακής πίεσης (ΑΠ).
Προσδιορισμός δυσκολίας στην αναπνοή ή βραχνάδα της φωνής
Διαγνωστικά (ασθενοφόρο)
ΔΙΑΓΝΩΣΤΙΚΑ ΣΤΟ ΣΤΑΔΙΟ ΕΠΕΙΓΟΥΣΗΣ ΠΕΡΙΘΑΛΨΗΣ
Διαγνωστικά μέτρα:
· Συλλογή παραπόνων και ιατρικού ιστορικού.
· Φυσική εξέταση (μέτρηση αρτηριακής πίεσης, θερμοκρασίας, παλμών, μέτρησης αναπνευστικού ρυθμού) με εκτίμηση της γενικής σωματικής κατάστασης.
· Επιθεώρηση της πληγείσας περιοχής με εκτίμηση της περιοχής και του βάθους του εγκαύματος.
· παρουσία ή απουσία σημείων τραυματισμού λόγω θερμικής εισπνοής: Βράγχος φωνής, υπεραιμία των βλεννογόνων του στοματοφάρυγγα, σχηματισμός αιθάλης των βλεννογόνων των ρινικών διόδων, στοματική κοιλότητα, αναπνευστική ανεπάρκεια.
Διαγνωστικά (νοσοκομείο)
ΔΙΑΓΝΩΣΤΙΚΑ ΣΕ ΕΠΙΠΕΔΟ ΕΣΩΤΕΡΙΚΟΥ
Διαγνωστικά κριτήρια σε επίπεδο νοσοκομείου
Παράπονα:
· κάψιμο και πόνος στην περιοχή των εγκαυμάτων, ρίγη, πυρετός.
Αναμνησία:
· Ιστορικό έκθεσης σε υψηλές θερμοκρασίες, οξέα, αλκάλια. Είναι απαραίτητο να διαπιστωθεί ο τύπος και η διάρκεια δράσης του βλαβερού παράγοντα, ο χρόνος και οι συνθήκες του τραυματισμού, οι συνακόλουθες ασθένειες και το αλλεργικό ιστορικό.
Σωματική εξέταση:
· Πραγματοποιείται αξιολόγηση της γενικής κατάστασης. εξωτερική αναπνοή (αναπνευστικός ρυθμός, εκτίμηση βλάβης και ελευθερία αναπνοής, βατότητα των αεραγωγών), ακρόαση των πνευμόνων. προσδιορίζεται ο ρυθμός παλμού, η ακρόαση, η αρτηριακή πίεση μετράται. Εξετάζεται η στοματική κοιλότητα. Περιγράφεται ο τύπος της βλεννογόνου μεμβράνης, η παρουσία αιθάλης στην αναπνευστική οδό, η στοματική κοιλότητα και η παρουσία εγκαύματος στον βλεννογόνο.
Εργαστηριακή έρευνα
Η αιμοληψία για εργαστηριακές εξετάσεις πραγματοποιείται στη μονάδα εντατικής θεραπείας ή στην πτέρυγα εντατικής θεραπείας του τμήματος επειγόντων περιστατικών.
Γενική εξέταση αίματος, προσδιορισμός γλυκόζης, χρόνος πήξης του τριχοειδούς αίματος, ομάδα αίματος και παράγοντας Rh, κάλιο/νάτριο αίματος, ολική πρωτεΐνη, κρεατινίνη, υπολειμματικό άζωτο, ουρία, πήξη (χρόνος προθρομβίνης, ινωδογόνο, χρόνος θρομβίνης, ινωδολυτική δράση πλάσματος, APTT, INR), οξεοβασική ισορροπία, αιματοκρίτης, μικροαντίδραση, γενική ανάλυση ούρων, περιττώματα για αυγά σκουληκιών.
Ενόργανες μελέτες(UD A):
· ΗΚΓ - για αξιολόγηση της κατάστασης του καρδιαγγειακού συστήματος και εξέταση πριν από τη χειρουργική επέμβαση (UD A).
· Ακτινογραφία θώρακος - για τη διάγνωση τοξικής πνευμονίας και τραυματισμών από θερμική εισπνοή (UD A).
· Βρογχοσκόπηση - για βλάβες με θερμική εισπνοή (UD A);
· Υπερηχογράφημα της κοιλιακής κοιλότητας και των νεφρών, της υπεζωκοτικής κοιλότητας - για την αξιολόγηση της τοξικής βλάβης στα εσωτερικά όργανα και τον εντοπισμό υποκείμενων ασθενειών (UD A).
· FGDS - για τη διάγνωση του στρες από εγκαύματα Ελκών κατσαρώματος, καθώς και για τοποθέτηση διαπυλωρικού καθετήρα για γαστρεντερική πάρεση (UD A).
Άλλες μέθοδοι έρευνας
· Σύμφωνα με ενδείξεις παρουσία συνοδών νοσημάτων και τραυματισμών. Αίμα για HIV, ηπατίτιδα Β, C (για λήπτες φαρμάκων και συστατικών αίματος). Βακτηριακή καλλιέργεια από τραύμα για μικροχλωρίδα και ευαισθησία στα αντιβιοτικά, βακτηριακή καλλιέργεια αίματος για στειρότητα.
Διαγνωστικός αλγόριθμος:, UD A (σχήμα)






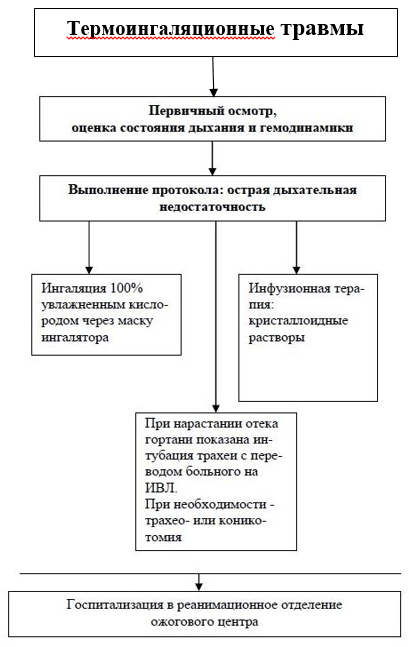
· Ιστορικό - περιστάσεις και τοποθεσία εγκαυμάτων - παρεχόμενες πρώτες βοήθειες, διαθεσιμότητα εμβολιασμών κατά του τετάνου.
· Ιστορικό ζωής και παρουσία σωματικών παθήσεων.
· Εξωτερική επιθεώρηση.
· Προσδιορισμός δυσκολίας στην αναπνοή ή βραχνάδα, αναπνευστικό ρυθμό, ακρόαση πνευμόνων.
· Προσδιορισμός παλμού, αρτηριακής πίεσης, καρδιακών παλμών, ακρόαση.
· Εξέταση στοματικής κοιλότητας, γλώσσα, εκτίμηση της κατάστασης του βλεννογόνου, ψηλάφηση της κοιλιάς.
· Προσδιορισμός του βάθους και της περιοχής των εγκαυμάτων.
· Ερμηνεία εργαστηριακών εξετάσεων
· Ερμηνεία αποτελεσμάτων ενόργανης εξέτασης
Κατάλογος των κύριων διαγνωστικών μέτρων:
1. Γενική εξέταση αίματος, προσδιορισμός γλυκόζης, χρόνος πήξης του τριχοειδούς αίματος, ομάδα αίματος και παράγοντας Rh, κάλιο/νάτριο αίματος, ολική πρωτεΐνη, κρεατινίνη, ουρία, πήγμα (χρόνος προθρομβίνης, ινωδογόνο, χρόνος θρομβίνης, APTT, INR), οξύ- ισορροπία βάσης, αιματοκρίτης, γενική εξέταση ούρων, κόπρανα για αυγά σκουληκιών, ΗΚΓ
2. Προσδιορισμός του βάθους και της περιοχής του εγκαύματος.
3. Διάγνωση βλάβης της αναπνευστικής οδού
4. Διάγνωση εγκαυματικού σοκ
Κατάλογος πρόσθετων διαγνωστικών μέτρων, (UD A) :
· Βακτηριακή καλλιέργεια από τραύματα - σύμφωνα με ενδείξεις ή κατά την αλλαγή αντιβακτηριδιακής θεραπείας (UD A).
· Ακτινογραφία θώρακος σύμφωνα με ενδείξεις - για τη διάγνωση τοξικής πνευμονίας και τραυματισμών από θερμική εισπνοή (UD A).
· FBS - για τραυματισμούς λόγω θερμικής εισπνοής (UD A).
· FGDS - για τη διάγνωση του στρες από εγκαύματα Ελκών κατσαρώματος, καθώς και για την τοποθέτηση διαπυλωρικού καθετήρα για γαστρεντερική πάρεση (UD A).
Προσδιορισμός της περιοχής εγκαύματος
Οι πιο αποδεκτές και αρκετά ακριβείς είναι απλές μέθοδοι για τον προσδιορισμό του μεγέθους της καμένης επιφάνειας χρησιμοποιώντας τη μέθοδο που προτείνει ο A. Wallace (1951) - ο λεγόμενος κανόνας των εννέα, καθώς και ο κανόνας της παλάμης, η περιοχή που ισούται με 1-1,1% της επιφάνειας του σώματος.
"Κανόνας των εννέα" (μέθοδος που προτείνεται από τον Α.Wallace, 1951)
Με βάση το γεγονός ότι το εμβαδόν κάθε ανατομικής περιοχής ως ποσοστό είναι πολλαπλάσιο του 9:
- κεφάλι και λαιμός - 9%
- μπροστινές και πίσω επιφάνειες του σώματος - 18% η καθεμία
- κάθε άνω άκρο - 9%
- κάθε κάτω άκρο - 18%
- περίνεο και γεννητικά όργανα - 1%.
"Κανόνας του φοίνικα" (J.
Yrazer, 1997)
Ως αποτέλεσμα ανθρωπομετρικών μελετών, οι J. Yrazer et al κατέληξαν στο συμπέρασμα ότι η περιοχή της παλάμης ενός ενήλικα είναι 0,78% της συνολικής επιφάνειας του σώματος.
Ο αριθμός των παλάμων που τοποθετούνται στην επιφάνεια του εγκαύματος καθορίζει το ποσοστό της πληγείσας περιοχής, η οποία είναι ιδιαίτερα βολική για περιορισμένα εγκαύματα σε αρκετές περιοχές του σώματος. Αυτές οι μέθοδοι είναι εύκολο να θυμάστε και μπορούν να χρησιμοποιηθούν σε οποιοδήποτε περιβάλλον.

Για τη μέτρηση της περιοχής των εγκαυμάτων στα παιδιά, έχει προταθεί ένας ειδικός πίνακας, ο οποίος λαμβάνει υπόψη τις αναλογίες των μερών του σώματος, οι οποίες ποικίλλουν ανάλογα με την ηλικία του παιδιού (Πίνακας 4).
Η περιοχή ως ποσοστό της συνολικής επιφάνειας του σώματος της επιφάνειας των ανατομικών περιοχών ανάλογα με την ηλικία
Πίνακας 4
| Ανατομική περιοχή | Νεογέννητα | 1 έτος | 5 χρόνια | 10 χρόνια | 15 χρόνια | Ενήλικες ασθενείς |
| Κεφάλι | 19 | 17 | 13 | 11 | 9 | 7 |
| Λαιμός | 2 | 2 | 2 | 2 | 2 | 2 |
| Πρόσθια επιφάνεια του σώματος | 13 | 13 | 13 | 13 | 13 | 13 |
| Οπίσθια επιφάνεια του σώματος | 13 | 13 | 13 | 13 | 13 | 13 |
| Γλουτός | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
| Καβάλος | 1 | 1 | 1 | 1 | 1 | 1 |
| Ισχίο | 5,5 | 6,5 | 8 | 8,5 | 9 | 9,5 |
| Κνήμη | 5 | 5 | 5,5 | 6 | 6,5 | 7 |
| Πόδι | 3,5 | 3,5 | 3,5 | 3,5 | 3,5 | 3,5 |
| Ωμος | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
| Πήχης | 3 | 3 | 3 | 3 | 3 | 3 |
| Βούρτσα | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 | 2,5 |
Διαγνωστικά ΛΣ
Όλοι οι ασθενείς με συνολική επιφάνεια εγκαυμάτων άνω του 50%, εν τω βάθει εγκαύματα άνω του 20% εισάγονται στην κλινική με σοβαρό ή εξαιρετικά σοβαρό OS (Πίνακας 5)
Σοβαρότητα του εγκαυματικού σοκ σε ενήλικες
Πίνακας 5
Το OR αναφέρεται στον υποογκαιμικό τύπο αιμοδυναμικών διαταραχών. Το σοκ εγκαύματος χαρακτηρίζεται από:
1. Επίμονη αιμοσυγκέντρωση που προκαλείται από την απώλεια του υγρού μέρους του κυκλοφορούντος όγκου αίματος («λευκή αιμορραγία»).
2. Απώλεια πλάσματος συμβαίνει συνεχώς σε όλη την περίοδο του εγκαυματικού σοκ (από 12 έως 72 ώρες).
3. Έντονες ερεθιστικές παρορμήσεις.
4. Στις περισσότερες περιπτώσεις εκδηλώνεται υπερδυναμικός τύπος αιμοδυναμικής.
5. Το πρώτο 24ωρο αυξάνεται σημαντικά η διαπερατότητα του αγγειακού τοιχώματος, από το οποίο μπορούν να περάσουν μεγάλα μόρια (λευκωματίνη), που οδηγεί σε διάμεσο οίδημα της παρανέκρωσης ζώνης, σε «υγιείς» ιστούς και επιδεινώνει την υποογκαιμία.
6. Η καταστροφή των κυττάρων (συμπεριλαμβανομένου έως και 50% όλων των ερυθρών αιμοσφαιρίων) συνοδεύεται από υπερκαλιαιμία.
Στο εύκολοςβαθμό OR (περιοχή εγκαύματος λιγότερο από 20%), οι ασθενείς εμφανίζουν έντονο πόνο και κάψιμο στα σημεία του εγκαύματος. Μπορεί να υπάρχει ενθουσιασμός στα πρώτα λεπτά και τις πρώτες ώρες. Ταχυκαρδία έως 90. Η αρτηριακή πίεση είναι φυσιολογική ή ελαφρώς αυξημένη. Δεν υπάρχει δύσπνοια. Η διούρηση δεν μειώνεται. Εάν η θεραπεία καθυστερήσει κατά 6-8 ώρες ή δεν πραγματοποιηθεί, μπορεί να παρατηρηθεί ολιγουρία και μέτρια αιμοσυγκέντρωση.
Στο αυστηρόςΉ (20-50% b.t.) ο λήθαργος και η αδυναμία αυξάνονται γρήγορα με τη διατήρηση της συνείδησης. Η ταχυκαρδία είναι πιο έντονη (έως 110), η αρτηριακή πίεση είναι σταθερή μόνο με έγχυση και χορήγηση καρδιοτονωτικών. Οι ασθενείς αισθάνονται δίψα και παρουσιάζουν δυσπεπτικά συμπτώματα (ναυτία, έμετος, λόξυγκας, φούσκωμα). Συχνά παρατηρείται πάρεση του γαστρεντερικού σωλήνα και οξεία διαστολή του στομάχου. Η ούρηση μειώνεται. Η διούρηση εξασφαλίζεται μόνο με τη χρήση φαρμάκων. Η αιμοσυγκέντρωση είναι έντονη - ο αιματοκρίτης φτάνει τους 65. Από τις πρώτες ώρες μετά τον τραυματισμό προσδιορίζεται μέτρια μεταβολική οξέωση με αναπνευστική αντιστάθμιση. Οι ασθενείς κρυώνουν και η θερμοκρασία του σώματός τους είναι κάτω από την κανονική. Το σοκ μπορεί να διαρκέσει 36-48 ώρες ή περισσότερο.
Στην 3η (εξαιρετικά σοβαρό)βαθμό OS (κάψιμο πάνω από το 50% του σώματος) η κατάσταση είναι εξαιρετικά σοβαρή. 1-3 ώρες μετά τον τραυματισμό, η συνείδηση μπερδεύεται, εμφανίζεται λήθαργος και λήθαργος. Ο παλμός μοιάζει με νήματα, η αρτηριακή πίεση πέφτει στα 80 mm Hg. Τέχνη. και χαμηλότερα (στο πλαίσιο της θεραπείας με έγχυση, χορήγηση καρδιοτονωτικών, ορμονικών και άλλων φαρμάκων). Δύσπνοια, ρηχή αναπνοή. Συχνά παρατηρείται έμετος, ο οποίος μπορεί να επαναληφθεί, και το χρώμα του «κατακάθου του καφέ». Σοβαρή γαστρεντερική πάρεση. Τα ούρα στις πρώτες δόσεις εμφανίζουν σημάδια μικρο- και μακροαιματουρίας, μετά σκούρα καφέ με ίζημα. Η Ανουρία εμφανίζεται γρήγορα. Η αιμοσυγκέντρωση ανιχνεύεται μετά από 2-3 ώρες, ο αιματοκρίτης αυξάνεται σε 70 ή περισσότερο. Η υπερκαλιαιμία και η μη αντιρροπούμενη μικτή οξέωση αυξάνονται. Η θερμοκρασία του σώματος πέφτει κάτω από 36°. Το σοκ μπορεί να διαρκέσει έως και 3 ημέρες. και περισσότερο, ειδικά με έγκαυμα της αναπνευστικής οδού (RD).
Διάγνωση τραυματισμού λόγω θερμικής εισπνοής (TIT).
Διαγνωστικά κριτήρια για TIT ανάλογα με τη συχνότητα εμφάνισης:
· Δεδομένα βρογχοσκόπησης από υαλοβάμβακα (FBS) - στο 100% των περιπτώσεων.
· Ιστορικό (κλειστό δωμάτιο, καμένα ρούχα, απώλεια συνείδησης κατά τη διάρκεια πυρκαγιάς) - στο 95% των περιπτώσεων.
· Εγκαύματα προσώπου, λαιμού, στόματος - 97%;
· Καύση τριχών στις ρινικές οδούς - σε 73,3%.
· Βήχας με αιθάλη στα πτύελα - σε 22,6%.
· Δυσφωνία (βραχνή φωνή) - σε 16,8%;
· Stridor (θορυβώδης αναπνοή), βρογχόσπασμος, ταχύπνοια - στο 6,9% των περιπτώσεων.
Παροχή και ενδείξεις για διαγνωστικό FBS κατά την εισαγωγή στο νοσοκομείο(κατηγορία αποδεικτικών στοιχείων Α), Επίπεδο αποδεικτικών στοιχείων Α
Πίνακας 6
| Ενδείξεις | Ασφάλεια |
| Αναμνηστικά στοιχεία του ΤΙΤ |
Με τοπική αναισθησία, εκτός από περιπτώσεις δυσανεξίας στα τοπικά αναισθητικά, σοβαρή δηλητηρίαση από το αλκοόλ, ψυχοκινητική διέγερση, κατάσταση άσθματος και σύνδρομο αναρρόφησης |
| Δυσφωνία | |
| αιθάλη στον στοματοφάρυγγα ή στα πτύελα | |
| Συνείδηση< 9 баллов по шкале Глазго | Με διασωλήνωση τραχείας |
| Stridor, δύσπνοια | |
| Βαθιά εγκαύματα σε πρόσωπο και λαιμό | |
| PaO2/FiO2< 250 |
Σοβαρότητα TIT σύμφωνα με δεδομένα FBS(Ινστιτούτο Χειρουργικής με το όνομα A.V. Vishnevsky, 2010):
1. Υπεραιμία και ελαφρύ οίδημα της βλεννογόνου μεμβράνης, έμφαση ή θολό αγγειακό σχέδιο, έντονοι τραχειακοί δακτύλιοι, βλεννογόνος έκκριση (σε μικρές ποσότητες).
2. Σοβαρή υπεραιμία και οίδημα του βλεννογόνου, διάβρωση, μεμονωμένα έλκη, εναποθέσεις ινώδους, αιθάλη, βλεννογόνος, βλεννοπυώδης ή πυώδης έκκριση (οι τραχειακοί δακτύλιοι και οι κύριοι βρόγχοι δεν φαίνονται λόγω διόγκωσης της βλεννογόνου μεμβράνης).
3. Σοβαρή υπεραιμία και οίδημα του βλεννογόνου, ευθρυπτότητα και αιμορραγία, πολλαπλές διαβρώσεις και έλκη με σημαντική ποσότητα ινώδους, αιθάλης, βλεννογόνου, βλεννοπυώδους ή πυώδους έκκρισης, περιοχές ωχρότητας και κιτρινίσματος του βλεννογόνου.
4. Ολική βλάβη στο τραχειοβρογχικό δέντρο, ωχροκίτρινος βλεννογόνος, απουσία αγγειακού σχεδίου, πυκνές εναποθέσεις αιθάλης συγχωνευμένες στους υποκείμενους ιστούς, πρώιμη (1-2 ημέρες) απολέπιση είναι δυνατή.
Διαγνωστικά μέτρα στη ΜΕΘ (ΜΕΘ), (UD A)
Πίνακας 7
| Συμβάν | Κατηγορία ασθενών | |||
| 1η μέρα μετά τον τραυματισμό | 2η μέρα μετά τον τραυματισμό | 3η μέρα μετά τον τραυματισμό | 4η και τις επόμενες μέρες | |
| Συλλογή παραπόνων | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς |
| Λήψη ιστορικού | Όλοι οι ασθενείς | - | - | - |
| Εκτίμηση της περιοχής και της έκτασης του εγκαύματος | Όλοι οι ασθενείς | Όλοι οι ασθενείς | - | - |
| Αξιολόγηση συνείδησης χρησιμοποιώντας την κλίμακα της Γλασκώβης | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς |
| Εκτίμηση της υγρασίας του δέρματος και της σούρωσης | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς |
| Θερμομετρία σώματος | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς |
| RR, HR, BP | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς |
| CVP | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς |
| SpO2 | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς |
| Διούρηση | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς |
|
ΗΚΓ |
Όλοι οι ασθενείς | Σύμφωνα με ενδείξεις | Σύμφωνα με ενδείξεις | Σύμφωνα με ενδείξεις |
|
ακτινογραφία Γραφικά OGK |
Όλοι οι ασθενείς | Ασθενείς με TIT, SOPL | Ασθενείς με TIT, ARDS | Ασθενείς με ARDS |
| Διαγνωστικό FBS | Σύμφωνα με τον πίνακα 3 | - | - | - |
| Διαγνωστικό FGDS | - | - | Ασθενείς με γαστρεντερικό σωλήνα | Ασθενείς με γαστρεντερικό σωλήνα |
| Γενική εξέταση αίματος | Όλοι οι ασθενείς | - | Όλοι οι ασθενείς | Όλοι οι ασθενείς |
| Hb, Ht αίματος κάθε 8 ώρες | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Ασθενείς με γαστρεντερικό σωλήνα | Ασθενείς με γαστρεντερικό σωλήνα |
| Γενική εξέταση ούρων | Όλοι οι ασθενείς | - | Όλοι οι ασθενείς | Όλοι οι ασθενείς |
| Ειδικό βάρος ούρων κάθε 8 ώρες | Όλοι οι ασθενείς | Όλοι οι ασθενείς | - | - |
| ALT, AST αίμα | Όλοι οι ασθενείς | - | Ασθενείς με σήψη | Ασθενείς με σήψη |
| Ολική χολερυθρίνη αίματος | Όλοι οι ασθενείς | - | Ασθενείς με σήψη | Ασθενείς με σήψη |
| Λευκωματίνη αίματος | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς |
| γλυκόζη αίματος | Όλοι οι ασθενείς | - | Ασθενείς με σήψη | Ασθενείς με σήψη |
| Ουρία αίματος | Όλοι οι ασθενείς | - | Ασθενείς με σήψη | Ασθενείς με σήψη |
| Κρεατινίνη αίματος | Όλοι οι ασθενείς | - | Ασθενείς με σήψη | Ασθενείς με σήψη |
| Ηλεκτρολύτες αίματος | - | - | Ασθενείς με σήψη | Ασθενείς με σήψη |
| APTT, INR, ινωδογόνο αίματος | - | Όλοι οι ασθενείς | Ασθενείς με σήψη | Ασθενείς με σήψη |
| Σύνθεση αερίων αίματος | Ασθενείς με ΤΙΤ | Ασθενείς με ΤΙΤ | Ασθενείς με σοβαρή ΤΙΤ | Ασθενείς με σοβαρή ΤΙΤ |
| Μυοσφαιρίνη ούρων | Όταν ο μυϊκός ιστός είναι κατεστραμμένος | - | - | |
| Καρβοξυαιμοσφαιρίνη αίματος | Ασθενείς με πυρκαγιά και απώλεια συνείδησης ≤ 13 βαθμοί στην κλίμακα της Γλασκώβης | - | - | - |
| Αλκοόλ στο αίμα και στα ούρα | Ασθενείς με απώλεια συνείδησης ≤ 13 βαθμοί στην κλίμακα της Γλασκώβης. με σημάδια δηλητηρίασης από το αλκοόλ | - | - | - |
Τα ακόλουθα υπόκεινται σε θεραπεία στη ΜΕΘ:
· ασθενείς με OS.
· ασθενείς με περιοχή εγκαυμάτων μεγαλύτερη από το 20% της επιφάνειας του σώματος με σοβαρή οξεία τοξιναιμία εγκαυμάτων.
· Θύματα STIT μέχρι να ανακουφιστούν πλήρως τα σημάδια της αναπνευστικής ανεπάρκειας.
· ασθενείς με ηλεκτρικό τραύμα μέχρι να αποκλειστεί η καρδιακή βλάβη.
· ασθενείς με συμπτώματα σήψης, γαστρεντερική αιμορραγία, ψύχωση, εξάντληση από εγκαύματα, μειωμένη συνείδηση.
· ασθενείς με σημεία ανεπάρκειας πολλαπλών οργάνων.
Ασθενείς σε ικανοποιητική κατάσταση με επιφανειακό έγκαυμα, στους οποίους ολοκληρώνεται ήπιο OS τις πρώτες 8-12 ώρες, δεν υπάρχει υψηλός πυρετός και λευκοκυττάρωση, δεν επηρεάζεται η γαστρεντερική κινητικότητα και η διούρηση δεν είναι μικρότερη από 1/ml/kg/ώρα, και δεν χρειάζονται περαιτέρω εντατική θεραπεία.
Θεραπευτικά μέτρα στη ΜΕΘ
Πίνακας 8
| Εντατική θεραπεία | Κατηγορία ασθενών | ||||
| 1η μέρα μετά τον τραυματισμό | 2η μέρα μετά τον τραυματισμό | 3η μέρα μετά τον τραυματισμό | 4η και τις επόμενες μέρες | ||
| Promedol 2% - 1 ml κάθε 4 ώρες IV (σε παιδιά 0,1-0,2 mg/kg/ώρα IV) - επιλογή I | Όλοι οι ασθενείς (μία ή περισσότερες επιλογές) | Όλοι οι ασθενείς (μία επιλογή) | Ασθενείς με σύνδρομο πόνου (μία επιλογή) | Ασθενείς με σύνδρομο έντονου πόνου (μία από τις επιλογές) | |
| Tramadol 5% - 2 ml κάθε 6 ώρες IV (σε παιδιά μετά από 1 έτος, 2 mg/kg κάθε 6 ώρες IV) - επιλογή II | |||||
| Ketorolac 1 ml κάθε 8 ώρες (εκτός από παιδιά κάτω των 15 ετών) IM για έως και 5 ημέρες - επιλογή III | |||||
| Metamizole sodium 50% - 2 ml κάθε 12 ώρες IV, IM (σε παιδιά analgin 50% 0,2 ml/10 kg κάθε 8 ώρες IV, IM) - IV επιλογή | Όλοι οι ασθενείς | Όλοι οι ασθενείς | |||
| Νεκροτομές λωρίδων αποσυμπίεσης | Ασθενείς με βαθιά κυκλικά εγκαύματα στον αυχένα, στο στήθος, στην κοιλιά και στα άκρα | - | |||
| Πρεδνιζολόνη 3 mg/kg/ημέρα IV | Ασθενείς με ήπιο OS | - | - | - | |
| Πρεδνιζολόνη 5 mg/kg/ημέρα IV | Ασθενείς με σοβαρό OS | Ασθενείς με σοβαρό OS | - | - | |
| Πρεδνιζολόνη 7 mg/kg/ημέρα IV | Ασθενείς με εξαιρετικά σοβαρό OS | Ασθενείς με εξαιρετικά σοβαρό OS | - | - | |
| Πρεδνιζολόνη 10 mg/kg/ημέρα IV | Ασθενείς με ΤΙΤ | Ασθενείς με ΤΙΤ | - | - | |
| Ασκορβικό οξύ 5% - 20 ml κάθε 6 ώρες ενδοφλεβίως | Όλοι οι ασθενείς | Εκτός από ασθενείς με ήπιο OS | - | - | |
| Φουροσεμίδη 0,5-1 mg/kg IV κάθε 8-12 ώρες ενώ διατηρείται ο ρυθμός ενδοφλέβιας έγχυσης | Ασθενείς με διούρηση< 1 мл/кг/час | Ασθενείς με διούρηση< 1 мл/кг/час | Ασθενείς με διούρηση< 1 мл/кг/час | Ασθενείς με διούρηση< 1 мл/кг/час | |
| Ηπαρίνη 1000 μονάδες/ώρα IV (σε παιδιά - 100-150 μονάδες/kg/ημέρα SC) χωρίς εισπνοές ηπαρίνης | Εκτός από ασθενείς με ήπιο OS | Εκτός από ασθενείς με ήπιο OS | - | - | |
| Enoxaparin 0,3 ml (ή Nadroparin 0,4 ml, Cibor 0,2 ml), εκτός από παιδιά κάτω των 18 ετών, 1 φορά την ημέρα υποδ. | - | - | Ασθενείς με σήψη | Ασθενείς με σήψη | |
| Ινσουλίνη (Rapid) κάθε 6 ώρες s.c. | Ασθενείς με σάκχαρο αίματος ≥ 10 mmol/l | Ασθενείς με σάκχαρο αίματος ≥ 10 mmol/l | Ασθενείς με σάκχαρο αίματος ≥ 10 mmol/l | ||
| Ομεπραζόλη 40 mg (σε παιδιά 0,5 mg/kg) 1 φορά τη νύχτα ενδοφλέβια | Εκτός από ασθενείς με ήπιο OS | Εκτός από ασθενείς με ήπιο OS | Όλοι οι ασθενείς | Όλοι οι ασθενείς | |
| Ομεπραζόλη 40 mg (σε παιδιά 0,5 mg/kg) κάθε 12 ώρες ενδοφλεβίως | - | - | Ασθενείς με γαστρεντερικό σωλήνα | Ασθενείς με γαστρεντερικό σωλήνα | |
| (σε ενήλικες, κατηγορία αποδεικτικών στοιχείων Α) | |||||
| Sterofundin Iso (Ringer, Disol, χλωριούχο νάτριο 0,9%) | Σύμφωνα με τον πίνακα 9 | Σύμφωνα με τον πίνακα 9 | - | - | |
| Sterofundin G-5 (Ringer, Disol, χλωριούχο νάτριο 0,9%) | - | Σύμφωνα με τον πίνακα 9 | - | - | |
| HES | Σύμφωνα με τον πίνακα 9 | Σύμφωνα με τον πίνακα 9 | - | - | |
| άλμπουμ 20% | - | Σύμφωνα με τον πίνακα 9 | Σύμφωνα με τον πίνακα 9 | Ασθενείς με λευκωματίνη ≤ 30 g/L (συνολική πρωτεΐνη ≤ 60 g/L) | |
| Normofundin G-5 (μέγιστο έως 40 ml/kg/ημέρα) | - | - | Σύμφωνα με τον πίνακα 9 | Όλοι οι ασθενείς | |
| Reamberin 400-800 ml (σε παιδιά 10 ml/kg) την ημέρα για έως και 11 ημέρες | - | - | - | Όλοι οι ασθενείς | |
| Κεφαλοσπορίνες III γενιάς IV, IM | - | Όλοι οι ασθενείς | Όλοι οι ασθενείς | Όλοι οι ασθενείς | |
| Ciprofloxacin 100 ml κάθε 12 ώρες (εκτός από τα παιδιά) | - | - | Ασθενείς με σήψη | Ασθενείς με σήψη | |
| Αμικακίνη 7,5 mg/kg κάθε 12 ώρες (συμπεριλαμβανομένων των παιδιών) IV, IM | - | - | |||
| PSS 3000 μονάδες. | - | - | - | Σύμφωνα με το Παράρτημα 12 της Διαταγής του Υπουργείου Υγείας της Ρωσικής Ομοσπονδίας αριθ. 174 της 17ης Μαΐου 1999. | |
| ΠΣΧ | - | - | - | ||
| Α.Ε | - | - | - | ||
| DTP | - | - | - | ||
| Επεμβατικός αερισμός | Ασθενείς με απώλεια συνείδησης< 9 баллов по шкале Глазго (категория доказательности А); глубоким ожогом >40% (κατηγορία αποδεικτικών στοιχείων Α). βαθύ έγκαυμα στο πρόσωπο και προοδευτική διόγκωση των μαλακών ιστών (κατηγορία αποδείξεων Β). σοβαρή ΤΙΤ με συμμετοχή του λάρυγγα και κίνδυνο απόφραξης (κατηγορία αποδείξεων Α). βαρύ ΤΙΤ με προϊόντα καύσης (κατηγορία αποδεικτικών στοιχείων Β). ARDS | ||||
| Αδρεναλίνη 0,1% κάθε 2 ώρες εισπνοής για έως και 7 ημέρες | Ασθενείς με ΤΙΤ | Ασθενείς με ΤΙΤ | Ασθενείς με σοβαρή ΤΙΤ | Ασθενείς με σοβαρή ΤΙΤ | |
| ACC 3-5 ml κάθε 4 ώρες εισπνοή έως και 7 ημέρες | Ασθενείς με ΤΙΤ | Ασθενείς με ΤΙΤ | Ασθενείς με σοβαρή ΤΙΤ | Ασθενείς με σοβαρή ΤΙΤ | |
| (κατηγορία αποδεικτικών στοιχείων Β) | |||||
| Ηπαρίνη 5000 μονάδες. για 3 ml φυσιολογικού ορού διάλυμα κάθε 4 ώρες (2 ώρες μετά το ACC) εισπνοή για έως και 7 ημέρες | Ασθενείς με ΤΙΤ | Ασθενείς με ΤΙΤ | Ασθενείς με σοβαρή ΤΙΤ | Ασθενείς με σοβαρή ΤΙΤ | |
| (κατηγορία αποδεικτικών στοιχείων Β) | |||||
| FBS υγιεινής κάθε 12 ώρες | Ασθενείς με ΤΙΤ από προϊόντα καύσης | Ασθενείς με σοβαρή ΤΙΤ από προϊόντα καύσης | - | ||
| Τασιενεργό BL 6 mg/kg κάθε 12 ώρες ενδοβρογχικά ή εισπνεόμενο για έως και 3 ημέρες | Ασθενείς με σοβαρή ΤΙΤ | Ασθενείς με σοβαρή ΤΙΤ | Ασθενείς με ARDS | Ασθενείς με ARDS | |
| Regidron στον καθετήρα | Σύμφωνα με τον πίνακα 9 | - | - | - | |
| Μίγμα εντερικής πρωτεΐνης στο σωληνάριο σε όγκο έως 45 kcal/kg/ημέρα (κατηγορία αποδεικτικών στοιχείων Α) μέσω αντλίας έγχυσης | 800 γρ | Σύμφωνα με τον πίνακα 9 | Σύμφωνα με τον πίνακα 9 | Ασθενείς που δεν μπορούν ή δεν θέλουν να φάνε | |
| Σακούλα 3 συστατικών για παρεντερική διατροφή σε όγκο έως 35 kcal/kg/ημέρα μέσω αντλίας έγχυσης | - | - |
Ασθενείς που δεν μπορούν να ανεχθούν την εντερική μίγμα |
Ασθενείς που δεν μπορούν ή δεν θέλουν να φάνε και δεν μπορούν να ανεχθούν την εντερική φόρμουλα | |
| Immunovenin 25-50 ml (σε παιδιά 3-4 ml/kg, αλλά όχι περισσότερο από 25 ml) 1 φορά σε 2 ημέρες έως 3-10 ημέρες | - | - | Ασθενείς με σοβαρή σήψη | Ασθενείς με σοβαρή σήψη | |
| Γλουταμίνη εντερικά 0,6 g/kg/ημέρα ή IV 0,4 g/kg/ημέρα | - | Όλοι οι ασθενείς (κατηγορία αποδεικτικών στοιχείων Α) | |||
| Μάζα ερυθρών αιμοσφαιρίων | Σε χρόνια αναιμία και με αιμοσφαιρίνη κάτω από 70 g/l, οι ενδείξεις για μετάγγιση συστατικών αίματος που περιέχουν ερυθρά αιμοσφαίρια είναι κλινικά έντονα σημεία αναιμικού συνδρόμου (γενική αδυναμία, κεφαλαλγία, ταχυκαρδία κατά την ηρεμία, δύσπνοια κατά την ηρεμία, ζάλη, επεισόδια συγκοπή), η οποία δεν μπορεί να εξαλειφθεί για σύντομο χρονικό διάστημα ως αποτέλεσμα της παθογενετικής θεραπείας. Το επίπεδο αιμοσφαιρίνης δεν είναι το κύριο κριτήριο που καθορίζει την παρουσία ενδείξεων. Οι ενδείξεις για μετάγγιση συστατικών αίματος που περιέχουν ερυθροκύτταρα σε ασθενείς μπορούν να προσδιοριστούν όχι μόνο από το επίπεδο αιμοσφαιρίνης στο αίμα, αλλά και λαμβάνοντας υπόψη την παροχή και την κατανάλωση οξυγόνου. Η μετάγγιση συστατικών που περιέχουν ερυθρά αιμοσφαίρια μπορεί να ενδείκνυται όταν η αιμοσφαιρίνη μειώνεται κάτω από 110 g/l, το PaO2 είναι φυσιολογικό και η τάση οξυγόνου στο μικτό φλεβικό αίμα (PvO2) μειώνεται κάτω από 35 mmHg, δηλαδή αύξηση της εκχύλισης οξυγόνου πάνω από 60%. Η διατύπωση της ένδειξης είναι «μειωμένη παροχή οξυγόνου κατά την αναιμία, Hb ____g/l, PaO2 ____mmHg, PvO2_____mmHg. Τέχνη." Εάν, σε οποιοδήποτε επίπεδο αιμοσφαιρίνης, οι δείκτες οξυγόνωσης του φλεβικού αίματος παραμένουν εντός των φυσιολογικών ορίων, τότε δεν ενδείκνυται η μετάγγιση (Διάταγμα του Υπουργού Υγείας της Δημοκρατίας του Καζακστάν με ημερομηνία 26 Ιουλίου 2012 Αρ. 501). | ||||
| SZP |
Οι ενδείξεις για μετάγγιση FFP είναι: 1) αιμορραγικό σύνδρομο με εργαστηριακά επιβεβαιωμένη ανεπάρκεια παραγόντων αιμόστασης πήξης. Τα εργαστηριακά σημεία ανεπάρκειας παραγόντων αιμόστασης της πήξης μπορούν να προσδιοριστούν με οποιονδήποτε από τους ακόλουθους δείκτες: δείκτης προθρομβίνης (PTI) μικρότερος από 80%. χρόνος προθρομβίνης (PT) περισσότερο από 15 δευτερόλεπτα. διεθνής κανονικοποιημένη αναλογία (INR) πάνω από 1,5. ινωδογόνο μικρότερο από 1,5 g/l. ενεργός μερικός χρόνος θρομβίνης (APTT) περισσότερο από 45 δευτερόλεπτα (χωρίς προηγούμενη θεραπεία με ηπαρίνη). .(Διαταγή του Υπουργού Υγείας της Δημοκρατίας του Καζακστάν με ημερομηνία 26 Ιουλίου 2012 Αρ. 501) |
||||
Συνοπτικός πίνακας επανυδάτωσης κατά την περίοδο ΛΣ
Πίνακας 9
| Μέρες από τον τραυματισμό | 1η μέρα | 2η μέρα | 3η μέρα | |||
| 8 ώρες | 16 ώρες | 24 ώρες | 24 ώρες | |||
|
Όγκος, ml Χημική ένωση |
2 ml x kg x % καύση* |
2 ml x kg x % καύση* |
2 ml x kg x % καύση* |
35-45 ml/kg (IV + peros + μέσω σωλήνα) |
||
|
Ισοτονική στεροφουνδίνη. Sterofundin G-5 (τη 2η ημέρα) |
100% όγκος | Υπολειπόμενος όγκος |
παραμένων τόμος |
- | ||
| HES | - |
10 - 20 - 30 ml/kg |
10 - 15 ml/kg |
- | ||
| Λευκωματίνη 20% (ml) | - | - |
0,25 ml x kg x % καύση |
με λευκωματίνη αίματος ≤ 30 g/l | ||
| Normofundin G-5 | - | - | - | όχι περισσότερο από 40 ml/kg | ||
| Παρεντερική διατροφή | - | - | - | σύμφωνα με τις ενδείξεις | ||
| Μέσω ανιχνευτή | Regidron | 50-100 ml/ώρα | 100-200 ml/ώρα | - | - | |
| Εντερική πρωτεϊνική διατροφή (EP) | 800 γρ | - | 50 ml/ώρα x 20 ώρες |
75 ml/ώρα x 20 ώρες |
||
| Διατροφή | Ήπιο λειτουργικό σύστημα | ποτό | ATS | ATS | ATS | |
| Σοβαρό ΛΣ | Regidron | Regidron | EP ή VBD | EP ή VBD | ||
| Εξαιρετικά σοβαρό λειτουργικό σύστημα | Regidron | Regidron | ΕΡ | ΕΡ | ||
* - εάν η περιοχή εγκαύματος είναι μεγαλύτερη από 50%, ο υπολογισμός πραγματοποιείται στο 50%
** - είναι δυνατή η μέτρηση του υγρού που χορηγείται εντερικά
*** - Είναι αποδεκτό να λαμβάνεται το επίπεδο λευκωματίνης στο αίμα ως το ½ της συνολικής περιεκτικότητας σε πρωτεΐνη του αίματος. Ο όγκος του διαλύματος λευκωματίνης υπολογίζεται με τον τύπο:
Λευκωματίνη 10% (ml) = (35 - λευκωματίνη αίματος, g/l) x BCC, l x 10
όπου bcc, l = FMT, kg: 13
Ενδείξεις μεταφοράς στο τμήμα εγκαυμάτων από τη ΜΕΘ.
Επιτρέπεται η μεταφορά των θυμάτων στο τμήμα εγκαυμάτων:
1. μετά την περίοδο OS, κατά κανόνα, την 3-4η ημέρα από τη στιγμή του τραυματισμού ελλείψει επίμονων παραβιάσεων της λειτουργίας υποστήριξης ζωής.
2. κατά την περίοδο της ΟΟΤ, σηψοτοξαιμία απουσία ή αντιστάθμιση αναπνευστικών διαταραχών, καρδιακή δραστηριότητα, κεντρικό νευρικό σύστημα, παρεγχυματικά όργανα, αποκατάσταση της γαστρεντερικής λειτουργίας.
Μη φαρμακευτική θεραπεία, UD A ;
· Πίνακας 11, λειτουργία 1, 2. Τοποθέτηση ρινογαστρικού σωλήνα, καθετηριασμός κύστης, καθετηριασμός κεντρικής φλέβας.
Πίνακας 10
| Εξοπλισμός/υλισμικό | Ενδείξεις | Αριθμός ημερών |
| Εντερική πρωτεϊνική διατροφή (διατροφική υποστήριξη) | Εκτεταμένα εγκαύματα, αδυναμία ανεξάρτητης αναπλήρωσης των απωλειών | 5-30 ημέρες |
|
Παραμονή σε κρεβάτι ρευστοποίησης εγκαυμάτων (τύπου Redactron ή «SAT») |
Εκτεταμένα εγκαύματα στο πίσω μέρος του σώματος | 7 - 80 |
|
Τοποθέτηση του ασθενούς σε δωμάτια με στρωτή ροή θερμαινόμενου αέρα έως 30-33*C, μονάδα ιονισμού αέρα, στρώματα κατά της κατάκλισης, κάλυψη του ασθενούς με θερμομονωτική κουβέρτα. |
Εκτεταμένα εγκαύματα στον κορμό | 7-40 ημέρες |
| Πολυλειτουργικό νυστέρι αργού. | Κατά τη διάρκεια χειρουργικών επεμβάσεων | |
| ILBI | Εκτεταμένα εγκαύματα, μέθη | |
| UFOK | Εκτεταμένα εγκαύματα, μέθη | Περίοδος τοξαιμίας και σηψαιμίας |
| Οζονοθεραπεία | Εκτεταμένα εγκαύματα, μέθη | Περίοδος τοξαιμίας και σηψαιμίας |
Θεραπεία με έγχυση.Η IT για εγκαύματα πραγματοποιείται εάν υπάρχουν κλινικές ενδείξεις - έντονη απώλεια υγρού μέσω της επιφάνειας του τραύματος, υψηλός αιματοκρίτης, προκειμένου να ομαλοποιηθεί η μικροκυκλοφορία. Η διάρκεια εξαρτάται από τη σοβαρότητα της κατάστασης και μπορεί να είναι αρκετοί μήνες. Χρησιμοποιούν αλατούχο διάλυμα, αλατούχα διαλύματα, διάλυμα γλυκόζης, διάλυμα αμινοξέων, συνθετικά κολλοειδή, συστατικά και προϊόντα αίματος, γαλακτώματα λίπους, σκευάσματα πολλαπλών συστατικών για εντερική διατροφή.
Αντιβακτηριδιακή θεραπεία.Για εκτεταμένα εγκαύματα, η αντιβακτηριακή θεραπεία συνταγογραφείται από τη στιγμή της εισαγωγής. Σύμφωνα με ενδείξεις χρησιμοποιούνται ημισυνθετικές πενικιλίνες, κεφαλοσπορίνες I - IV γενεών, αμινογλυκοσίδες, φθοροκινολόνες, καρβοπενέμες.
Διασπαστικά: Σελσχετικά με τις ενδείξεις: μακετυλοσαλικυλικό οξύ, πεντοξυφυλλίνη, ηπαρίνες χαμηλού μοριακού βάρους κ.λπ. σε δόσεις που αφορούν την ηλικία.
Τοπική θεραπεία τραυμάτων., (UD A).
Στόχος της τοπικής θεραπείας είναι ο καθαρισμός του τραύματος του εγκαύματος από νεκρωτική ψώρα, η προετοιμασία του τραύματος για αυτοδερμοπλαστική και η δημιουργία βέλτιστων συνθηκών για επιθηλιοποίηση επιφανειακών και οριακών εγκαυμάτων.
Ένα φάρμακο για την τοπική θεραπεία επιφανειακών εγκαυμάτων θα πρέπει να συμβάλλει στη δημιουργία ευνοϊκών συνθηκών για την εφαρμογή των επανορθωτικών δυνατοτήτων του επιθηλίου: πρέπει να έχει βακτηριοστατικές ή βακτηριοκτόνες ιδιότητες, να μην έχει ερεθιστικά ή επώδυνα αποτελέσματα, αλλεργικές και άλλες ιδιότητες, να μην κολλάει την επιφάνεια του τραύματος και να διατηρήσει ένα υγρό περιβάλλον. Το φάρμακο πρέπει να διατηρεί όλες αυτές τις ιδιότητες για μεγάλο χρονικό διάστημα.
Για τοπική θεραπεία, χρησιμοποιήστε επιδέσμους με αντισηπτικά διαλύματα, αλοιφές και τζελ σε υδατοδιαλυτή και λιπαρή βάση (οκτενιδίνη
διυδροχλωρίδιο, άργυρος σουλφαδιαζίνη, ποβιδόνη-ιώδιο, αλοιφές πολλαπλών συστατικών (levomekol, oflomelide), διάφορες επικαλύψεις με αντιβιοτικά και αντισηπτικά, επιστρώσεις υδρογέλης, επιδέσμους από αφρό πολυουρεθάνης, επιδέσμους φυσικής, βιολογικής προέλευσης.
Οι επίδεσμοι πραγματοποιούνται μετά από 1 - 3 ημέρες. Κατά τη διάρκεια των επιδέσμων, πρέπει να αφαιρέσετε προσεκτικά μόνο τα επάνω στρώματα του επιδέσμου μετά από μούλιασμα με αποστειρωμένο νερό και αντισηπτικά διαλύματα. Τα στρώματα γάζας που γειτνιάζουν με το τραύμα αφαιρούνται μόνο σε περιοχές όπου υπάρχει πυώδης έκκριση. Δεν ενδείκνυται να αλλάξετε εντελώς το ντρέσινγκ εάν δεν ξεκολλάει εύκολα. Η αναγκαστική αφαίρεση των κατώτερων στρωμάτων της γάζας παραβιάζει την ακεραιότητα του νεοεμφανιζόμενου επιθηλίου και παρεμβαίνει στην κανονική διαδικασία επιθηλιοποίησης. Σε περιπτώσεις ευνοϊκής πορείας, ο επίδεσμος που εφαρμόζεται μετά τον αρχικό επίδεσμο του τραύματος μπορεί να παραμείνει στο τραύμα μέχρι την πλήρη επιθηλιοποίηση και δεν χρειάζεται αλλαγή.
Είναι αποτελεσματική η θεραπεία της επιφάνειας του τραύματος με ένα ντους τρεχούμενου αποστειρωμένου νερού χρησιμοποιώντας αντισηπτικά διαλύματα πλύσης, τον καθαρισμό των επιφανειών του τραύματος με υδροχειρουργικά συστήματα, την πιεζοθεραπεία και την υπερηχητική υγιεινή των πληγών με συσκευές υπερήχων. Μετά το πλύσιμο, το τραύμα καλύπτεται με επιδέσμους με αλοιφές, αφρό πολυουρεθάνης και μη κολλητικούς επιδέσμους με αντισηπτικά.
Εάν η πιθανότητα πρώιμης χειρουργικής νεκτομής είναι περιορισμένη, είναι δυνατή η διενέργεια χημικής νεκτομής χρησιμοποιώντας σαλικυλική αλοιφή 20% ή 40%, βενζοϊκό οξύ.
Κατάλογος βασικών φαρμάκων, (UD A) (Πίνακας 11)
Πίνακας 11
| Φάρμακο, μορφές απελευθέρωσης | Δοσολογία | Διάρκεια χρήσης | Πιθανότητα % | Επίπεδο αποδεικτικών στοιχείων | ||||
| Τοπικά αναισθητικά φάρμακα: | ||||||||
| Τοπικά αναισθητικά (προκαΐνη, λιδοκαΐνη) | Σύμφωνα με το έντυπο έκδοσης | Σύμφωνα με ενδείξεις | 100% | ΕΝΑ | ||||
| Αναισθητικά | ΕΝΑ | |||||||
| Αντιβιοτικά | ||||||||
| Κεφουροξίμη | 1,5 g IV, IM, σύμφωνα με τις οδηγίες | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | ΕΝΑ | |||||
|
Κεφαζολίνη |
1 - 2 g, σύμφωνα με τις οδηγίες |
Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Κεφτριαξόνη | 1-2 γρ σύμφωνα με τις οδηγίες | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Κεφταζιδίμη | 1-2 g IM, IV, σύμφωνα με τις οδηγίες | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Κεφεπίμη | 1-2 g, IM/IV σύμφωνα με τις οδηγίες | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | ΕΝΑ | |||||
|
Αμοξικιλλίνη/κλαβουλανικό |
600 mg, IV σύμφωνα με τις οδηγίες | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Αμπικιλλίνη/σουλβακτάμη | 500-1000 mg, ενδομυϊκά, ενδοφλέβια, 4 φορές την ημέρα | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Βανκομυκίνη | κόνις/λυόφιλο για την παρασκευή διαλύματος προς έγχυση 1000 mg, σύμφωνα με τις οδηγίες | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 50% | ΕΝΑ | ||||
| Γενταμυκίνη | 160 mg IV, IM, σύμφωνα με τις οδηγίες | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Ciprofloxacin, διάλυμα για ενδοφλέβια έγχυση | 200 mg 2 φορές IV, σύμφωνα με τις οδηγίες | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 50% | ΕΝΑ | ||||
| Λεβοφλοξασίνη | διάλυμα για έγχυση 500 mg/100 ml, σύμφωνα με τις οδηγίες | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 50% | ΕΝΑ | ||||
| Καρβοπενέμες | σύμφωνα με τις οδηγίες | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | ΕΝΑ | |||||
| Αναλγητικά | ||||||||
|
Tramadol ενέσιμο διάλυμα 100mg/2ml, 2 ml σε αμπούλες 50 mg σε κάψουλες, δισκία |
50-100 mg. IV, από το στόμα. μέγιστη ημερήσια δόση 400 mg. |
Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | ΕΝΑ | |||||
| Μεταμιζόλη νάτριο 50% | 50% - 2,0 ενδομυϊκά έως 3 φορές | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες |
80% |
ΕΝΑ | ||||
| Κετοπροφαίνη | σύμφωνα με τις οδηγίες | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | ΕΝΑ | |||||
| Άλλα ΜΣΑΦ | σύμφωνα με τις οδηγίες | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | ΕΝΑ | |||||
| Ναρκωτικά αναλγητικά (προμεδόλη, φεντανύλη, μορφίνη) | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 90% | ΕΝΑ | |||||
| Αντιαιμοπεταλιακά και αντιπηκτικά | ||||||||
| Ηπαρίνη | 2,5 - 5 τόνοι - 4 - 6 φορές την ημέρα | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 30% | ΕΝΑ | ||||
| Nadroparin calcium, ενέσιμο διάλυμα | 0,3, 0,4, 0,6 μονάδες s.c. | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 30% | ΕΝΑ | ||||
| Ενοξαπαρίνη, ενέσιμο διάλυμα σε σύριγγα | 0,4, 0,6 6 μονάδες σ.κ. | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 30% | ΕΝΑ | ||||
| Πεντοξυφυλλίνη 5% - 5,0 | ενδοφλέβια, από το στόμα | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 30% | ΕΝΑ | ||||
| Ακετυλοσαλικυλικό οξύ 0,5 | μέσω του στόματος | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 30% | ΕΝΑ | ||||
| Φάρμακα για τοπική θεραπεία | ||||||||
| Ποβιδόνη-ιώδιο | Φιάλη 1 λίτρου | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 100% | ΕΝΑ | ||||
| Χλωρεξεδίνη | Φιάλη 500 ml | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 100% | ΕΝΑ | ||||
| Υπεροξείδιο του υδρογόνου | Φιάλη 500 ml | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 100% | ΕΝΑ | ||||
| Διυδροχλωρική οκτενιδίνη 1% |
Φιάλη 350 ml, 20 γρ |
Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 100% | ΕΝΑ | ||||
| Υπερμαγγανικό κάλιο | Για την παρασκευή υδατικού διαλύματος | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Αλοιφές υδατοδιαλυτές και με βάση το λίπος (αλοιφές πολλαπλών συστατικών που περιέχουν ασήμι, περιέχουν αντιβιοτικά και αντισηπτικά) | Σωλήνες, μπουκάλια, δοχεία | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 100% | ΕΝΑ | ||||
| Επίδεσμοι | ||||||||
| Γάζες, γάζες επίδεσμοι | μέτρα | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 100% | ΕΝΑ | ||||
| Ιατρικοί επίδεσμοι | Κομμάτια | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 100% | ΕΝΑ | ||||
| Ελαστικοί επίδεσμοι | Κομμάτια | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 100% | ΕΝΑ | ||||
| Επικαλύψεις πληγών (υδροπηκτή, φιλμ, υδροκολλοειδές κ.λπ.) | Πιάτα | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Ξενογενείς επιδέσμους τραυμάτων (χοιρινό δέρμα, δέρμα μοσχαριού, σκευάσματα με βάση το περικάρδιο, περιτόναιο, έντερα) | πιάτα | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Πτώμα ανθρώπινο δέρμα | πιάτα | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 50% | ΕΝΑ | ||||
| Εναιωρήματα κυττάρων δέρματος καλλιεργημένα με βιοτεχνολογικές μεθόδους | μπουκάλια | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 50% | ΕΝΑ | ||||
| Φάρμακα έγχυσης | ||||||||
| Χλωριούχο νάτριο, διάλυμα προς έγχυση 0,9% 400ml | Μπουκάλια 400 ml | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Διάλυμα Lactated Ringer | Μπουκάλια 400 ml | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Χλωριούχο νάτριο, χλωριούχο κάλιο, οξικό νάτριο, | Μπουκάλια 400 ml | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Χλωριούχο νάτριο, χλωριούχο κάλιο, διττανθρακικό νάτριο | Μπουκάλια 400 ml | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Γλυκόζη 5,10% | Μπουκάλια 400 ml | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Γλυκόζη 10% | Αμπούλες 10 ml | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Γλυκόζη 40% | Μπουκάλια 400 ml | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Δεξτράνη, 10% διάλυμα για έγχυση | 400 ml | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Άλλα φάρμακα (σύμφωνα με τις ενδείξεις) | ||||||||
| βιταμίνες Β | αμπούλες | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 50% | ΕΝΑ | ||||
| Βιταμίνες της ομάδας C | αμπούλες | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 50% | ΕΝΑ | ||||
| Βιταμίνες της ομάδας Α | αμπούλες | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 50% | ΕΝΑ | ||||
| Τοκοφερόλες | κάψουλες | Σύμφωνα με ενδείξεις. σύμφωνα με τις οδηγίες | 80% | ΕΝΑ | ||||
| Αναστολείς Η2 και αναστολείς αντλίας πρωτονίων | αμπούλες | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Etamsylate, ενέσιμο διάλυμα σε αμπούλα 12,5% | αμπούλες 2ml | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 50% | ΕΝΑ | ||||
| Αμινοκαπροϊκό οξύ | Μπουκάλια | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 50% | ΕΝΑ | ||||
| Διφαινυδραμίνη | Αμπούλες 1%-1ml | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 50% | ΕΝΑ | ||||
| Πρεδνιζολόνη | Φύσιγγες 30 mg | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 50% | ΕΝΑ | ||||
| Μετοκλοπραμίδη | Αμπούλες 0,5% -2ml | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 50% | ΕΝΑ | ||||
| Ανθρώπινη ινσουλίνη | Μπουκάλια 10ml/1000 μονάδες | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 90% | ΕΝΑ | ||||
| Αμινοφυλλίνη | Αμπούλες 2,5%-5ml | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 50% | ΕΝΑ | ||||
| Ambroxol | 15mg-2ml | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Φουροσεμίδη | Αμπούλες 2ml | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 50% | ΕΝΑ | ||||
| Νυστατίνη | Ταμπλέτες | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 50% | ΕΝΑ | ||||
| Ambroxol | Σιρόπι 30mg/5ml 150ml | Σύμφωνα με ενδείξεις, σύμφωνα με οδηγίες | 80% | ΕΝΑ | ||||
| Deconoate νανδρολόνης | Αμπούλες 1ml | Σύμφωνα με ενδείξεις | 50% | ΕΝΑ | ||||
|
Εντερική πρωτεϊνική διατροφή (διατροφική υποστήριξη) Αποστειρωμένο μείγμα σε αναλογία πρωτεϊνών - 7,5 g, Λίπη-5,0g, υδατάνθρακες-18,8g. Ημερήσιος όγκος από 500ml έως 1000ml. |
Σακουλάκια 800 γρ | Σύμφωνα με ενδείξεις | 100% | ΕΝΑ | ||||
| Σακούλα 3 συστατικών για παρεντερική διατροφή σε όγκο έως 35 kcal/kg/ημέρα 70/180, 40/80 μέσω αντλίας έγχυσης | Όγκος σακουλών 1000, 1500ml | Σύμφωνα με ενδείξεις | 50% | ΕΝΑ | ||||
*Η ΟΒ εμφανίζεται με βλάβες σε όλα τα όργανα και συστήματα του ανθρώπινου σώματος, και ως εκ τούτου απαιτεί τη χρήση διαφόρων ομάδων φαρμάκων (για παράδειγμα, γαστροπροστατευτικά, εγκεφαλοπροστατευτικά). Ο παραπάνω πίνακας δεν μπορεί να καλύψει ολόκληρη την ομάδα φαρμάκων που χρησιμοποιούνται στη θεραπεία της νόσου του εγκαύματος. Επομένως, ο πίνακας δείχνει τα πιο συχνά χρησιμοποιούμενα φάρμακα.
Χειρουργική επέμβαση
1.Χειρουργική - Πρωτοπαθής χειρουργική αντιμετώπιση τραύματος εγκαύματος.
Όλοι οι ασθενείς υποβάλλονται σε πρωτογενή χειρουργική θεραπεία του εγκαύματος (ΦΟΡ).
Σκοπός της επέμβασης - Καθαρισμός των επιφανειών του τραύματος και μείωση του αριθμού βακτηρίων στο τραύμα.
Ενδείξεις-Παρουσία εγκαυμάτων.
Αντενδείξεις.
Τεχνική PHOR:Με επιχρίσματα βρεγμένα με αντισηπτικά διαλύματα (διάλυμα ποβιδόνης-ιωδίου, νιτροφουράνιο, υδροχλωρική οκτενιδίνη, χλωρεξιδίνη), το δέρμα γύρω από το έγκαυμα καθαρίζεται από μόλυνση, τα ξένα σώματα και η απολεπισμένη επιδερμίδα αφαιρούνται από την καμένη επιφάνεια, οι τεταμένες μεγάλες φουσκάλες κόβονται και το περιεχόμενό τους απελευθερώνονται. Οι πληγές αντιμετωπίζονται με αντισηπτικά διαλύματα (διάλυμα ποβιδόνης-ιωδίου, διυδροχλωρική οκτενιδίνη, νιτροφουράνιο, χλωρεξεδίνη). Εφαρμόζονται επίδεσμοι με αντισηπτικά διαλύματα, υδρογέλη, υδροκολλοειδείς βιολογικές και φυσικές επικαλύψεις.
2. Νεκροτομή.
Σκοπός της επέμβασης- ανατομή ουλών για αποσυμπίεση και αποκατάσταση της παροχής αίματος στο άκρο, εκδρομή του θώρακα
Ενδείξεις.Κυκλική συμπίεση από πυκνή νεκρωτική ψώρα του θώρακα και των άκρων με σημεία κυκλοφορικών διαταραχών.
Αντενδείξεις.Σε κλινικές περιπτώσεις συμπίεσης και απειλής νέκρωσης των άκρων, δεν υπάρχει αντένδειξη.
Μετά την επεξεργασία του χειρουργικού πεδίου τρεις φορές με διάλυμα ποβιδόνης-ιωδίου, πραγματοποιείται διαμήκης ανατομή της ψώρας του εγκαύματος σε υγιή ιστό. Μπορεί να υπάρχουν 2 ή περισσότερες περικοπές. Σε αυτή την περίπτωση, οι άκρες της τομής πρέπει να αποκλίνουν και να μην παρεμποδίζουν την παροχή αίματος στο άκρο και την εκτροπή του θώρακα.
2. Λειτουργία - Νεκτομή
Η νεκτομή διαφέρει στους ακόλουθους τύπους σύμφωνα με τις προθεσμίες.
RCN - πρώιμη χειρουργική νεκτομή 3-7 ημέρες.
PCN - όψιμη χειρουργική νεκτομή 8-14 ημέρες.
HOGR - χειρουργική θεραπεία κοκκιώδους τραύματος μετά από 15 ημέρες.
Ανάλογα με το βάθος του ιστού που αφαιρέθηκε.
Εφαπτομένης.
Fascial.
Αρχικά προγραμματίζεται ο χρόνος της επερχόμενης νεκτομής, ο τύπος και ο όγκος της επερχόμενης χειρουργικής επέμβασης. Ο μέσος χρόνος για τη νεκτομή είναι 3-14 ημέρες.
Ανάλογα με το βάθος του ιστού που αφαιρέθηκε.
Εφαπτομένης.
Fascial.
Η επέμβαση είναι τραυματική, δαπανηρή, απαιτεί μαζική μετάγγιση συστατικών και προϊόντων αίματος, παρουσία αλλογενών, ξενογενών, βιολογικών, συνθετικών καλυμμάτων τραυμάτων, υψηλά καταρτισμένων αναισθησιολόγων, αναζωογονητών και καυστικών.
Λαμβάνοντας υπόψη το έντονο τραύμα των ιστών κατά τη διάρκεια αυτών των επεμβάσεων και τη μαζική απώλεια αίματος κατά την εφαρμογή τους, που φτάνει έως και τα 300 ml από το ένα τοις εκατό του αφαιρεθέντος δέρματος, όταν σχεδιάζεται μια νεκτομή άνω του 5%, είναι απαραίτητο να σχηματιστεί μια παροχή μεμονωμένων ομάδα FFP και ερυθρά αιμοσφαίρια. Προκειμένου να μειωθεί η απώλεια αίματος, είναι απαραίτητη η χρήση αιμοστατικών παραγόντων, τόσο τοπικών (αμινοκαπροϊκό οξύ) όσο και γενικών (τρινικανοϊκό οξύ, αιθαμσυλικό οξύ).
Σκοπός της επέμβασης- Εκτομή εγκαύματος για τον καθαρισμό της πληγής και την προετοιμασία για μεταμόσχευση δέρματος, μειώνοντας τις μολυσματικές επιπλοκές και τη μέθη.
Ενδείξεις.Η παρουσία νεκρωτικής ψώρας στην επιφάνεια του τραύματος.
Αντενδείξεις.Εξαιρετικά σοβαρή κατάσταση του ασθενούς, σοβαρή μόλυνση εγκαυμάτων, μαζικά εγκαύματα που επιπλέκονται από βλάβη στα αναπνευστικά όργανα, σοβαρή βλάβη στο ήπαρ, τα νεφρά, την καρδιά, το κεντρικό νευρικό σύστημα που συνοδεύει το έγκαυμα, σακχαρώδης διαβήτης σε μη αντιρροπούμενη μορφή, παρουσία αιμορραγία από το γαστρεντερικό σωλήνα, κατάσταση μέθης ψύχωσης στον ασθενή, επίμονη διαταραχή της φυσιολογικής αιμοδυναμικής, διαταραχή της πήξης του αίματος.
Διαδικασία/Τεχνική παρέμβασης:
Η νεκτομή πραγματοποιείται σε χειρουργείο με γενική αναισθησία.
Μετά από 3 φορές θεραπεία του χειρουργικού πεδίου με διάλυμα ιωδιούχου ποβιδόνης, γίνεται έγχυση υποδόριου λίπους σύμφωνα με τις ενδείξεις για να εξισορροπηθεί η ανακούφιση και να μειωθεί η απώλεια αίματος.
Χρησιμοποιώντας ένα νεκρότομο: ηλεκτροδερματώματα, μαχαίρια Gambdi, υπερήχους, ραδιοκύματα, υδροχειρουργικές αποτομές όπως διάφοροι κατασκευαστές και ένα πολυλειτουργικό νυστέρι αργού μπορούν να χρησιμοποιηθούν ως νεκρότομο.
Εντός των ορίων βιώσιμου ιστού, γίνεται νεκτομή. Στη συνέχεια γίνεται αιμόσταση τόσο τοπική (αμινοκαπροϊκό οξύ, υπεροξείδιο του υδρογόνου, ηλεκτροπηξία) όσο και γενική (τρινικανοϊκό οξύ, FFP, παράγοντες πήξης).
Ακολούθως, μετά τον σχηματισμό σταθερής αιμόστασης κατά τη διάρκεια περιορισμένων νεκτομών σε περιοχή έως και 3% και τη σταθερή κατάσταση του ασθενούς, γίνεται αυτοδερμοπλαστική με ελεύθερα σπασμένα αυτομοσχεύματα που λαμβάνονται από δερμάτωμα από θέσεις δότριας.
Όταν εκτελούνται νεκτομές σε περιοχή μεγαλύτερη από 3%, υπάρχει υψηλός κίνδυνος μη ριζικής αφαίρεσης νεκρωτικού ιστού οι επιφάνειες του τραύματος καλύπτονται με καλύμματα τραύματος από φυσικό (αλλογενικό δέρμα, ξενογενή καλύμματα), βιολογικά ή συνθετικά. φύση, προκειμένου να αποκατασταθεί η χαμένη λειτουργία φραγμού του δέρματος.
Μετά τον πλήρη καθαρισμό της επιφάνειας του τραύματος, πραγματοποιείται αποκατάσταση δέρματος με μεταμόσχευση δέρματος.
Λειτουργία - Χειρουργικός καθαρισμός κοκκιώδους τραύματος (COGR)
Στόχος:εκτομή παθολογικών κοκκιωμάτων και βελτίωση της εμφύτευσης μοσχευμάτων σχισμένου δέρματος.
Ενδείξεις.
1. Κοκκώδη εγκαύματα
2. Υπολειμματικά μακροχρόνια μη επουλωτικά τραύματα
3. Πληγές με παθολογικές κοκκιώσεις
Αντενδείξεις.Η κατάσταση του ασθενούς είναι εξαιρετικά σοβαρή, επίμονη διαταραχή της φυσιολογικής αιμοδυναμικής.
Διαδικασία/Τεχνική παρέμβασης:
Για την πραγματοποίηση HOGR εκτεταμένων εγκαυμάτων, απαραίτητη προϋπόθεση είναι η παρουσία ενός ηλεκτρικού δερματοτόμου, ενός μαχαιριού Gumby. Η θεραπεία κοκκοποίησης με υδροχειρουργικές συσκευές είναι πιο αποτελεσματική και λιγότερο τραυματική.
Το χειρουργικό πεδίο αντιμετωπίζεται με διάλυμα ποβιδόνης-ιωδίου, χλωρεξεδίνη και άλλα αντισηπτικά. Πραγματοποιείται εκτομή παθολογικών κοκκιωμάτων. Σε περίπτωση έντονης αιμορραγίας, η επέμβαση συνοδεύεται από χορήγηση συστατικών και προϊόντων αίματος. Η επέμβαση μπορεί να οδηγήσει σε ξενομεταμόσχευση, αλλομεταμόσχευση δέρματος, μεταμόσχευση στρωμάτων κερατινοκυττάρων, καλύμματα πληγών 2 - 4 γενεών.
Λειτουργία - Αυτοδερμοπλαστική (ADP).
Είναι η κύρια επέμβαση για βαθιά εγκαύματα. Η ADP μπορεί να πραγματοποιηθεί από 1 έως 5-6 (ή περισσότερες) φορές μέχρι να αποκατασταθεί πλήρως το χαμένο δέρμα.
Σκοπός της επέμβασης- εξάλειψη ή μερική μείωση του τραύματος που προκύπτει από εγκαύματα μεταμοσχεύοντας ελεύθερα λεπτά δερματικά πτερύγια κομμένα από μη κατεστραμμένες περιοχές του σώματος του ασθενούς.
Ενδείξεις.
1. Εκτεταμένα κοκκώδη εγκαύματα
2. Πληγές μετά από χειρουργική νεκτομή
3. Πληγές από μωσαϊκό, υπολειμματικά τραύματα σε επιφάνεια μεγαλύτερη από 4 x 4 cm 2 επιφάνειας σώματος
4. για εκτεταμένα εγκαύματα 3Α βαθμού μετά από εφαπτομενική νεκτομή για επιτάχυνση της επιθηλιοποίησης των εγκαυμάτων.
Αντενδείξεις.
Διαδικασία/Τεχνική παρέμβασης:
Για τη διεξαγωγή ADP εκτεταμένων εγκαυμάτων, απαραίτητη προϋπόθεση είναι η παρουσία ενός ηλεκτρικού δερματώματος, ενός διατρητικού δέρματος. Οι χειροκίνητες μέθοδοι συλλογής δέρματος έχουν ως αποτέλεσμα την απώλεια («φθορά») της περιοχής δότριας, η οποία περιπλέκει την επακόλουθη θεραπεία.
Θεραπεία θέσεων δότριας τρεις φορές με αλκοόλ 70%, 96%, διάλυμα ποβιδόνης-ιωδίου, χλωρεξιδίνη, διυδροχλωρική οκτενιδίνη, αντισηπτικά δέρματος. Χρησιμοποιώντας ένα ηλεκτροδερματοτόμιο, αφαιρείται ένα σπαστό δέρμα με πάχος 0,1 - 0,5 cm 2 σε μια περιοχή έως και 1500 - 1700 cm 2. Εφαρμόζεται επίδεσμος γάζας με αντισηπτικό διάλυμα ή φιλμ, υδροκολοειδή, καλύμματα πληγών υδρογέλης στη θέση του δότη.
Τα μοσχεύματα σπασμένου δέρματος (σύμφωνα με ενδείξεις) είναι διάτρητα με αναλογία διάτρησης 1: 1, 5, 1:2, 1:3, 1:4, 1:6.
Τα διάτρητα μοσχεύματα μεταφέρονται στο έγκαυμα. Η στερέωση στο τραύμα (αν είναι απαραίτητο) πραγματοποιείται με συρραπτικό, ράμματα και κόλλα ινώδους. Σε περίπτωση σοβαρής κατάστασης του ασθενούς, για αύξηση της περιοχής κλεισίματος του τραύματος, συνδυασμένη αυτοαλλοδερμοπλαστική, αυτοξενοδερμοπλαστική (πλέγμα σε πλέγμα, μεταμόσχευση σε τομές κ.λπ.), μεταμόσχευση με κύτταρα δέρματος που έχουν αναπτυχθεί στο εργαστήριο - ινοβλάστες, κερατινοκύτταρα, μεσεγχυματικό στέλεχος κύτταρα - εκτελείται.
Το τραύμα καλύπτεται με επίδεσμο με γάζα με αντισηπτικό διάλυμα, λιποδιαλυτή ή υδατοδιαλυτή αλοιφή και συνθετικά καλύμματα πληγών.
Λειτουργία - Μεταμόσχευση ξενογενούς δέρματος και ιστού.
Σκοπός της επέμβασης
Ενδείξεις.
Αντενδείξεις.Η κατάσταση του ασθενούς είναι εξαιρετικά σοβαρή, σοβαρή μόλυνση εγκαυμάτων, επίμονη διαταραχή της φυσιολογικής αιμοδυναμικής.
Διαδικασία/Τεχνική παρέμβασης:
Αντιμετώπιση του χειρουργικού πεδίου με αντισηπτικό διάλυμα (ποβιδόνη-ιώδιο, 70% αλκοόλη, χλωρεξιδίνη). Οι πληγές πλένονται με αντισηπτικά διαλύματα. Συμπαγή ή διάτρητα φύλλα ξενογενούς δέρματος (ιστός) μεταμοσχεύονται στην επιφάνεια των πληγών. Σε μια συνδυασμένη μεταμόσχευση διαχωρισμένου αυτόματου δέρματος και ξενογενούς δέρματος (ιστός), ο ξενογενής ιστός εφαρμόζεται πάνω από διάτρητο αυτόδερμα με υψηλό συντελεστή διάτρησης (πλέγμα μέσα σε πλέγμα). Η πληγή καλύπτεται με επίδεσμο γάζας με αλοιφή ή αντισηπτικό διάλυμα.
Λειτουργία - Αλλογενής μεταμόσχευση δέρματος.
Σκοπός της επέμβασης- Προσωρινό κλείσιμο του τραύματος για μείωση των απωλειών από την επιφάνεια του τραύματος, προστασία από μικροοργανισμούς και δημιουργία βέλτιστων συνθηκών για αναγέννηση.
Ενδείξεις.
1. βαθιά εγκαύματα (3Β-4 μοίρες) σε μια περιοχή μεγαλύτερη από 15-20% της επιφάνειας του σώματος όταν η άμεση αυτομεταμόσχευση δέρματος είναι αδύνατη λόγω έντονης αιμορραγίας κατά τη νεκτομή. Κατά την κοπή δερματικών μοσχευμάτων, η συνολική επιφάνεια των πληγών αυξάνεται ενώ τα τραύματα στο σημείο των κομμένων αυτομοσχευμάτων επιθηλιώνονται και τα μεταμοσχευμένα μοσχεύματα εμβολιάζονται.
2. Έλλειψη πόρων δέρματος από δότες.
3. αδυναμία ταυτόχρονης αυτομεταμόσχευσης δέρματος λόγω της σοβαρότητας της κατάστασης του ασθενούς.
4. ως προσωρινή επικάλυψη μεταξύ των σταδίων μεταμόσχευσης αυτόματου δέρματος.
5. κατά την προετοιμασία κοκκιοποιημένων τραυμάτων σε βαθιά εγκαύματα για αυτόλογη μεταμόσχευση δέρματος σε ασθενείς με σοβαρές συνοδές ασθένειες, με αργή διαδικασία πληγής με αλλαγή CT σε κάθε αλλαγή επιδέσμου.
6. για εκτεταμένα εγκαύματα 3Α βαθμού μετά από εφαπτομενική νεκτομή για επιτάχυνση της επιθηλιοποίησης των εγκαυμάτων.
7. για εκτεταμένα οριακά εγκαύματα προκειμένου να μειωθούν οι απώλειες μέσω του εγκαύματος, να μειωθεί ο πόνος, να αποφευχθεί η μικροβιακή μόλυνση
Αντενδείξεις.Η κατάσταση του ασθενούς είναι εξαιρετικά σοβαρή, σοβαρή μόλυνση εγκαυμάτων, επίμονη διαταραχή της φυσιολογικής αιμοδυναμικής.
Διαδικασία/Τεχνική παρέμβασης:
Αντιμετώπιση του χειρουργικού πεδίου με αντισηπτικό διάλυμα (ποβιδόνη-ιώδιο, 70% αλκοόλη, χλωρεξιδίνη). Οι πληγές πλένονται με αντισηπτικά διαλύματα. Στερεά ή διάτρητα φύλλα αλλογενούς δέρματος μεταμοσχεύονται στην επιφάνεια των πληγών. Σε μια συνδυασμένη μεταμόσχευση σπασμένου αυτόματου δέρματος και αλλογενούς (πτωματικού) δέρματος, το πτωματικό δέρμα εφαρμόζεται πάνω από διάτρητο αυτόδερμα με υψηλό συντελεστή διάτρησης (πλέγμα μέσα σε πλέγμα). Η πληγή καλύπτεται με επίδεσμο γάζας με αλοιφή ή αντισηπτικό διάλυμα.
Άλλες θεραπείες
Μεταμόσχευση καλλιεργημένων ινοβλαστών, μεταμόσχευση καλλιεργημένων κερατινοκυττάρων, συνδυασμένη μεταμόσχευση καλλιεργημένων κυττάρων δέρματος και αυτοδέρματος.
Ενδείξεις για διαβούλευση με ειδικούς
Πίνακας 12
Ενδείξεις για μεταφορά στη μονάδα εντατικής θεραπείας:
1. Επιδείνωση της κατάστασης του ασθενούς με εμφάνιση αναπνευστικής, καρδιαγγειακής, ηπατικής και νεφρικής ανεπάρκειας.
2. Επιπλοκές εγκαυμάτων - αιμορραγία, σήψη, πολλαπλή ανεπάρκεια οργάνων
3. Σοβαρή κατάσταση μετά από εκτεταμένη αυτοπλαστική δέρματος
Δείκτες αποτελεσματικότητας θεραπείας
· Καθαρισμός του τραύματος από νεκρωτικό ιστό, κλινική ετοιμότητα του τραύματος να δεχθεί δερματικό μόσχευμα, ποσοστό εμφύτευσης δερματικών μοσχευμάτων, διάρκεια νοσηλείας. αποκατάσταση της ικανότητας εργασίας·
· αποκατάσταση της κινητικής λειτουργίας και της ευαισθησίας του προσβεβλημένου τμήματος του δέρματος.
· επιθηλιοποίηση τραυμάτων.
· διάρκεια νοσοκομειακής νοσηλείας. αποκατάσταση της ικανότητας εργασίας·
Περαιτέρω διαχείριση.
Αφού ο ασθενής πάρει εξιτήριο από το νοσοκομείο, υπόκειται σε παρακολούθηση και θεραπεία σε κλινική από χειρουργό, τραυματολόγο ή θεραπευτή.
Διαφορική διάγνωση
Με γνωστό ιστορικό και το γεγονός των εκτεταμένων εγκαυμάτων δεν γίνεται διαφορική διάγνωση.
Θεραπεία στο εξωτερικό

