Лъчева диагностика на наранявания на гръдния кош. Радиационни методи в диагностиката на респираторни заболявания
През последните години значителен брой пострадали с гръдна травма идват в болницата в състояние на алкохолна или наркотична интоксикация. Нарушението на съзнанието при жертвите с тежка интоксикация може да създаде илюзията за по-сериозно състояние.
Симптоми на нараняване на гръдния кош
Анализирайки тежестта на състоянието на жертвата, е необходимо да се обърне внимание на психическото състояние. Утежняващо, жертвата може да създаде съмнение за по-сериозно състояние при липса на такова и обратното, състоянието на еуфория може да създаде впечатление за задоволително състояние при наличие на вътрешни увреждания. За да се потвърди или изключи алкохолна или наркотична интоксикация, е необходимо да се направи кръвен тест, урина за съдържание на алкохол или други вещества, които могат да повлияят на състоянието на съзнанието.
Принудително хоризонтално положение, слабост, замаяност, бледност, слабост може да означава или хиповолемия. Принудителното полуседнало и седнало положение, повишената болка при преминаване в хоризонтално положение, липсата на въздух показват вероятна проникваща рана и хемопневмоторакс. Цианоза на лицето, напрежение, изпъкналост на югуларните вени, слаб пулс, тахикардия при наличие на рани в проекцията на сърцето показват възможен хемоперикард и развиваща се хемотампонада. Силна бледност, влажна кожа, слабост, тахикардия показват хипотония поради вътрешно кървене.
Отслабването на дишането по време на аускултация показва наличието на въздух или кръв в плевралната кухина. Кутия звук по време на перкусия показва пневмоторакс, скъсяване на перкуторния звук показва свободна течност. Колкото по-голям е обемът на патологичното съдържание в плевралната кухина, толкова повече се компресира белият дроб, толкова повече увредената половина на гръдния кош изостава при дишане.
Недостигът на въздух в покой (RR> 22–25 в минута) с нараняване на гръдния кош е признак за развитие на дихателна недостатъчност, която по-често се свързва с напрегнат пневмоторакс.
Кашлицата при нараняване на гърдите е признак за навлизане на кръв в трахеобронхиалното дърво. При липса на други заболявания, при които е възможно хемоптиза, наличието на кръв в храчките на тези жертви е очевиден признак за белодробно увреждане.
Тъканният емфизем е важен диагностичен признак на проникващо нараняване. Най-често се локализира около раната на гръдния кош. Колкото по-масивен е емфиземът, толкова по-вероятно е увреждането на белия дроб или бронхите. В редица наблюдения със заличена плеврална кухина след прекарани ексудативни и възпалителни заболявания, след тежка затворена травма или операция, тъканният емфизем може да бъде единственият признак на проникващо нараняване.
При някои пациенти диагнозата проникваща рана се поставя при навлизане на въздух през раната.
Необходимо е да се прави разлика между едно- и двустранни, единични и множествени рани на гръдния кош. Наличието на една рана от всяка страна се означава като двустранна рана на гърдите. Наличието на повече от една рана от едната страна е множествена едностранна рана.
Локализацията на раната е важна при оценката на раната. По този начин раните, локализирани от парастерналната линия вдясно до предната аксиларна линия вляво, са потенциално опасни за сърцето и тази зона се обозначава като сърдечна. Раните, разположени под линията, започваща в шестото междуребрие по средноключичната линия, свързваща се с ъгъла на лопатката, са потенциално опасни от гледна точка на нараняване на диафрагмата и зоната се обозначава като диафрагмална. Следователно, при рани, локализирани в диафрагмалната зона, трябва да се търсят клинични ултразвукови симптоми на торакоабдоминално нараняване, а при рана в сърдечната зона трябва да се изключи наличието на хемоперикард.
По този начин, на етапа на изследване на жертвата, е възможно да се идентифицират преки или косвени признаци на проникваща рана на гръдния кош, които заедно с оценка на тежестта на физиологичните разстройства могат да повлияят на избора на хирургична тактика.
Диагностика на гръдна травма
Прегледът на стабилни пациенти се извършва предимно в условията на спешното отделение. При пациенти, приети в операционната зала без преглед, диагностичните изследвания се извършват на операционната маса. Задължителни диагностични методи са прегледна рентгенография на гръдния кош, гръдния кош и корема, електрокардиография и изследване на хемоглобина, хематокрита, броя на червените кръвни клетки.
Обикновената рентгенография при пациенти със стабилни хемодинамични параметри трябва да се извършва в стационарна рентгенова стая в изправено положение в две проекции: фронтална и странична. Оценете белодробните полета, средната сянка, сянката на диафрагмата, изключете костната патология. При наличие на чужди тела на гръдния кош полипозиционното изследване ви позволява точно да ги локализирате.
При използване на флуороскопия се извършва оценка на пулсацията на сърцето. Идентифицирането на пълно засенчване на белодробното поле или пълен колапс на белия дроб е индикация за прехвърляне на пациента в операционната зала. Ако е невъзможно да се изследва във вертикално положение, се извършва обзорна рентгенография в директна проекция в легнало положение и в директна латеропозиция с ранената страна нагоре. Този метод на изследване ви позволява да идентифицирате, включително малък обем.
Ултразвук в диагностиката на гръдна травма
Ехографията на гръдния кош и корема е необходима при диагностицирането на хемоторакс и хемоперикард и комбинирани (торакоабдоминални) наранявания. Изследването се провежда по методологията FAST и EFAST (Davis, 2005). За да се увеличи чувствителността на ултразвука при диагностицирането на хемоторакс до 100 ml, е необходимо да се извърши ултразвук както в легнало, така и в седнало положение, тъй като честотата на откриване на малък хемоторакс значително се увеличава по време на полипозиционно изследване. Обемът на течността в плевралната кухина се определя от степента на дивергенция на листовете на париеталната и висцералната плевра, определена на нивото на костофреничния синус по протежение на задната аксиларна и скапуларна линии.
Има връзка между обема на хемоторакса и степента на отделяне на плевралните листове. Липсата на признаци на хидроторакс по време на първоначалния ултразвук при жертва с нараняване на гръдния кош, извършена скоро след нараняването, е индикация за повторно изследване в рамките на един час, ако хирургическата интервенция не започне през този период от време. Основната пречка за извършване на ултразвук е широко разпространеният тъканен емфизем.
В допълнение към откриването на свободна течност в плевралната кухина, ултразвукът може да открие вътребелодробни промени в резултат на белодробно увреждане.
Хемоперикардът е индикация за спешно преместване на пострадалия в операционната зала. При ултразвук на перикарда трябва да се вземе предвид възможността нормално неговата кухина да съдържа серозна течност до 60-80 ml, което съответства на 1-4 mm разделяне на перикардните листове. Друг фактор, допринасящ за свръхдиагностиката на хемоперикарда, е разделянето на слоевете на перикарда и хемоперикарда и свързаните с него (торакоабдоминални) наранявания.
Компютърна томография в диагностиката на гръдна травма
КТ сред всички изброени методи на облъчване е най-точният диагностичен метод. Използва се за локализиране на чужди тела и изясняване на наранявания по канала на раната при хемодинамично стабилни пациенти.
пациенти с огнестрелни и прободни рани на гръдния кош. Използването на КТ позволява да се оцени обемът на хемо- и пневмоторакса, да се определи дълбочината на канала на раната в белия дроб и в резултат на това да се избегне торакотомия и да се извърши видео-асистирана торакоскопска хирургия при значителен брой жертви. Предимствата на КТ са бързината, възможността за получаване на обективни количествени показатели. Чувствителността на спиралната КТ при откриване на хемо- и пневмоторакс е 100%.
По този начин използването на радиационни диагностични методи позволява да се открие хемопневмоторакс и, в зависимост от метода на изследване, да се оцени неговият обем. Използването на CT позволява да се оцени тежестта на нараняванията по канала на раната с висока точност. Като се вземе предвид състоянието на хемодинамиката на жертвата, резултатите от радиационната диагностика и времето, изминало от момента на нараняване до приемането, се взема решение за метода на хирургично лечение.
Статията е изготвена и редактирана от: хирург
За цитиране:Котляров П.М. Радиационни методи в диагностиката на респираторни заболявания // RMZH. 2001. № 5. С. 197
Руски научен център по рентгенова радиология на Министерството на здравеопазването на Руската федерация
дДиагнозата на много заболявания на бронхопулмоналната система се основава на радиография, рентгенова компютърна томография (RCT), ултразвук (ултразвук), ядрено-магнитен резонанс (MRI) на гръдния кош. Методите за медицинска образна диагностика (лъчева диагностика), въпреки различните начини за получаване на изображение, отразяват макроструктурата и анатомо-топографските особености на дихателната система. Комбинираният анализ на техните данни дава възможност да се повиши чувствителността и специфичността на всеки от тях, да се премине от вероятностна към нозологична диагноза. Ние анализирахме данните, получени в проучването на повече от 4000 пациенти с пневмония с различна етиология, хронична обструктивна белодробна болест (ХОББ), туберкулоза и рак на белия дроб. Рентгенографията и КТ са най-често използваните методи за образна диагностика при респираторна патология. Честотата на използване на надлъжна томо- и сонография, ангиопулмонография с въвеждането на КТ в клиничната практика е намаляла.
Рентгенография и надлъжна томография
Традиционната рентгенова снимка на гръдния кош остава основният метод за първично изследване на гръдния кош. Това се дължи на ниската радиационна експозиция на пациента и ниската цена на изследването в сравнение с други методи с доста високо съдържание на информация. Рентгеновото оборудване се подобрява, устройствата с цифрова обработка на изображения намаляват дозата на радиация с порядък, повишавайки качеството на изображението, което стана възможно да бъде подложено на компютърна обработка и съхранявано в паметта. Нямаше нужда от рентгенов филм, архиви. Имаше възможност за прехвърляне на изображението по кабелни мрежи, обработка на монитора. Трябва да се отбележи високото качество на цифровото рентгеново оборудване от водещи местни производители, което по отношение на техническите си характеристики не е по-ниско от чуждестранните аналози. По този начин цифровите приемници на NIPK Elektron, инсталирани на рентгеновите диагностични и флуорографски комплекси, произведени от тази компания, осигуряват разделителна способност, сравнима с разделителната способност на рентгенов филм: 2,5-2,8 двойки линии на mm. Обикновена рентгенография се извършва при всички пациенти със съмнение за патология на дихателната система.
Надлъжна томография на белите дробове- послоен метод на изследване - използва се в традиционната радиология при 10-15% от пациентите за изясняване на данните от прегледната рентгенография върху макроструктурата на зоната на патологични промени в белодробната тъкан, корените на белите дробове, медиастинума и днес, предвид липсата на компютърна томография в практическото здравеопазване, това е основният метод за „фина“ оценка на бронхопулмоналната патология при липса на рентгенова компютърна томография.
Рентгенова компютърна томография
Поради високата си разделителна способност компютърната томография значително измести надлъжната томография. Тънките срезове на гръдните органи, компютърната обработка на информацията, извършването на изследването за кратко време (10-20 секунди) елиминират артефактите, свързани с дишането, предавателната пулсация и т.н., а възможността за усилване на контраста може значително да подобри качеството на КТ изображение на апарати от последно поколение. Обемната реконструкция дава представа за бронхопулмоналната система в режим на виртуална реалност. Относителен недостатък на рентгеновата КТ е високата цена на изследването в сравнение с конвенционалните рентгенови методи. Това ограничава широкото приложение на RCT. Проучванията, проведени в RRCRR, показват, че увреждащият ефект от излагането на радиация по време на КТ е много по-нисък, отколкото при конвенционалната надлъжна томография. Абсолютни показания за КТ на гръдния кош са:
Спонтанен пневмоторакс с неясна етиология;
Тумори на плеврата, плеврални слоеве;
Изясняване на характера и разпространението на фокалната патология на белите дробове;
Изследване на състоянието на лимфните възли в медиастинума, корените на белите дробове;
Обемни образувания в медиастинума;
Липсата на патологични промени в белите дробове, медиастинума с конвенционална рентгенография, при наличие на клинични и лабораторни данни за такива;
Изследване на фината макроструктура на белите дробове при хронични процеси.
Магнитен резонанс
ЯМР се разглежда от редица автори като алтернатива на КТ при изследване на бронхопулмоналната система. Трябва да се отбележи, че методът постигна значителен напредък в подобряването на качеството на визуализация на белите дробове и лимфоидната тъкан чрез подобряване на техниката и намаляване на времето, необходимо за получаване на изображение. Предимствата на ЯМР включват ясно разграничаване на съдови и тъканни структури, течности, възможност за изясняване на свойствата на туморите в процеса на контрастно усилване, тяхното покълване в съдове, съседни органи и липсата на радиационно облъчване на пациента. Обнадеждаващи данни за визуализация на патологични промени в лимфоидната тъкан. Въпреки това, такива недостатъци на метода като липсата на визуализация на бронхо-алвеоларната тъкан, продължителността на изследването (от 40 минути или повече), клаустрофобия при 30-50% от пациентите, по-висока цена от тази на КТ, възпрепятстват използване на ЯМР в пулмологичната практика. Абсолютни индикации за ЯМР - подозрение за съдова генеза на патологични промени в белите дробове, промени в медиастинума, течност, съдържаща фокални промени (кисти от различен произход, тумори на плеврата, плеврит с неясен произход).
Флуороскопия на белите дробове
Рентгенографията на белите дробове се използва за диференциална диагноза на течност в плевралната кухина и стари плеврални слоеве, изследване на дихателната функция на белите дробове със съмнение за малък тумор на бронхите, при извършване на насочени рентгенови лъчи за оценка на фина вътрешна макроструктура на фокуса, особено с париеталната му локализация. Недостатъкът на метода е значителното облъчване на пациента, което зависи от редица фактори (вид на апарата, опит на рентгенолога, тежест на състоянието на пациента) и може да достигне 10-15 R на кожа. За да се намали облъчването на пациента и персонала, е необходимо да се използват рентгенови диагностични устройства, оборудвани с цифрови усилватели на рентгенови изображения. Рентгеновите усилватели на изображението URI-612, произведени от NIPC Elektron, се използват за оборудване на нови рентгенови диагностични комплекси и за модернизиране на вече работещите. Абсолютна индикация за флуороскопия е изследването на белодробната вентилация при съмнение за малък бронхиален тумор според обикновена рентгенография. Рентгеновото изследване за определяне на течността се заменя с ултразвуково сканиране, за изследване на фината структура - CT.
Ехография
Ултразвукът на белите дробове и медиастиналните органи е твърдо установен в ежедневната практика. Индикациите за използването на метода се определят от рентгенографските данни. Абсолютни са: наличието на течност в плевралната кухина; разположени париетално, над диафрагмата образувания в белите дробове, медиастинума; необходимостта от изясняване на състоянието на лимфните възли по протежение на големите съдове на медиастинума, супраклавикуларни и аксиларни.
Ултразвукът на коремната кухина, малкия таз, щитовидната жлеза и млечните жлези значително улеснява разбирането на естеството на фокалните промени в белите дробове и медиастиналните лимфни възли. При рак на белия дроб сонографията е метод на избор за изясняване разпространението на тумора към плевралните листове, гръдната стена. Ултразвукът е златен стандарт в диагностиката на кистозни изменения, минимално инвазивно лечение на кисти на перикарда, медиастинума и други локализации. Методът трябва да намери по-широко приложение в педиатрията за проследяване на пневмония.
Бронхография
Тактиката и техниката на извършване на бронхография се промениха радикално с въвеждането на бронхоскопията. Трансназалната катетеризация на един от главните бронхи с въвеждането на маслени контрастни вещества е нещо от миналото. Оптимално е бронхоскопията да се комбинира с бронхография през фиброскоп с въвеждането на 20 ml 76% урографин, верографин или друг водоразтворим контрастен агент. В този случай контрастното вещество се инжектира точно в лобарния или сегментарния бронх на зоната на интерес. Ниският вискозитет на водоразтворимите вещества осигурява проникването им до бронхиолите. Контрастните вещества се абсорбират през бронхиалната лигавица, изчезвайки от лумена й за 5-10 секунди. Това време е достатъчно за извършване на рентгенова снимка и визуализиране на макроструктурата на бронхите в изследваната област. Комбинираният анализ на визуална и друга информация, получена по време на бронхоскопия с бронхография, повишава чувствителността, точността и специфичността на методите.
Радионуклидни методи
Радионуклидните методи за изследване на макроструктурата на белите дробове във връзка с въвеждането на КТ в клиничната практика започнаха да се използват по-селективно. Показанието за използване на сцинтиграфия с технеций е съмнение за белодробна емболия. Сцинтиграфията с галий е един от начините за изясняване на естеството на фокална лезия в белите дробове: повишеното натрупване на радионуклид в лезията, комбинирано с данните от традиционната рентгенография, компютърна томография, с висока степен на вероятност може да покаже злокачественост на лезията. Използването на радионуклидни изследвания в пулмологията понастоящем е ограничено поради високата цена на изотопите, трудността при получаването им и стесняването на показанията за тяхното използване.
По този начин медицинското изображение има широк спектър от техники за идентифициране, локализиране, изясняване на естеството на патологичния фокус, динамиката на неговото развитие. Алгоритъмът за изследване на конкретен пациент трябва да се определи от диагностика след анализ на данните от конвенционалната рентгенография и клиничните и лабораторни данни.
Алгоритми за диагностика
Анализът на рентгенографиите на гръдния кош разкрива редица рентгенологични синдроми. Според нашите данни е възможно да се определи нозологията на промените в 75% от случаите, като се сравни с клиничната и лабораторна картина на заболяването и данните от предишна рентгенова или флуорография. По този начин се разпознават предимно пневмония, туберкулоза, рак на белия дроб и други патологични процеси. В 25% от случаите конвенционалната томография, ултразвук, компютърна томография и дори флуороскопия на белите дробове се използват за подход към нозологичната диагноза. Установяването на нозология не винаги позволява да се откаже КТ, тъй като при рак на белия дроб, тумори на плеврата, медиастинума възниква въпросът за разпространението на процеса.
Предлагаме алгоритъм за рентгенологично изследване на пациенти в зависимост от установените рентгенологични синдроми. Използвайки примера на синдрома на белодробна инфилтрация (най-често срещания в практиката), ще разгледаме възможностите за комбиниран анализ на клиничната и лабораторната картина и данните от радиологичното изследване.
Младата възраст, острото начало, възпалителната кръвна картина, данните от физикалния преглед плюс наличието на инфилтративни промени в белите дробове позволяват да се постави диагноза остра пневмония с точност 90-95% и като правило не изискват други лъчеви методи за допълнително изследване (фиг. 1). Инфилтрацията на белодробната тъкан с изтрита клинична картина, липсата на плеврална реакция повдига въпроса за рак на белия дроб и други патологични процеси. В тези ситуации, за да се изясни вътрешната макроструктура, да се оцени състоянието на лимфните възли на корените, медиастинума, е необходимо да се проведе КТ. Данните от КТ изясняват макроструктурата на промените: локализация, вътрешна структура на зоната на патологични промени, наличие или отсъствие на други промени. Нозологичната интерпретация на КТ и рентгеновите данни е възможна при 60-70% от пациентите, в останалите се определя диагностична вероятностна серия от нозологии.
Ориз. 1. Рентгенография на гръдния кош: инфилтрат с разнородна структура с размити контури, клиника на остра пневмония.

Ориз. 2. Същият пациент след възстановяване: карнификация на част от лоба, в резултат на остра абсцесна пневмония.
По-нататъшното придвижване към диагнозата е възможно чрез динамично наблюдение - периодично повторение на рентгеновото изследване и съпоставяне на данните с предходните (фиг. 2). Инфилтративните процеси в белите дробове с възпалителна етиология (остра бактериална, гъбична пневмония, инфилтративна туберкулоза) се характеризират с различна динамика по време на лечението, което е важен диагностичен критерий за установяване на етиологията на процеса. Съотношението на честотата на пневмония от бактериален произход с гъбична и туберкулозна е 10-20: 1. Следователно, естествено, както клиницистите, така и диагностиците първоначално са насочени към лечението на бактериалната пневмония. В повечето случаи за диагностика на етапа на първоначалния преглед е трудно да прецени точната нозология въз основа на рентгеновата снимка, но той може да бъде предупреден от редица нестандартни факти (голяма интензивност на потъмняване, наличие на стари туберкулозни промени в белите дробове, локализация на инфилтрата в горния лоб). В този случай, в окончателното заключение след диагностицирането на остра пневмония, трябва да има подозрение за инфилтративна форма на туберкулоза. В друга ситуация, когато има масивен инфилтрат на първичните рентгенографии с увреждане на лоба или целия бял дроб, масивен излив и огнища на гниене, изразена коренова реакция, пневмонията на Friedlander е без съмнение.
Повторно рентгеново изследване при пациенти с остра пневмония се извършва в зависимост от клиничния ход на заболяването. Подобряването на клинико-лабораторните показатели под въздействието на лечението, бързото възстановяване дават основание за отлагане на контролната рентгенография до изписване на пациента. Напротив, влошаването на клинико-лабораторната картина, липсата на ефект от терапията изискват спешно контролно рентгеново изследване (фиг. 3, 4). В този случай са възможни няколко сценария:

Ориз. 3. Странична рентгенография: инфилтративни промени в кореновата зона на десния бял дроб, клиника на неразположение.

Ориз. 4. КТ на същия пациент: инфилтративни промени в белия дроб без положителна динамика след лечение на пневмония, с проверка на пневмония-подобна форма на бронхиолоалвеоларен рак.
Отрицателна рентгенова динамика
Липса на динамика
Леко положителна или леко отрицателна динамика.
Отрицателната динамика, като правило, се изразява в увеличаване на инфилтративните промени, появата на гниене, плевритът често се увеличава, реакцията на корените на белите дробове и възпалителни огнища могат да се появят в противоположния бял дроб. Тази рентгенова снимка показва неадекватността на терапията, отслабването на защитните механизми на пациента. За изясняване на степента на лезията, ранна диагностика на възможен плеврален емпием, за изясняване на естеството на излива (появата на включвания с повишена ехогенност, газови мехурчета, мътност на течността, образуването на ивици в белодробната тъкан е неблагоприятен диагностичен признак ), необходим е ултразвук на гръдния кош. КТ е методът на избор за определяне на степента на инфилтрация, изясняване на зоната на разпадане на белодробната тъкан. КТ е от голямо значение за определяне на възможната причина за тежко протичане на пневмония: за първи път разкрива различни аномалии в развитието на белия дроб (кистични промени, хипоплазия на лоба и др.), Които не са били разпознати преди това. По-нататъшното диагностично наблюдение на тази група пациенти зависи от хода на заболяването.
В ситуация със слабо отрицателна динамика на рентгеновата картина трябва да се мисли за гъбичния генезис на пневмония или туберкулозната етиология на процеса. Тук също е показано компютърно сканиране на белите дробове: идентифицирането на стари туберкулозни промени (калцификации в инфилтрата, горните лобове на белите дробове, лимфните възли на корените) ще даде известна увереност в туберкулозния характер на лезията. Липсата на горните промени не позволява да се изключи гъбичният генезис на заболяването.
Слабо положителната динамика в повечето случаи ни кара да подозираме белодробен тумор с нарушена вентилация на лоба (сегмента) и развитието на вторична пневмония. Доста често с контролна рентгенография, на фона на намаляване на интензивността на инфилтрата, се открива туморен възел, със или без зони на разпад. При липса на очевидни признаци на тумор трябва да се прибегне до бронхоскопия, компютърна томография на белите дробове. КТ може да разкрие действителното нодуларно образуване, наличието на метастатични лезии на белите дробове, плеврата и лимфните възли.
Синдромът на образуване (образувания) в белия дроб е най-важен по отношение на нозологичната интерпретация. Необходимо е да се реши въпросът за доброкачествен или злокачествен, както и туберкулозен характер на образованието (изключете туберкулома). За диагностика това не е само проблем, тъй като в повечето случаи клинични и лабораторни данни за заболяването или липсват, или промените са от общ характер. Задачата се улеснява, ако има анамнеза, рентгенови или флуорограми от минали години, типична рентгенова семиотика на доброкачествен или злокачествен тумор (фиг. 5), туберкулома и др. Това обаче не изключва използването на допълнителни методи за изследване - CT, ултразвук, MRI, сцинтиграфия. КТ на белите дробове е необходима за търсене на огнища, които са невидими на конвенционална рентгенова снимка, което може да промени интерпретацията на диагнозата или да предполага злокачествен процес със скрининг в белодробната тъкан, плеврата и регионалните лимфни възли; за изясняване на фината вътрешна макроструктура на огнището - малки разпадни кухини, калцификации, неравни контури, връзка с белодробната тъкан. Традиционната рентгенова снимка и томография, поради по-ниската разделителна способност, улавят само изразени промени от 1-2 cm или повече.

Ориз. 5. Типична картина на периферен белодробен рак на компютърна томография.
Преди да завърша, бих искал да се спра на ролята и мястото на превантивните флуорографски изследвания сред населението при откриването на белодробни заболявания. Методът не се оправда в ранната диагностика на рак на белия дроб - разходите са огромни, а резултатите при откриване на тумори в I-II стадий са минимални. Но методът е ефективен при разпознаване на туберкулоза на дихателните органи и днес трябва да се използва в групи от населението в райони, които са неблагоприятни за туберкулозна инфекция.
По този начин комбинираният анализ на рентгенови и КТ данни при фокални лезии в белите дробове се допълват взаимно както по отношение на тълкуването на природата на лезията, така и на нейното разпространение, ако е злокачествено. Трябва да се подчертае, че ако рентгеновите макроструктурни признаци на злокачествено заболяване са били изследвани и разработени дълго време, тогава КТ признаците все още изискват собствено разбиране. Това е уместно в светлината на непрекъснато усъвършенстващата се технология, появата на „спирален“ CT, който дава висока разделителна способност, по-фина картина на фокалните промени, разкривайки огнища с размери 2–3 mm. В тази ситуация възникна въпросът за тяхната нозологична оценка, когато има огнище, суспектно за рак на белия дроб. При скрининг на КТ с висока разделителна способност при пушачи, 30-40% от тях разкриват дребнофокални белодробни субплеврални уплътнения, чиято нозологична интерпретация е невъзможна без мониториране на КТ. Мониторингът с компютърна томография на „малките“ промени в белодробната тъкан скоро ще се превърне в глобален проблем.
Препратките могат да бъдат намерени на http://www.site
Литература:1. Дмитриева Л.И., Шмелев Е.И., Степанян И.Е. Принципи на лъчева диагностика на интерстициални белодробни заболявания. Пулмология, 1999; 4:11-16.
2. Котляров П.М., Гамова, Нуднов Н.В., Кошелева Н.В. и др.Ядрено-магнитен резонанс при визуализация на дихателните органи, медиастинума и при някои патологични състояния. Пулмология, 1999; 4:26-30.
3. Котляров П.М. Лъчева диагностика на остра пневмония. Materia medica, 1995; 4: 19-26.
4. Розенштраух Л.С., Рибакова Н.И., Винер М.Г. Рентгенова диагностика на респираторни заболявания. М., Медицина, 1987.
5. Бургенер Ф.А., Кормано Марти. Диференциална диагноза при компютърна томография. Ню Йорк, Thieme med. публ. Inc., 1996, 184-254.
ГЛАВА 3 ЛЪЧЕВА ДИАГНОСТИКА НА ЗАБОЛЯВАНИЯТА НА ОРГАНИТЕ НА ГРЪДНАТА КУХИНА
ГЛАВА 3 ЛЪЧЕВА ДИАГНОСТИКА НА ЗАБОЛЯВАНИЯТА НА ОРГАНИТЕ НА ГРЪДНАТА КУХИНА
ОБОСНОВКА НА НЕОБХОДИМОСТТА ОТ ИЗУЧАВАНЕ НА ТЕМАТА
Трябва да се отбележи, че едни и същи клинични симптоми на белодробни заболявания (треска, кашлица, задух, болка в гърдите, хемоптиза и т.н.) се срещат с много патологични промени, което затруднява диференциалната диагноза.
За да се постави правилната диагноза, лекуващият лекар трябва първо да предпише рентгеново изследване на белите дробове, което остава основният метод за диагностика. В тази глава ще бъде разгледано информационното съдържание на рентгеновите и други лъчеви методи при диагностицирането на конкретно белодробно заболяване.
ПОМОЩЕН МАТЕРИАЛ
Следващият материал е даден под формата на основни въпроси и отговори на тях. Те ще помогнат за получаване на необходимата информация за рентгеновата анатомия на органите.
на гръдната кухина, за методите и техниките на облъчване, за тяхната информативност при различни заболявания на белите дробове и медиастинума, за рентгеновата семиотика на основните патологични състояния и тяхната диференциална диагноза.
Фундаментални въпроси и отговори
Въпрос 1.Как изглеждат органите на гръдната кухина на рентгенови лъчи във фронтална проекция?
Отговор.В директна проекция, десния и левия бял дробизглеждат под формата на просветление поради въздуха в алвеолите, а между тях се вижда сянката на медиастинума (това се нарича естествен контраст).
На фона на белите дробове, така наречените белодробни полета, сенки на ребрата, ключици (над ключиците на горната част на белите дробове), както и сенчести ивици на съдове и бронхи, които образуват чертеж на бял дроб,ветрилообразно се отклонява от корените на белите дробове.
Сенки на корените на белите дробовесъседни от двете страни на сянката на средния медиастинум. Корените на белите дробове се образуват от големи съдове и лимфни възли, което определя тяхната структура. Коренът има глава (проксимална част), тяло и опашка, дължината на корена е от II до IV ребра по предните краища, ширината му е 2-2,5 cm.
Сянка на медиастинумаима три отдела:
Горна (до нивото на аортната дъга);
Средно (на нивото на аортната дъга, тук се намира тимусната жлеза при деца);
Долен (сърце).
Обикновено 1/3 от сянката на долния медиастинум е вдясно от гръбначния стълб, а 2/3 е вляво (това е лявата камера на сърцето).
Белите дробове са ограничени отдолу бленда,всяка половина от него има куполовидна форма, разположена на нивото на VI ребро (вляво, 1-2 cm по-ниско).
Плевратаобразува в директна проекция дясната и лявата реберно-диафрагмална и кардио-диафрагмална синуси,които обикновено дават триъгълна форма на просветление.
Въпрос 2.Има ли особености в сенчестата картина на органите на гръдната кухина в страничната проекция?
Отговор.В сенчестата картина на органите на гръдната кухина в страничната проекция характеристиките са, че и двата бели дроба се припокриват, така че тази проекция не може да бъде анализирана независимо,
и трябва да се комбинира с директна проекция, за да се представи планарно изображение като триизмерно.
Страничните проекции трябва да се правят на две (ляво и дясно): в този случай половината от гърдите, която е в съседство с филма, се вижда по-добре.
На фона на белодробните полета се визуализират сенки на костни образувания:отпред - гръдната кост, отзад - III-IX гръдни прешлени и лопатка, ребрата вървят в наклонена посока отгоре надолу.
белодробно полевижда се под формата на просветление, което е разделено на два триъгълника, разделени от сянката на сърцето, която достига почти до гръдната кост:
Горна - ретростернална (зад гръдната кост);
Долната е ретрокардна (зад сянката на сърцето).
коренова сянкаот съответната страна (в дясната странична проекция - десния корен) се вижда в центъра на изображението на фона на средния медиастинум. Тук широкото лентовидно просветление на трахеята, идващо от шията, се прекъсва, тъй като разделянето на трахеята на бронхи преминава в областта на корена.
Синуси на плевратапод формата на триъгълни просветления, ограничени отдолу от диафрагмата, отпред - от гръдната кост, отзад - от гръбначния стълб, това са предните и задните:
Сърдечно-диафрагмална;
Ребро-диафрагмална.
Въпрос 3.Колко дяла и сегменти има в десния и левия бял дроб? Какво представляват интерлобарните фисури на директните и страничните рентгенови снимки на белите дробове и каква е тяхната проекция?
Отговор.Брой лобове и сегменти на белите дробове:
Десният бял дроб има 3 лоба (горен, среден, долен) и 10 сегмента;
Вляво - 2 лоба (горен, долен) и 9 сегмента (без VII). Има наклонени и хоризонтални интерлобарни фисури.
Косата интерлобарна фисура разделя:
Горният лоб вдясно от долния и средния лоб;
Вляво - от долния лоб;
Ходът на прореза зависи от проекцията;
В директна проекция той преминава от спинозния процес на III гръден прешлен до външната част на IV ребро и по-нататък до най-високата точка на диафрагмата (в средната й трета);
В страничната проекция тя преминава отгоре (от III гръден прешлен) през корена надолу до най-високата точка на диафрагмата.
Хоризонталната фисура е разположена вдясно, тя разделя горния лоб от средния:
В директна проекция ходът му е хоризонтален от външния ръб на IV ребро до корена;
В странична проекция тя се отклонява от наклонената фисура на нивото на корена и върви хоризонтално към гръдната кост.
Въпрос 4.Какъв е алгоритъмът за използване на лъчевите методи и техники при заболявания на органите на гръдната кухина и какви са целите на тяхното приложение?
Отговор.При заболявания на гръдната кухина алгоритъм за използване на лъчеви методи и техникиследващия.
рентгеново изследване
- Флуорографиябели дробове - превантивен диагностичен метод; се използват веднъж годишно сред цялото население, започвайки от 15-годишна възраст, за откриване на туберкулоза, ранни форми на рак и други заболявания.
- Флуороскопияоргани на гръдната кухина дава представа за тяхното функционално състояние:
Дихателни движения на ребрата и диафрагмата;
Измествания и промени във формата на патологичната сянка по време на дишане;
Сенчести пулсации в съдови образувания;
Промени в белодробния модел по време на дишане;
Движение на течност в патологични кухини и в плевралната кухина с промяна в позицията на тялото;
Сърдечни контракции.
Многоосното полипозиционно изследване осигурява избор на оптимална проекция за радиография, включително прецизни изображения
Използва се флуороскопия в интервенционалната радиология,тези. под неин контрол се извършват пункции на различни образувания на гръдната кухина, кардиоангиография и др.
- Обикновена рентгенографияорганите на гръдната кухина в директни и странични (дясна и лява) проекция позволява:
Откриване на патологични промени;
Задайте тяхната локализация;
Изясняване на различните симптоми на заболявания на белите дробове, плеврата и медиастинума.
- Томография- послойно надлъжно изследване, в две проекции (директна и странична), допринася за:
Получаване на по-ясно изображение на патологични сенки, тъй като елиминира наслояването на околните тъкани;
Установяване на всякакви морфологични промени в органите на гръдната кухина;
Визуализация на лумена на бронхите.
Тази техника е задължителна и най-информативна за всички заболявания на органите на гръдната кухина. Обикновено се извършва след обикновена рентгенография, при която се измерва дълбочината на необходимите томографски срезове.
- Бронхографияблагодарение на въвеждането на висококонтрастни вещества в бронхите, ви позволява да ги визуализирате и да прецените тяхното състояние. Тази техника се предписва след томография, при която не е възможно да се види лумена на интересуващия бронх.
- Ангиопулмонографиясе състои във въвеждането на висококонтрастни вещества в съдовете под контрола на флуороскопия, след което се извършва радиография в две проекции и анализ на получената картина. Техника: през артерията на лакътния завой катетърът преминава по-нататък през дясното предсърдие и дясната камера на сърцето в белодробния ствол, съдовете на белите дробове и сърцето се контрастират, определя се тяхното състояние.
CTдава напречни разрези на органите на гръдната кухина (напречно), като същевременно оценява състоянието:
алвеоли;
съдове;
Брончов;
Лимфни възли на корените;
Анатомични структури на медиастинума;
Плътност и други параметри на всички анатомични и патологични структури.
Спиралакомпютърната томография е следващата стъпка в развитието на метода, тя използва три проекции (напречна, фронтална, сагитална) и следователно е по-информативна при оценката на състоянието на горните обекти.
ултразвукбелите дробове практически не се използват в момента поради факта, че изследването е възпрепятствано от въздуха в алвеолите, следователно
Ултразвукът се използва главно за изследване на сърцето (вижте Глава 2). В някои случаи позволява да се установи неврином от междуребрените нерви, което създава впечатление по ръба на реброто. Въпрос 5.Какви видове нарушения на бронхиалната проходимост съществуват, какви са те и какво се отразява в рентгеновото изследване?
Отговор.Има три вида бронхиална обструкция: частична, клапна и пълна.
Частична обструкциясе състои в стесняване на бронха, поради което в алвеолите, които се вентилират от този бронх, навлиза недостатъчно количество въздух, докато алвеолите частично се свиват, обемът на съответния участък на белия дроб намалява и неговата плътност се увеличава. Радиологични прояви:
Хиповентилация на белите дробове;
Потъмняване с ниска или средна интензивност;
Изместване на междулобарните фисури към потъмняване;
Медиастинума при вдишване се измества към засегнатата страна.
Клапна обструкциявъзниква, когато бронхът е стеснен, но леко, докато по време на вдишване бронхът се разширява и въздухът навлиза в алвеолите в достатъчни количества, а при издишване, поради стесняването на бронха, въздухът не излиза напълно, алвеолите се препълват с въздух и настъпва обструктивен емфизем.Рентгенологични прояви на клапна обструкция.
Повишена прозрачност на белодробното поле в зоната на нарушена вентилация.
Обедняване на белодробния модел.
Увеличаване на обема на белодробната област, което се доказва от:
Изместване на междулобарните фисури в обратна посока;
Издуване на белодробната тъкан през междуребрените пространства;
Хоризонтално разположение на ребрата;
Изместване на медиастинума в обратна посока.
Пълна обструкциябронхите води до намаляване на обема на съответния участък от белия дроб поради утаяване, тъй като въздухът не навлиза в алвеолите. Нарича се ателектазаи при рентгеново изследване има следните прояви:
Интензивно равномерно потъмняване;
Изместване на интерлобарните фисури към лезията;
Изместване на медиастинума към потъмняване.
Въпрос 6.Какви са основните патологични рентгенологични синдроми, открити по време на изследването на органите на гръдната кухина, при какви заболявания се срещат?
Отговор.Основните патологични рентгенологични синдроми, открити по време на изследването на гръдните органи, и заболяванията, при които те възникват, са както следва.
Обширно затъмнение(поради уплътняване на белодробната тъкан или белодробното поле):
Ателектаза на целия бял дроб (медиастинума се измества към лезията);
Състояние след пулмонектомия, когато се наблюдава фиброторакс (медиастинумът се измества към засегнатата страна);
Възпалителна инфилтрация - пневмония (медиастиналните органи не са изместени или леко изместени в обратна посока);
Туберкулоза (с двустранни лезии, медиастинумът се измества към по-масивни промени): инфилтративна, фиброзно-кавернозна, хематогенно разпространена, казеозна пневмония;
Белодробен оток (медиастинума не е изместен);
Хидроторакс, когато течността запълва цялата плеврална кухина (медиастинума се измества в обратна посока).
Ограничено затъмняванес лобарни лезии (медиастинума се измества в една или друга посока, в зависимост от естеството на промените):
Лобарна или сегментна ателектаза;
Лобарна или сегментна пневмония;
Туберкулозен инфилтрат;
белодробен инфаркт;
Диафрагмална херния с достъп до гръдната кухина на коремните органи чрез дефект на диафрагмата (медиастинума е изместен в обратна посока);
Частичен излив в плеврата (при малко количество медиастинума не се измества, при по-голямо количество се измества в обратна посока);
Калцирането на плеврата е по-често при туберкулоза (медиастинума не е изместен).
синдром на кръгла сянка(медиастинум не е изместен):
Сферична пневмония;
Ехинококова неотворена киста (единични или множествени сенки);
Туберкулома (единични или множествени сенки);
Доброкачествен тумор (единична сянка);
Периферен рак (единична сянка);
Метастази (единични или множествени сенки).
синдром на пръстеновидната сянкаобразуват различни кухини в белите дробове или в обемни образувания по време на тяхното разпадане (тумори) или отваряне (кисти), по-често медиастинумът не се измества:
Въздушна киста (единична пръстеновидна сянка);
Поликистоза на белите дробове (множество пръстеновидни сенки);
Емфизематозни були (множество пръстеновидни сенки);
Ехинококова киста във фаза на отваряне (единични или множество пръстеновидни сенки);
Кавернозна белодробна туберкулоза (единични или множество пръстеновидни сенки);
Абсцес във фазата на отваряне (единични или множество пръстеновидни сенки);
Периферен рак с разпад (единична пръстеновидна сянка).
синдром на просветлениетобелодробното поле се проявява чрез увеличаване на неговата прозрачност поради появата на въздух в плеврата или увеличаването му в алвеолите:
Подуване на белите дробове (емфизем);
Пневмоторакс (с различна степен на белодробен колапс към корена);
Може да е като състояние след пулмонектомия.
дисеминационен синдромвизуализира под формата на широко разпространени двустранни фокални (до 1 cm) сенки. Може да е:
Хематогенна дисеминирана туберкулоза;
Фокална остра пневмония (бронхопневмония);
Белодробен оток;
Множество метастази;
Професионални заболявания (силикоза, саркоидоза).
Синдром на патологични промени в белодробния моделнаблюдава се при много заболявания:
Остра и хронична пневмония;
Нарушение на кръвообращението в малкия кръг;
Перибронхиален рак;
Интерстициални метастази;
туберкулоза;
Професионални заболявания и др.
Има три основни варианта за промяна на белодробния модел.
- Печалбабелодробен модел - увеличаване на броя на линейните сенки на единица площ, например с възпалителна или туморна интерстициална инфилтрация.
- Деформациябелодробен модел - промяна в местоположението (посоката) и формата (скъсяване, разширяване) на елементите на модела. Това се случва например при бронхиектазии (сближаване, скъсяване и разширяване на бронхите).
- Отслабванебелодробен модел се наблюдава по-рядко, докато се отбелязва намаляване на броя на линейните сенки на единица площ, например при емфизем.
Синдромът на патологичните промени в корените на белите дробове се среща в две версии.
- разширение на корена,какво може да е свързано:
При стагнация на кръвта в големи съдове;
При увеличаване на белодробните лимфни възли в този случай се появяват кръгли сенки в корена, а външната граница на корена става вълнообразна или полициклична.
- Липса на коренова структуракогато отделните елементи на корена не са диференцирани, което е свързано с инфилтрация на целулоза или нейната фиброза (например с възпалителен характер).
Въпрос 7.С какво са свързани спешните състояния на белите дробове и диафрагмата, какви заболявания са свързани с тях, как се проявяват и доколко е необходимо рентгеново изследване?
Отговор.Спешните състояния на белите дробове и диафрагмата са свързани с:
При затворена или отворена гръдна травма;
При спонтанно отваряне на белодробната кухина (киста, була и др.) В плеврата.
Рентгеновото изследване се извършва незабавно в рентгеновата зала, интензивното отделение, операционната зала и на други места, тъй като без този метод е невъзможно да се изясни естеството на увреждането.
Спешните заболявания включват състояния, които изискват незабавно лечение.
чужди тела,Рентгеновото изследване определя техните параметри:
Характер (метал, контрастно стъкло и др.);
количества;
локализации;
Размери;
Състоянието на околните тъкани.
счупванияребра, ключици, гръдна кост, прешлени. Рентгеновото изследване определя:
Локализацията им
Посока на линията на счупване
изместване на фрагменти,
Наличието на хематом и др.
Пневмоторакс(въздух в плеврата) се появява:
При увреждане на белия дроб при затворена травма;
При открито нараняване с увреждане на плеврата (например счупено ребро);
Спонтанно отваряне на белодробната кухина в плеврата. Рентгенови признаци на пневмоторакс:
Въздух в плеврата под формата на париетално просветление с една или друга ширина, срещу което липсва белодробен модел;
Колапсът на съответния бял дроб напълно или частично, към корена (изглежда като затъмнение с ниска интензивност, на фона на което се вижда засилен белодробен модел);
Изместване на медиастинума в обратна посока.
Хидропневмотораксима същите причини и рентгенографски прояви като пневмоторакса, но в допълнение към въздуха има течност (кръв или други) в плевралната кухина. Рентгенологично, в допълнение към общите признаци на пневмоторакс, се появяват допълнителни:
Потъмняване с висок интензитет и хомогенна структура, чиято долна граница се слива с диафрагмата, а горната, когато е вертикална, образува хоризонтално ниво, което в зависимост от количеството течност се определя от нивото на всяко ребро или запълване цялата плеврална кухина;
Медиастинумът е рязко изместен в обратна посока.
Хемоторакссе появява, когато плеврата е увредена, тогава в нея се натрупва кръв или течност и няма въздух, следователно рентгенологично във вертикално положение се образува не хоризонтално, а наклонено ниво на течност, което се разпространява в хоризонтално положение и създава дифузно потъмняване на белодробното поле, както при ексудативен плеврит, медиастинумът се измества в противоположната страна.
Емфизем на меките тъкани на гръдния кошвъзниква, когато газът от плевралната кухина се разпределя между мускулните влакна, създавайки рентгенологично така наречения "перист" модел при рентгеново изследване.
Медиастинален емфиземсе свързва с проникването на въздух през интерстициалното пространство на белия дроб в медиастиналната тъкан, след което на рентгеновата снимка се появява ивица въздух, ограничаваща медиастинума под формата на лек "кант".
кръвоизливв белодробния паренхим при рентгеново изследване се проявява под формата на зони на затъмнение, различни по интензитет, големина и форма.
Нараняване на диафрагмата.рентгеноскопични знаци.
Високо местоположение.
Ограничаване на мобилността.
Появата на течност в плевралните синуси на съответната страна.
Прекъсване на контура на купола на диафрагмата.
Проникване на коремните органи в гръдния кош през дефект в диафрагмата, след което имайте предвид:
Неравномерно потъмняване на съответното белодробно поле;
Във вертикално положение се виждат едно или повече патологични нива поради въздух и течност в пролабиращия стомах или черва;
При прием на бариев сулфат per osили с контрастна клизма, контрастираният стомах или черва могат да се видят в гръдната кухина.
Въпрос 8.Каква е същността и рентгенологичните прояви на поликистозата?
Отговор. поликистоза- вродено заболяване, свързано с недоразвитие на белодробната тъкан, често в лоб или сегмент. В този случай белодробната тъкан се заменя с множество въздушни кисти, обемът на съответната област на белия дроб се намалява.
Рентгенологични прояви на поликистоза:
Множество пръстеновидни сенки с тънки еднакви стени, което създава симптом на "сапунени мехурчета";
В дъното на кухините се появяват хоризонтални нива на течност, ако възникне възпалителен процес на този фон;
Интерлобарните фисури са изместени към лезията, което показва намаляване на обема на лезията;
Сянката на медиастинума по същата причина също се измества към патологични промени;
На томограми и бронхограми се вижда, че бронхите са деформирани поради недоразвитие, анатомично напълно оформени бронхи в зоната на промените не се определят.
Въпрос 9.Има две основни форми на остра бактериална (пневмококова) пневмония в зависимост от обема и естеството на лезията на белодробния паренхим. Какви са тези форми, каква е тяхната рентгенова семиотика и какво е времето за рентгеново изследване при диагностиката на тези състояния?
Отговор.В зависимост от обема и естеството на лезията на белодробния паренхим се разграничават: форми на остра бактериална (пневмококова) пневмония:
Паренхимна пневмониязаема част от сегмент, сегмент, лоб или дори целия бял дроб.
патологоанатомичновъзниква хиперемия, изпотяване на течната част на кръвта в алвеолите, поради което тяхната въздушност става по-малка.
Рентгенова семиотика:
Потъмняване на съответната област на белия дроб;
Обемът на лезията на белия дроб се увеличава до известна степен, както се вижда от изместването на интерлобарните пукнатини, а понякога и изместването на медиастинума в обратна посока;
Потъмняването, ако е ограничено до плеврата (сегментно или лобарно), има ясни контури, а субсегментното потъмняване има размити контури;
Интензивността на затъмнението е средна, нараства към периферията;
Хетерогенна структура, на фона на потъмняване се виждат светли ивици от непроменени бронхи;
Коренът от страната на лезията е разширен и неструктурен ("смазан") поради възпалителна инфилтрация;
В основата се виждат лимфни възли, увеличени поради хиперплазия под формата на кръгли сенки;
В плеврата може да се появи наклонено ниво на течност, обикновено малко извън външния костофреничен синус (с усложнение от ексудативен плеврит).
Лобуларна пневмония (бронхопневмония)се различава от паренхимния по това, че са засегнати отделни лобули на белия дроб. Рентгенови симптоми:
Множество фокални или кръгли сенки със среден размер 1-1,5 cm, което съответства на размера на лобулите;
Потъмняване средна интензивност;
Структурата е разнородна;
Контурите са размити;
Сенките могат да се слеят.
Трудности възникват при диференциалната диагноза с туберкулоза, отличителните белези са следните:
Броят на огнищата при туберкулоза се увеличава към върха на белия дроб, а при пневмония - към диафрагмата (върховете не са засегнати);
При динамично наблюдение при туберкулоза огнищата изчезват след 12 месеца, а при пневмония - след 2 седмици.
Време на рентгеново изследванепри диагностицирането на пневмония се състои от следните етапи.
При първоначално посещение при лекар, но ако клинично се касае за пневмония и не се установи рентгенографски, то е задължително да се направи повторен преглед след 2-3 дни от началото на заболяването, тъй като в първия ден все още няма инфилтрат в белите дробове (няма затъмнение), но има само хиперемия (усилен белодробен модел поради съдовия компонент), който често се пренебрегва.
Проучване след 2 седмици за динамичен контрол и решаване на въпроса за естеството на хода на заболяването:
Ако острахода на заболяването, инфилтратът изчезва;
Ако подостра- инфилтратът не изчезва, а се фрагментира, интензивността и хетерогенността му се увеличават;
Ако сложноразбира се, след това се появява образуване на абсцес, плеврит и др.
Ако след 2 седмици няма промени в инфилтрата (потъмняване) в посока на намаляването му, това е индикация за томография,
което ще ви позволи да установите първичния или вторичния характер на възпалителните промени.
Проучване след 1 месец се провежда с подостър или продължителен ход на заболяването. До този момент инфилтратът (затъмнение) трябва да изчезне, ако не, тогава томографията се повтаря и, ако е необходимо, бронхография и CT.
След 2 месеца се извършва рентгеново изследване с продължителен курс и ако инфилтратът не изчезне след 1 месец, тогава може да се подозира преходът на заболяването към хроничен ход или вторичен процес, томограми, бронхограми, и компютърна томография могат да бъдат предписани за изясняване.
Въпрос 10.В резултат на какъв патологичен процес в белите дробове бронхиектазии,Какъв е обемът на засегнатата област на белия дроб, рентгенологичните признаци и най-рационалният алгоритъм за използване на радиологични техники за откриване на тези промени в бронхите и белодробния паренхим?
Отговор.бронхиектазиисе образуват в резултат на развитието на съединителна и фиброзна тъкан в белодробния паренхим поради многократно пренесена остра пневмония, т.е. хронично възпаление. В същото време съответната област на белодробната лезия намалява по обем поради фиброателектаза.
радиологични признаци.
Потъмняването е интензивно.
Структурата на затъмнението е хетерогенна, обемът на зоната на затъмнение е намален, както се вижда от изместването на интерлобарните фисури и медиастинума към фиброателектаза.
Бронхите на томограми и бронхограми се събират, съкращават, деформират под формата на "мънистен шнур", което отразява картината на деформиращ бронхит, след което се разширяват все повече и повече и има два вида бронхиектазии:
Цилиндрична (разширение по бронхите);
Сакуларни (разширения в краищата на бронхите).
Коренът обикновено е фиброзиран, т.е. уплътнен и структурните му звена са ясно видими.
Бронхиална деформация също се отбелязва в съседни сегменти. Рационално алгоритъмРентгенови методи за откриване на бронхиектазии.
Първо направете обзорни рентгенографиив директни и съответни странични проекции те разкриват потъмняване на лоба или
сегмент с намаляване на техния размер и други признаци на ателектаза, изброени по-горе.
Директна свръхекспонирана рентгенова снимка(с помощта на лъчи с повишена твърдост) ви позволява да определите структурата на потъмняването и евентуално да видите лумена на бронхите.
Томограмив директни и странични проекции са по-информативни за визуализиране на лумена на бронхите, докато може да се подозира наличието на бронхиектазии.
Бронхография(въвеждане на контраст в лумена на бронхите) в две проекции ви позволява най-точно да определите наличието, естеството и разпространението на бронхиектазията.
CTизвършва се след бронхография или вместо нея в съмнителни случаи за окончателно определяне на естеството и степента на патологичния процес.
Въпрос 11.Какво представлява белодробният абсцес, какви са неговите рентгенологични признаци, от какво зависят?
Отговор.белодробен абсцес- ограничено огнище на гнойно възпаление, патоанатомично представлява кухина, пълна с гнойна течност. Рентгеновите признаци на абсцес зависят от това в каква фаза се намира: неотворен, отворен или обратно развитие след противовъзпалителна терапия.
Рентгенови признаци неотворениабсцес:
Симптом на "кръгла сянка";
Размери на сенките 3-8 см;
Контурите на сянката са размити;
Интензивността е средна;
Структурата е хомогенна;
В корена от страната на лезията се виждат увеличени лимфни възли поради хиперплазия, коренът е неструктурен поради инфилтрация на влакна.
Рентгенови признаци отвориабсцес:
Симптом на "пръстенообразна сянка";
Разпадната кухина под формата на централно разположено просветление;
Стените на кухината са дебели, неравномерни поради париетални сенки ("секвестри");
В горната част на кухината има въздух под формата на просветление, тъй като отварянето на абсцеса често се случва в бронха, а отдолу
(на дъното на кухината) - хоризонталното ниво на течността под формата на затъмнение;
Външните и вътрешните контури на стената на кухината са размити;
При бронхография контрастът навлиза в кухината на абсцеса, околните бронхи се деформират до бронхиектазии;
В корена се виждат хиперпластични лимфни възли, структурата на корена не се определя поради инфилтрация.
Рентгенови признаци на абсцес във фазата на обратно развитиеслед противовъзпалителна терапия:
При остро протичане, след 2 седмици, размерът на сянката намалява, стената на кухината става по-тънка, количеството течност намалява;
След 3-4 седмици - пълно изчезване на кухината и нормализиране на корена;
При продължително и хронично протичане процесът се забавя за 4-8 седмици.
Въпрос 12.Кой от местните рентгенолози има значителен принос за описанието на рентгеновата картина на белодробния ехинокок, как възниква инфекцията, образуването на ехинококова киста и нейните усложнения? Какви са фазите на развитие на кистата и рентгеновата семиотика във всяка от тези фази при конвенционално рентгеново изследване?
Отговор.Н.Е. Стърн и В.Н. Стърн - доктори на медицинските науки, ръководители на катедрата по радиология на Саратовския медицински университет в периода 1935-1952 г., съответно. и 1952-1972г В.Н. Щерн написа монография за ехинококозата, която е известна както у нас, така и в чужбина.
притиска тези съдове и бронхи, причинявайки собствената си смърт и накисване с варовикови соли. Усложнения на кистата:
В плеврата с образуване на хидропневмоторакс (рядко),
В бронхите (често) с вторично засяване,
В белите дробове (бронхогенно засяване),
В съдове с хематогенно засяване в черния дроб, костите, бъбреците и др.;
На рентгеновата снимка, две фази на развитие на ехинококова киста на белите дробове,които при конвенционално рентгеново изследване се проявяват със следните признаци.
Фазата на неотворена киста, напълно пълна с течност. Рентгенова семиотика:
Симптом на "кръгла сянка", която всъщност винаги е овална;
Формата на сянката се променя при дълбоко дишане, което показва съдържание на течност;
Единична или множествена (в размер на 2-3), в последния случай, едностранна или двустранна лезия;
Контурите са ясни, равни или неравномерни поради дивертикулоподобни издатини и вдлъбнатини;
Размери от 1 до 20 см.;
Структурата е хомогенна;
Интензивността е средна;
Около сянката се определя ръб на просветление поради изтласкването на околните тъкани;
Растежът на кистата е бавен, но спазматичен.
С малко количество въздух в перицистозната празнина, руптура на киста,докато по периферията на сянката на кистата
(между фиброзната капсула и хитиновата мембрана) се откриват мехурчета или ивици на просветление (въздух). Клинично болката не се проявява и единственият диагностичен метод е рентгеновото изследване. Преди началото на следващия етап - разкъсване на кистата, е необходима операция (отстраняване на кистата), за да не се появи засяване.
В процеса на по-нататъшно натрупване на въздух в перицистната празнина възниква симптом "полумесец просветление"в горния полюс на кистата. Това вече е знак разкъсване на кистата.След това изведнъж се появява кашлица с голямо количество течни храчки и болка отстрани. В тази фаза се извършва диференциална диагноза с туберкуломавъв фазата на разпад, но в последния случай просветлението във формата на полумесец ще бъде свързано с устието на дрениращия бронх (в долния полюс на сянката), също ще има път към корена и огнища на отпадане в околната тъкан.
След това, с още по-голямо натрупване на въздух в перицистната празнина, се визуализира така нареченият симптом. "двойни арки"което се създава: отгоре - фиброзна капсула, отдолу - хитинова обвивка под формата на купол (поради отрицателно налягане в кистата), частично въздух също навлиза в кухината на кистата.
На последния етап се появява симптом "хидропневмоцисти",когато има въздух в кистата (отгоре) и хоризонтално ниво на течността (отдолу), над което се вижда сянка с неправилна форма поради плаващата набръчкана хитинова мембрана (симптом на "плаваща лилия"),който се движи при промяна на положението на тялото (симптом на "калейдоскоп").
Въпрос 13.Какви са томографските и бронхографските признаци на ехинококова киста и в каква фаза на развитие могат да се открият?
Отговор.Томографски и бронхографски признациехинококова киста.
Симптом на "хващаща ръка" поради избутване и разпръскване на бронхите от кистатасе открива във всяка фаза на развитие на кистата, въпреки че има най-голяма диференциално диагностична стойност с неотворена киста.
ruzhivayut както във фазата на неотворената, така и във фазата на отворената киста.
Изтичане на контраст от бронхите в перицистозната празнинабронхографията във фазата на неотворена киста е патогномоничен признак на ехинокок.
Допусканепрез бронхите в кухината на кистатаконтраст с бронхография във фазата на отворената киста, докато на фона на висококонтрастно вещество в кухината, набръчкана хитинова обвивкапод формата на дефекти на запълване с неправилна форма.
Въпрос 14.Какво е хамартом? Какви са неговите рентгенографски характеристики?
Отговор.Хамартома -доброкачествен тумор, който най-често се наблюдава в белите дробове.
Рентгенови признаци на хамартома:
Симптом на "кръгла сянка";
Формата на сянката е кръгла, овална или крушовидна;
Размери до 5 см;
Контурите са ясни и равномерни;
На фона на сянката (в центъра) се виждат големи буци вар;
Няма разпадане на тумора;
Около сянката има ръб на просветление поради изтласкването на съседни тъкани;
Бронхите не са променени;
Растежът е бавен.
Въпрос 15.От кои елементи на белите дробове произхожда централния рак? Какви видове централен рак се различават в зависимост от посоката на растеж на тумора по отношение на стената на бронха, какви рентгенови симптоми се проявяват?
Отговор.Централен ракпроизлиза от големите бронхи
Основен;
Собствен капитал;
Сегментен.
Разновидности на централен ракв зависимост от посоката на растежа му спрямо стената на бронха.
екзобронхиален ракрасте навън от стената на бронха, така че основният му рентгенов симптом е туморен възел в областта на съответния корен, състоящ се от големи бронхи:
Потъмняване полусферична форма;
Външният контур е неравен, неясен, лъчист;
Вътрешният контур на сянката е съседен и се слива с медиастинума;
На томограми и бронхограми ясно се вижда, че преминаващите през сянката бронхи първоначално не са променени.
Ендобронхиален ракрасте в лумена на бронха доста бързо, поради което в повечето случаи се проявява като симптом на пълна обструкция на бронха с развитието на ателектаза. На рентгенови снимки:
Ателектазата се наблюдава като потъмняване на целия бял дроб, лоб или сегмент с висок интензитет;
Структурата му е хомогенна;
Интерлобарните фисури и медиастинума се изместват към лезията поради намаляване на обема на съответния участък на белия дроб;
На томограми и бронхограми - пънчето на бронха поради запушването му от тумора.
перибронхиаленили разклонен рак се разпространява по стената на бронха. Рентгенологично определени:
Основният патологичен симптом на обикновена рентгенография е дифузно усилване на белодробния модел с ветрилообразно отклонение на линейни сенки от корена в белодробната тъкан;
Удебеляване на стените на бронхите в голяма степен, което може да се види на томограми;
Честа връзка с екзобронхиален рак.
Въпрос 16.От какви анатомични структури на белите дробове произхожда периферният рак и как се проявява рентгенологично? Отговор.периферен ракидва от малките бронхи. Рентгенови симптомипериферен рак.
Симптом на "кръгла сянка".
Размерите зависят от времето на откриване и варират от 0,5 cm до 4-5 cm и повече.
Формата на сянката е неправилно закръглена, звездовидна, амебовидна или под формата на дъмбели.
Контурите са неравни, неравни, размити, излъчването им е характерно.
Интензитетът на сянката е слаб, нараства с увеличаване на размера.
Структурата е разнородна, което може да се дължи на следните причини.
Мултинодуларност, дължаща се на растежа на тумора от няколко центъра, в резултат на което туморът се състои, така да се каже, от няколко слети кръгли сенки.
Гниене, което се случва често, тогава сянката става пръстеновидна, докато се появява кухина на гниене, нейната характеристика:
Местоположението е ексцентрично, по-рядко - централно;
Формата е грешна;
Стените на кухината са неравни, дебели;
В кухината няма течност или количеството й е малко;
Вътрешният контур на стената е ясен;
В кухината може да има прегради.
Калцификация на малки бучки (рядко).
Интерлобарната фисура в съседство с тумора е или прибрана, или изпъкнала.
Въпрос 17.Какво може да усложни рака на белия дроб, независимо от естеството на растежа му?
Отговор.Ракът на белия дроб, независимо от естеството на неговия растеж, може да има следните усложнения.
Нарушение на бронхиалната проходимост в различна степен поради компресия или покълване на главните, лобарните или сегментарните бронхи с образуването на явления в белите дробове:
Хиповентилация (с непълна бронхиална обтурация);
Ателектаза (с пълно запушване).
Разпадане в тумора (ексцентрична или централна в кухината форма на периферен рак).
Пневмония, която се нарича параканкротична или пневмония.
Плеврит, причините за който могат да бъдат:
Притискане на лимфните съдове;
запушване на лимфни възли;
Метастази в плеврата.
Метастази в лимфните възли на корена.
Метастази в лимфните възли на медиастинума.
Поникване от тумор на съседни органи и тъкани:
медиастинум;
гръдна стена.
Отдалечените метастази най-често са:
в черния дроб;
В мозъка;
В костите.
Въпрос 18.В какви органи и тъкани метастазира ракът на белия дроб и какви рентгенологични симптоми се проявява?
Отговор.Ракът на белия дроб метастазира в следните органи и тъкани, като се проявява радиографски, както е описано по-долу.
IN коренови лимфни възли:
Растеж на корените;
Появата на кръгли сенки в съответния корен;
Без загуба на коренова структура, тъй като няма инфилтрация.
IN медиастинални лимфни възли:
Разширяване на сянката на медиастинума главно в горната и средната част;
Вълнообразност и полицикличност на външния контур на медиастинума;
Увеличаване на ъгъла на бифуркация на трахеята, както се вижда на томограмите.
IN белодробна тъкан:
Единични или множество кръгли сенки;
Контурите на сенките са ясни и равномерни;
Структурата е хомогенна;
Сенките не се сливат;
Броят на сенките се увеличава към блендата;
Сенките не изчезват след противовъзпалителна терапия.
IN ребра,в същото време е възможно покълване, а не метастази, което се случва главно при периферен рак. На рентгенограмата това се проявява чрез липса на част от реброто както при метастази, така и при кълняемост.
IN плевратас плеврит, който може да бъде:
Метастатичен в резултат на засяване на плеврата;
Реактивен.
Рентгеновата картина не се различава от плеврит с друга етиология:
Течност в плеврата под формата на потъмняване;
Горното ниво на течността е наклонено, разположено в рамките на синуса (ребрено-диафрагмално) и отгоре, до пълното потъмняване на цялото белодробно поле, което зависи от количеството течност;
Долната граница на затъмняването винаги се слива с блендата;
Димирането има еднаква структура;
Интензитетът на затъмняване е висок;
Медиастинумът до известна степен се измества в обратна посока.
Въпрос 19.Какъв е алгоритъмът на рентгеновите методи, насочени към откриване на рак на белия дроб, изясняване на естеството на неговия растеж и разпространение? Каква е необходимостта от използването на всеки от методите?
Отговор.Алгоритъмът на рентгеновите методи, насочени към откриване на рак на белия дроб, изясняване на естеството на неговия растеж и разпространение, изглежда е както следва.
За откриване на рак на белия дроб в ранен стадий, флуорография,който се провежда ежегодно, като се започне от 15-годишна възраст, специално внимание се обръща на високорисковите групи, където значение имат следните фактори:
Наследственост;
пушене;
Повтаряща се едностранна пневмония;
Хемоптиза и др.
След идентифициране на признаци на флуорограми, които са подозрителни за рак на белия дроб, е необходимо обзорни рентгенографиив директни и странични проекции, които ви позволяват да идентифицирате:
Хиповентилация или ателектаза;
Сянка в корена или паренхима на белия дроб;
Разширяване на корените и медиастинума;
Разрушаване на ребрата и др.
Рентгенов.
Изясняване на локализацията на тумора поради полипозиционно изследване.
Идентифициране на функционални симптоми.
Идентифициране на течност в кухини (по нейното движение).
Определяне на подвижността на диафрагмата (нейната неподвижност се отбелязва по време на компресия или покълване на диафрагмения нерв).
Провеждане на диференциална диагноза:
Със съдови образувания, които пулсират;
С течни образувания, които променят формата си при дишане.
Томографияви позволява да зададете следните параметри.
Опции за затъмняване:
контури;
Конструкции, включително с идентифициране и установяване на характера на разпадането.
Състоянието на околните тъкани.
Метастази в лимфните възли на корена и медиастинума.
Бронхиално състояние:
Бронхиален пън при ендобронхиален рак;
Стеснение на бронха при екзобронхиален и периферен рак;
Множество стеснения при перибронхиален рак.
Увеличаване на ъгъла на бифуркация на трахеята.
Бронхографияпроизведени след томография, когато не е било възможно да се види лумена на бронхите, докато се идентифицират или изяснят горните промени в бронхите.
CTизвършва се след предишните методи, ако има съмнения относно естеството и разпространението на патологичния процес.
Проверете за рак.
Диференциалната диагноза се извършва с течни обемни образувания по плътност, като се използва скалата на Hounsfield:
С абсцес;
С кисти;
Определете посоката на растеж на тумора.
Метастазите се откриват в лимфните възли на корена и медиастинума.
Определя се кълняемостта на ребрата и плеврата.
Откриват се далечни метастази (в черния дроб, мозъка и др.).
Въпрос 20.Тумори от какви локализации са най-чести метастазират в белите дробовеС какви метастази на гръдната кухина могат да се комбинират и как се проявяват рентгенологично?
Отговор.Най-често туморите на следните локализации метастазират в белите дробове:
млечна жлеза;
Стомах
червата;
простата и др.
Метастазите в белите дробове могат да се комбинират с други метастази в гръдната кухина:
В лимфните възли на корена;
В лимфните възли на медиастинума;
В ребрата;
В прешлените.
Рентгенови прояви на метастази в белите дробове.
Милиарни метастази(множествени, двустранни), рентгенологично изглеждат така:
Под формата на фокусни сенки;
Контурите са ясни и равномерни;
Центровете не се сливат;
Броят на сенките се увеличава към диафрагмата, а върховете на белите дробове не се засягат (за разлика от туберкулозата);
Метастази под формата на кръгли сенки:
Единични или множествени;
Едностранно или двустранно;
Размери на сенките до 1-2 см;
Контурите са ясни и равномерни;
Структурата е хомогенна;
Интерстициални метастази(пълзене по бронхите).
Дифузно усилване на белодробния модел;
Удебеляване на стените на бронхите (на томограми).
Същите признаци се отбелязват при първичен перибронхиален рак, но клиничната информация помага при диагностицирането на метастази:
Хирургия за рак в историята;
Наличието на първичен тумор и др.
СИТУАЦИОННИ ЗАДАЧИ
Задача 1.При пациент Д., 44 години, флуорографията разкрива симптом на кръгла сянка.
Какъв трябва да бъде алгоритъмът на методите и техниките за изследване на радиацията, за да се установи природата на тази сянка?
Задача 2.На рентгенографии и томограми на гръдните органи на пациент Т., 67 години, се разкриват множество двустранни кръгли сенки, чийто брой се увеличава към диафрагмата, контурите им са равни, до 1 cm в диаметър, не се сливат, структурата е хомогенна. Корените от двете страни са увеличени поради увеличени лимфни възли, структурни, полициклични.
Заключение: белодробна туберкулоза.
Съгласни ли сте с това заключение, на какво основание го потвърждавате или опровергавате?
Задача 3.На рентгенови снимки и томограми на органите на гръдната кухина на пациент Z., 48 години, се открива ателектаза на средния лоб под формата на потъмняване на нехомогенна структура. В съседните сегменти се вижда подсилен и деформиран белодробен модел. На бронхограмите вдясно бронхите на S IV-V сегменти са контрастирани навсякъде, те са събрани, скъсени и приличат на "мънистен шнур".
Какъв трябва да бъде изводът от горната картина?
Задача 4.Рентгенографията на гръдни органи при 25-годишна пациентка Ж. показва патологични симптоми, които водят до съмнение за увеличение на медиастиналните лимфни възли.
Предложете техники и методи за радиационна диагностика, които биха изяснили горното подозрение.
Задача 5.На рентгенови снимки на гръдните органи на пациент Л., 44 години, се определя пълно потъмняване вдясно, което има висока интензивност, хомогенна структура, медиастиналната сянка е изместена вляво.
Каква според вас е причината за тази снимка?
Задача 6.При пациент А., 24 години, при рентгеново изследване на гръдните органи в лявата плеврална кухина се открива течност под формата на хомогенно затъмнение с висока интензивност, чийто долен контур се слива с диафрагмата, медиастинумът е изместен в обратна посока.
В кои случаи горната граница на течността ще има наклонено ниво и в кои - хоризонтално ниво?
Задача 7.Рентгенография на органите на гръдната кухина при пациент Д., 36 години, от дясната страна, закръглена сянка, средна интензивност, разнородна структура, до 2 см в диаметър, контурите му са ясни, но неравномерни. Отбелязва се връзката на сянката с опашната част на корена. Съществува съмнение за съдовия характер на тази формация (ангиома).
Назначете метод на рентгеново изследване, което ще помогне да се даде правилното заключение въз основа на получените допълнителни симптоми (какви?).
Задача 8.На рентгенови снимки на органите на гръдната кухина в директна и странична проекция на пациент У., 69 години, в десния корен се определя патологична сянка с полусферична форма с външен неравен лъчист контур. На допълнително направените томограми се вижда, че преминаващите през сянката бронхи не са променени.
Какво причинява сянката в корена: централен екзобронхиален рак или увеличени лимфни възли?
Задача 9.При първоначалното рентгеново изследване на пациент Д., 57 години, в левия бял дроб в S VI се открива симптом на „кръгла сянка“, до 5 см в диаметър, контурите са размити. Създава впечатление за периферен рак, усложнен от параканкротична пневмония, тъй като има клинични признаци на възпаление (температура, кашлица, левкоцитоза). След противовъзпалителна терапия, след 1 седмица, по време на контролната рентгенография кръглата сянка се превърна в пръстеновидна, т.е. разпадането настъпи под формата на кухина на просветлението, която има централно местоположение, стените на кухината са неравни, размити, кухината съдържа голямо количество течност, на томограмите, туберкулозността на контурите и преградите в кухината не е определено.
Естеството на гниенето промени ли първоначалното ви впечатление за патологичния процес?
Задача 10.Пациент М., 43 години, който идва от село, където има собствена ферма (кучета, кокошки, крава и др.), Има рентгенови снимки на органите на гръдната кухина в две проекции поради субфебрилна температура и кашлица. Вдясно в S VIII е открита пръстеновидна сянка с овална форма с размери 3x4,5 cm, контурите са ясни, равномерни, стената на кухината е тънка, равномерна, съдържа хоризонтално ниво на течност, под която се определя допълнителна сянка с неправилна форма, движеща се с промяна в позицията на тялото.
Заключение: отворен абсцес.
Съгласни ли сте със заключението?
ОБОБЩИТЕЛНИ ТЕМИ ЗА САМОСТОЯТЕЛНА РАБОТА,
NIRS И WIRS
1. Разновидности на аномалии в развитието на белите дробове и техните рентгенографски прояви.
2. Характеристики на рентгеновата диагностика на остра пневмония при деца.
3. Сенчеста картина при различни форми на остра пневмония при възрастни, алгоритъмът за използване на радиационни методи и техники и тяхното информационно съдържание при откриване на патологични промени.
4. Характеристики на рентгеновата картина в различни фази на развитие на ехинококова киста на белия дроб.
5. Рентгенова диагностика на деструктивна пневмония при деца.
6. Някои диагностични аспекти при рентгенографско откриване на абсцес и абсцедираща пневмония.
7. Компютърна и рентгенова томография в диагностиката на централен рак на белия дроб и неговите регионални метастази.
8. Диференциална рентгенова диагностика на кръгли сенки в белите дробове.
9. Рентгенови прояви на хронична пневмония.
10. Лъчева диагностика при откриване и оценка на естеството на интрабронхиални и екстрабронхиални доброкачествени тумори.
11. Диференциална рентгенова диагностика на белодробни дисеминации.
12. Флуорография и томография при оценка на различни форми на белодробна туберкулоза.
13. Информативност на лъчевите методи в диагностиката на тумори и кисти на медиастинума.
14. Рентгенова диагностика на заболявания на плеврата.
СХЕМА НА ОПИСАНИЕ НА РЕНТГЕНОГРАМИ И ФЛУОРОСКОПИИ НА ОРГАНИТЕ НА ГРЪДНАТА КУХИНА
аз Име и възраст на пациента.
II. Обща оценка на радиографията.
Методика.
Рентгенов.
Рентгенография:
Обикновена рентгенова снимка;
Целева рентгенова снимка;
Суперекспонирана рентгенова снимка.
Томограма.
Бронхограма.
Компютърна томограма.
Ангиограма.
Индикация на изследваните органи (органи на гръдната кухина).
Изследователска проекция:
Странично;
Lateroposition.
Качество на изображението:
Контраст;
острота;
Твърдост на гредите;
Правилна инсталация и др.
III. Изследването на белите дробове.
Определяне на формата на гърдите:
Обикновен;
във формата на камбана
Бъчвовидна и др.
Оценка на белодробния обем:
Не се променя;
Белият дроб или част от него е увеличен;
Намалена.
Установяване на състоянието на белодробните полета:
прозрачен;
Затъмнение;
Просветление.
Анализ на белодробния модел:
Не се променя;
Отслабена;
Деформиран.
Анализ на корените на белите дробове:
Структурност;
местоположение;
Увеличени лимфни възли;
Диаметър на съда.
Дихателни движения на ребрата, диафрагмата;
Промяна в белодробния модел по време на дишане.
Идентифициране и описание на патологични синдроми:
Картина в сянка:
Затъмнение;
Просветление.
Локализация:
По дялове;
По сегменти.
Размери в сантиметри (посочени са поне два размера).
заоблени;
овал;
погрешно;
триъгълен и др.
Контури:
Гладка или неравна;
Ясно или размито.
Интензивност:
Среден;
Високо;
плътност на вар;
метална плътност.
Структура на сянка:
хомогенна;
Хетерогенен поради гниене или включвания на вар и др.
Функционални признаци на флуороскопия:
Промени във формата на кръгла сянка по време на дишане - с течни образувания (кисти);
Сенчести пулсации в съдови образувания (аневризми, ангиоми) и др.
Корелация на патологичните промени с околните тъкани:
Укрепване на белодробния модел в околните тъкани;
Ръбът на просветлението около кръглата сянка поради изтласкването на съседни тъкани;
Натискане или раздалечаване на бронхите или кръвоносните съдове и др.
Скринингови центрове и др.
IV. Изследване на органите на медиастинума.
местоположение:
Не е изместен;
Разместени (към патологични промени в белите дробове или в обратна посока).
Размери:
не е увеличен;
Разширен поради лявата камера или други части на сърцето;
Разширени надясно или наляво в горната, средната или долната част.
Конфигурация:
Не се променя;
Ако се промени, това може да се дължи на обемни образувания на сърцето, кръвоносните съдове, лимфните възли и др.
Контури:
Неравен.
Функционално състояние по време на флуороскопия:
Ритъмът на сърдечните контракции;
Резко изместване на медиастинума по време на издишване към ателектаза и др.
v. Изследване на стените на гръдната кухина.
Състояние на синусите на плеврата:
Безплатно;
Имат плевродиафрагмални сраствания.
Състояние на меките тъкани:
не се променя;
Повишена;
Има подкожен емфизем;
Чужди тела и др.
Състояние на скелета на гръдния кош и раменния пояс:
Местоположението на костите;
Тяхната форма;
контури;
структура;
Наличието на слети или неслети фрактури.
Състояние на диафрагмата:
Местоположението е обичайно;
Изместване проксимално с едно междуребрие и др.;
Куполите имат равномерни контури или са деформирани от плевродиафрагмални сраствания;
Движение на диафрагмата по време на флуороскопия.
VI. Заключениеза състоянието на гръдната кухина.
При липса на патологични промени човек може да се ограничи до описателна картина без заключение.
Суперекспонирани радиографии;
томограми;
бронхограми;
ангиограми;
VIII. Описание на допълнителни техники и методи,потвърждение или изясняване на описаната по-рано картина, описание на новооткрити патологични признаци.
IX. Окончателно заключениеза естеството на заболяването, например:
Пневмоторакс;
Паренхимна пневмония;
Централен екзобронхиален рак без метастази;
периферен рак;
Ехинокок в неотворена фаза и др.
Можете да използвате алтернативен вариант в случаи, които са трудни за диагностициране. Трябва да се отбележи, че когато всяка патологична
логичен синдром в белите дробове, плеврата, медиастинума, гръдния кош, винаги се описва на първо място, а след това се описва състоянието на околните тъкани съгласно горната схема.
ПРИМЕРНИ ПРОТОКОЛИ ЗА ОПИСАНИЕ НА НЯКОИ РЕНТГЕНОГРАМИ НА ОРГАНИ НА ГРЪДНАТА КУХИНА
протокол? 21
Пациент Ш., 15 години. Рентгенова снимка на органите на гръдната кухина в директна проекция(фиг. 3.1).
Десният бял дроб е в колабирано състояние (около 1/3 от обема си), левият бял дроб е в разширено състояние. От двете страни има дифузно усилване на белодробния модел и неговата деформация главно според клетъчния тип. Корените на белите дробове са фиброзирани. Синусите на плеврата са свободни. Сянката на медиастинума е изместена наляво, не е разширена. Диафрагмата е разположена на нивото на VI ребро, формата й е куполообразна.
Заключение:десен пневмоторакс, очевидно поради разкъсване на алвеолите поради фиброзиращ алвеолит.
Ориз. 3.1.Пациент Ш., 15 години. Рентгенова снимка на органите на гръдната кухина в директна проекция.
Десен пневмоторакс, очевидно поради разкъсване на алвеолите поради фиброзиращ алвеолит
протокол? 22
Пациент К., 30 години (фиг. 3.2).
(Фиг. 3.2 а) и десни странични проекции(фиг. 3.2 b).
Долният десен лоб е затъмнен, с нормален обем. Потъмняване със средна интензивност, което се увеличава към периферията, разнородно
 Ориз. 3.2.Пациент К., 30 години. Дясностранна паренхимна пневмония на долния лоб:
Ориз. 3.2.Пациент К., 30 години. Дясностранна паренхимна пневмония на долния лоб:
а - рентгенова снимка на органите на гръдната кухина в директна проекция; б - Рентгенова снимка на органите на гръдната кухина в дясната странична проекция. Изчезването на патологичните промени след 10 дни, което показва благоприятно, остро протичане на дясната паренхимна пневмония на долния лоб: c - рентгенова снимка на гръдната кухина в директна проекция; d - рентгенова снимка на органите на гръдната кухина в дясната странична проекция
структури, на неговия фон се виждат светли ивици на бронхите (в медиалните участъци). Десният корен е разширен, а не структурен. В други отдели отдясно и отляво белодробните полета са прозрачни, белодробният модел не е променен, левият корен не е разширен, структурен. Сянката на медиастинума не е изместена, не е разширена, аортата има обичайното местоположение и диаметър. Синусите на плеврата са свободни. Диафрагмата е разположена на нивото на VI ребро, формата й е куполообразна.
Заключение:дясностранна паренхимна пневмония на долния лоб.
Рентгенова снимка на гръдните органи в права линия(фиг. 3.2 c) и дясна странична проекция(Фиг. 3.2 d) след 10 дни.
Потъмняването, описано по-рано, не е определено. Белодробните полета са прозрачни. Белодробният модел не е променен. Корените на белите дробове не са разширени, структурни. Сянката на медиастинума с обичайното местоположение, размер и конфигурация. Синусите на плеврата са свободни. Диафрагмата, костният скелет и меките тъкани не са променени.
Заключение:изчезването на горните промени след 10 дни показва благоприятен остър ход на дясната паренхимна пневмония на долния лоб.
протокол? 23
Пациент Д., 58 години (фиг. 3.3).
Рентгенова снимка на гръдните органи в права линия(фиг. 3.3 а), точно(Фиг. 3.3 b) и лявата страна(Фиг. 3.3 c) проекции.
От двете страни, повече отляво, главно в S IV-V, се откриват затъмнения със средна интензивност, хетерогенна структура, на фона му се виждат светли ивици на бронхите, обемът на засегнатите сегменти не се променя. И двата корена са уголемени, не са структурни, в тях се виждат увеличени лимфни възли. В други отдели отдясно и отляво белодробните полета са прозрачни, белодробният модел не се променя. Сянката на медиастинума не е изместена, донякъде разширена поради лявата камера на сърцето, аортата има обичайното местоположение и диаметър и е уплътнена. Синусите на плеврата са свободни. Диафрагмата е разположена на нивото на VI ребро, формата й е куполообразна.
Заключение:двустранна паренхимна пневмония, главно в тръстиковите сегменти, свързани с възрастта промени в сърцето и аортата.
Рентгенови снимки на органите на гръдната кухина в директна, дясна и лява странична проекцияслед 10 дни.
 Ориз. 3.3.Пациент Д., 58 години. Двустранна паренхимна пневмония, главно в тръстиковите сегменти, свързани с възрастта промени в сърцето и аортата:
Ориз. 3.3.Пациент Д., 58 години. Двустранна паренхимна пневмония, главно в тръстиковите сегменти, свързани с възрастта промени в сърцето и аортата:
а - рентгенова снимка на органите на гръдната кухина в директна проекция; б - рентгенова снимка на органите на гръдната кухина в дясната странична проекция; c - рентгенова снимка на гръдната кухина в лявата странична проекция. Спирална компютърна томография след 10 дни (г) - потвърждение на радиологичното заключение, данни за наличие на злокачествен характер на патологичния процес не са получени
Рентгенова картина на горните промени без динамични промени. За да се изключи злокачествената природа на патологичния процес, се препоръчва спирална компютърна томография.
Спирална компютърна томография(фиг. 3.3 d).
Установените изменения напълно съответстват на рентгеновите данни. От двете страни, повече отляво, в S IV-V, се откриват инфилтративни промени със средна плътност, хетерогенна структура, на техния фон се виждат непроменени бронхиални лумени, обемът на засегнатите сегменти не се променя. И двата корена са уголемени, не са структурни, в тях се виждат увеличени лимфни възли. В други отдели отдясно и отляво патологичните промени в белите дробове не се визуализират. Сянката на медиастинума не е изместена, донякъде разширена поради лявата камера на сърцето, аортата има обичайното местоположение и диаметър и е уплътнена. В плевралната кухина течността не се определя. Диафрагмата е разположена на нивото на VI ребро, формата й е куполообразна.
Заключение:двустранна паренхимна пневмония главно в тръстиковите сегменти, преходът към продължителен курс. Свързани с възрастта промени в сърцето и аортата. Данни за злокачествен характер на патологичния процес не са получени.
протокол? 24
Пациент Б., 66 години (фиг. 3.4).
Рентгенова снимка на гръдните органи в права линия(Фиг. 3.4 а) и лявата страна(Фиг. 3.4 b) проекции.
Вляво, в базалните сегменти на долния лоб, има слабо интензивно потъмняване, на фона на което се визуализира засилен, съседен и деформиран белодробен модел с неравномерен диаметър. В останалата част отляво, както и в десния бял дроб белодробните полета са прозрачни, белодробният модел не е променен. Корените не са разширени, структурни. Сянката на медиастинума е изместена наляво. Синусите на плеврата са свободни. Диафрагмата е разположена на нивото на VI ребро, формата й не е променена.
Заключение:ателектаза S VII-IX-X вляво, за да се изясни естеството й, се препоръчва рентгенова томография във фронтална и лява странична проекция.
Рентгенови томограми във фронтална и лява странична проекция.
На томограмите потъмняването на S VII-IX-X вляво изглежда хетерогенно, луменът на бронхите не се визуализира, така че бронхографията е необходима, за да се разреши въпросът за наличието на фиброателектаза или обструктивна ателектаза.
 Ориз. 3.4.Пациент Б., 66 години. Ателектаза S VIII-IX-X вляво по време на рентгеново изследване: а - рентгенова снимка на гръдната кухина в директна проекция; б - рентгенова снимка на органите на гръдната кухина в лявата странична проекция. Установяване на фиброателектаза и смесени бронхиектазии в S VIII-IX-X при бронхография: в - бронхограма в директна проекция; d - бронхограма в лявата странична проекция
Ориз. 3.4.Пациент Б., 66 години. Ателектаза S VIII-IX-X вляво по време на рентгеново изследване: а - рентгенова снимка на гръдната кухина в директна проекция; б - рентгенова снимка на органите на гръдната кухина в лявата странична проекция. Установяване на фиброателектаза и смесени бронхиектазии в S VIII-IX-X при бронхография: в - бронхограма в директна проекция; d - бронхограма в лявата странична проекция
Бронхограми на левия бял дроб в права линия(Фиг. 3.4 c) и лявата страна(Фиг. 3.4 d) проекции.
Вляво се разкрива конвергенция и скъсяване на бронхите S VII-IX-X, тяхното неравномерно разширение по дължина и под формата на торбички в краищата
(цилиндрични и сакуларни бронхиектазии), останалите бронхи не са променени.
Заключение:фиброателектаза на долен лоб на ляв бял дроб, смесени бронхиектазии S VII-IX-X.
протокол? 25
Пациент Ф., 45 години (фиг. 3.5).
Рентгенова снимка на гръдните органи в права линия(фиг. 3.5 а) и десни странични проекции.
Вдясно горният лоб е потъмнял, намален по размер. Потъмняването е интензивно, увеличава се към корена, равномерно. Лявото белодробно поле е прозрачно, белодробната картина е нормална. Десният корен е издърпан нагоре, сянката му се слива с описаното по-горе потъмняване, левият корен не е променен. Синусите на плеврата са свободни. Сянката на медиастинума не е изместена, обичайният размер и конфигурация. Диафрагмата е разположена на нивото на VI ребро, формата й е куполообразна.
Заключение:ателектаза на горния лоб на десния бял дроб, се препоръчва рентгенова томография в две проекции, за да се изясни естеството на ателектазата.
Рентгенови томограми в директна проекция на 9,5 cm от гърба (фиг. 3.5 b) и в дясна странична проекция на 5 cm от спинозните процеси (фиг. 3.5 c).
Установява се пънче на горнолобния бронх вдясно, което показва обструктивна ателектаза. В десния корен се определят увеличени лимфни възли.
Заключение:централен, предимно ендобронхиален, рак на десния горен лобов бронх, усложнен от лобна ателектаза и метастази в лимфните възли на десния корен.
Рентгенова снимка на гръдните органи в права линия(Фиг. 3.5 d) и десни странични проекции след 2 месеца(след химиотерапия).
Има почти пълно изчезване на ателектазата с разширяване на горния лоб на десния бял дроб. Лимфните възли на десния корен намаляха донякъде.
Рентгенови снимки на органите на гръдната кухина в директна и дясна странична проекция.Рентгенови томограми в директна проекция на 9,5 cm от гърба (фиг. 3.5 д) и в дясна странична проекция на 5 cm от спинозните процеси 1 месец след предходното рентгеново изследване.
 Ориз. 3.5.Пациент F., 45. Ателектаза на горния лоб на десния бял дроб на рентгенова снимка (а - рентгенова снимка на гръдната кухина в директна проекция). Централен, предимно ендобронхиален рак, усложнен от обструктивна ателектаза и метастази в лимфните възли на десния корен по време на томография (b - рентгенова томограма в директна проекция на 9,5 cm от гърба; c - рентгенова томограма в дясна странична проекция 5 см от спинозните процеси). След химиотерапия - почти пълно изчезване на ателектазата, намаляване на лимфните възли на десния корен (d - рентгенова снимка на гръдната кухина в директна проекция). След 1 месец от предишното рентгеново изследване - прогресия на процеса: тотална ателектаза на десния бял дроб, видимо пънче на десния главен бронх (d - рентгенова томограма в директна проекция на 9,5 cm отзад)
Ориз. 3.5.Пациент F., 45. Ателектаза на горния лоб на десния бял дроб на рентгенова снимка (а - рентгенова снимка на гръдната кухина в директна проекция). Централен, предимно ендобронхиален рак, усложнен от обструктивна ателектаза и метастази в лимфните възли на десния корен по време на томография (b - рентгенова томограма в директна проекция на 9,5 cm от гърба; c - рентгенова томограма в дясна странична проекция 5 см от спинозните процеси). След химиотерапия - почти пълно изчезване на ателектазата, намаляване на лимфните възли на десния корен (d - рентгенова снимка на гръдната кухина в директна проекция). След 1 месец от предишното рентгеново изследване - прогресия на процеса: тотална ателектаза на десния бял дроб, видимо пънче на десния главен бронх (d - рентгенова томограма в директна проекция на 9,5 cm отзад)
Визуализира се тотално интензивно и равномерно потъмняване на десния бял дроб с рязко изместване на медиастинума към лезията, вижда се пънчето на десния главен бронх.
Заключение:прогресия на централен, предимно ендобронхиален рак с развитие на тотална ателектаза на десния бял дроб.
протокол? 26
Пациент М., 37 години (фиг. 3.6).
Рентгенова снимка на гръдните органи в права линия(Фиг. 3.6 а) и лявата страна(Фиг. 3.6 b) проекции.
Отляво на S IV се открива закръглена пръстеновидна сянка с диаметър 5 cm с неясни външни и вътрешни контури. Стената на кухината с неравномерна дебелина (от 0,5 до 1,0 cm) поради секвестра по горната стена съдържа хоризонтално ниво на течност, което заема 2/3 от обема. В обиколката на кухината се наблюдава увеличение, размиване и деформация на белодробния модел. Левият корен е разширен,
 Ориз. 3.6.Пациент М., 37 години. Рентгенови снимки на органите на гръдната кухина в директна (а) и лява странична (б) проекция. Абсцес на левия бял дроб в S IV.
Ориз. 3.6.Пациент М., 37 години. Рентгенови снимки на органите на гръдната кухина в директна (а) и лява странична (б) проекция. Абсцес на левия бял дроб в S IV.
неструктурен. Дясното белодробно поле е прозрачно, белодробният рисунък и коренът не са променени. Сянката на медиастинума не е изместена, обичайният размер и конфигурация. Синусите на плеврата са свободни. Диафрагмата е разположена на нивото на VI ребро, формата й е куполообразна.
Заключение:абсцес на левия бял дроб в S IV . Необходим е динамичен контрол в хода на лечението.
протокол? 27
Пациент С., 18 години. Рентгенова снимка на гръдните органи в права линия(фиг. 3.7) проекции.
Вдясно в S III се открива пръстеновидна сянка със заоблена форма с диаметър 6 cm, с тънки, дебели 0,1 cm, равномерни, равномерни стени, ясни външни и вътрешни контури. Течността в кухината не се определя, околната тъкан не се променя. Лявото белодробно поле е прозрачно.
Заключение:единична въздушна киста на левия бял дроб в S III.
 Ориз. 3.7.Пациент С., 18 години. Рентгенова снимка на дясната половина на органите на гръдната кухина в директна проекция. Солитарна въздушна киста на левия бял дроб при S TTT
Ориз. 3.7.Пациент С., 18 години. Рентгенова снимка на дясната половина на органите на гръдната кухина в директна проекция. Солитарна въздушна киста на левия бял дроб при S TTT
протокол? 28
Пациент М., 9 години. Рентгенова снимка на органите на гръдната кухина в права линия(фиг. 3.8) проекции.
Отляво, заемаща почти цялото белодробно поле, се установява овална сянка с размери 15x4 cm с ясни на места, на места неясни контури с хомогенна структура. В кръга на сянката се отбелязва потъмняване на средната интензивност на нехомогенната структура, която се слива с описаната сянка. Левият корен е разширен, а не структурен. Десният бял дроб е прозрачен, белодробният модел и коренът не са променени. Медиастиналната сянка не е изместена, с нормални размери и
 Ориз. 3.8.Пациент М., 9 години. Рентгенова снимка на органите на гръдната кухина в директна проекция. Неотворена ехинококова киста на левия бял дроб, усложнена от перифокална пневмония
Ориз. 3.8.Пациент М., 9 години. Рентгенова снимка на органите на гръдната кухина в директна проекция. Неотворена ехинококова киста на левия бял дроб, усложнена от перифокална пневмония
конфигурация. Синусите на плеврата са свободни. Диафрагмата е разположена на нивото на VI ребро, формата й е куполообразна.
Заключение:неотворена ехинококова киста на левия бял дроб, усложнена с перифокална пневмония.
протокол? 29
Пациент Z., 24 години (фиг. 3.9).
Рентгенова снимка на гръдните органи в права линия(Фиг. 3.9 а) и лявата страна(Фиг. 3.9 b) проекции.
Отляво в S III се открива закръглена сянка с диаметър до 3 cm с ясни, равномерни контури, със среден интензитет, създава се впечатление за разнородност на структурата поради няколко централно разположени големи блокови калцификации. В обиколката на сянката белодробните полета са прозрачни, както в десния бял дроб. Белодробният модел от двете страни не е променен. Корените не са разширени, структурни. Синусите на плеврата са свободни. Сянката на медиастинума не е изместена, обичайният размер и конфигурация. Диафрагмата е разположена на нивото на VI ребро, формата й е куполообразна.
Заключение:хамартом на левия бял дроб при S III, но е необходима рентгенова томография, за да се изясни структурата на сянката.
Рентгенови томограми в директна проекция на 9,5 см от гърба(Фиг. 3.9 c) и в лявата странична проекция на 5 см от спинозните процеси(фиг. 3.9 d).
Потвърждава се описаната по-горе характеристика на патологичната сянка с наличието в нея на няколко централно разположени големи бучки калцификации.
Заключение:
Рентгенография на лекарството, отстранено по време на операцията(Фиг. 3.9 e).
Рентгеновата картина на препарата напълно съответства на предоперативните рентгенови данни.
Заключение:хамартом на левия бял дроб в S III с калцификация.
 Ориз. 3.9.Пациент З., 24 години. Хамартома на левия бял дроб в S III на рентгенова снимка: а - рентгенова снимка на гръдната кухина в директна проекция; б - рентгенова снимка на органите на гръдната кухина в лявата странична проекция. Хамартом на левия бял дроб в S III с калцификация по време на томография: c - рентгенова томограма на гръдната кухина в директна проекция на 9,5 cm от гърба; d - рентгенова томограма в лявата странична проекция, на 5 cm от спинозните процеси. Хамартом на левия бял дроб в S III с калцификация на рентгеновата снимка на лекарството, отстранено по време на операцията (e)
Ориз. 3.9.Пациент З., 24 години. Хамартома на левия бял дроб в S III на рентгенова снимка: а - рентгенова снимка на гръдната кухина в директна проекция; б - рентгенова снимка на органите на гръдната кухина в лявата странична проекция. Хамартом на левия бял дроб в S III с калцификация по време на томография: c - рентгенова томограма на гръдната кухина в директна проекция на 9,5 cm от гърба; d - рентгенова томограма в лявата странична проекция, на 5 cm от спинозните процеси. Хамартом на левия бял дроб в S III с калцификация на рентгеновата снимка на лекарството, отстранено по време на операцията (e)
протокол? тридесет
Пациент Б., 61 години.
Рентгенови снимки на органите на гръдната кухина в директна и лява странична проекция.
Отляво се открива сянка с неправилна дъмбеловидна форма с размери 4х6 см, състояща се като че ли от няколко слети възли, с неравни, неравни и лъчисти контури. Вижда се „път“ от сянката до корена. Левият корен е структурен, разширен поради две кръгли сенки с диаметър 1,5 cm, които формират полицикличността на външния контур на корена. В останалата част от дължината левият и десният бял дроб са прозрачни, белодробният модел не е променен. Десният корен не е разширен, структурен. Сянката на медиастинума на обичайното местоположение, донякъде разширена поради лявата камера на сърцето, аортата има обичайното местоположение и диаметър, уплътнена. В плевралната кухина течността не се определя. Диафрагмата е разположена на нивото на VI ребро, формата й е куполообразна.
Заключение:периферен рак на левия бял дроб при S, усложнен от метастази в лимфните възли на корена. За изясняване на параметрите на тумора се препоръчва рентгенова томография на органите на гръдната кухина.
Рентгенови томограми на органите на гръдната кухина в правата линия на левия бял дроб на дълбочина 6 cm(фиг. 3.10) и леви странични (с 5 см) издатини.
Потвърждава се описаната по-горе характеристика на тумора, следното се идентифицира по-ясно: симптом на мултинодуларност на патологичната сянка, туберкулоза и блясък на контурите, липса на разпадане, ретракция на интерлобарната фисура.
Заключение:периферен рак на левия бял дроб при S, усложнен от метастази в лимфните възли на корена.
 Ориз. 3.10.Пациент Б., 61 години. Рентгенова томограма на органите на гръдната кухина в директната проекция на левия бял дроб на дълбочина 6 cm.
Ориз. 3.10.Пациент Б., 61 години. Рентгенова томограма на органите на гръдната кухина в директната проекция на левия бял дроб на дълбочина 6 cm.
Периферен рак на левия бял дроб в S VI
протокол? 31
Пациент Б., 61 години. CT сканиране на гръдната кухина (фиг. 3.11).
Изследването е проведено на срезове с дебелина 8 mm, с томографска стъпка 1,6 cm от нивото на I гръден до XII гръден прешлен.
Вляво в S VI се установява хипердензно образувание с неправилна форма с размери 3x4 cm, нехомогенна структура с грудковидни и лъчисти контури, има ексцентрично разположено хиподензно огнище с неправилна форма с размери 1,5x2 cm, без ниво на течността. Отбелязва се тясна връзка на задния контур на образуванието с париеталната плевра, като последната е удебелена в тази зона, но няма течност в плеврата. Други отдели на десния и левия бял дроб не са променени. От описаното образувание до дясното коренче има „пътека“, в корена се виждат увеличени лимфни възли. Не се установяват увеличени лимфни възли в медиастинума, както и други патологични изменения.
Заключение:периферен рак на десния бял дроб в S, усложнен от разпадане, покълване на париеталната плевра и метастази в лимфните възли на левия корен
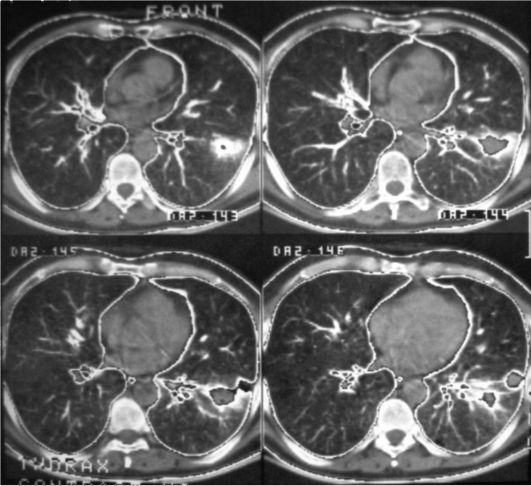 Ориз. 3.11.Пациент Б., 61 години. CT сканиране на гръдния кош.
Ориз. 3.11.Пациент Б., 61 години. CT сканиране на гръдния кош.
Периферен рак на левия бял дроб в S VI, усложнен от разпадане, кълняемост на париеталната плевра и метастази в лимфните възли на левия корен
протокол? 32
Пациент М., 56 години (фиг. 3.12).
Рентгенови снимки на органите на гръдната кухина в права линия (ляв бял дроб,ориз. 3.12 а) и лявата страна(Фиг. 3.12 b) проекции.
 Ориз. 3.12.Пациент М., 56 години. Централен, предимно екзобронхиален рак на левия бял дроб без бронхиална обструкция на рентгенография:
Ориз. 3.12.Пациент М., 56 години. Централен, предимно екзобронхиален рак на левия бял дроб без бронхиална обструкция на рентгенография:
а - рентгенова снимка на органите на гръдната кухина в директна проекция; б - рентгенова снимка на органите на гръдната кухина в лявата странична проекция. Централен, предимно екзобронхиален рак на левия бял дроб без нарушена бронхиална проходимост с метастази в лимфните възли на корена по време на томография: c - рентгенова томограма на органите на гръдната кухина в директна проекция на 9,5 cm от гърба; d - рентгенова томограма в лявата странична проекция на 9 cm от спинозните процеси
В левия корен се открива сянка с неправилна полусферична форма с размери 4х6 см, с неравни неравности и лъчисти контури. В останалата част от дължината левият и десният бял дроб са прозрачни, белодробният модел не е променен. Левият корен се слива с описаното по-горе потъмняване. Десният корен не е разширен, структурен. Сянката на медиастинума на обичайното местоположение, донякъде разширена поради лявата камера на сърцето, аортата има обичайното местоположение и диаметър, уплътнена. В плевралната кухина течността не се определя. Диафрагмата е разположена на нивото на VI ребро, формата й е куполообразна.
Заключение:централен, предимно екзобронхиален, рак на левия бял дроб без нарушена бронхиална проходимост. За изясняване на параметрите на тумора се препоръчва рентгенова томография на органите на гръдната кухина.
Рентгенови томограми на органите на гръдната кухина в права линия (на дълбочина 9,5 cm,ориз. 3.12 в) и лявата страна (с 9 см,ориз. 3,12 g) проекции.
Потвърждава се описаната по-горе характеристика на тумора, по-ясно се разкрива туберкулозата и блясъка на неговите контури. Освен това се открива увеличение на лимфните възли в левия корен.
Заключение:централен, предимно екзобронхиален, рак на левия бял дроб без нарушена бронхиална проходимост, усложнен от метастази в лимфните възли на корена.
протокол? 33
Пациент H., 32 години (фиг. 3.13).
Рентгенова снимка на гръдните органи в права линия(Фиг. 3.13 а) и дясната страна(Фиг. 3.13 b) проекции.
Вдясно долната половина на белодробното поле е затъмнена. Потъмняването е интензивно, равномерно, долната му граница се слива с диафрагмата, горната е вдлъбната, наклонено възходяща от предния край на III ребро до страничната повърхност на I ребро (линия Damuazo). В дясната странична проекция се отбелязва, че потъмняването заема периферните части на белодробното поле. Лявото белодробно поле е прозрачно, белодробният рисунък не е променен. Синусите на плеврата са свободни. Сянката на медиастинума е изместена наляво, обичайния размер и конфигурация. Десният купол на диафрагмата не е диференциран, левият е разположен на нивото на VI ребро, формата му е куполообразна.
Заключение:десен ексудативен плеврит.
 Ориз. 3.13.Пациент Х., 32 години. Десен ексудативен плеврит: а - рентгенова снимка на гръдната кухина в директна проекция; б - рентгенова снимка на органите на гръдната кухина в лявата странична проекция
Ориз. 3.13.Пациент Х., 32 години. Десен ексудативен плеврит: а - рентгенова снимка на гръдната кухина в директна проекция; б - рентгенова снимка на органите на гръдната кухина в лявата странична проекция
протокол? 34
Пациент М., 56 години. Рентгенова снимка на гръдните органи в права линия(фиг. 3.14) и леви странични проекции.
Отляво се установява потъмняване на белодробното поле навсякъде. Потъмняването е интензивно, хомогенно, долната му граница се слива с диафрагмата, горната - с апикалната плевра. Дясното белодробно поле е прозрачно, белодробният рисунък не е променен. Синусите на плеврата са свободни. Сянката на медиастинума е изместена надясно, не е възможно да се прецени нейният размер и конфигурация. Левият купол на диафрагмата не е диференциран, десният е разположен на нивото на VI ребро, формата му е куполообразна.
Заключение:тотален левостранен ексудативен плеврит.
 Ориз. 3.14.Пациент М., 56 години. Рентгенова снимка на органите на гръдната кухина в директна проекция. Левостранен тотален ексудативен плеврит
Ориз. 3.14.Пациент М., 56 години. Рентгенова снимка на органите на гръдната кухина в директна проекция. Левостранен тотален ексудативен плеврит
Основен
Глибочко П.В., Кочанов С.В., Приезжева В.Н.Лъчева диагностика и лъчелечение: Учебник. - М.: Ексмо, 2005. - Т. 1. - 240 с.
Медицинска радиология: 2-ро издание, преработено. и допълнителни - М.: Медицина, 1984. - 384 с.
Медицинска радиология и радиология (основи на лъчевата диагностика и лъчева терапия): Учебник. - М.: Медицина, 1993. - 560 с.
Lindenbraten L.D., Korolyuk I.P.Медицинска радиология (Основи на лъчевата диагностика и лъчелечението): Учебник. - М.: Медицина,
Приезжева В.Н., Юдина Т.В., Кочанов С.В. и т.н.Практическо обучение по медицинска радиология: Учебно-методическо ръководство. - Саратов: Издателство на SSMU, 1990. - 48 с.
Приезжева В.Н., Кочанов С.В.Тестова програма за курса по радиационна диагностика. - Саратов: Издателство на SSMU, 1996. - 33 с.
Приезжева В.Н., Глибочко П.В., Кочанов С.В., Илясова Е.Б.Основи на радиологията: учебно-методическо ръководство за преподаватели от медицинските университети. - Саратов: Издателство на SSMU, 2003. - 77 с.
Допълнителен
Винер М.Г., Шулутко М.Л.Сферични образувания на белите дробове (клиника, диагностика, лечение). - Свердловск: Средноуралско книгоиздателство, 1971. - 307 с.
Zedgenidze G.A., Lindenbraten L.D.Спешна рентгенова снимка. - Л.: Медгиз, 1957. - 395 с.
Клинична рентгенова радиология / Ed. Г.А. Зедгенидзе. - М.: Медицина, 1987. - T. I. - 436 с.
Lindenbraten D.S., Lindenbraten L.D.Рентгенова диагностика на респираторни заболявания при деца. - Л.: Медгиз, 1957. - 409 с.
Линденбратен Л.Д., Наумов Л.Б.Рентгенови синдроми и диагностика на белодробни заболявания. - М.: Медицина, 1972. - 390 с.
3021 0
Рентгеновото изследване на жертвите при най-малкото съмнение за нараняване на гръдния кош трябва да се счита за задължително. Практически няма противопоказания за използването на този метод. Дори шокът не може да бъде причина за отказ от спешно рентгеново изследване, проведено едновременно с противошокови мерки.
Основният метод, който определя тактиката на лечение и по-нататъшно изследване на жертвата, е рентгенография на гръдния кош. В случаите, изискващи спешна хирургическа интервенция, изследването по правило се ограничава до извършване на рентгенови снимки в две проекции. В интензивното отделение за тази цел се използва мобилен апарат, в кабинета за рентгенова диагностика - инсталация от стационарен тип. Значително улеснява производството на рентгенови лъчи с помощта на специална инвалидна количка, чиято палуба се състои от рентгенов контрастен материал и матрак от пяна, който повдига тялото на пациента.
Проучвателните снимки на такава количка се извършват без промяна на позицията на пациента, само тръбата на рентгеновия апарат и касетата се преместват. В този случай рентгеновите снимки, направени в по-късна позиция, могат да имат голяма диагностична стойност, което трябва да се направи, ако състоянието на пациента позволява.
При масивни плеврални изливи, хематоми, медиастинум, бронхиални руптури е показано използването на суперекспонирани изображения на гръдния кош, които се произвеждат с едновременно повишаване на напрежението до 80-90 kV и експозиция приблизително два пъти по-голяма от тази на конвенционалните изображения. На такива рентгенографии, като правило, е възможно да се проследи лумена на трахеята и главните бронхи. При спешно рентгеново изследване свръхекспонираните изображения могат частично да заменят томографията.
Флуороскопия
Не е възможно да се направи рентгенография на гръден кош при тежка гръдна травма в интензивно отделение, което не е оборудвано с мобилна рентгенова телевизионна приставка. От друга страна, трансилюминацията на органите на гръдния кош и коремната кухина на пациента, който е в относително задоволително състояние, значително допълва данните, получени от анализа на рентгенографиите.Предаването трябва да бъде полипозиционно, тъй като колкото повече оси на въртене и промени в позицията на пациента използва рентгенологът, толкова повече анатомични и функционални характеристики открива в изследвания орган. За откриване на малки дефекти в диафрагмата е по-рационално пациентът да се транслузира в позицията на Тренделенбург. Поемането на няколко глътки водоразтворим контрастен агент ви позволява да идентифицирате релефа на изместения орган.
Използването на усилвател на изображението по време на предаване не само разширява диагностичните възможности на метода, но и намалява радиационното облъчване. Рентгеновата телевизия, рентгеновата кинематография и видеозаписът са много обещаващи в спешната рентгенова диагностика.
Електрорантгенографията се различава от конвенционалната радиография по устройството на рентгеновия детектор и метода за откриване на латентен образ. Времето за получаване на електрорентгенограма на хартия отнема 2-3 минути.
Такава бързина на получаване на информация е несъмнено предимство на метода, особено в случаите, изискващи спешна хирургична намеса. В допълнение, на електрорентгенограмите на гръдния кош на пациенти, които са получили нараняване на гръдния кош, промените в меките тъкани на гръдната стена, фрактурите на ребрата и структурата на белодробния модел се разкриват много по-добре, отколкото на обикновените рентгенови снимки. Надяваме се, че този многообещаващ метод скоро ще намери широко приложение в спешната гръдна хирургия.
Белодробната томография в спешната рентгенова диагностика не се използва широко. Задачите, поставени пред рентгенолога по време на спешен преглед, могат да бъдат успешно решени с помощта на суперекспонирана рентгенова снимка на гръдния кош. Това обаче не изключва използването на томография за изследване на структурата на белодробните образувания в процеса на динамично наблюдение на пациенти с белодробно увреждане. Методът на послойната радиография е особено ценен при диагностицирането на интрапулмонални хематоми, медиастинални хематоми.
За да се определи структурата на патологичната сянка, томографията се използва в две стандартни проекции. При изследване на големи бронхи томографската проекция се избира въз основа на тяхното анатомично местоположение. При използване на томографска приставка към домашния рентгенов апарат RUM-10, томограмите на белодробната тъкан се произвеждат с ъгъл на размазване 30%.
Бронхографията за спешна рентгенова диагностика на руптури на големи бронхи не може да се препоръча като обременяващ и опасен метод за пациента.
Тъй като вентилацията и хемодинамиката са нарушени при травматично увреждане на белите дробове, е много обещаващо да се използва, в допълнение към рентгенографията, перфузионно радиоизотопно сканиране, което позволява по-пълно разкриване на степента и естеството на съдовите нарушения в белия дроб.
Методът на перфузионно сканиране се основава на временна обструкция на капилярното легло на белия дроб от макроагрегат от човешки серумен албумин, белязан с 13H. Частиците от радионуклида, задържани в капилярите, позволяват да се възпроизведе графичен планарен образ на белите дробове. Ценността на метода се крие в неговата простота и яснота. Според получената информация сканирането може да се сравни с ангиографията.
Сканирането се извършва след интравенозно приложение на 250–300 μCi албуминов макроагрегат, маркиран с 131I в 4–5 ml изотоничен стерилен разтвор на натриев хлорид. Радионуклидът се инжектира по-често в кубиталната вена на пациент в легнало положение по време на дълбоко вдишване. Хоризонталното положение на субекта осигурява по-равномерно разпределение на веществото в белите дробове. Сканограмите се изработват на някой от наличните скенери или на сцинтилационна гама камера.
Сканограмите трябва да се получат в предната, задната, дясната и лявата странична проекция, което позволява да се изясни локализацията и разпространението на патологичния процес. Към момента на радиоизотопното изследване белият дроб трябва да бъде напълно разширен (ако е имало пневмоторакс), плевралната кухина е изсушена, т.е. на практика сканирането на белите дробове в случай на нараняване е възможно само на 5-6-ия ден след пациентът е приет в болницата.
Много обещаващо е използването на ултразвукова ехолокация при диагностицирането на травматични наранявания на гръдния кош, целесъобразността на комбинирането на които с рентгенови методи на изследване е посочена от A.P. Kuzmichev и M.K. Shcherbatenko (1975). Известен опит в използването на ултразвукова ехолокация (устройството UDA-724 с едномерен сензор за импулсен ултразвук с честота 1,76 MHz) за диагностициране на увреждане на гръдния кош е натрупан в началото на 70-те години [Durok D. I. et al., 1972; Шеляховски М. В. и др., 1972]. Въпреки това, за съжаление, все още не е получил широко признание от практическите хирурзи.
Ултразвуковото изследване не е обременително за пациента - извършва се директно до леглото или в спешното отделение. Позволява ви да разграничите наличието на кръв в плевралната кухина от пневмония, ателектаза, както и от плеврални наслагвания с възпалителен характер. Ако с помощта на рентгеново изследване е невъзможно да се открие наличието на течност до 200 ml в плевралната кухина (и дори до 500 ml при липса на въздух), тогава с помощта на ултразвук е възможно да се открие течност с дебелина на слоя 5 мм. Размерите на зоната без ехо съответстват на дебелината на слоя течност в плевралната кухина.
Диагностичните пункции играят важна роля в диагностиката на гръдни наранявания. С помощта на този прост и винаги достъпен метод е възможно да се установи натрупването на кръв в плевралните кухини, да се установи наличието на пневмоторакс и т.н. Този метод е практически безопасен, разбира се, при спазване на добре известни правила. По-специално, долните интеркостални пространства не трябва да се избират като място за пункция на гръдната стена. Това е изпълнено с опасност от увреждане на черния дроб, стомаха или далака. Чрез пробиване дори на горното ниво на течността и създаване на вакуум в плевралната кухина чрез аспирация е възможно да се изясни естеството на пневмоторакса и хилоторакса.
Пункцията на перикардната кухина потвърждава наличието на хемоперикард и предотвратява сърдечна тампонада, като дава на хирурга ценни минути за извършване на операцията.
За разпознаване на увреждане на главните дихателни пътища, бронхоскопията е от голямо значение. Той не само дава възможност да се установи локализацията и естеството на разкъсването на трахеята и бронхите, но в някои случаи също така ви позволява да определите от коя страна е нарушена целостта на белия дроб, за да идентифицирате причината за запушване на дихателните пътища, Въпреки това, оценявайки всички предимства на този метод, никога не трябва да забравяме за опасностите, свързани с използването му при тежки затворени наранявания на гръдния кош.
В случаите на напрегнат пневмоторакс и медиастинален емфизем, бронхоскопията може да се извърши само след отстраняване на дихателната недостатъчност чрез добър дренаж на плевралната кухина и медиастинума.
Определена информация при нараняване на гръдния кош дава торакоскопията. При затворена гръдна травма индикации за торакоскопия възникват в случай на хемопневмоторакс с компресия на белия дроб с повече от една трета, както и в случай на проникващи рани, ако има съмнение за нараняване на сърцето, главните съдове, диафрагмата и също за определяне на тежестта на белодробното увреждане [Kutepov S.M. , 1977]. Торакоскопите имат директна и странична оптика. Ако се планира да се изследва медиастинума или корена на белия дроб, по-удобно е да се използва директна оптика, при тотален пневмоторакс е по-препоръчително да се използва странична оптика [Chervinsky A. A., Selivanov V. P., 1968].
Изследването се извършва под местна анестезия в съблекалнята или операционната зала, като се спазват стриктно правилата на асептиката. Втулката на торакоскопа се вкарва в четвърти-шести: междуребрие по предната или средната аксиларна линия; през страничния изход на ръкава можете да аспирирате кръв и въздух от плевралната кухина, което е особено важно в случай на напрегнат пневмоторакс. При наранявания на гръдния кош торакоскопът обикновено се вкарва през раната. Г. И. Лукомски и Ю. Е. Березов (1967) препоръчват следната техника на проверка.
След въвеждането на торакоскопа в плевралната кухина, той се завърта около оста във вертикално положение, което ви позволява да изследвате околното пространство, да установите причината за газовия мехур, да установите наличието или отсъствието на патологични образувания в в близост до торакоскопа. При обширен пневмоторакс можете да изследвате почти цялата плеврална кухина и органите, разположени в нея. Първо изследвайте горната част на плевралната кухина.
За тази цел торакоскопът под голям ъгъл в гръдната стена се придвижва към върха на белия дроб, като през цялото време се описват полукръгове, а оптиката трябва да бъде насочена нагоре. След това се изследват предното, долното и задното пространство между белите дробове и гръдната стена, като се установява и положението на белия дроб спрямо диафрагмата. След това, насочвайки оптиката надолу и медиално, те започват да изследват отгоре надолу към диафрагмата. След това се изследва долният ръб на белия дроб при диафрагмата и самата диафрагма. След това проследете другия ръб на белия дроб към върха.
От само себе си се разбира, че в условията на специализирано) торакално отделение, при изследване на пострадал с тежка гръдна травма, в допълнение към изброените основни методи и средства за експресна диагностика, могат да се използват редица други по-сложни методи и средства, чийто брой непрекъснато нараства. Въпреки това, както многократно отбелязахме, далеч не винаги е възможно този арсенал от средства да се използва дори частично. Тежестта на състоянието на жертвата принуждава хирурга, без да губи минута, да установи актуална диагноза на увреждането вече на операционната маса.
Е.А. Вагнер
Съществуващите методи за изследване на гръдния кош позволяват на лекаря да диагностицира навреме и да предпише подходящо лечение.
рентгеново изследванегръдния кош във фронталната равнина обикновено се прави от всички, страдащи от респираторни заболявания, но понякога се допълва със странично изображение. Рентгенографията на гръдния кош дава добра картина на контурите на сърцето и главните кръвоносни съдове, като помага да се идентифицират заболявания на белите дробове, съседните органи и гръдната стена, включително ребрата. С това изследване могат да се диагностицират пневмония, белодробни тумори, колапс на белите дробове при пневмоторакс, течност в плевралната кухина и емфизем. Въпреки че рентгенографията на гръдния кош рядко помага да се установи точната причина за заболяването, тя позволява на лекаря да определи какви допълнителни изследвания са необходими за изясняване на диагнозата.
Компютърна томография (CT)гърдите предоставя по-точни данни. По време на компютърна томография се правят серия от рентгенови лъчи и се анализират от компютър. Понякога по време на компютърна томография венозно или през устата се инжектира контрастно вещество, което помага да се изясни структурата на някои структури в гръдния кош.
Магнитен резонанс (MRI)също предоставя подробни изображения, което е особено ценно, когато лекар подозира нарушение на кръвоносните съдове в гръдния кош, като аортна аневризма. За разлика от CT, MRI не използва рентгенови лъчи - устройството записва магнитните характеристики на атомите.
Ултразвуково изследване (ултразвук)създава изображение на вътрешните органи на монитора поради отразяването на ултразвукови вълни от тях. Това изследване често се използва за откриване на течност в плевралната кухина (пространството между двата слоя на плеврата). Ултразвукът може да се използва като средство за контрол при поставяне на игла за аспириране на течност.
Радионуклидни изследваниябелите дробове, използвайки микро количество краткотрайни радионуклиди, прави възможно анализирането на газообмена и кръвния поток в белите дробове. Изследването се състои от два етапа. При първия човек вдишва газ, съдържащ радионуклиден маркер. Ултразвукът дава възможност да се види как газът се разпределя в дихателните пътища и алвеолите. Във втория етап радионуклидното вещество се инжектира във вената. С помощта на ултразвук лекарят определя как това вещество се разпределя в кръвоносните съдове на белите дробове. Такова изследване може да открие кръвни съсиреци в белите дробове (белодробна емболия). Радионуклидно изследване се използва и при предоперативно изследване на пациенти със злокачествен белодробен тумор.
Ангиографиядава възможност за точна оценка на кръвоснабдяването на белите дробове. В кръвоносния съд се инжектира контрастно вещество, което може да се види на рентгенови лъчи. По този начин се получават изображения на артериите и вените на белите дробове. Ангиографията се използва най-често при съмнение за белодробна емболия. Това изследване се счита за референтно за диагностика или изключване на белодробна емболия.
Пункция на плевралната кухина
При пробиване на плевралната кухина със спринцовка, плевралният излив се изсмуква - патологичната течност, натрупана в плевралната кухина, и се изпраща за анализ. Пункция на плевралната кухина се извършва в два случая: когато е необходимо да се намали недостигът на въздух, причинен от притискане на белите дробове с натрупана течност или въздух, или когато е необходимо да се вземе течност за диагностично изследване.
По време на пункцията пациентът седи удобно, наведен напред и подпрял ръце на подлакътниците. Малък участък от кожата (най-често на страничната повърхност на гръдния кош) се дезинфекцира и анестезира с локален анестетик. След това лекарят вкарва игла между две ребра и изтегля малко количество течност в спринцовка. Понякога ултразвукът се използва за контрол на въвеждането на иглата. Събраната течност се изпраща за анализ за определяне на химичния й състав и проверка за наличие на бактерии или злокачествени клетки.
Ако се е натрупал голям обем течност и това причинява задух, течността се изсмуква, което позволява на белия дроб да се разшири и улеснява дишането. По време на пункцията в плевралната кухина могат да се въведат вещества, които предотвратяват излишното натрупване на течност.
След процедурата се прави рентгенова снимка на гръдния кош, за да се види частта от белите дробове, която преди това е била затъмнена от течност и да се увери, че пункцията не е причинила усложнения.
Рискът от усложнения по време и след пункция на плевралната кухина е незначителен. Понякога пациентът може да почувства известна болка, докато белите дробове се изпълват с въздух, разширяват се и плеврата се трие един в друг. Може също да има краткотраен световъртеж и недостиг на въздух, колапс на белите дробове, вътрешно кървене в плевралната кухина или външно кървене, припадък, възпаление, пункция на далака или черния дроб и (много рядко) неволно навлизане на въздушни мехурчета в кръвния поток (въздушна емболия).
Пункционна биопсия на плеврата
Ако пункцията на плевралната кухина не разкрие причината за плевралния излив или е необходимо микроскопско изследване на туморната тъкан, лекарят извършва пункционна биопсия. Първо се прави локална анестезия, както при пункция на плевралната кухина. След това, използвайки по-голяма игла, лекарят взема малко парче от плеврата. В лабораторията се изследва за признаци на злокачествен тумор или туберкулоза. В 85-90% от случаите плевралната биопсия може точно да диагностицира тези заболявания. Възможните усложнения са същите като при пункция на плевралната кухина.
Бронхоскопия
Бронхоскопията е директно визуално изследване на ларинкса и дихателните пътища с помощта на фиброоптичен инструмент (бронхоскоп). Бронхоскопът има източник на светлина в края, който позволява на лекаря да вижда бронхите.
Бронхоскопията се използва за диагностични и терапевтични цели. С помощта на бронхоскоп можете да премахнете слуз, кръв, гной и чужди тела, да инжектирате лекарства в определени области на белите дробове и да търсите източника на кървене.
Ако лекарят подозира рак на белия дроб, бронхоскопията дава възможност да се изследват дихателните пътища и да се вземат тъканни проби от всички подозрителни зони. С помощта на бронхоскоп може да се вземе храчка за анализ и да се изследва за наличие на микроорганизми, причиняващи пневмония. Те са трудни за получаване и идентифициране по друг начин. Бронхоскопията е особено необходима при изследване на пациенти със СПИН и пациенти с други имунни нарушения. Помага да се оцени състоянието на ларинкса и дихателните пътища след изгаряния или вдишване на дим.
Най-малко 4 часа преди началото на процедурата човек не трябва да яде и пие. Често се предписва седатив за намаляване на тревожността и атропин за намаляване на риска от ларингеален спазъм и забавяне на сърдечната честота, които могат да възникнат по време на изследването. Гърлото и носният проход се анестезират с анестетичен спрей, след което гъвкав бронхоскоп се прекарва през ноздрата в дихателните пътища.
бронхоалвеоларен лаваж- това е процедура, която се извършва за вземане на материал за анализ от малки дихателни пътища, които не са достъпни по време на бронхоскопия. След като постави бронхоскопа в малкия бронх, лекарят инжектира физиологичен разтвор през тръбата. След това течността, заедно с клетките и бактериите, се всмуква обратно в бронхоскопа. Изследването на материала под микроскоп помага при диагностицирането на инфекции и злокачествени тумори. Културата на тази течност е най-добрият начин за идентифициране на микроорганизми. Бронхоалвеоларният лаваж се използва и при лечението на белодробна алвеоларна протеиноза и други състояния.
Трансбронхиална белодробна биопсияви позволява да получите парче белодробна тъкан през бронхиалната стена. Лекарят отстранява тъкан от подозрителната зона, като прекарва инструмент за биопсия през канал в бронхоскопа и след това през стената на малките дихателни пътища в подозрителната област на белите дробове. За по-точна локализация понякога се прибягва до рентгенов контрол. Това намалява риска от случайно увреждане и колапс на белите дробове при навлизане на въздух в плевралната кухина (пневмоторакс). Въпреки че трансбронхиалната белодробна биопсия крие риск от усложнения, тя предоставя допълнителна диагностична информация и често избягва операцията.
След бронхоскопия човек е под наблюдение в продължение на няколко часа. Ако е взета биопсия, се прави рентгенова снимка на гръдния кош, за да се увери, че няма усложнения.
Торакоскопия
Торакоскопията е визуално изследване на повърхността на белите дробове и плевралната кухина със специален инструмент (торакоскоп). Използва се и торакоскоп за отстраняване на течност от плевралната кухина.
Обикновено процедурата се извършва под анестезия. Хирургът прави три малки разреза в стената на гръдния кош и вмъква торакоскоп в плевралната кухина, което води до навлизане на въздух и белия дроб да колабира. Това позволява на лекаря да види повърхността на белите дробове и плеврата, както и да вземе тъканни проби за микроскопско изследване и да инжектира лекарства през торакоскопа, които предотвратяват натрупването на течност в плевралната кухина. След отстраняване на торакоскопа се поставя гръдна тръба за отстраняване на въздуха, който е влязъл в плевралната кухина по време на изследването. В резултат колабиралият бял дроб се разширява отново.
След такава интервенция са възможни същите усложнения като при пункция на плевралната кухина и пункционна биопсия на плеврата. Торакоскопията изисква хоспитализация.
Медиастиноскопия
Медиастиноскопията е директно визуално изследване на областта на гръдния кош между двата бели дроба (медиастинума) чрез специален инструмент (медиастиноскоп). Медиастинумът съдържа сърцето, трахеята, хранопровода, тимуса и лимфните възли. Медиастиноскопията почти винаги се използва, за да се определи причината за подути лимфни възли или да се оцени колко далеч се е разпространил белодробен тумор преди операция в гръдната кухина (торакотомия).
Медиастиноскопията се извършва в операционната под анестезия. Над гръдната кост се прави малък разрез, след което в гръдния кош се вкарва инструмент, който позволява на лекаря да види всички органи на медиастинума и, ако е необходимо, да вземе тъканни проби за диагностично изследване.
Торакотомия
Торакотомията е операция, при която се прави разрез на гръдната стена. Торакотомията позволява на лекаря да види вътрешните органи, да вземе парчета тъкан за лабораторни изследвания и да извърши терапевтични интервенции за заболявания на белите дробове, сърцето или големите артерии.
Торакотомията е най-точният метод за диагностициране на белодробни заболявания, но това е сериозна операция, така че се прибягва до нея в случаите, когато други диагностични методи - пункция на плевралната кухина, бронхоскопия или медиастиноскопия - не дават достатъчно информация. При повече от 90% от пациентите позволява диагностициране на белодробно заболяване, тъй като по време на операцията е възможно да се види и изследва засегнатата област и да се вземе голямо количество тъкан за анализ.
Торакотомията изисква обща анестезия и се извършва в операционната зала. Прави се разрез на гръдната стена, плевралната кухина се отваря, белите дробове се изследват и се вземат проби от белодробна тъкан за микроскопско изследване. Ако трябва да се вземе тъкан от двата бели дроба, често е необходимо да се направи разрез на гръдната кост. При необходимост се отстранява сегмент от белия дроб, лоб или целият бял дроб.
В края на операцията в плевралната кухина се поставя дренажна тръба, която се отстранява след 24-48 часа.
засмукване
Изсмукването се извършва, когато е необходимо да се вземе слуз и клетки от трахеята и големите бронхи за микроскопско изследване или да се определи наличието на патогенни микроби в храчките, както и да се отстранят от дихателните пътища.
Единият край на дълга гъвкава пластмасова тръба е прикрепен към помпата, другият се прекарва през ноздрата или устата в трахеята. Когато тръбата е в желаната позиция, засмукването започва на кратки залпове с продължителност от 2 до 5 секунди. За хора, които имат изкуствен отвор в трахеята (трахеостомия), тръба се вкарва директно в трахеята.
Спирометърът се състои от накрайник, тръба и записващо устройство. Човекът поема дълбоко въздух и след това издишва енергично и възможно най-бързо през тръбата. Записващото устройство измерва обема въздух, който се вдишва или издишва за определен период от време по време на всеки дихателен цикъл.

